医学影像-脂肪肉瘤一例CT表现
- 格式:pdf
- 大小:1.75 MB
- 文档页数:32


腹部巨大脂肪肉瘤的CT诊断脂肪肉瘤是一种罕见的惡性瘤,最初来源于间充质前脂肪细胞的众小肉芽肿。
该瘤常见于四肢、筋膜,极少见于腹股沟和腹部。
这份文档将探讨脂肪肉瘤的CT诊断。
CT影像特征腹部巨大脂肪肉瘤的CT表现脂肪肉瘤可以在CT影像中呈现多种表现,但是具有明显的平均密度、低密度、油脂密度以及高密度区域。
据文献报道,脂肪肉瘤可以分为两种:低密度和高密度。
高密度的脂肪肉瘤出现在CT图像上,是指在肿瘤内存在高密度区域或者在肿瘤的周边存在模糊的高密度区域。
脂肪肉瘤的密度与肿瘤的生物学行为相关脂肪肉瘤的密度可以与其生物学行为相关。
通常,低密度的脂肪肉瘤比高密度的脂肪肉瘤生长缓慢。
根据文献报道,高密度的脂肪肉瘤的细胞异质性更高,然而,低密度脂肪肉瘤的细胞异质性较低。
因此,鉴别诊断可能会非常具有挑战性。
脂肪肉瘤与其他肿瘤的鉴别诊断脂肪肉瘤的CT表现可以与其他肿瘤的表现相似,包括:•脂肪瘤•间变型脂肪肉瘤•腺样囊性脂肪肉瘤•恶性纤维组织细胞瘤•恶性纤维组织细胞肉瘤•肉瘤样纤维瘤•脂肪性纤维瘤鉴别诊断可以通过病理分析或者适当的影像学评估来进行。
脂肪肉瘤的初级治疗在对脂肪肉瘤进行CT诊断时,必须对低密度和高密度脂肪肉瘤进行分类。
对于初次检测到的脂肪肉瘤,切除肿瘤是最常见的初始治疗。
根据多篇文献的分析,外科切除肿瘤可以是一种有效的治疗方法,但在术后的辅助治疗以及以后的复查中往往需要更长的时间,因为脂肪肉瘤的复发率极高。
结论总之,脂肪肉瘤是一种罕见的惡性瘤,其在CT影像中的密度表现可以与肿瘤的生物学行为相关。
准确的脂肪肉瘤的CT诊断依赖于医师对其特征和鉴别诊断的熟悉程度。
在初次检测到脂肪肉瘤时,切除肿瘤是最常见的治疗方法,但其复发率极高。
因此,评估和治疗脂肪肉瘤需要全面的综合治疗方案,需要医生和患者密切配合。

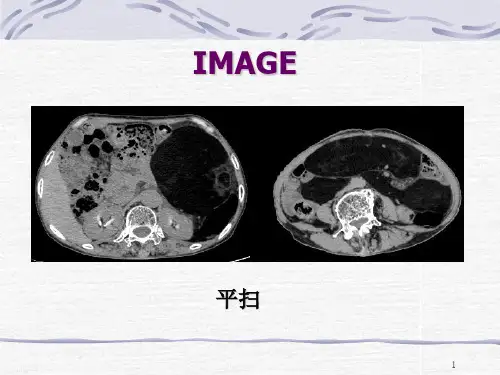


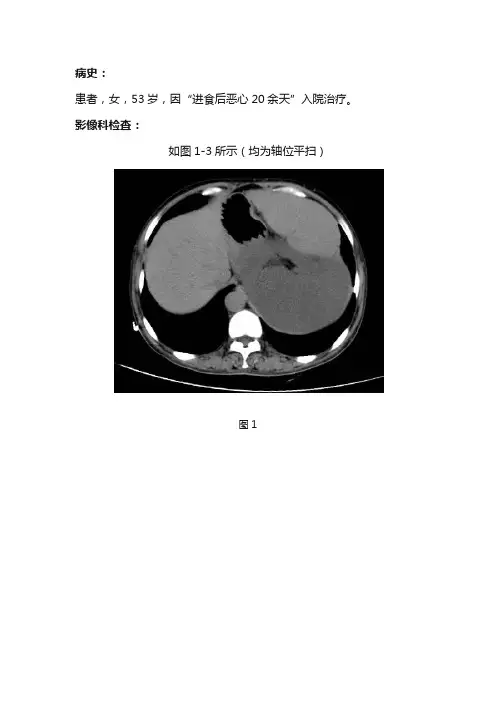
病史:患者,女,53岁,因“进食后恶心20余天”入院治疗。
影像科检查:如图1-3所示(均为轴位平扫)图1图2图3基础解剖影像:图4 CT门脉期胰腺水平图5 CT门脉期胰腺水平腹膜后彩色示意图图6 CT门脉期肾脏水平图7 CT门脉期肾脏水平腹膜后彩色示意图图8 CT门脉期肾门水平图9 CT门脉期肾门水平腹膜后彩色示意图图10 CT门脉期结肠水平图11 CT门脉期结肠水平腹膜后彩色示意图图4-11所示分别为正常成人腹部增强门脉期胰腺水平、肾脏水平、结肠水平轴位图像及腹膜后彩色示意图(节选自《CT与MRI断层解剖学袖珍图谱-心胸腹盆》),CT图像中因口服对比剂,胃肠道内可见高密度对比剂影,彩色示意图中黄色区域为腹膜后区域,包括胰腺、双肾等组织器官。
图4-5所示为胰腺水平,清楚显示肝脏(绿色箭头)、门静脉主干(蓝色箭头)、胰腺(棕色箭头)、脾脏(黄色箭头)。
图6-9所示肾脏水平,清楚显示双肾(白色箭头)。
图10-11所示升降结肠水平,右侧为升结肠、左侧为降结肠(黑色箭头)。
图1图2图3图1-3所示腹部平扫:左腹及腹膜后见团块样不均匀软组织密度影(蓝色箭头),上至左侧横膈、下至髂总动脉分叉处水平、大小约为19.8cmX13.2x29.3cm,其内见条样钙化影及多发片状脂肪样低密度(黄色箭头),腹腔内相邻脏器受压右移。
影像诊断:左腹及腹膜后巨大占位病变,考虑脂肪肉瘤。
分析:知识点-腹膜后器官1、定义:腹膜为覆盖于腹盆腔壁内和脏器表面的一侧薄而光滑的浆膜,呈半透明状。
分为壁腹膜及脏腹膜。
具有分泌、吸收、保护、支持、修复功能。
2、腹腔与腹膜腔:腹膜腔由壁腹膜和脏腹膜相互延续、移行,共同围成不规则的潜在性腔隙。
腹腔指膈以下、盆膈以上、腹前壁和腹后壁之间的腔隙。
二者是完全不同的。
如对腹膜外脏器进行手术,不需要通过腹膜腔,外科对此类病变部位有明确概念。
需要在诊断中予以说明、提示。
3、腹膜内位、间位、外位器官:腹膜内位器官包括胃、十二指肠上部、空肠、盲肠、阑尾、横结肠、乙状结肠、脾脏、卵巢和输卵管。




[深度学习]脂肪肉瘤的影像表现及临床相关知识(建议收藏)~~~脂肪肉瘤影像表现高分化脂肪肉瘤发生于四肢时,X线平片可显示病变内的脂肪密度区;而发生于腹膜后者则不能显示。
有时X线平片可发现肿瘤内钙化或骨化灶。
CT或MRI检查是鉴别诊断所必需的。
高分化脂肪肉瘤在CT和MRI均显示其主要成分是脂肪组织。
瘤内分隔厚度大于2mm或瘤内有非脂肪性结节是高分化脂肪肉瘤与脂肪瘤的鉴别点(图1)。
这些间隔和结节在Gd对比剂注射增强后有强化。
需注意的是,脂肪瘤也可有分隔,但较薄(厚度小于2mm)。
如果行CT引导下穿刺活检,穿刺点应定在高密度的厚间隔或结节处,以获得较好的取材。
黏液样脂肪肉瘤的影像学诊断远较高分化脂肪肉瘤困难。
黏液样脂肪肉瘤X线平片表现为阴性或表现为无特异性的软组织肿块。
因病灶内含有大量的黏液样组织,其在CT和MRI上表现为巨大的分叶状囊性肿块。
富含水分的黏液样组织在MRI的T1WI上呈均匀低信号,T2WI上呈极高信号(图2)。
因此,黏液样脂肪肉瘤可能与软组织囊肿混淆。
钆剂增强扫描可鉴别二者,前者增强后有强化,而后者无强化。
圆形细胞为主要成分的黏液样脂肪肉瘤在断层图像上可有各种非特异性的征象,与其他软组织肉瘤鉴别困难。
图1大腿后侧高分化脂肪肉瘤ABCDEF横断(A)和冠状位(B)T1WI显示大腿后侧高信号的肿块,肿块内有多发厚的分隔,主要位于肿瘤中心。
横断(C)和矢状位(D)T2WI显示肿块中心不规则信号增高区。
钆剂增强扫描横断(E)和矢状位(F)压脂T1WI强化区域代表高分化脂肪肉瘤成分图2黏液样脂肪肉瘤ABCDE大腿中段横断T1WI(A)显示大腿前内侧肌肉内一巨大的肿块,肿块边界清楚,呈低信号。
T2WI横断(B)和矢状位(D)显示一高亮的分叶状病变,类似一巨大的囊肿,高信号区域是黏液样组织。
增强扫描压脂T1WI横断(C)和矢状位(E)显示肿块内多发不均匀强化区。
这些表现高度提示恶性肿瘤重点脂肪肉瘤为第二常见的软组织肉瘤,占所有软组织肉瘤的10%~35%,仅次于恶性纤维组织细胞瘤(现名为未分化高级别多形性肉瘤)。