黏液性脂肪肉瘤的影像学及病理学分析
- 格式:docx
- 大小:28.67 KB
- 文档页数:3

四肢黏液性脂肪肉瘤的磁共振表现摘要:脂肪肉瘤(liposacroma)是常见的软组织恶性肿瘤之一,约占恶性软组织肉瘤的14%-18%⑴。
常发生在脂肪组织较多的腹部和腹膜后、四肢(尤其是下肢)、臂部等部位。
黏液性脂肪肉瘤(myxoid liposarcoma,MLS)是脂肪肉瘤的一个常见亚型,占脂肪肉瘤的30%-55%⑵。
肿瘤主要是由各种分化不同程度的脂肪母细胞和粘液样基质组成,由于肿瘤的病理特征,MRI表现有一定的特异性。
本组收集3例经手术病理证实的软组织黏液性脂肪肉瘤的资料,总结其影像表现,以进一步提高对该肿瘤的认识。
关键词:肉瘤;恶性肿瘤;磁共振成像一资料与方法1.1 一般资料:收集我院2012年4月—2014年9月具有完整影像资料并经手术及病理证实的黏液性脂肪肉瘤患者3例,其中男1例,女2例,年龄38-62岁;病程6个月-20年。
均表现为局部肿块,无明显疼痛感。
1.2 检查方法患者均行MRI平扫+增强检查,采用PHILIPS1.5T 超导型MR扫描仪,每例患者均行T1WI、T2WI快速自旋回波(FSE)及脂肪抑制序列(SPAIR)及DWI,动态增强扫描;对比剂使用Gd-DTPA,剂量为15-20mL,注射速率2.5-3.0mL/s,横断位、冠状位和矢状位扫描。
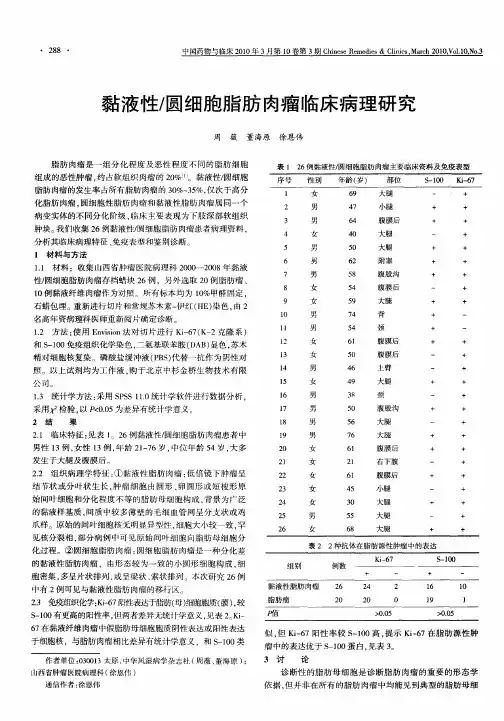
二结果3例肿瘤均位于下肢,其中2例位于大腿深部肌肉间隙,1例位于小腿深部肌间隙,病灶边界清晰,邻近骨质未见明显受累,周围软组织未见明显水肿,肿瘤直径约5.3-12cm,MRI表现为T1WI呈低信号,略低于周围肌肉组织,T2WI呈高信号为主,病变边界清晰,本组3例肿瘤均被分隔成多个囊性包块,其中1例肿瘤内见少许短T1长T2信号,增强后病灶呈明显不均匀强化。
三讨论3.1 病理学基础:黏液性脂肪肉瘤主要由3种组织学成分构成:富含黏多糖的黏液基质、不同分化程度的脂肪母细胞、纤细的毛细血管丛。
文献报道[3]约57.9%的黏液性脂肪肉瘤不含脂肪成分。



黏液型脂肪肉瘤的影像学与临床病理联系余璐;张静;马世荣;陈玲;郭英;李擒龙;杨守京【期刊名称】《现代肿瘤医学》【年(卷),期】2008(016)005【摘要】目的:探讨下肢肌肉间原发性黏液型脂肪肉瘤的影像学表现、病理特点及其联系.提高对原发性脂肪肉瘤的诊治水平.方法:报道3例大腿肌肉内原发性脂肪肉瘤,依据WHO脂肪肉瘤分类标准诊断和分型.采用计算机断层扫描(CT)及磁共振成像(MRI)进行影像学观察,采用平滑肌特异性肌动蛋白(SMA)、CD31、CD34、CD99和S-100等抗体进行免疫组织化学染色观察,并复习文献.结果:3例患者均以下肢进行性增大的肌肉内包块为首发症状,术前CT检查肌肉内界限清楚的低密度影,MRI显示长T1和长T2弛豫时间表现.影像学检查缺乏特异性诊断,不易分辨肿物性质及区分良恶性.组织形态上,有不同成熟阶段的脂肪母细胞组成,部分区域具有"肺水肿样"特征.肿瘤细胞呈S-100、CD99阳性.结论:肌肉内原发性脂肪肉瘤.以黏液样型多见,因该肿瘤富含脂肪,常伴有黏液变性或水肿("肺水肿样"表现),在CT成像时,往往出现低密度水肿样影像,MRI表现为长T1,长T2成像与其他良性肿瘤鉴别困难.因此,有必要采用MRI钆剂增强显影并结合病理学诊断以利确诊.【总页数】4页(P819-822)【作者】余璐;张静;马世荣;陈玲;郭英;李擒龙;杨守京【作者单位】第四军医大学西京医院病理科,基础部病理学教研室,陕西,西安,710032;第四军医大学西京医院病理科,基础部病理学教研室,陕西,西安,710032;第四军医大学西京医院病理科,基础部病理学教研室,陕西,西安,710032;第四军医大学西京医院病理科,基础部病理学教研室,陕西,西安,710032;第四军医大学西京医院病理科,基础部病理学教研室,陕西,西安,710032;第四军医大学西京医院病理科,基础部病理学教研室,陕西,西安,710032;第四军医大学西京医院病理科,基础部病理学教研室,陕西,西安,710032【正文语种】中文【中图分类】R730.262【相关文献】1.黏液型脂肪肉瘤临床病理分析 [J], 马平2.黏液纤维肉瘤与黏液样脂肪肉瘤临床病理比较分析 [J], 何康3.黏液性/圆细胞脂肪肉瘤临床病理研究 [J], 周薇;董海原;徐恩伟4.黏液样脂肪肉瘤的影像学诊断并文献复习 [J], 刘云;肖新广5.小肠黏液样脂肪肉瘤的临床病理特点 [J], 方三高;马强;马瑜;李艳青;曾英;肖华亮因版权原因,仅展示原文概要,查看原文内容请购买。


・短篇论著・脂肪肉瘤的超声表现和病理分析谢勤 万泽铭 罗燕娜 黄宏 陈文志 李亚发 徐景仁 赵丽花 周玉DOI:10畅3877/cma.j.issn.1674唱0785.2013.06.129作者单位:524002 广东湛江,广东省农垦中心医院超声科通讯作者:谢勤,Email:zjxqno1@sina.com 【摘要】 目的 探讨不同组织亚型的脂肪肉瘤的超声表现,并与病理结果做对照分析。
方法 回顾性分析27例经手术或穿刺病理证实的脂肪肉瘤的二维超声图像及彩色多普勒检查,并与病理结果做对照分析。
结果 27例脂肪肉瘤中,分化好17例,黏液样5例,去分化3例,多形性1例,混合型1例。
分化好脂肪肉瘤的超声表现为巨大的混合性回声包块,其内绝大部分为光点细密的强回声,这与其含有大量成熟脂肪细胞有关。
黏液样脂肪肉瘤因含有较多的黏液样基质,其超声表现为肿块内部以低至无回声为主,光点分布欠均匀。
去分化脂肪肉瘤的超声表现为混杂回声包块,其内各种回声之间的分界较清楚。
多形性脂肪肉瘤的超声表现为其内以中低回声为主的实质性肿块,并可见散在分布的边界清楚的稍强回声团块及不规则的液性暗区。
混合型脂肪肉瘤的超声表现为光点分布高度不均匀的混合性回声肿块。
结论 不同组织亚型的脂肪肉瘤在超声图像上的不同,与其内所含的主要组织学成分有关。
通过对其超声图像特点的分析,以增强此病在术前的诊断与鉴别诊断。
【关键词】 脂肪肉瘤; 超声检查; 病理学 脂肪肉瘤是成人软组织肿瘤中较常见肿瘤之一,占恶性软组织肿瘤的16%~18%[1],其来源于血管周围、体腔下及肌间间隙的未分化间叶细胞,由成脂肪细胞到成熟脂肪细胞不同分化阶段的细胞构成。
较少数可能为脂肪瘤恶变而来。
脂肪肉瘤多发生于下肢,特别是大腿、臀部和腘窝,其次是腹膜后、小腿、肩部和上臂[2],还可见于大网膜、胸壁、乳房、纵隔。
2002年版的WHO软组织肿瘤组织学分类将脂肪肉瘤分为分化好、去分化、黏液样、圆形细胞、多形性、混合型。


粘液性纤维瘤的病理特征与治疗策略概述粘液性纤维瘤是一种罕见的肿瘤,主要发生在软组织和骨骼中。
本文将探讨粘液性纤维瘤的病理特征和治疗策略。
病理特征粘液性纤维瘤的病理特征包括以下方面:1. 组织学特征:粘液性纤维瘤呈现为纤维组织中散在的黏液样细胞间质。
细胞间质中含有富含糖蛋白的胶原纤维。
2. 组织密度:粘液性纤维瘤的组织密度相对较低,内部充满黏液样物质。
3. 包膜:粘液性纤维瘤常有完整的包膜包裹,使其与周围组织分离。
4. 细胞异型性:在粘液性纤维瘤中,细胞异型性轻微,很少有恶性形态。
治疗策略粘液性纤维瘤的治疗策略主要包括以下几种:1. 手术治疗:对于局部性的粘液性纤维瘤,手术切除是首选治疗方法。
手术可通过完整切除肿瘤及其周围正常组织来达到治愈的目的。
2. 放疗:对于无法手术切除的粘液性纤维瘤或有复发迹象的患者,放疗可用于减轻症状和缩小肿瘤的体积。
3. 药物治疗:目前尚缺乏特效的药物治疗粘液性纤维瘤的方法。
但一些药物如化疗药物和激素等被用于辅助治疗。
结论粘液性纤维瘤是一种罕见的肿瘤,其病理特征包括黏液样细胞间质和低组织密度等。
对于患者的治疗策略主要包括手术切除、放疗和药物治疗。
然而,由于其罕见性,目前对粘液性纤维瘤的治疗尚存在挑战,需进一步研究和临床实践。
参考文献[1] Gengler C, Guillou L. Solitary fibrous tumour and haemangiopericytoma: evolution of a concept. Histopathology.2006;48(1):63-74.[2] Fletcher CD, Unni KK, Mertens F. World Health Organization Classification of Tumours. Pathology and Genetics of Tumours of Soft Tissue and Bone. Lyon: IARC Press;2002.。


我院对巨大脂肪肉瘤病理分析体会脂肪肉瘤是软组织肉瘤中常见的肿瘤。
脂肪肉瘤在所有软组织肉瘤中的发病率约15%~35%,脂肪肉瘤的多样性表现可反映其临床和生物学行为,一般是从非转移性分化良好的脂肪肉瘤(非转移性)到多形性脂肪肉瘤(高度恶性的肿瘤)。
原发性骨脂肪肉瘤相当少见,发生率约0.02%。
这些生物学行为的多样性,使病理和放射学评价对正确的临床治疗非常重要。
标签:脂肪肉瘤;病理;分析脂肪肉瘤是起源于原始间叶组织的恶性肿瘤,常发生于大腿及腹膜后,亦可见于臀部胭窝其他部位的软组织亦可偶见极少原发于肝脏。
临床表现无特征性,多为肝区疼痛、发热、食欲减退、体重减轻、上腹部可触及肿块,极少发生黄疸及腹水。
本文对2001年3月-2011年5月累积脂肪肉瘤54例,其中26例最大超过21cm的肉瘤进行巨检,组织形态和临床资料进行分析。
1临床资料本组26例,男15例,女11例,年龄最大72岁,最小23岁。
重量超过7kg 以上。
腹膜后脂肪肉瘤14例,纵膈下端脂肪肉瘤9例,腹臂脂肪肉瘤1例,乳腺脂肪肉瘤1例,肠壁脂肪1肉瘤例。
2结果巨检时发现,巨大脂肪肉瘤位于腹膜后者,其形态不是很规则,有的甚至呈巨大分叶状,部分巨大脂肪肉瘤包膜不完整,切面呈淡黄色,切面的中央区域可见出血,坏死部分区域有的呈“鱼肉样”,也有的呈“脑髓状”。
组织形态检查时发现,26例巨大脂肪肉瘤镜下形态变化多端,恶性程度相差比较悬殊,腹膜后脂肪肉瘤14例,纵膈下端脂肪肉瘤9例,腹臂脂肪肉瘤1例,乳腺脂肪肉瘤1例,肠壁脂肪1肉瘤例。
3讨论脂肪肉瘤是一种常见的恶性软组织肿瘤起源于脂肪母细胞向脂肪细胞分化的间叶细胞,故表现为不同分化程度的异型脂肪母细胞,均含有脂质。
根据肿瘤细胞的分化程度和类型可以分为四型…:分化良好型粘液样型、圆形细胞型、去分化型及多形型,但肿瘤中通常是多型细胞混合存在。
脂肪肉瘤是一组分化程度及恶性程度不同的脂肪细胞组成的恶性肿瘤,约占软组织肉瘤的15%-35%。
脂肪肉瘤需要做哪些检查?脂肪肉瘤是一种恶性的软组织肿瘤,起源于脂肪组织。
它通常生长缓慢,但有时会出现恶变,并具有侵袭性和转移潜力。
对于发现可疑的脂肪肉瘤病例,医生往往需要进行一系列的检查和测试,以确立诊断并确定进一步的治疗方案。
脂肪肉瘤的检查通常包括以下几个方面:1. 临床检查:医生会详细询问病史,了解病人的症状和体征,包括肿块的大小、位置、疼痛或不适的感觉等。
医生还会进行体格检查,观察肿块的外观,包括大小、形状、质地等,并检查周围淋巴结是否有肿大。
2. 影像学检查:对于可疑的脂肪肉瘤病例,通常会进行一系列影像学检查,以确定肿瘤的位置、大小和扩展情况。
常用的影像学检查包括:- X射线检查:通过X射线技术对肿瘤进行成像,可以观察到肿瘤的大小和位置,并了解是否有骨质破坏等情况。
- 超声检查:通过超声波成像技术对肿瘤进行检查,可以观察到肿瘤的大小、形状、质地等特征,并帮助医生指导进一步的检查和治疗计划。
- CT扫描:通过计算机断层扫描技术对肿瘤进行三维成像,可以观察到肿瘤的位置、大小、形状,并了解是否有淋巴结肿大或转移情况。
- MRI扫描:通过核磁共振成像技术对肿瘤进行检查,可以观察到肿瘤的详细结构,并了解其与周围组织的关系。
3. 活检检查:活检是确诊脂肪肉瘤的关键步骤。
医生需要通过手术或穿刺方式取得病变组织用于检查。
常用的活检方式有:- 针吸活检:通过穿刺肿瘤使用针吸取少量病变组织进行检查。
这种方式通常适用于较小的肿瘤,能够提供足够的组织样本进行病理学检查。
- 切片活检:通过手术切除肿瘤组织进行检查。
这种方式通常适用于较大的肿瘤,能够提供更多的组织样本进行细胞学和病理学检查。
- 冰冻切片活检:在手术过程中,医生会即时切取病变组织进行冷冻处理,并通过显微镜快速检查,以确定组织是否为恶性,并指导进一步的手术治疗。
4. 实验室检查:通过实验室检查可以评估患者的肝肾功能、凝血功能、全血细胞计数等指标,并帮助医生判断病情。
黏液性脂肪肉瘤的影像学及病理学分析
摘要】目的:探讨黏液性脂肪肉瘤的影像学表现及病理学特征。
方法:回顾性
分析20例黏液性脂肪肉瘤患者的CT及MRI影像学特点。
结果:患者术前CT显
示病变为界限较清楚的低密度影,其内混有网纹状的软组织密度影,MRI显示SE
T1WI为低信号,T2WI为高信号,呈水样密度,增强扫描后实性成分明显强化,
影像学检查缺乏特异性诊断,较难分辨肿物性质及良恶性。
组织学形态上,由不
同成熟阶段的脂肪母细胞、黏液样基质及毛细血管网组成,部分区域具有“肺水肿样”特征。
脂肪母细胞呈S-100阳性,CD99阳性,CD31、CD34阴性。
结论:黏液
性脂肪肉瘤因组织病理学的多样性,导致影像学表现的多样性,术前影像学检查
常表现为低密度水肿样,诊断无特异性,病理检查可助于确诊。
【关键词】黏液性;脂肪肉瘤;影像学;病理学;CT;MRI
【中图分类号】R730.4 【文献标识码】A 【文章编号】2095-1752(2015)36-0155-02
黏液性脂肪肉瘤(myxoid liposarcoma,MLS)是临床常见的脂肪肉瘤之一,
虽属于低度恶性肿瘤的范畴,但具有广泛转移的潜能,同时影像学检查往往无特
征性表现,难以与其他囊性病变相鉴别[1]。
笔者选取20例MLS患者的临床资料,就其CT、MRI表现与病理学特征进行对比分析,探讨不同病理亚型的影像学特征,提高对MLS的诊断水平。
1.材料与方法
1.1一般资料随即选取我院2013年1月~2015年1月具有完整影像资料并
确诊为MLS患者20例,其中男13例,女7例,年龄37~72岁,平均年龄
(53.4±4.1)岁。
病程3个月~3年,平均病程(1.2±0.3)年。
其中3例表现为腹部不适,2例腹痛,可扪及腹部包块,2例大腿疼痛,其余均为发现肿块就诊。
1.2检查方法 20例患者术前均行CT 检查,均采用平扫及增强,使用PHILLIPS Brilliance 256层 iCT扫描仪,层厚5mm,层距5mm,对比剂使用欧派克80~100mL,注射速率
2.5mL/s。
16例行MRI检查,均采用先平扫后增强,使用SIEMENS Avanto I_CLASS 1.5TMR扫描仪,T1WI 采用自旋回波(SE)、T2WI 采用
快速自旋回波(FSE),DWI 采用横轴位单次激发的SE/EPI 技术,患者均行T1WI、T2WI 及脂肪抑制序列(STIR)及DWI,增强扫描对比剂使用GDDTPA 15~20mL,
注射速率2.0mL/s。
扫描行横断位、冠状位和矢状位。
2.结果
2.1肿瘤部位、形态与大小本组MLS患者共20例,12例发生于下肢(其中
大腿8例,小腿2例,踝关节2例),均位于深部肌肉或肌间隙内;5例发生于
腹膜后(其中腹膜腔4例,右侧肾后间隙1例),1例因右侧肾脏受压而向左前
方移动;2例发生上肢,位于深部肌肉间隙,临近骨质未见明显受累,周围软组
织未有明显水肿;1例发生于臀部。
肿瘤形态呈椭圆形或梭形8例,圆形5例,
部分边缘呈分叶状,其余均为不规则形7例。
肿瘤直径范围1.4~15cm,平均
6.7cm,体积最大者约8.3cm×
7.2cm×7.6cm,位于腹膜后。
2.2影像学表现 CT检查示:病变为界限较清楚的低密度影,CT值约22~
30HU,呈分叶状,其内混有网纹状的软组织密度影,并可见分隔。
增强扫描后,
实性成分显著强化(图1、2)。
8例病灶内可见网格状、片状显著强化(图3),12例病灶内可见轻度不均匀强化。
MRI检查示:SE T1WI为低信号(与周围肌肉
组织相比),T2WI为高信号,呈水样密度,病变边界清晰,5 例病变内见结节状、
片状低信号影,4例病变内见分隔,增强扫描后实性成分明显强化。
2.3病理学检查镜下表现:18例病变组织在镜下可见大量纤细的多分支状毛
细血管网分布于粘液中,部分病灶区可呈囊性,囊腔内可见粉红染均匀一致的水
肿液,具有“肺水肿”样形态。
由不同成熟阶段的脂肪母细胞构成,细胞核多数浓染,有压凹或形状不规则,轻度异型,核分裂象罕见,亦可见散在较成熟的脂肪
细胞。
2例镜下除以上表现外,还可见以实性片状密集的原始圆形细胞为特征的
肿瘤细胞,核/浆比例高,核仁明显,中间没有粘液样基质。
免疫组化染色:脂肪母细胞呈S-100阳性,CD99阳性,CD31、CD34阴性。
3.讨论
脂肪肉瘤(liposacroma)是常见的原发性软组织恶性肿瘤之一,占软组织肉
瘤的14%~18%。
其起源于原始间充质细胞,向脂肪细胞分化而成。
2002年病
理学上将其分为分化型、去分化型、粘液型、多形型及混合型等5个亚型,生物
学行为由低度恶性至高度恶性。
黏液性脂肪肉瘤(MLS)常表现为隐袭性生长的
肿块,病人往往以巨大、生长缓慢的无痛性肿块就诊,好发于中年人,40~50岁患者居多,与其他亚型的脂肪肉瘤相比,发病年龄小约10岁,发病无性别倾向,常发生于脂肪较多的腹部和腹膜后、臂部、四肢等部位,与本组资料报道相一致。
MLS有局部复发倾向,约有1/3的患者发展为远处转移,且易转移到腹膜后、对
侧肢体或腋窝等软组织和椎骨等部位。
近年来,随着分子生物学和细胞遗传学的
发展,对MLS的了解更加深入,其在基因水平发生了t(12,16)或t(12,22)
号染色体基因易位,并有FUS-DDIT3或EWSRI-DDIT3基因的融合,通过识别其特
异性融合基因可提供一种崭新的分子诊断手段[2]。
MLS主要由黏液基质、不同分化程度的梭形脂肪母细胞和纤细的毛细血管丛
组成。
MLS在CT与MRI上常有特征性表现,由于MLS含大量黏液基质,CT显示
明显的囊性改变,表现为低密度不确定肿块,易诊断为良性肿瘤,难以与一般囊
性病变相区别。
因此,CT检查可显示肿瘤部位、大小及与邻近器官组织的解剖关系,对确诊MLS有一定的临床价值。
但CT增强后,可有特殊诊断意义。
因脂肪
母细胞的分化程度不同和各组分的比例不同,CT增强后,可表现为不均匀强化和
网格状、片状强化,提示肿瘤为实性或囊实性而非囊性。
本组中,增强扫描后,
8例出现网格状、片状显著强化,12例出现轻度不均匀强化。
MLS的典型MRI表
现为肌间隙内巨大、边界不规整,大多清楚的、有分隔的肿块影,且表现特点与MLS的脂肪母细胞的分化程度和组织学构成紧密相关。
因MLS含有大量富含黏多
糖的黏液基质,因此MRI显示SE T1WI上为低信号,低于周围肌肉组织,而T2WI 上为高信号,类似于水的密度或信号。
诊断MLS的原则主要有:发现肿瘤富含黏多糖的黏液基质时,需结合患者的
年龄、发病部位等,首先考虑该病症;若发现肿瘤细胞呈圆形,需多取材,确定
能否发现典型的MLS形态特征;结合形态学进行免疫组化染色,最终明确肿瘤的
类型;若上述诊断仍困难,可做基因检测进行明确。
MLS的治疗上,首选手术切除,对于浅表和肌肉内肿瘤需完全切除,且应至少切除肿瘤边缘2~3cm以上的
正常组织。
MLS可能转移(常到肺),但在远处转移之前,通常在局部复发,如有
灶性圆形细胞或多形细胞区,则预后较差。
出现复发病变及手术切除边缘不充分
等因素影响肿瘤的局部复发率,而肿瘤深度、大小等因素与肿瘤的远处转移密切
相关,故MLS治疗应建立在影像学与临床病理紧密结合[3]。
综上所述,MLS因组织病理学的多样性,导致影像学表现的多样性,术前影
像学检查常表现为低密度水肿样,诊断无特异性,CT与MR分别具有较高密度分
辨率与软组织分辨率,可以清晰显示肿物的形态、范围和边界,通过强化特征可反应肿瘤内部的组织学成分,对于MLS的早期诊断与鉴别诊断具有诊断意义。
【参考文献】
[1] 施玲玲,毛新峰.软组织黏液性脂肪肉瘤的影像学表现与病理学分析[J].浙江中西医结合杂志.2013,23(7):572-574.
[2] 倪恩珍,王亚非.四肢软组织黏液性脂肪肉瘤的CT、MRI表现与病理学分析[J].中国临床医学影像杂志.2010,21(2):136-137.
[3] 张继新,崔力方,昌红等.黏液样脂肪肉瘤15例影像学及病理学分析[J].2014,30(2):205.。