经鼻蝶垂体瘤切除术的手术配合
- 格式:pdf
- 大小:183.25 KB
- 文档页数:2

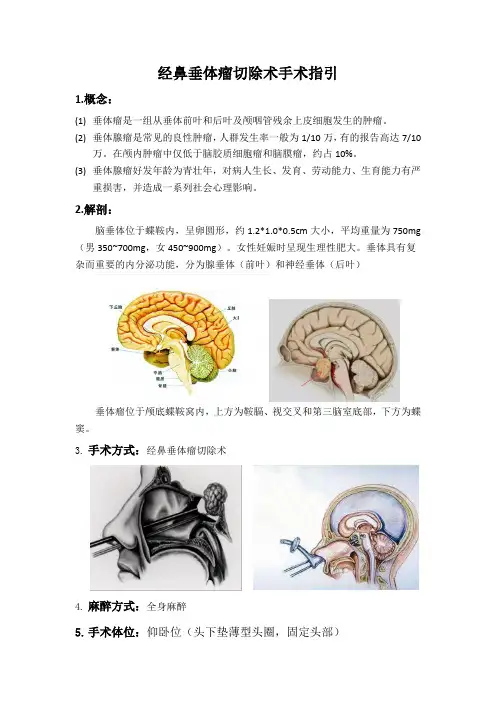
经鼻垂体瘤切除术手术指引1.概念:(1)垂体瘤是一组从垂体前叶和后叶及颅咽管残余上皮细胞发生的肿瘤。
(2)垂体腺瘤是常见的良性肿瘤,人群发生率一般为1/10万,有的报告高达7/10万。
在颅内肿瘤中仅低于脑胶质细胞瘤和脑膜瘤,约占10%。
(3)垂体腺瘤好发年龄为青壮年,对病人生长、发育、劳动能力、生育能力有严重损害,并造成一系列社会心理影响。
2.解剖:脑垂体位于蝶鞍内,呈卵圆形,约1.2*1.0*0.5cm大小,平均重量为750mg (男350~700mg,女450~900mg)。
女性妊娠时呈现生理性肥大。
垂体具有复杂而重要的内分泌功能,分为腺垂体(前叶)和神经垂体(后叶)垂体瘤位于颅底蝶鞍窝内,上方为鞍膈、视交叉和第三脑室底部,下方为蝶窦。
3.手术方式:经鼻垂体瘤切除术4.麻醉方式:全身麻醉5.手术体位:仰卧位(头下垫薄型头圈,固定头部)6.仪器设备:脑外科动力系统,电刀,吸引器,显微镜7.物品准备:(1)器械准备:辅料包、手术衣、治疗碗、新脑包、垂体瘤包、电钻包、脑外科四件套(2)一次性物品准备:1/4/7缝线、阑尾针、电刀(长电刀头)、23#/11#/15#刀片、电刀擦、双极电凝(长细型)、骨蜡、医用薄膜、膨胀海绵(五官科)、明胶海绵、脑棉、冲洗球、5ml/10ml/50ml注射器。
(3)特殊物品:肾上腺素、庆大霉素8.手术配合:(1)消毒铺单,接电刀,双极电凝,吸引器、动力系统(2)递肾上腺素棉片浸湿鼻黏膜,使鼻黏膜收缩同时可以撑开鼻腔。
通常从右鼻孔入路手术(3)让术者视野从右侧鼻腔进入,找到蝶窦的开口,必要时在脑科显微镜的辅助下,递上长电刀、双极电凝,打开蝶窦开口,止血,保持视野清晰。
(4)打开蝶窦前壁进入蝶窦内分隔递双极电凝灼烧黏膜,微型咬骨钳咬除部分蝶窦前壁和蝶窦中间分隔。
(5)递双极或骨蜡止血,显微吸引器持续吸引,观察旁边结构,包括颈内动脉,视神经,骨性隆起,显露鞍底,确定中线将覆盖在鞍底的黏膜用吸引器或显微剥离器轻轻推向旁边,打开鞍底。

经鼻内镜下行垂体瘤切除术的手术配合【摘要】目的探讨经鼻内镜行垂体瘤切除术的手术配合经验。
方法对15例经鼻内镜行垂体瘤切除术的手术配合进行总结。
结果手术时间短,出血量少,脑垂体瘤一次性切除成功,无一例并发症。
结论经鼻内镜下垂体瘤切除手术具有安全、简便、手术效果好、患者痛苦小等优点。
做好术前准备工作,术中严格无菌操作和密切配合是保证手术成功,减少并发症的关键;手术室护士熟练掌握仪器设备的使用,洗手护士与手术医生密切的配合对手术的成功起到了至关重要的作用。
【关键词】鼻内镜垂体瘤手术配合垂体瘤是颅内常见肿瘤之一,发病率较高,仅次于脑膜瘤和胶质瘤,占颅内肿瘤的10~12%[1]。
经鼻内镜行垂体瘤切除术已成为治疗垂体瘤的主要方法[2]。
我院神经外科2018年1月~2021年12月进行了15例鼻内镜下垂体瘤切除手术,手术效果良好,现将手术配合报告如下。
1 资料与方法1.1临床资料 15例垂体瘤病人中,男6例,女9例,年龄36~74岁,平均50.3岁,其中泌乳素瘤6例,生长激素瘤7例,无功能腺瘤2例。
临床表现为泌乳,月经不调或闭经,停经,头痛,视力下降,视野缺损,不孕,肢端肥大等。
1.2手术方法患者采用仰卧位,气管插管全身麻醉,同时用含有0.1%盐酸肾上腺素棉片浸润鼻腔1~2min,使鼻腔粘膜血管收缩减少出血,增加鼻腔手术入路的宽度。
采用蝶窦自然开口入路,用剥离子将中鼻甲向外推开,暴露蝶窦自然开口,尽量向下方扩大窦口,进入蝶窦后,先用不同角度的鼻内镜观察蝶窦各壁解剖关系与病灶范围,特别注意有无视神经管与颈动脉管隆起或骨质缺损,于蝶窦顶壁正中开窗去除鞍底部分骨质,“十”字切开鞍底硬膜,显露瘤体,用刮匙分块刮除肿瘤,小功率电灼止血,确认无活动性出血后用耳脑胶封闭创面,双侧鼻腔填塞明胶海绵或油纱条,术中如有脑脊液漏现象,除上述封堵外,先用脂肪或肌肉块封堵,术后48~72小时内拔除。
2 结果15例手术顺利,手术时间2~4h,平均2.5h。


内窥镜下经鼻入路垂体瘤切除的手术配合一、麻醉方式气管插管全身麻醉,气管插管固定在口角二、手术体位仰卧头抬高15-20度三、手术切口经鼻蝶窦入路四、器械护士术中配合1.物品准备除准备常规神经外科手术物品外还需准备经鼻入路垂体瘤切除器械、鼻内窥镜器械、7#长针头、TB注射器、长干纱条、碘仿纱条、膨胀止血海绵、抗生素盐水、防雾剂2.消毒铺巾(1)巡回护士先用棉签沾0.5%碘伏擦拭鼻腔两次,器械护士递给消毒手术医生卵圆钳夹小纱布沾0.5%碘伏消毒两遍,消毒范围全面部及颈部,气管插管表面也应进行消毒。
(2)递给消毒者一中单和一治疗巾,由麻醉医生将患者颈部托起,消毒者将治疗巾和中单铺于患者头下,用治疗巾包头(包括眼部),以一巾钳固定。
再用三块治疗巾将手术区域围成三角形并用巾钳固定,上面在覆盖一双层大圆口单。
3.连接内窥镜系统与巡回护士连接并固定好内窥镜摄像镜头、光源、吸引器。
4.收缩鼻腔粘膜1% 丁卡因100ml 加0.1%盐酸肾上腺素3ml混合,将棉片浸湿(以不滴药液为准)填入将要手术的鼻腔。
【护士配合】递给内窥镜、枪状镊将准备好的麻药棉片填入鼻腔,5分钟后取出,再填塞一遍,5分钟后取出。
(注意清点棉片数量)5.切开蝶窦前壁以可旋转的蝶窦咬骨钳、标本钳、微型磨钻(长手柄)根据情况决定是否用。
【护士配合】(1)递给鼻中隔剥离子、勾突刀、将鼻中隔剥开。
(2)器械护士要随时观看监视器,适时递给调整好方向的蝶窦咬骨钳、骨凿等器械。
(3)将骨蜡置于细剥离子上以备用于骨缘止血,适时递给。
6.鞍底开窗以可旋转的蝶窦咬骨钳、标本钳、骨凿、锤子、微型磨钻(长手柄)、尖嘴钳、细长吸引器。
咬下骨片浸泡在抗生素盐水中留待鞍底重建备用。
7.切开鞍底硬膜以7#长针头配1ml注射器试穿硬膜,(要事先检查针头是否通畅),然后递给显微镰状刀将硬脑膜十字切开。
8.切除肿瘤以垂体瘤取瘤钳、各种不同角度、大小的刮匙分别清除肿瘤。
【护士配合】适时递给垂体瘤取瘤钳、各种不同角度、大小的刮匙咬除或刮除肿瘤组织,以小药杯内置少许盐水接取切下的肿瘤组织并由巡回护士送检冰冻。


内镜下经蝶入路垂体瘤显微切除术的护理配合钱跃飞(浙江省宁波市医疗中心李惠利医院,浙江宁波315040)[关键词] 内镜;经蝶入路垂体瘤显微切除术;护理配合[中图分类号] R473.6 [文献标识码] B [文章编号] 1008-8849(2007)23-3432-01 内镜辅助下经蝶入路垂体瘤显微切除术具有路径短、创面小、并发症少、术后恢复快等优点。
近10+a来耳鼻喉科与神经外科合作,使该项手术的应用得到快速发展。
我院2001年3月—2006年11月施行内镜辅助下经蝶入路垂体瘤显微切除术26例。
笔者认为周到仔细的术前准备和娴熟默契的术中配合是手术成功的必要条件,现将手术配合报道如下。
1 临床资料111 一般资料 本组患者男13例,女13例;年龄24~75岁,平均43.6岁。
泌乳素腺瘤10例,生长激素腺瘤7例,无功能腺瘤9例;其中2例伴有鼻息肉、鼻窦炎。
临床表现为头痛头晕,视力损害,停经、泌乳,肢端肥大等。
112 手术方法 上唇揭翻取唇龈沟横弧形切口长约4cm,切开黏膜取1.5cm×2cm上唇筋膜备用,分离暴露鼻小柱软骨。
如患者鼻腔宽大,亦可直接从一侧鼻腔进入。
在鼻内镜下剥离鼻中隔两侧黏膜,咬除鼻中隔骨片(留1块2cm×2cm 骨片备用),直至蝶窦前壁。
开放蝶窦前壁形成直径2cm骨窗,进入蝶窦并剥除蝶窦黏膜。
放置垂体窥镜。
确定鞍底位置(必要时X线辅助定位),在显微镜下切除鞍底骨质形成直径1cm×1.5cm骨窗,鞍底硬脑膜十字形切开,切除大部分肿瘤后,将内镜插入瘤腔,观察残余肿瘤。
通过正压通气升高胸内压继而增加颅内压,迫使鞍上残余肿瘤下降,以方便切除。
止血后用无水乙醇烧灼瘤腔以防肿瘤复发。
瘤腔内填塞少量明胶海绵,用上唇筋膜修复鞍底硬脑膜,鼻中隔骨片修复鞍底骨质,涂生物胶封固重建鞍底结构。
两侧鼻腔填塞凡士林纱条压迫止血,缝合上唇内切口。
2 护理配合211 术前准备21111 手术仪器设备准备 准备1套内镜摄像显示仪器、鼻显微器械、经蝶器械、手术显微镜和C形臂X线机,其中内镜选择直径4mm、视角0~30°硬性鼻内镜。




神经内镜下单鼻孔蝶窦入路垂体瘤切除术的护理配合摘要】目的:总结神经内镜下单鼻孔蝶窦入路垂体瘤切除术的护理配合经验。
方法:对28例垂体瘤患者行神经内镜下单鼻孔蝶窦入路垂体瘤切除术进行术前、术中密切护理配合。
结果:28例患者手术配合默契,手术进行顺利,术后恢复良好,无严重并发症发生。
结论:术前加强患者心理护理,熟悉手术原理及器械性能,术中熟练默契地配合手术,缩短手术时间,术后做好器械和仪器的养护工作,是手术成功的关键。
【关键词】神经内镜垂体瘤护理配合【中图分类号】R472.3 【文献标识码】B【文章编号】2095-1752(2013)07-0288-01垂体瘤是指原发于垂体本身的肿瘤,约占颅内肿瘤的15%-20%[1]。
以育龄妇女多见,其中约90%为良性,男女比例无明显差异。
临床主要表现为头痛、内分泌功能障碍等。
治疗方法以手术切除肿瘤为基本的治疗方法,随着显微神经外科的发展,经鼻蝶窦入路垂体瘤切除术以其创伤小、恢复快、并发症少等优点已成为主要的手术方式,其中,经神经内镜下经鼻蝶窦入路鞍区显微切除垂体瘤,具有对鼻腔正常结构损伤小、术后无需鼻腔填塞止血、暴露清楚、康复快等优点[2]。
我院自2009年以来,神经内镜下经单鼻孔蝶窦入路行垂体瘤切除术28例,取得满意疗效,现将护理配合体会报告如下。
1 临床资料28例中女性22例,男性6例。
年龄20-63岁,平均32岁;病程2周-2年。
就诊时因头痛10例,视力下降或视野缺损8例,闭经溢乳15例,面容改变、肢端肥大1例。
术前均行垂体MRI及内分泌激素检查证实垂体肿瘤,行鞍区薄层CT(冠状位、矢状位)了解鞍区骨质情况。
手术方式均经单鼻孔蝶窦入路行垂体瘤切除术,术后恢复良好,病愈出院。
术后病理均确诊为垂体腺瘤。
2 护理配合2.1 巡回护士配合热情接待患者入手术室后检查、核对患者及术前准备,建立静脉通路(留置针),协助医生做好各种穿刺。
全麻平稳后,摆放手术体位,防止受压,检查静脉通道、导尿管是否通畅,术中密切观察病情变化,及时调整输液速度,并使用抗生素,根据手术需要,随时调整双极电凝及负压吸引器的大小,及时记录术中棉片的数目,输液、输血量及尿量。