2019甲状腺癌NCCN指南中文版
- 格式:pptx
- 大小:2.99 MB
- 文档页数:97





・530・中华保健医学杂志2021年10月第23卷第5期Chin J Health Care Med,October2021.Vol23,No.5•经验交流•TTE治疗分化型甲状腺癌的效果、外观满意度及手术并发症观察常得丰,沙倩宇,李兰兰[摘要]目的探讨完全腔镜下甲状腺手术(TTE)治疗分化型甲状腺癌的效果。
方法选取黑龙江省医院手术治疗的160例分化型甲状腺癌患者进行回顾性分析,其中80例患者采用1TE手术(TTE组)、另外80例患者采用传统开敖手术(传统组);对比两组的手术创伤指标、手术前后血清甲状旁腺激素(PTH)、血钙、血清C反应蛋白(CRP)、肿瘤坏死因子-ot(TNF-a)、术后患者48h疼痛程度、手术并发症、患者术后对切口外观恢复满意度。
结果1TE组的手术时间高于传统组患者,差异具有统计学意义(P<0.05);ITE组患者的术中出血量、切口长度、术后引流量、术后引流时间、住院时间均低于传统组,差异有统计学意义(PV0.05);术后48h,TTE组CRP.TNF-a测定值低于传统组,血清PTH、血钙高于传统组,差异有统计学意义(P V 0.05);在术后4~48h,TTE组患者的VAS评分均低于传统组,差异具有统计学意义(P<0.05);TTE组患者的并发症率3.75%低于传统组的12.50%,差异具有统计学意义(P<0.05);术后3个月,TTE组患者对外观的满意度高于传统组,差异有统计学意义(P<0.05)o结论TTE治疗分化型甲状腺癌与传统手术比较,具有创伤程度小、对甲状旁腺功能影响小、术后疼痛程度轻、患者对外观满意度的优势。
[关键词]完全腔镜下甲状腺手术;分化型;甲状腺癌:[中图分类号]R736[文献标识码]B甲状腺癌属于临床常见的颈部恶性肿瘤之一,发病率近年来呈现升高趋势,而且趋向女性化,目前临床主要以手术切除为主要治疗方法,传统的开放性手术虽然对患者造成的创伤相对较小,但是会在颈部遗留明显的瘢痕,对后期患者生活质量和心理上造成一定的伤害⑴。


最新2019版NCCN:甲状腺癌术后碘-131治疗适应症2019年4月及9月,美国国家综合癌症网络(NCCN)分别发布了甲状腺癌指南2019年第1版和第2版。
根据NCCN临床实践指南:甲状腺癌(2019.V1、V2),甲状腺癌细分为以下六种病理类型,包括:甲状腺乳头状癌(经典型及数个亚型),甲状腺滤泡癌,许特尔细胞癌(Hiirthle细胞癌),低分化型甲状腺癌(5%),甲状腺未分化癌,甲状腺髓样癌。
其中,前四类病理类型属于分化型甲癌,病灶细胞能够摄取碘-131,尤其是甲状腺乳头状和滤泡状癌,术后可考虑碘-131治疗,效果显著。
然而,未分化癌和髓样癌不摄取碘-131,不能进行术后碘-131治疗。
甲状腺乳头状癌占到所有分化型甲状腺癌的95%,在临床上最为常见。
对比2018版NCCN和2019版NCCN甲状腺癌指南,发现2019版在甲癌术后碘-131治疗适应症方面有一点小小的变更。
(点击查看大图)因此,本文结合2019版NCCN甲状腺癌指南,主要分析哪些情况下的甲状腺乳头状癌术后需要做碘-131治疗。
一、满足以下所有条件者,不推荐做碘131治疗:•病理类型为典型的甲状腺乳头状癌•原发肿瘤直径小于2厘米•病灶未突破甲状腺包膜(包膜完整)•单病灶或多病灶(所有病灶直径之和≤1cm)•抗体TgAb阴性•术后未刺激状态下T g <1 ng/mL(甲状腺全切除术后6-12周的Tg值)•术后颈部超声阴性(颈部淋巴结未见异常)二、存在以下任一条者,可选择性推荐做碘-131:•原发肿瘤最大直径2-4厘米•高危病理学类型(低分化,高细胞型,柱状细胞型,图钉样细胞型.)•淋巴管受侵犯•颈部淋巴结转移•多发病灶,其中一个病灶直径>1cm•术后未刺激状态下T g <5-10ng/mL(甲状腺全切除术后6-12周的Tg值)•镜下发现肿瘤切除边缘阳性•术后颈部超声阳性但是,以上条件中的以下情况不需要碘-131治疗:•T1b/T2(1-4cm)cN0甲状腺乳头状癌;•N1a (少于3-5个转移淋巴结,淋巴结内癌灶< 5mm)甲状腺乳头状癌;•尤其是在无干扰抗T g抗体的情况下,术后Tg < 1ng /mL。


甲状腺癌诊疗指南(2022版)会议直播冀医时讯 2022-06-11 07:30 发表于河北近日,国家卫健委印发“肿瘤和血液病相关病种诊疗指南(2022年版)”的通知,其中21几种肿瘤和血液疾病诊疗指南更新。
今天,跟大家重点归纳《甲状腺癌诊疗指南(2022版)》的相关知识,以便学习。
甲状腺癌是一种起源于甲状腺滤泡上皮或滤泡旁上皮细胞的恶性肿瘤,也是头颈部最为常见的恶性肿瘤。
据全国肿瘤登记中心的数据显示,我国城市地区女性甲状腺癌发病率位居女性所有恶性肿瘤的第4 位。
我国甲状腺癌将以每年20%的速度持续增长。
根据肿瘤起源及分化差异,甲状腺癌又分为:甲状腺乳头状癌(PTC)、甲状腺滤(FTC)、甲状腺髓样癌(MTC)、甲状腺低分化癌(PDTC)以及甲状腺未分化癌(ATC)。
其中 PTC 最为常见,约占全部甲状腺癌的 90% ,而 PTC 和 FTC 合称分化型甲状腺癌(DTC)。
不同病理类型的甲状腺癌,在其发病机制、生物学行为、组织学形态、临床表现、治疗方法以及预后等方面均有明显的不同。
一般来说,DTC 预后较好。
ATC 的恶性程度极高,中位生存时间仅 7~10 个月,预后极差。
MTC 的预后居于两者之间。
(一)高危人群的监测筛查不推荐对一般人群行甲状腺肿瘤的筛查。
但有如下病史,属于罹患甲状腺癌的高危人群,尽早进行筛查:1. 童年期头颈部放射线照射史或放射性尘埃接触史;2. 全身放射治疗史;3. DTC、MTC或多发性内分泌腺瘤病(multiple endocrine neoplasia,MEN)Ⅱ型、家族性多发性息肉病、某些甲状腺癌综合征(如多发性错构瘤综合征、卡尼综合征、维尔纳综合征和加德纳综合征等)的既往史或家族史。
(二)临床表现1. 症状大多数甲状腺结节患者没有临床症状。
通常在体检时通过甲状腺触诊和颈部超声检查发现。
甲状腺结节多为良性,恶性肿瘤约占 5%~10%。
合并甲状腺功能亢进或减退时可出现相应的临床表现。

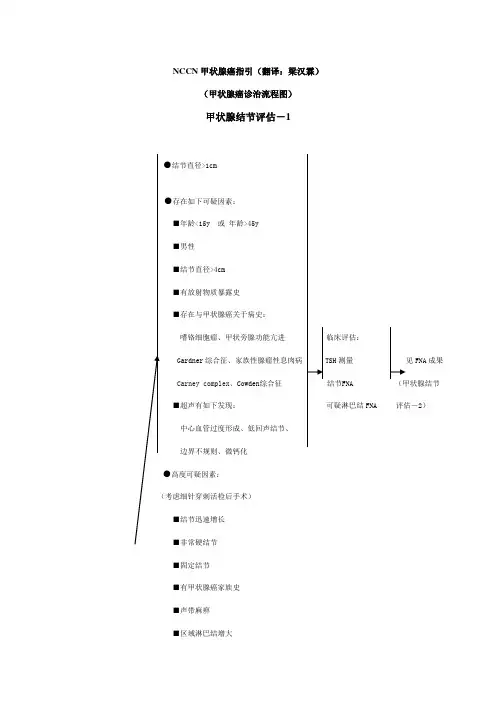
NCCN甲状腺癌指引(翻译:梁汉霖)(甲状腺癌诊治流程图)甲状腺结节评估-1●结节直径>1cm●存在如下可疑因素:■年龄<15y 或年龄>45y■男性■结节直径>4cm■有放射物质暴露史■存在与甲状腺癌关于病史:嗜铬细胞瘤、甲状旁腺功能亢进临床评估:Gardner综合征、家族性腺瘤性息肉病测量FNA成果Carney complex、Cowden综合征结节■超声有如下发现:可疑淋巴结FNA 评估-2)中心血管过度形成、低回声结节、边界不规则、微钙化●高度可疑因素:■结节迅速增长■非常硬结节■固定结节■有甲状腺癌家族史■声带麻痹■区域淋巴结增大■浮现侵犯颈部构造症状甲状腺结节(TSH水平不明结节直径<1cm且随访无颈部淋巴结肿大(直至浮现以上可疑因素)2(TSH低)甲状腺良性疾病叶切除术后发现 2 乳头状癌甲状腺结节评估-1(甲状腺癌诊治流程图)甲状腺结节评估-2FNA成果乳头状癌b见乳头状癌治疗-1滤泡癌见滤泡癌治疗-1癌Hürthle细胞癌见Hürthle细胞癌治疗-1c见髓样癌治疗-1未分化癌见未分化癌治疗-1(可疑或不典型)高或正常手术d 见以上癌滤泡肿瘤或Hürthle细胞肿瘤冷结节手术解决或TSH低结节 TSH低甲状腺扫描热结节按甲状腺毒症解决e 甲状腺淋巴瘤见淋巴瘤解决重做FNA,考虑在B超引导下进行已经立即送检或考虑手术良性观测(如果结节增大,考虑行甲状腺内分泌治疗加重做FNA)b 涉及细胞学上怀疑为乳头状癌c 如果有怀疑可以查血浆CEA和降钙素d 对于临床诊断无疑问小滤泡肿瘤年轻女性患者可以考虑试用甲状腺素治疗(3级证据)e 恶性也许很少注意:所有指引均为2A级证据,除非文中有特别指出。
甲状腺结节评估-2(甲状腺癌诊治流程图)乳头状癌治疗-1有如下任何一种甲状腺全除术状况即行甲状腺淋巴结阳性:●中央颈淋巴●年龄<15y 或清扫术(Ⅵ级)年龄●侧面颈淋巴见术后评估清扫术(II-IV3)保存脊髓副神经、颈内静脉、胸锁乳●侵犯甲状腺以外突肌)组织尽量保存颈部>4cm 感觉神经滤泡癌家族史●胸部X光●考虑颈部B超●对固定或胸骨下病灶行乳头状癌CT或MRI 条件者行甲状见术后评估(活检阳性)(避免使用碘腺全除术或甲(3级证据)(乳头状癌治疗-3)造影剂增强)状腺叶切除术:●评价声带活动 15-45y性(2B级证据)●无放射物质暴露史●无远处转移甲状腺叶●侵袭性变异●无侵犯甲状腺切除术+●多发病灶以外组织●肿物直径<4cm (3级证据)●无颈淋巴结转移(3级证据)转移●无甲状腺癌家族史考虑颈部B超●切缘阴性球蛋白●用甲状腺素抑制TSH见随访和维持(乳头状癌治疗-5)a高细胞,柱状细胞,岛,嗜酸性或分化很差乳头状癌治疗-1(甲状腺癌诊治流程图)乳头状癌治疗-2a 高细胞,柱状细胞,岛,嗜酸性或分化很差乳头状癌治疗-2(甲状腺癌诊治流程图)乳头状癌治疗-3见随访和维持(乳考虑予甲状腺素使TSH处在低或正常水平乳头状癌治疗-3(甲状腺癌诊治流程图)乳头状癌治疗-4用甲状腺素抑制TSH无放射性碘治疗b放射性碘治疗前,所有患者必要仔细检查,颈部可扪及包块需行手术切除。
甲状腺肿瘤临床路径(2019年版)一、甲状腺肿瘤临床路径标准住院流程(一)适用对象第一诊断为甲状腺肿瘤(ICD-10:C73/D09.302/D34/D44.0)。
行甲状腺肿瘤切除术(ICD-9-CM-3:06.2-06.4)。
(二)诊断依据根据《临床诊疗指南·耳鼻咽喉头颈外科分册》(中华医学会编著,人民卫生出版社,2009年)。
1.症状:颈前包块、声音嘶哑等。
2.体征:甲状腺区肿块。
3.辅助检查:超声或CT或MRI、甲状腺功能测定、食道吞钡检查、喉镜检查、放射性同位素检查。
4.术前穿刺、术中冷冻、术后病理组织学检查明确诊断。
(三)治疗方案的选择根据《临床诊疗指南·耳鼻咽喉头颈外科分册》(中华医学会编著,人民卫生出版社,2009年)和《临床技术操作规范·耳鼻咽喉头颈外科分册》(中华医学会编著,人民军医出版社,2009年)。
1.甲状腺腺瘤:根据腺瘤情况,行腺瘤切除术、患侧甲状腺大部切除或患侧甲状腺叶切除术。
2.甲状腺癌:根据甲状腺癌类型及范围选择一侧腺叶切除或甲状腺全切除术。
3.颈淋巴结清扫术:T1~T2患者不一定做Ⅵ区淋巴结清扫,T3~T4常规Ⅳ区清扫。
临床超声或穿刺细胞学(包括穿刺洗脱液Tg)证实颈侧淋巴结转移的患者行侧颈清扫,一般不建议预防性侧颈淋巴结清扫手术。
(四)标准住院日为5~8天(五)进入路径标准1.第一诊断必须符合ICD-10:C73/D09.302/D34/D44.0甲状腺肿瘤疾病编码。
2.当患者同时具有其他疾病诊断,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备(术前评估)≤2天1.必须检查的项目:(1)血常规、尿常规、便常规。
(2)肝肾功能、血糖、凝血功能。
(3)感染性疾病筛查(乙型肝炎、丙型肝炎、梅毒、艾滋病等)。
(4)X线胸片、心电图。
(5)甲状腺超声。
(6)喉镜检查。
(7)甲状腺功能。
2.根据患者情况可选择的检查项目:(1)甲状旁腺功能。