甲状腺癌nccn指南中文版
- 格式:ppt
- 大小:1.89 MB
- 文档页数:90

NCCN 临床实践指南:—* 细胞肺癌( 2017.V7 ) NCCN 临床实践指南:—* —k. 细胞肺癌( 2017.V6 )大波最新版 NCCN 全面来袭!我们“肿瘤指南者”后台专业博士团队在紧急翻译、解析 新版更新内容的同时,在程序后台更改必要的逻辑流程,让 使用者在指尖滑动中,已经达到与新版 NCCN 同步的境界! 为了方便英语水平好, 对 NCCN 有充分兴趣花力气研读的使 用者,我们提供了新版 NCCN 的下载地址:1. 肺癌 NCCN 临床实践指南:非小细胞肺癌中文版 2018.v2 )NCCN 临床实践指南: 非小细胞肺癌中文版 ( 2018.v1 ) NCCN 临床实践指南: 非小细胞肺癌中文版 ( 2017.v9 ) NCCN 临床实践指南: 非小 细胞肺癌中文版( 2017.v8 NCCN 临床实践指南: 非小细胞肺癌中文版( 2017.v7 NCCN 临床实践指南: 非小细胞肺癌中文版( 2017.v6 NCCN 临床实践指南: 非小细胞肺癌中文版( 2017.v5 NCCN 临床实践指南:2017.v4 ) NCCN 临床实践指南: 2018.V2 NCCN临床实践指南: 2018.V1 NCCN 临床实践指南:2017.V8 -- —k.NCCN 临床实践指南: 2017.V5NCCN 临床实践指南:非小 细胞肺癌( 2017.V4 )3 食管癌 NCCN 临床实践指南: 食管癌中文版 (2017.V4 )NCCN 临床实践指南:非 2017.V3 )NCCN 临床实践指南: -- —k.-- —*细胞肺癌( 2016.V1NCCN 临床实践指南:-- —k.-- —* 细胞肺癌( 2016.V2NCCN 临床实践指南:-- —k.-- —* 细胞肺癌( 2016.V3NCCN 临床实践指南:2016.V42 .胃癌 NCCN 临床实践指南:胃癌中文版( 2017.V5 )NCCN 临床实践指南: 胃癌中文版( 2017.V3NCCN 临床实践指南: 胃癌中文版( 2017.V2NCCN 临床实践指南: 胃癌中文版( 2017.V1NCCN 临床实践指南: 胃癌中文版( 2016.V3NCCN 临床实践指南:胃癌( 2017.V5NCCN 临床实践指南:胃癌( 2017.V4NCCN 临床实践指南:胃癌( 2017.V3NCCN 临床实践指南:胃癌( 2017.V2NCCN 临床实践指南:胃癌( 2017.V1NCCN 临床实践指南:胃癌( 2016.V3 )NCCN 临床实践指南:胃癌( 2016.V2 )NCCN 临床实践指南:胃癌( 2016.V1 )5.结肠癌 NCCN 临床实践指南:结肠癌中文版(2018.V1 )NCCN 临床实践指南:结肠癌中文版( 2017.V2 )NCCN 临床实践指南:食管癌中文版( 2017.V3 )NCCN 临床实践指南: 食管癌中文版( 2017.V2 )NCCN 临床实践指南: 食管癌中文版( 2017.V1 )NCCN 临床实践指南: 食管癌( 2017.V4NCCN 临床实践指南: 食管癌( 2017.V3NCCN 临床实践指南:食管癌( 2017.V2NCCN 临床实践指南:食管癌( 2017.V1NCCN 临床实践指南:食管癌( 2016.V24.乳腺癌 NCCN 临床实践指南:乳腺癌中文版(2017.V3) NCCN 临床实践指南:乳腺癌中文版( 2017.V2 )NCCN 临床实践指南:乳腺癌中文版( 2017.V1 )NCCN 临床实践指南:乳腺癌中文版( 2016.V2 )NCCN 临床实践指南:乳腺癌( 2017.V3NCCN 临床实践指南:乳腺癌( 2017.V2NCCN 临床实践指南:乳腺癌( 2017.V1NCCN 临床实践指南:乳腺癌( 2016.V2NCCN 临床实践指南:乳腺癌( 2016.V1NCCN临床实践指南:结肠癌( 2018.v1 )NCCN 临床实践指南:骨肿瘤( 2016.V1) 8.肾癌 NCCN 临床实践指南:肾癌中文版 2018.V2 )NCCN 临床实践指南:结肠癌( 2016.V2 )6. 直肠癌 NCCNl 临床实践指南:直肠癌中文版2017.V4 )NCCNl 临床实践指南:直肠癌中文版( 2017.V3 )NCCNl 临床实践指南:直肠癌中文版( 2017.V2 )NCCNl 临床实践指南:直肠癌( 2017.V4 )NCCNl 临床实践指南:直肠癌( 2017.V3 )NCCNl 临床实践指南:直肠癌( 2017.V1 )NCCN 临床实践指南:直肠癌( 2016.V1 )NCCN 临床实践指南中文版:结肠癌 -直肠癌( 2016.V2 ) 7 骨肿瘤 NCCN 临床实践指南: 骨肿瘤中文版 (2018.V1 ) NCCN 临床实践指南:结肠癌( 2017.V2 ) NCCN 临床实践指南:结肠癌( 2017.V1 )NCCN 临床实践指南:结肠癌( 2018.v1 )NCCN临床实践指南:骨肿瘤( 2016.V1 ) 8.肾癌NCCN 临床实践指南:肾癌中文版 2018.V2 ) NCCN 临床实践指南:骨肿瘤中文版( 2017.V1 )NCCN临床实践指南:骨肿瘤( 2018.V1 NCCN临床实践指南:骨肿瘤( 2017.V1NCCN 临床实践指南:肾癌中文版( 2018.V1 )NCCN 临床实践指南:肾癌中文版( 2017.V2 )NCCN 临床实践指南:肾癌( 2018.V3NCCN 临床实践指南:肾癌( 2018.V2NCCN 临床实践指南:肾癌( 2018.V1NCCN 临床实践指南:肾癌( 2017.V2NCCN 临床实践指南:肾癌( 2016.V29.宫颈癌NCCN 临床实践指南:宫颈癌中文版 (2018.V1 ) NCCN 临床实践指南:宫颈癌中文版( 2017.V1 )NCCN 临床实践指南:宫颈癌( 2018.V1 )NCCN 临床实践指南:宫颈癌( 2017.V1 )NCCN 临床实践指南:宫颈癌( 2016.V1 )10.甲状腺癌NCCN 临床实践指南:甲状腺癌中文版2017.V2 )NCCN 临床实践指南:甲状腺癌中文版( 2016.V1 )NCCN 临床实践指南:甲状腺癌( 2017.V2 )NCCN 临床实践指南:甲状腺癌( 2016.V1 )11.肝癌NCCN 临床实践指南:肝癌中文版( 2017.V4 )NCCN 临床实践指南:肝癌中文版( 2017.V2 )NCCN 临床实践指南:肝癌( 2017.V4 )NCCN 临床实践指南:肝癌( 2017.V3 )12.卵巢癌NCCN 临床实践指南:卵巢癌中文版 (2017.V5 )NCCN 临床实践指南:卵巢癌中文版( 2017.V3NCCN 临床实践指南:卵巢癌中文版( 2017.V2NCCN 临床实践指南:卵巢癌中文版( 2017.V1NCCN 临床实践指南:卵巢癌( 2017.V5 )NCCN 临床实践指南:卵巢癌( 2017.V3 )NCCN 临床实践指南:卵巢癌( 2017.V2 )NCCN 临床实践指南:卵巢癌( 2017.V1 )13、软组织肉瘤NCCN 临床实践指南:软组织肉瘤中文版( 2018.V1 )NCCN 临床实践指南:软组织肉瘤中文版( 2017.V2 )14、胃肠道间质瘤NCCN 临床实践指南:胃肠道间质瘤中文版( 2018.V1 )NCCN 临床实践指南:胃肠道间质瘤中文版( 2017.V2 )15、黑色素瘤NCCN 临床实践指南:黑色素瘤中文版2018.V2 )NCCN 临床实践指南:黑色素瘤中文版( 2018.V1 )NCCN 临床实践指南:黑色素瘤中文版( 2017.V1 )NCCN 临床实践指南:黑色素瘤( 2018.V2 )NCCN 临床实践指南:黑色素瘤( 2018.V1 )NCCN 临床实践指南:黑色素瘤( 2017.V1 )NCCN 临床实践指南:软组织肉瘤( 2018.V1 )NCCN 临床实践指南:软组织肉瘤( 2017.V2 )。


甲状腺乳腺肿瘤外科常见病种入出院参考标准和转诊指导原则目录一、甲状腺疾病 ...................................................................................... 1(一)甲状腺恶性肿瘤....................................................................................... 1(二)甲状腺良性肿瘤....................................................................................... 1(三)甲状腺功能亢进....................................................................................... 2二、乳腺疾病........................................................................................... 3(一)乳腺恶性肿瘤(手术)........................................................................... 3(二)乳腺恶性肿瘤(化疗)........................................................................... 3(三)乳腺良性肿瘤........................................................................................... 4(四)副乳房....................................................................................................... 5(五)急性乳腺炎............................................................................................... 5本文中入院标准主要适用于有能力收治该病种患者的三级医院;转诊原则主要用于指导三级医院将经过治疗、病情稳定且未达到出院标准的患者,转入下一级医疗机构继续住院治疗;经医疗机构治疗后,病情稳定且不需要住院治疗的患者,医疗机构根据出院标准安排患者出院。



NCCN甲状腺癌临床指南中文版甲状腺结节女:男约为4:1。
结节发生率随着年龄的增加,≥50岁在美国率发生达5%。
若行活检、手术或B超,结节发生率更高。
50%的结节是良性。
每年新发结节的发生率为0.1% ,开始于生活早期。
但有头颈部放射史者的发生率高达2%。
相比之下,甲状腺癌是不常见的。
在美国,一生中被诊断为甲状腺癌的风险低于1%(女性0.83%,男性0.33%)。
2009年在美国有37,200新确诊的甲状腺癌病例。
如同甲状腺结节,甲状腺癌的发生率女性是男性的2到3倍。
随着甲状腺癌每年的发生率已增至6.2%,在女性居所有恶性肿瘤的第6位。
年龄在15-24岁人群当中,甲状腺癌占所有诊断的恶性肿瘤的7.5%-10%。
甲状腺癌在白人中发生率高于黑人。
据2004-2006年期间数据统计,虽然各个年龄段都可发生甲状腺癌,但高发年龄在女性为45-49岁,在男性为65-69岁。
甲状腺癌分为3种主要的组织学分型:分化型(包括乳头状、滤泡状和霍斯勒氏),髓样癌,未分化癌。
在1985年1995年间,53,856名接受治疗的甲状腺癌病人,80%为乳头癌,11%为滤泡癌,3%为霍斯勒氏细胞癌,4%为髓样癌,2%为未分化癌。
乳头癌、滤泡癌和霍斯勒氏细胞癌患者的10年生存率分别为93%、85%、76%。
在2009年,在美国近1630名患者死于甲状腺癌。
未分化癌几乎是致命的,尽管如此,大部分死亡病例是来自于乳头状、滤泡状和霍斯勒氏甲状腺癌,它们占所有甲状腺癌病例的95%。
尽管甲状腺癌多见于女性,死亡率男性高于女性,可能因为男性患者被诊断时的年龄较大。
甲状腺癌的发生率从1950至2004增加310%,但死亡率减少44%。
从1975年到2004年,甲状腺癌的发生率翻了一番。
虽然这些统计数据有许多不定因素发生变化,但是发生率增高可能跟放射接触增加相关。
相反的,死亡率的降低可能是更多的治疗方式的使用,但这个结论可能存在时间领先偏倚。
分化甲状腺癌的诊疗是一项挑战分化甲状腺(包括乳头状癌,滤泡状癌,霍斯勒氏细胞癌)治疗存在所多挑战,那是因为很少有相关的临床试验进行。

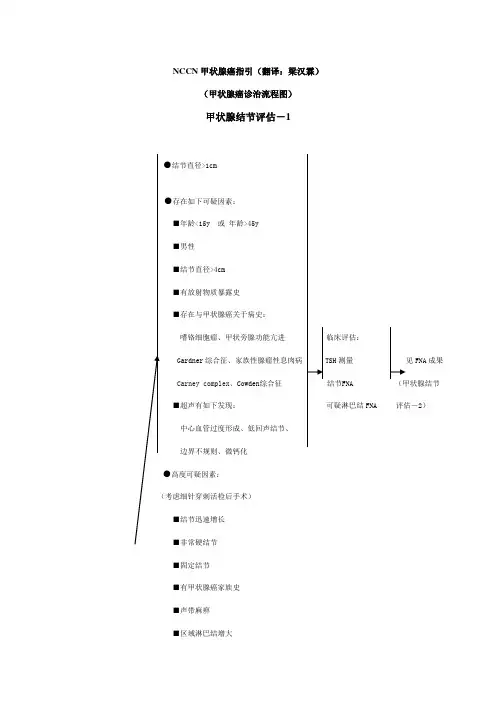
NCCN甲状腺癌指引(翻译:梁汉霖)(甲状腺癌诊治流程图)甲状腺结节评估-1●结节直径>1cm●存在如下可疑因素:■年龄<15y 或年龄>45y■男性■结节直径>4cm■有放射物质暴露史■存在与甲状腺癌关于病史:嗜铬细胞瘤、甲状旁腺功能亢进临床评估:Gardner综合征、家族性腺瘤性息肉病测量FNA成果Carney complex、Cowden综合征结节■超声有如下发现:可疑淋巴结FNA 评估-2)中心血管过度形成、低回声结节、边界不规则、微钙化●高度可疑因素:■结节迅速增长■非常硬结节■固定结节■有甲状腺癌家族史■声带麻痹■区域淋巴结增大■浮现侵犯颈部构造症状甲状腺结节(TSH水平不明结节直径<1cm且随访无颈部淋巴结肿大(直至浮现以上可疑因素)2(TSH低)甲状腺良性疾病叶切除术后发现 2 乳头状癌甲状腺结节评估-1(甲状腺癌诊治流程图)甲状腺结节评估-2FNA成果乳头状癌b见乳头状癌治疗-1滤泡癌见滤泡癌治疗-1癌Hürthle细胞癌见Hürthle细胞癌治疗-1c见髓样癌治疗-1未分化癌见未分化癌治疗-1(可疑或不典型)高或正常手术d 见以上癌滤泡肿瘤或Hürthle细胞肿瘤冷结节手术解决或TSH低结节 TSH低甲状腺扫描热结节按甲状腺毒症解决e 甲状腺淋巴瘤见淋巴瘤解决重做FNA,考虑在B超引导下进行已经立即送检或考虑手术良性观测(如果结节增大,考虑行甲状腺内分泌治疗加重做FNA)b 涉及细胞学上怀疑为乳头状癌c 如果有怀疑可以查血浆CEA和降钙素d 对于临床诊断无疑问小滤泡肿瘤年轻女性患者可以考虑试用甲状腺素治疗(3级证据)e 恶性也许很少注意:所有指引均为2A级证据,除非文中有特别指出。
甲状腺结节评估-2(甲状腺癌诊治流程图)乳头状癌治疗-1有如下任何一种甲状腺全除术状况即行甲状腺淋巴结阳性:●中央颈淋巴●年龄<15y 或清扫术(Ⅵ级)年龄●侧面颈淋巴见术后评估清扫术(II-IV3)保存脊髓副神经、颈内静脉、胸锁乳●侵犯甲状腺以外突肌)组织尽量保存颈部>4cm 感觉神经滤泡癌家族史●胸部X光●考虑颈部B超●对固定或胸骨下病灶行乳头状癌CT或MRI 条件者行甲状见术后评估(活检阳性)(避免使用碘腺全除术或甲(3级证据)(乳头状癌治疗-3)造影剂增强)状腺叶切除术:●评价声带活动 15-45y性(2B级证据)●无放射物质暴露史●无远处转移甲状腺叶●侵袭性变异●无侵犯甲状腺切除术+●多发病灶以外组织●肿物直径<4cm (3级证据)●无颈淋巴结转移(3级证据)转移●无甲状腺癌家族史考虑颈部B超●切缘阴性球蛋白●用甲状腺素抑制TSH见随访和维持(乳头状癌治疗-5)a高细胞,柱状细胞,岛,嗜酸性或分化很差乳头状癌治疗-1(甲状腺癌诊治流程图)乳头状癌治疗-2a 高细胞,柱状细胞,岛,嗜酸性或分化很差乳头状癌治疗-2(甲状腺癌诊治流程图)乳头状癌治疗-3见随访和维持(乳考虑予甲状腺素使TSH处在低或正常水平乳头状癌治疗-3(甲状腺癌诊治流程图)乳头状癌治疗-4用甲状腺素抑制TSH无放射性碘治疗b放射性碘治疗前,所有患者必要仔细检查,颈部可扪及包块需行手术切除。


甲状腺癌的健康教育一、甲状腺癌概述甲状腺癌是一种发生在甲状腺组织的恶性肿瘤。
它是最常见的内分泌系统肿瘤之一,也是全球范围内发病率上升最快的实体肿瘤之一。
甲状腺癌的主要类型包括乳头状癌、滤泡状癌、髓样癌和未分化癌。
其发病原因复杂,包括遗传因素、环境因素、放射线暴露等。
二、甲状腺癌的健康教育1、预防放射线暴露:长时间或过量的放射线暴露是导致甲状腺癌的主要危险因素之一。
因此,应尽量避免不必要的放射线检查,如CT、X光等。
如果必须进行放射线检查,应做好防护措施,如使用铅围裙等。
2、健康饮食:均衡饮食对于预防甲状腺癌至关重要。
建议多食用新鲜水果、蔬菜、全谷类食物和富含碘的食物,如海带、紫菜等。
同时,减少高脂肪、高糖分、高盐分的食物摄入。
3、避免吸烟和饮酒:吸烟和饮酒都会增加甲状腺癌的风险。
因此,应积极戒烟,并限制酒精摄入。
4、保持积极心态:长期精神压力大、焦虑、抑郁等不良情绪可能导致内分泌失调,进而增加甲状腺癌的风险。
因此,应学会调节情绪,保持积极心态。
5、定期体检:定期体检是早期发现甲状腺癌的重要手段。
建议每年进行一次甲状腺检查,包括触诊和超声检查。
如果发现异常征象,应进行进一步的检查和治疗。
6、科学锻炼:适当的体育锻炼可以增强身体免疫力,预防甲状腺癌。
建议每周进行至少150分钟的中等强度有氧运动,如快走、骑车等。
7、了解家族病史:家族中有甲状腺癌病史的人应更加自己的健康状况,定期进行甲状腺检查。
通过科学的生活方式和健康管理,我们可以有效地预防甲状腺癌的发生。
在日常生活中,我们应该注意预防放射线暴露、保持健康饮食、避免吸烟和饮酒、保持积极心态、定期体检以及科学锻炼等。
如果发现自己有甲状腺异常的迹象,应立即就医并接受专业的治疗和管理。
甲状腺是一个重要的内分泌器官,它主要负责分泌甲状腺激素,这些激素在调节人体的新陈代谢、生长、发育、生殖和运动等方面发挥着至关重要的作用。
甲状腺激素的主要功能包括:促进生长发育、维持新陈代谢、提高神经兴奋性等。

中国抗癌协会甲状腺癌整合诊治指南(完整版)摘要甲状腺癌(thyroid cancer,TC)是内分泌系统和头颈部最常见的恶性肿瘤。
既往的30年中,全球范围内TC 发病率大幅增加,成为十大恶性肿瘤之一。
如何对 TC 进行筛查、诊断、规范化治疗,如何对持续/复发/转移性TC 基于多学科会诊(multi-disciplinary team,MDT)客观评估地系统性整合治疗,以及规范、有效的治疗后动态评估及系统随访,将是提高中国TC 患者生存率、改善生存质量的重要保证,也是甲状腺领域专家肩负的重要责任。
为了更好地推动中国 TC 的临床管理,中国抗癌协会甲状腺癌专业委员会组织相关专家结合中国经验,撰写了《中国肿瘤整合诊治指南》。
本指南涵盖不同病理类型TC 的疾病管理,包括甲状腺乳头状癌、滤泡癌、髓样癌、未分化癌,旨在为中国TC 的规范化诊治提供指导与参考。
概述甲状腺癌(thyroid cancer,TC)已成为国内外增长最快的恶性肿瘤,跃居十大恶性肿瘤之一,女性更是居前5位,成为各界关注的热点和焦点。
为了更好地推动中国TC 的临床管理,中国抗癌协会甲状腺癌专业委员会组织相关专家结合中国经验,撰写了《中国肿瘤整合诊治指南》[1]。
本指南秉持“整体整合”的学术理念,涵盖了TC 主要病理类型,兼顾”指南-共识-经验“等不同层次的学术成果和观点,体现中国特色的”防-筛-诊-治-康”癌症整体防控服务体系。
01流行病学TC 起源于甲状腺D 滤泡上皮细胞或滤泡旁细胞。
滤泡细胞源性TC包括乳头状癌(papillary thyroid cancer,PTC)、滤泡状癌(follicular thyroid cancer,FTC)、低分化癌(poorly differentiated thyroid carcinoma,PDTC)和未分化癌(anaplastic thyroid carcinoma, ATC)、滤泡旁细胞源性TC即髓样癌(medullary thyroid carcinoma, MTC)。