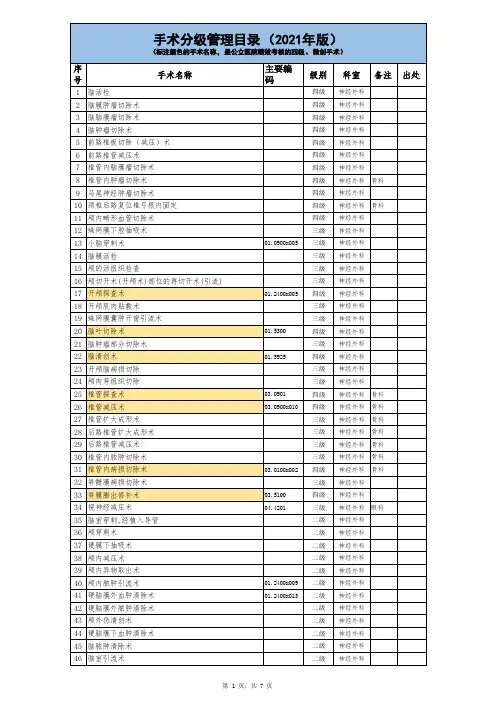
腰椎后路椎板切除减压术
- 格式:doc
- 大小:44.50 KB
- 文档页数:1


腰椎间盘减压术天和医院手术室郭超腰椎间盘减压术患者基本资料女性53岁身高:163cm 体重:69kg从事务农活动30余年临床症状患者腰痛伴下肢放散痛、间歇性跛行等程度不等的腰腿痛症状,直腿抬高<30°;小腿浅感觉减退,伸拇长肌肌力减退,腰后伸受限。
诊断腰椎间盘突出合并椎管狭窄术式开窗直视下腰椎后路减压髓核摘除术适应症:1、症状及体征与CT,MRI表现相吻合2、椎间盘突出症,影像诊断为包容性或单纯性椎间盘突出者。
3、颈椎间盘突出所致的脊髓型,神经根型及交感神经型,无合并骨性椎管狭窄,无后纵韧带钙化和黄韧带钙化。
4、经保守治疗2个月无效者。
手术体位俯卧位麻醉方式全身麻醉手术过程麻醉后术部常规消毒,铺无菌巾,选脊柱后侧入路,显露腰背筋膜,棘突内侧分层进入,暴露椎板及关节突,多数采用一侧扩大开窗或半椎板切除术式,部分采用双侧扩大开窗与全椎板切除术式。
先用小骨刀切除上位椎体下缘及下关节突的内下部分,用神经剥离子协助,自上至下剥离切除黄韧带,注意避免撕裂硬膜囊。
再根据显露需要以椎板咬骨钳扩大开窗范围或行半椎板切除,如果有上关节肥厚,影响神经根的显露,可切除上关节突的前内侧部分及其前面的黄韧带,使神经根充分暴露。
自外侧向内侧游离牵开神经根,可较容易地显露突出的椎间盘及钙化组织。
如果钙化组织包埋于突出的椎间盘中,以常规方法处理,切开纤维环,钙化组织随突出的髓核一并取出。
对椎体后缘周围的钙化组织,取出有一定难度,可将神经根和硬膜囊牵向对侧,用脑棉妥为保护,以小骨刀由内向外凿除钙化的椎间盘组织,增生的椎体后缘亦可同时铲平,解除硬膜囊后方的压迫,再用髓核钳取出中心未钙化的髓核。
椎间盘切除后要常规探查神经根通道,如有神经根的卡压,应行根管扩大术。
注意事项1、必须严格掌握手术适应证。
①诊断明确,包括症状、体征及影像学诊断均应明确,经正规非手术治疗3月以上无效,且症状体征反复发作,影响生活与工作,为中央型椎间盘突出合并椎管狭窄。

下腰椎失稳伴椎管狭窄的手术治疗作者:谢克恭,唐毓金,陆敏安,韦玮,蓝常贡【摘要】目的探讨采用椎板开窗减压、椎弓根螺钉固定、脊柱后侧“H”型植骨融合治疗下腰椎失稳伴椎管狭窄的效果。
方法采用后正中入路切口、椎弓根螺钉内固定融合术、椎板间开窗黄韧带切除椎管减压、失稳节段小关节间植骨、后侧“H”型植骨块植骨治疗下腰椎失稳伴椎管狭窄27例。
结果随访8~24个月,患者症状体征明显改善,优22例,良4例,可1例;植骨融合率为100%,无螺钉断裂、松动及其它手术相关并发症。
结论下腰椎失稳伴椎管狭窄采用椎弓根钉系统内固定使滑脱椎体复位,相邻椎体稳定,后侧“H”型植骨块植骨融合稳定,同时避免术后瘢痕组织填塞椎管狭窄再发。
【关键词】腰椎失稳;椎管狭窄;“H”植骨;内固定器腰椎失稳是以腰椎退行性病变为主要原因的常见疾病,腰椎失稳的病理过程会出现黄韧带肥厚,小关节退变增生内聚导致椎管狭窄[1]。
我们采用椎弓根螺钉固定、椎管减压、“H”型植骨块植骨方法,使失稳节段小关节植骨融合,疗效满意,现报告如下。
1 资料与方法1.1 一般资料本组27例中,男11例,女16例,年龄48~63岁,平均53.6岁。
病程8个月~10年,平均5.3年。
均有严重下腰痛及间歇性跛行,步行距离10~500m,单侧下肢坐骨神经症状者10例,双侧下肢坐骨神经症状者17例,有小便失禁1例;患肢小腿及足背皮肤感觉减退18例,患肢肌力下降15例,肌萎缩11例,直腿抬高试验阳性12例;常规行腰椎正侧位片、动力位X线摄片、CT或MRI 检查提示:全部病例证实不同程度腰椎不稳,11例动力位X线片显示相邻节段滑移>2mm;16例为Ⅰ度以内中滑脱。
其中不稳定节段:L4~5 12例,L5/S1 13例,两节短(L4~5,L5/S1)2例。
双斜位片显示7例合并有椎弓峡部裂,23例黄韧带增厚中央椎管狭窄,17例小关节增生神经根管狭窄。
1.2 手术方法全麻或硬膜外麻醉,病人俯卧于脊柱手术支架上,采用标准后正中竖直切口,分离暴露病变节段棘突、椎板、关节突、横突。

腰椎管狭窄症康复诊疗规范【概述】腰椎管狭窄症是一组慢性进行性脊髓及脊神经疾病,是由于腰椎管、神经根管或椎间孔的骨性或纤维性狭窄,刺激或压迫由此通过的脊神经根或马尾神经而引起的一系列临床症状。
【临床表现】1.起病缓慢,常先有慢性腰痛史。
2.腰骶部疼痛或臀部疼痛,可有下肢放射痛和麻木,单侧或双侧,患者为减轻疼痛,常取腰前屈位。
3.间歇性跛行:患者常诉步行几米或几百米后下肢出现疼痛或麻木、乏力,当蹲下休息一会后症状可缓解,又可继续行走。
但行不远症状又出现,如此反复发生,可长时间骑自行车。
4.腰椎外观多无明显畸形,腰椎前屈一般不受影响当过伸位及侧屈位半分钟可诱发症状,而前屈时症状消失。
可有椎旁压痛。
直腿抬高试验阴性或阳性,加强试验多为阴性。
可有下肢肌力、感觉、腱反射改变。
5.常合并有椎间盘突出的症状。
【辅助检查】1.必须的检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、血电解质、血糖;(3)胸片、心电图;(4)影像学检查:卧位或站立位腰椎正侧位、动力位像;腰椎CT和/或MRI检查。
2.根据患者病情可选择的检查项目:如脊髓造影、造影后腰椎CT、腰椎斜位X线片、心肺功能检查、肌电图、双下肢血管彩色超声等。
【康复评定】1.患者一般情况评定;2.感觉功能及疼痛评定;3.腰椎活动度的评定;4.下肢肌肉周径测量;5.腰臀部及双下肢肌力评定;6.日常生活活动能力评定和生活质量的评定;7.步态分析及步行功能评定。
【治疗方案】1.非手术治疗:适用于病程虽长,但症状及体征反复发作,可以缓解者;由于全身性疾病或局部皮肤疾病,不能实行手术者;不同意手术者。
(1)推拿疗法:常用腰臀部按揉等法,操作时应轻柔;(2)休息、制动急性发作期卧床休息2-10天,使充血水肿等炎性反应减轻,腰背肌放松。
起床时腰围固定。
(3)运动疗法;(4)物理疗法:可选用红外线、超短波、干扰电、中药离子导入等方法,接触肌肉痉挛,促进炎症消除;(5)骨盆牵引;(6)硬膜外封闭疗法:将类固醇药物加生理盐水注入硬膜外达到松解粘连,消除炎症,减轻症状。
脊髓损伤[诊断]一、病程(一)髓休克期脊髓遭受创伤与病理损害时即可发生功能得暂时性抑制,表现出运动、感觉、反射与自主神经系统得一系列变化,称为脊髓休克期、脊髓休克期得长短不同,在脊髓震荡及不完全脊髓损伤,可无脊髓休克期或甚为短暂,至临床检查时已无休克表现,脊髓损伤平面愈高(如上颈髓),损伤愈严重(如脊髓完全损伤或断裂),其休克期愈长,可达8周,临床上脊髓休克期长短可有不同,一般以出现肛门反射认定脊髓休克期结束。
(二)髓休克期后二、症状与体征(一) 完全性脊髓损伤1、.感觉障碍。
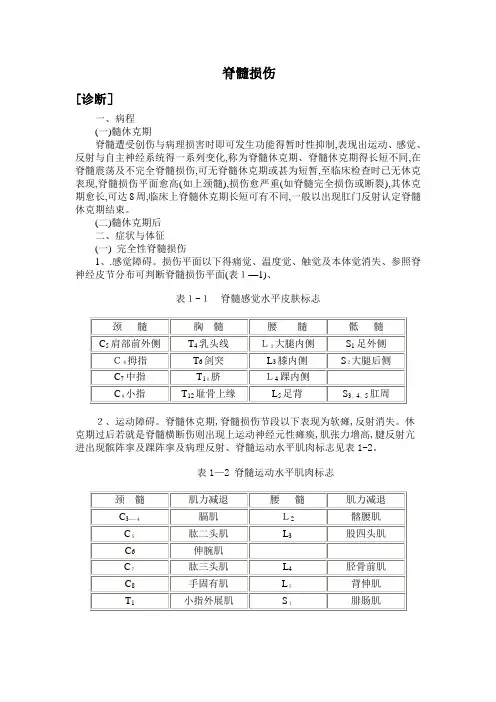
损伤平面以下得痛觉、温度觉、触觉及本体觉消失、参照脊神经皮节分布可判断脊髓损伤平面(表1—1)、表1-1脊髓感觉水平皮肤标志2、运动障碍。
脊髓休克期,脊髓损伤节段以下表现为软瘫,反射消失。
休克期过后若就是脊髓横断伤则出现上运动神经元性瘫痪,肌张力增高,腱反射亢进出现髌阵挛及踝阵挛及病理反射、脊髓运动水平肌肉标志见表1-2。
表1—2 脊髓运动水平肌肉标志3、括约肌功能障碍、脊髓休克期表现为尿潴留,系膀胱逼尿肌麻痹形成无张力性膀胱所致。
休克期过后,若脊髓损伤在骶髓平面以上,可形成自动反射膀胱,残余尿少于100毫升,但不能随意排尿、若脊髓损伤平面在园锥部骶髓或骶神经根损伤,则出现尿失禁,膀胱得排空需通过增加腹压(腹部用手挤压)或用导尿管来排空尿液、大便也同样可出现便秘与失禁。
(二)不完全性脊髓损伤依脊髓损伤节段水平与范围不同有很大得差别,损伤平面以下常有感觉减退,疼痛与感觉过敏等表现。
重者可仅有某些运动,而这些运动不能使肢体出现有效功能,轻者可以步行或完成某些日常工作,运动功能在损伤早期即可开始恢复,其恢复出现越早,预后越好。
临床上有以下几型:1、脊髓前部损伤:表现为损伤平面以下得自主运动与痛温觉消失、由于脊髓后柱无损伤,病人得触觉、位置觉、振动觉、运动觉与深感觉完好。
2、脊髓中央性损伤(中央管综合征):在颈髓损伤时多见。
表现上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失明显比下肢严重、损伤平面得腱反射消失而损伤平面以下得腱反射亢进。
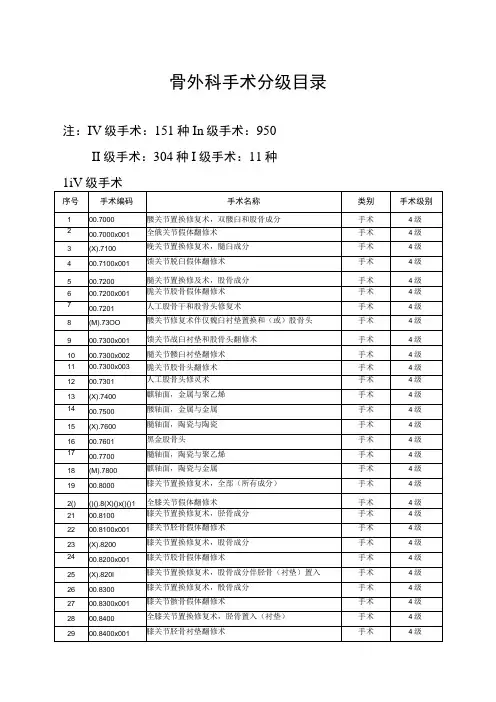


三、骨科序号手术名称备注四级-1 颈椎后路切开复位内固定(C1_C2除外)四级-2 胸椎后路切开复位内固定四级-3 臂丛神经吻合术四级-4 上肢血管损害切除伴血管置换四级-5 下肢血管损伤切除伴人造血管移植四级-6 髂动脉损害切除+人工血管移植术四级-7 下肢血管病损切除伴血管移植术四级-8 股-股动脉吻合术,四级-9 椎骨楔形切骨术四级-10 脊柱后路楔形截骨矫形术四级-11 半骨盆切除术四级-12 骶骨肿瘤切除术四级-13 骨肿瘤切除+骨重建四级-14 半椎切除术四级-15 后路半椎切除术四级-16 前路椎骨病损切除术四级-17 前路椎骨肿瘤切除术四级-18 后路椎骨肿瘤切除术四级-19 后路椎骨病损切除术四级-20 前路椎骨部分切除+重建术四级-21 颈肋切除术四级-22 经皮椎体成形术四级-23 椎体切开成形术四级-24 移位或损坏的固定装置的修正术四级-25 脊柱矫形+植骨术四级-26 颈椎前路内固定术.无骨折复位四级-27 颈椎前路内固定+椎间融合术四级-28 胸椎前路内固定术.无骨折复位四级-29 腰椎前路内固定术.无骨折复位四级-30 腰椎后路内固定+椎间融合术四级-31 颈椎后路内固定术.无骨折复位(C1_C2除外)四级-32 胸椎后路内固定术.无骨折复位四级-33 颈椎前后路联合融合内固定术四级-34 经关节后路C1-2螺钉内固定术四级-35 前路颈椎C1_2螺钉内固定四级-36 髋臼骨折切开复位内固定四级-37 骨盆骨折切开复位内固定术四级-38 肩胛骨切开复位内固定四级-39 颈椎间盘切除术四级-40 经皮穿刺椎间盘切除术四级-41 前路椎间盘切除术四级-42 前路颈椎间盘切除术四级-43 椎间盘切除+人工髓核置换术四级-44 前路人工髓核切除术四级-45 膝关节镜下半月板修补术四级-46 肩胛部肿瘤切除+肩胛带切除四级-47 环---枢椎融合术四级-48 颈椎融合术四级-49 颈椎前路减压椎间融合术四级-50 颈椎前路减压融合术四级-51 颈椎后路减压融合术四级-52 后路枕颈融合术四级-53 腰椎前路融合术四级-54 颈椎假关节融合术四级-55 脊柱假关节矫形术四级-56 椎体球襄扩张脊柱后凸成形术四级-57 全膝关节置换术四级-58 副韧带人造韧带置换术四级-59 踝关节置换术四级-60 全髋关节置换术四级-61 全髋关节置换的修正术四级-62 球囊扩张股骨头成形术四级-63 肩关节成形术用合成假体四级-64 人工肱骨头置换术四级-65 肩关节成形术的修正术四级-66 肘关节切除成形术四级-67 拇指再建术四级-68 脚趾代拇指术四级-69 半骨盆离断术三级-1 椎管探查术三级-2 椎管减压术三级-3 脊髓探查术三级-4 椎管扩大成形术三级-5 后路椎管扩大成形术三级-6 后路椎管减压术三级-7 腰椎后路切开复位内固定术三级-8 周围神经切断术三级-9 肌皮神经探查术三级-10臂丛神经探查术三级-11 桡神经探查术三级-12 坐骨神经探查术三级-13 尺神经缝合术三级-14 神经缝合术,周围神经三级-15 正中神经缝合术三级-16 腕管内神经松解术三级-17 正中神经松解术三级-18 尺神经松解术三级-19 神经松解术,周围神经三级-20 神经移植术、周围神经三级-21 尺神经移位术三级-22 指神经移位术三级-23 尺神经吻合术三级-24 桡神经吻合术三级-25 闭孔神经吻合术三级-26 周围神经吻合术三级-27 指神经吻合术三级-28 腓神经吻合术三级-29 脊神经吻合术三级-30 椎动脉结扎术三级-31 骨髓移植术三级-32 骨盆楔形切骨术三级-33 胸骨切骨术三级-34 骨盆切骨术三级-35 骨盆内移截骨术三级-36 骨肿瘤切除术三级-37 手指骨肿瘤切除术三级-38 肋骨切除为骨移植三级-39 股骨颈切除术三级-40 股骨头切除术三级-41 部份肋骨切除术三级-42 耻骨部分切除术三级-43 肋骨切除术三级-44 骨延长术三级-45 骨缩短术三级-46 骨的其它修补或整形术三级-47 脊柱哈林顿氏棍植入术三级-48 脊柱卢奎内固定三级-49 脊柱钩螺钉内固定LSRF三级-50 腰椎后路内固定术.无骨折复位三级-51 闭合复位内固定三级-52 掌骨闭合复位内固定三级-53 股骨骨折闭合复位内固定三级-54 关节镜下胫骨复位内固定术三级-55 胫骨骨折闭合复位内固定三级-56 膑骨闭合复位内固定三级-57 跟骨闭合复位内固定三级-58 切开复位,外固定三级-59 桡骨切开复位外固定三级-60 掌骨切开复位内固定三级-61 胫骨骨折切开复位外固定三级-62 肱骨切开复位内固定三级-63 尺骨切开复位内固定三级-64 桡骨切开复位内固定三级-65 锁骨切开复位内固定三级-66 肘关节骨折切开复位内固定三级-67 腕骨切开复位内固定三级-68 腕舟状骨切开复位内固定三级-69 掌骨切开复位内固定三级-70 指骨切开复位内固定三级-71 骨折切开复位伴内固定三级-72 股骨切开复位内固定三级-73 胫骨切开复位内固定三级-74 腓骨切开复位内固定三级-75 跟骨骨折切开复位内固定三级-76 膑骨骨折切开复位内固定三级-77 跖骨骨折切开复位内固定三级-78 趾骨骨折切开复位内固定三级-79 足舟状骨切开复位内固定三级-80 开放性骨折的清创术三级-81 肩关节脱位切开复位内固定三级-82 胸锁关节脱位切开复位内固定三级-83 关节内部假体装置取出术三级-84 椎间盘探查术三级-85 关节镜检查三级-86 膝关节镜检查三级-87 椎板切除伴椎间盘疝切除术三级-88 椎间盘切除术三级-89 后路髓核切除伴有脊神经根减压术三级-90 椎板切除伴有脊神经根减压术三级-91 椎间盘镜下椎间盘切除三级-92 后路椎间盘切除术三级-93 椎间盘疝切除术三级-94 膝半月板切除术三级-95 膝关节镜下半月板切除三级-96 膝关节镜下病损清除术三级-97 滑膜病损切除术三级-98 滑膜肿瘤切除术三级-99 关节镜下滑膜肿瘤切除三级-10 关节病损切除术三级-101韧带病损切除术三级-102关节肿瘤切除术三级-103韧带切除术三级-104脊柱融合术三级-105胸椎融合术三级-106胸腰椎融合术三级-107腰椎融合术三级-108腰椎后路融合术三级-109腰骶部脊柱融合术三级-110 腰椎假关节融合术三级-111 交叉存韧带的其它修补术三级-112 膝关节镜下交叉韧带修补术三级-113 副韧带修补术三级-114 膝关节的其它修补术三级-115 膝关节的其他置换术三级-116 踝关节韧带修补术三级-117 人工股骨头置换术(其它髋关节成形术) 三级-118 髋臼加盖术三级-119 肩袖修补术三级-120 肘关节韧带修补术三级-121 肘关节韧带重建术三级-122 腕关节韧带修补术三级-123 肩关节成形术,不用合成物假体三级-124手部肌腱成形术,用其他部位移植的肌腱三级-125 指转移,不包括拇指三级-126 肌肉良性肿瘤切除术三级-127 肌肉恶性肿瘤切除三级-128 肌肉肿瘤切除术三级-129 肘窝囊肿切除术三级-130 肩关节离断术三级-131 髋关节离断术三级-132 拇指再植术三级-133 手指再植术(断指再植)三级-134 前臂再植术三级-135 足拇趾再植术三级-136 小腿或踝关节再接术三级-137 臂假肢安装三级-138 踝关节骨折切开复位内固定三级-139 距骨骨折切开复位内固定二级-1 椎板切除术(减压)二级-2 后路椎板切除(减压)术二级-3 硬脊膜外血肿清除二级-4 硬脊膜下血肿清除术二级-5 胫前动脉结扎术二级-6 下肢血管吻合术二级-7 下肢动脉栓塞术二级-8 骨切开引流术二级-9 股骨头切开术二级-10 锁骨楔形切骨术二级-11 肩四级骨楔形切骨术二级-12 肱骨楔形切骨术二级-13 肱骨楔形截骨术二级-14 尺骨楔形切骨术二级-15 桡骨楔形切骨术二级-16 腕骨楔形切骨术二级-17 股骨楔形切骨术二级-18 膑骨楔形切骨术二级-19 胫骨楔形切骨术二级-20 腓骨楔形切骨术二级-21 跗骨楔形切骨术二级-22 跖骨楔形切骨术二级-23 指(趾)骨楔形切骨术二级-24 肩四级骨切骨术二级-25 锁骨切骨术二级-26 肱骨切骨术二级-27 桡骨切骨术二级-28 尺骨切骨术二级-29 腕骨切骨术二级-30 股骨切骨术二级-31 膑骨切骨术二级-32 腓骨切骨术二级-33 胫骨切骨术二级-34 趾骨切骨术二级-35 跗骨切骨术二级-36 指(跖)骨切骨术二级-37 骨活检二级-38 跖骨楔形切骨拇外翻矫正术二级-39 拇囊肿切除伴关节固定术二级-40 拇囊肿切除伴软组织修整术二级-41 凯勒乐Keller手术拇囊肿切除术二级-42 骨病损切除术二级-43 骨囊肿切除术二级-44 骨髓炎刮除术二级-45 骨刺切除术二级-46 髂骨部分切除,用于移植术二级-47 桡骨小头切除术二级-48 尺骨小头切除术二级-49 掌骨部分切除术二级-50 腓骨小头切除术二级-51 籽骨切除术二级-52 骨移植术二级-53 人工骨植入术二级-54 肱骨植骨术二级-55 桡或尺骨植骨术二级-56 指骨植骨术二级-57 指骨植骨支撑融合术二级-58 股骨植骨术二级-59 膑骨植骨术二级-60 胫或腓骨植骨术二级-61 跖骨植骨术二级-62 同种异体骨置骨二级-63 骨融合术二级-64 肱骨内固定术二级-65 骨的内固定术不伴有骨折复位术二级-66 骨折内固定物取出术二级-67 钢板内固定取出术二级-68 脊柱哈林顿氏棍取出术二级-69 脊柱卢奎Kegue's棍取出术二级-70 肱骨闭合复位内固定二级-71 肩关节脱位的开放性复位术二级-72 腕关节脱位的开放性复位术二级-73 髋关节脱位切开复位术二级-74 膝关节脱位切开复位术二级-75 足和趾关节脱位的开放性复位术二级-76 关节活检二级-77 肩关节活检二级-78 肘关节活检二级-79 髋关节活检二级-80 膝关节活检二级-81 踝关节活检二级-82 关节松解术二级-83 腕韧带松解术二级-84 腕横韧带松解术二级-85 足韧带松解术二级-86 滑膜切除术二级-87 踝关节融合术二级-88 三关节融合术二级-89 距下关节融合术(距跟关节)二级-90 四关节融合术二级-91 趾关节融合术二级-92 髋关节融合术二级-93 膝关节融合术二级-94 肩关节融合术二级-95 肘关节融合术二级-96 腕桡融合术二级-97 腕关节融合术二级-98 指间融合术二级-99 足和趾的关节成形术二级-100 手和指关节的修补术二级-101 关节穿刺术二级-102 膝关节灌洗术二级-103 上肢关节囊或韧带的逢合术二级-104 下肢关节韧带的缝合二级-105 手部腱鞘松解术二级-106 手部腱鞘切开术二级-107 手部肌肉异物切除术二级-108 手部粘液囊切开术二级-109 手部肌腱切断术二级-110 手部筋膜切断术二级-111 手部肌肉松解术二级-112 手部腱鞘囊肿切除术二级-113 手部腱鞘病损切除术二级-114 手粘液囊切除术二级-115 手腱鞘切除术二级-116 手部筋膜切除术二级-117 手腱鞘缝合术二级-118 桡侧屈腕肌腱缝合术二级-119 手部肌腱缝合术二级-120 手筋膜缝合术二级-121 手部肌腱延长术二级-122 手部肌腱移植术二级-123 手部肌肉移植术二级-124 拇指整复术二级-125 手指肌腱成形术二级-126 手部肌腱松解术二级-127 肌切开术二级-128 肌肉内异物取除术二级-129 前臂肌腱松解术二级-130 腱膜切断术二级-131 跖筋膜松解术二级-132 骼胫束松解术二级-133 肌肉松解术二级-134 前斜角肌松解术二级-135 胸锁乳突肌切断术二级-136 臀部肌肉松解术二级-137 肌肉切断术二级-138 肌肉活检二级-139 腱鞘病损切除术二级-140 腱鞘囊肿切除术二级-141 肌腱囊肿切除术二级-142 腱鞘肿瘤切除二级-143 肌肉血管瘤切除术二级-144 肌肉病损切除术二级-145 肌肉骨化性损害切除术二级-146 国窝Bakers囊肿切除术二级-147 滑膜囊肿切除术二级-148 筋膜囊肿切除二级-149 国窝肿瘤切除术二级-150 肌腱切除为移植二级-151 筋膜切除为移植二级-152 粘液囊切除术二级-153 腱鞘缝合术二级-154 趾肌腱缝合术二级-155 前臂肌腱缝合术二级-156 伸拇长肌缝合术二级-157 肱二头肌缝合术二级-158 肱二头肌腱徒前术二级-159 肌腱移位术二级-160 肌肉移位术二级-161 肌肉移植术二级-162 跟腱缩短术二级-163 跟腱延长术二级-164 肌腱延长术二级-165 肌肉修补术二级-166 胫后肌腱吻合术二级-167 跟腱修补术二级-168 肌腱成形术二级-169 肌腱修补术二级-170 足拇伸肌腱固定术二级-171 肌腱固定术二级-172 滑囊突刺术二级-173 手指截指术,拇指除外二级-174 拇指截指术二级-175 腕关节离断术二级-176 前臂截肢术二级-177 肘部关节离断术二级-178 上臂切断术二级-179 趾离断术二级-180 踝关节离断术二级-181 足切断术(赛姆氏切断术)二级-182 小腿截肢术二级-183 膝关节离断术二级-184 大腿截肢术二级-185 截肢残端修整术二级-186 假肢安装二级-187 前臂假肢安装二级-188 手及前臂清创缝合术一级-1 不用内固定的骨折闭合性复位术一级-2 骨折闭合复位外固定一级-3 肱骨骨折闭合复位外固定术一级-4 桡骨骨折闭合复位外固定一级-5 桡骨闭合复位外固定一级-6 股骨骨折闭合复位外固定一级-7 小腿骨折闭合复位术一级-8 踝关节闭合复位外固定一级-9 胫骨闭合复位外固定一级-10 膑骨骨折抓膑器外固定术一级-11 骨盆闭合复位外固定一级-12 肩关节脱位复位术(闭合术)一级-13 肘关节脱位闭合复位术一级-14 髋关节脱位的闭合性复位术一级-15 膝关节脱位闭合复位术一级-16 关节切开术一级-17 关节脓肿切开引流一级-18 肌肉筋膜减压术一级-19 筋膜室切开减压术一级-20 腿膝上假肢安装一级-21 腿膝下假肢安装一级-22 腿假肢安装一级-23 关节粘连的手法撕开一级-24 头颅环--骨盆牵引术一级-25 颈椎牵引术一级-26 间歇性骨胳牵引一级-27 其它骨胳牵引术一级-28 皮肤牵引术一级-29 骨折石膏夹克外固定,无骨折复位一级-30 骨折石膏夹板外固定,无骨折复位一级-31 骨病手法治疗一级-32 外固定装置去除一级-33 外伤清创缝合术(四肢)。


后路椎板开窗减压手术方式治疗不合并腰椎不稳老年退行性腰椎滑脱症的疗效分析【摘要】目的:观察后路椎板开窗减压手术治疗稳定性老年退行性腰椎滑脱症的中远期疗效。
方法:49例退行性退行性腰椎滑脱症患者根据年龄分为a和b两组,采用后路椎板开窗减压术方法。
所有患者未做融合及内固定术。
采用日本骨科协会的评分系统(joa 评分)结合腰椎正侧位+动力位x线片所见,制定手术疗效判定标准。
结果:随访18个月~66个月,平均36.4个月。
a组,88%病人获得满意结果;b组,81%病人获得满意结果。
随访未发现手术节段失稳者。
结论:后路椎板开窗减压手术方式治疗不合并腰椎不稳的退行性腰椎滑脱症可取得良好的中远期疗效。
【关键词】老年退行性腰椎滑脱症;退行性腰椎不稳症;后路椎板开窗减压术退行性腰椎滑脱症(degenerative spondylolisthesis简称ds)是中老年人常见疾病之一,临床上以腰4滑脱为多见。
临床对该病的治疗有保守治疗和手术治疗两种方式。
近年来随着内同定技术的进步及内固定器械的发展,“减压+融合+内同定”手术方式越来越广泛的被用于退行性腰椎滑脱症的治疗,虽然取得了良好的近期疗效,但越来越多的学者认为这种手术方式存在扩大手术创伤及增加医疗费用的弊端。
相对而言,单纯后路椎板开窗减压手术方式具有创伤小、费用低的优点。
本文总结我院从2007年2月一2009年2月年采用“责任”节段的后路椎板开窗减压手术方式治疗老年退行性腰椎滑脱症取得了满意疗效。
1 资料和方法1.1一般资料共53例患者,其中49名患者获得随访,男18例,女3l例;年龄50一79岁,平均65.5岁。
病程3个月-10年,平均3.4年;病程5年12例。
合并高血压病11例,冠心病7例,糖尿病3例。
入选标准:1.年龄在50-70岁;2.患有腰痛,单侧或双侧坐骨神经疼痛;3.经过影像学检查诊断为老年退行性腰椎滑脱(ⅲ度一下,包括ⅲ度)4.腰椎动力位片显示腰椎稳定者。
扩大式单侧椎板切除行双侧减压治疗腰椎管狭窄症疗效腰椎管狭窄症是一种常见的腰椎疾病,主要表现为椎管狭窄导致神经根受压,出现下肢疼痛、麻木、无力等症状,严重影响患者的生活质量。
传统的治疗方法包括药物治疗、物理治疗、康复训练等,但对于一些病情较为严重的患者来说,这些方法的疗效并不明显。
针对这些情况,扩大式单侧椎板切除行双侧减压治疗腰椎管狭窄症逐渐成为了一种有效的治疗手段。
扩大式单侧椎板切除行双侧减压术是一种微创手术,通过切除腰椎椎板,扩大椎管的空间,以减轻压迫神经根的症状。
其优点在于手术创伤小、恢复快、术后并发症少等。
下面我们就来详细介绍一下这种手术治疗腰椎管狭窄症的疗效。
扩大式单侧椎板切除行双侧减压手术的术前准备十分重要。
患者在接受手术前需要进行详细的检查,包括X线片、MRI、CT等影像学检查,以明确椎管狭窄的位置和程度。
还需要评估患者的手术适应性,包括是否有合并症、手术风险等。
只有经过全面的术前评估,才能确保手术的安全性和有效性。
手术操作过程中需要严格遵循操作规范。
手术需要在全麻下进行,通过X线引导找准手术切口位置,避免损伤椎间盘和神经根。
术中需要精细操作,确保切除椎板的同时不影响椎间盘和神经结构。
术中需要充分冲洗手术区域,避免感染等并发症的发生。
然后,术后的恢复和康复训练也是十分重要的。
术后患者需要适当的休息,避免剧烈运动,以免影响手术效果。
还需要配合康复训练,包括物理治疗、功能锻炼等,以加速术后患者的康复速度,减少并发症的发生。
我们来谈谈扩大式单侧椎板切除行双侧减压手术的疗效。
经过临床实践证明,这种手术能够显著改善患者的症状,减轻疼痛、麻木等不适感,提高患者的生活质量。
研究表明,术后患者的疼痛程度显著减轻,神经系统功能得到明显改善。
而且,由于手术创伤小,患者术后的恢复速度也较快,能够更快地回归正常生活。
扩大式单侧椎板切除行双侧减压治疗腰椎管狭窄症具有明显的疗效,是一种安全、有效的治疗手段。
对于一些传统治疗方法疗效不佳的患者来说,可以考虑选择这种手术治疗方法。
(下转第190页)[摘要] 在临床上,腰痛或腰腿痛常见的疾病的元凶中很重要的原因之一是腰椎管狭窄症。
此类疾病的主要临床表现是神经性间歇性跛行,臀部以下产生的相关不适应症。
还有一个病征是鞍区不适感抑或出现大小便功能失常的现象。
本文根据腰椎管狭窄症的病灶特征,临床表现以及影像学检查,作者对手术入路术后处理及并发症进行阐述。
[关键词] 骨科;腰椎管根管;减压术[中图分类号] R683 [文献标识码] A [文章编号] 1672-5654(2013)09(c )-0188-02关于临床实施腰椎管根管后路减压术的探究马宏伟甘肃省天水市甘谷县人民医院骨外科,甘肃天水 741000现有的医学论述阐明:腰椎管狭窄症为腰椎管横经及矢状经狭窄,从而使得椎管的形态发生改变,引起了马尾神经手压迫的症状与体征。
1 椎间盘病灶的研究经临床实践研究发现:下腰椎的椎间孔狭窄发生率较高的病症特点为椎间盘高度小于等于3 mm 的时候。
`2 诊断标准通过专业医学检验设备。
诊断狭窄的标准为在X 线片上测得腰椎管的中矢径在12 mm ,相对狭窄为中矢径在10~12 mm ,绝对狭窄为中矢径小于10 mm 。
若腰椎间盘高度小于等于3 m m 时可以作为临床诊断下间孔狭窄症的参考标准。
目前,常用的非手术治疗方法,有中医的推拿按摩、物理热敷、仪器理疗、物理牵引以及在正确体位下坐卧休息等。
手术治疗,即将椎管与神经管进行适量扩大,从而解除马尾神经和腰神经根的压迫。
为了保证手术的成功率及实施手术位置的准确性,手术前应当确定手术部位,我们可采用脊髓造影或者CT 共振的方法进行确定。
3 手术治疗方法3.1 手术适应症患者经过中医推拿、物理热敷、仪器理疗、物理牵引以及坐卧休息都未见好转的前提下,在通过医学手段检查确诊为中度或重度腰椎管狭窄症状,便是需要进行腰椎管根管后路减压手术。
在患者的工作、学习、生活中,出现严重的神经性间歇性跛行,以及臀部以下的无力和不适。
后路椎板切除减压+横突间植骨融合+椎弓根钉内固定治疗老年退行性腰椎滑脱症疗效分析邬哲慧,郭汉明,黄玉良,蔡宏华,缪海雄(广东省惠州市中心人民医院,广东惠州516001)[摘要] 目的 探讨后路椎板切除减压+横突间植骨融合+椎弓根钉内固定治疗老年退行性腰椎滑脱症的临床效果。
方法 回顾性分析18例老年退行性腰椎滑脱症患者,均行后路椎板切除减压+横突间植骨融合+椎弓根钉内固定手术治疗,其中M oss -M iami 固定4例,USS 固定3例,GSS 固定8例,RF 固定3例。
结果 经6~24个月的随访,按Steffee 分级:优10例(56%),良6例(33%),可2例(11%)。
结论 后路椎板切除减压+横突间植骨融合+椎弓根钉内固定是治疗老年退行性腰椎滑脱症的有效方法。
[关键词] 退行性腰椎滑脱症;后路椎板切除减压;横突间植骨融合;椎弓根钉内固定[中图分类号] R0681.53 [文献标识码] B [文章编号] 1008-8849(2005)15-1967-02Curative ef fect analysis of posterior laminatom y decompression,intertransverseprocess autograft fusionand transpedicle screw fixation on senile degenerative spondylolishthesis WU Zhe -hui,GU O Han -ming,HU AN G Yu -liang ,CAI Hong -hua,M IAO Ha-i x iong(Huizhou Central People .s Hospital,Huizhou 516001,G uang dong,China)Abstract:Objective It is to discuss the clinical effect of posterio r laminatomy decompression,inter transv erse pr ocess au -tog raft fusion and transpedicle screw fix ation on senile degenerative spondy lolishthesis.Methods 18cases of senile degenera -tiv e spondy lolishthesis who were treated with posterior laminatomy decompr ession,intertr ansverse process autograft fusion and transpedicle screw fix ation w ere analyzed retrospectively ,which including four cases of M oss -M iami fix ation,three cases o f U SS fixation,eight cases of G SS fixation and t hree cases of R F fix ation.Results Follow -up v isiting for six to tw enty-four months,ten cases w er e excellent (56%),six cases were good (33%)and tw o cases w ere fair (11%),w hich w ere ev aluated with Steffee gr ade.Conclusion Poster ior laminato my decompression,intertransverse process autograft fusio n and transpedicle scr ew fixation is an effectiv e metho d to treat senile deg ener at ive spondylo lishthesis.Key words:deg enerative spondylolishthesis;posterio r laminatomy decompressio n;inter transv erse process auto graft fu -sion;transpedicle scr ew fixation[作者简介] 邬哲慧(1977)),男,从事骨科专业工作。
扩大式单侧椎板切除行双侧减压治疗腰椎管狭窄症疗效腰椎管狭窄症是一种常见的脊柱退行性疾病,通常会导致下肢放射痛、麻木和肌力减退,严重影响患者的生活质量。
虽然保守治疗可以缓解症状,但对于严重症状的患者来说,手术治疗仍然是一个重要的选择。
扩大式单侧椎板切除行双侧减压术是治疗腰椎管狭窄症的一种有效方法,本文将对该手术的疗效进行讨论。
扩大式单侧椎板切除行双侧减压术是一种相对较新的微创手术技术,旨在通过切除椎板和加大椎管径,缓解椎管狭窄引起的神经压迫症状。
手术过程中,医生通过一个小的切口进入椎管,利用显微镜和显微外科器械,沿着椎板内侧切除部分椎板并加大椎管径,从而减轻神经根的受压情况。
相比传统的开放性手术,扩大式单侧椎板切除行双侧减压术具有创伤小、出血少、恢复快的优势。
关于该手术的疗效,在国内外已有一些研究得出了一致的结论。
近年来,国内外多项研究表明,扩大式单侧椎板切除行双侧减压术在治疗腰椎管狭窄症中具有良好的临床疗效。
一项对143例腰椎管狭窄症患者的研究发现,77%的患者在手术后能够获得明显的症状缓解,90%的患者能够重新恢复正常的日常生活和工作。
另一项对60例腰椎管狭窄症患者的研究显示,术后的患者疼痛症状得到了显著的改善,行走距离和生活质量均有显著提高。
这些研究结果表明,扩大式单侧椎板切除行双侧减压术在治疗腰椎管狭窄症中具有显著的疗效,能够有效改善患者的症状,恢复其正常的生活功能。
需要指出的是,扩大式单侧椎板切除行双侧减压术并非适用于所有的腰椎管狭窄症患者。
对于部分病情较为复杂或合并其他脊柱疾病的患者,可能需要进行其他关节融合手术或者人工椎间盘置换术。
手术是否适用于某位患者还需要综合考虑其病情、年龄、体质等因素。
在进行手术治疗前,患者需要接受全面的术前评估,由专业的医生根据个体情况进行术前风险评估和手术方案制定。
除了手术本身的疗效,术后的康复和护理同样重要。
患者术后需要配合专业的康复治疗师进行康复训练,恢复活动功能。
胸腰椎肿瘤后路切除椎板减压内固定术的围术期护理顾明;陈月英;曾丽娟;李旭;袁晓玲;楼燕凤;周光新【摘要】目的探讨胸腰椎肿瘤后路切除椎板减压内固定术的围术期护理措施.方法回顾性分析68例胸腰椎肿瘤后路切除椎板减压内固定术患者的临床资料,总结围术期的护理措施.结果随访6~36个月,转移性肿瘤患者4例出现肿瘤术后复发,5例出现脑脊液漏,1例下肢深静脉血栓,1例感染,4例排尿困难,6例便秘.结论术前进行有效的心理疏导、充分的术前准备,术后严密观察病情变化,做好体位和疼痛护理,早期合理的功能锻炼指导,加强并发症的观察和护理,是保证胸腰椎肿瘤后路切除椎板减压内固定术手术成功和疾病恢复的关键.【期刊名称】《实用临床医药杂志》【年(卷),期】2014(018)020【总页数】5页(P69-72,80)【关键词】胸腰椎肿瘤;后路切除;内固定术;围术期;护理【作者】顾明;陈月英;曾丽娟;李旭;袁晓玲;楼燕凤;周光新【作者单位】南京军区南京总医院骨科,江苏南京,210002;南京军区南京总医院骨科,江苏南京,210002;南京军区南京总医院骨科,江苏南京,210002;南京军区南京总医院骨科,江苏南京,210002;南京军区南京总医院骨科,江苏南京,210002;南京军区南京总医院骨科,江苏南京,210002;南京军区南京总医院骨科,江苏南京,210002【正文语种】中文【中图分类】R473.73脊柱是常见的肿瘤骨转移部位,以胸腰椎多见[1],胸段占70%,腰段占20%,颈段占10%。
肿瘤破坏椎骨可造成椎骨缺损、病理性骨折、脊髓压迫甚至截瘫。
由于前路或前后路联合手术需开胸、开腹,手术创伤大,出血多,并发症较多。
而后路一期肿瘤切除椎板减压内固定术则手术切口小、手术时间短、恢复快,增强了患者的自信和提高了生存质量。
本科2010年1月—2013年1月共收治68例胸腰椎肿瘤患者采用后路一期肿瘤切除椎板减压内固定术,取得了良好的疗效,现将护理体会报道如下。