血管瘤的鉴别诊断
- 格式:ppt
- 大小:567.50 KB
- 文档页数:8
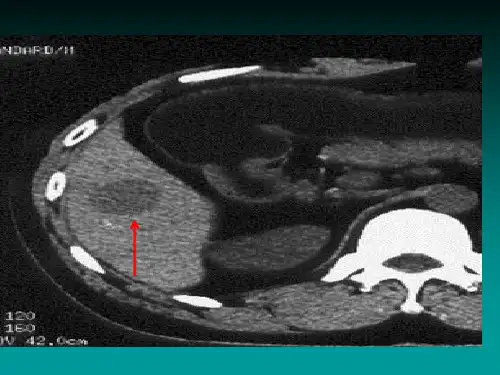




结直肠血管瘤应该做哪些检查?*导读:本文向您详细介结直肠血管瘤应该做哪些检查,常用的结直肠血管瘤检查项目有哪些。
以及结直肠血管瘤如何诊断鉴别,结直肠血管瘤易混淆疾病等方面内容。
*结直肠血管瘤常见检查:常见检查:CT血管成像、血常规、纤维蛋白原(Fg,FIB)、血浆凝血因子Ⅴ活性测定、凝血因子活性测定(因子Ⅷ∶C、Ⅸ∶C)、便常规、纤维结肠镜检查、腹部平片*一、检查:1.血常规:可有红细胞减少和血红蛋白降低等贫血表现;血管瘤内有广泛的血栓形成时,血小板可因大量消耗而减少。
2.凝血功能检查:可有纤维蛋白原减少、凝血因子V和Ⅷ降低。
3.便常规检查:粪便可混有血块,或便血呈鲜红色或紫黑色。
4.纤维结肠镜检查:纤维结肠镜检查是诊断结直肠血管瘤的有效手段,它可确定病变的部位、性质和范围。
对怀疑患有此病的患者应常规行此检查,认真检查病变的部位、范围以及是否有卫星病灶等。
结直肠血管瘤的典型内镜下表现为向肠腔内凸起的肠黏膜结节形肿块,病变可呈不同的颜色,从樱桃红色至黑色,病变大小不等。
肿块可以为息肉形或扁平形,肠腔充气或轻轻压迫时肿块可以缩小。
在病变部位常可见扩张的静脉,少数可见到糜烂或溃疡。
部分病变呈弥漫性分布,病变的边界难以确定。
极少数患者由于病变较大,可以使肠腔变窄。
在近期内有下消化道出血的患者,在病变的表面或周围可见到黏膜损伤或炎症。
尽管可以通过活组织检查确定诊断,但由于可引发难以控制的大出血,应尽量避免使用。
5.腹部X线平片:大约50%的结肠血管瘤患者可在腹部X线平片检查时在病变部位发现呈簇状聚集的钙化静脉结石影。
6.结肠气钡双重造影:结肠血管瘤在结肠气钡双重造影的表现与血管瘤的类型有密切关系。
静脉扩张型患者可见结肠黏膜静脉扩张,呈网状或结节样隆起,边缘部位由于血管瘤的齿状轮廓,呈现典型的扇贝样表现。
在息肉型血管瘤患者,可见突入肠腔的肿块和肠壁的充盈缺损。
在严重的弥漫型血管瘤患者,可见病变肠段的肠腔呈均匀性狭窄。

血管瘤应该做哪些检查?*导读:本文向您详细介血管瘤应该做哪些检查,常用的血管瘤检查项目有哪些。
以及血管瘤如何诊断鉴别,血管瘤易混淆疾病等方面内容。
*血管瘤常见检查:常见检查:胸部CT检查、肝、胆、胰、脾的MRI检查*一、检查一般实验室检查结果无特异发现。
对于较表浅,肿瘤较局限者检查专案以检查框限“A”为主;对于较深在部位发病或肿瘤巨大者检查专案可包括检查框限“B”和“A”。
X线摄片对于了解深层瘤体大小、范围或瘤体是否侵蚀颈椎或喉部软骨有一定价值。
如果术前做血管造影,可了解血管瘤的营养支,则在血管瘤两端结扎供应血管,可减少术中出血,有利于血管瘤全部切除。
*以上是对于血管瘤应该做哪些检查方面内容的相关叙述,下面再来看看血管瘤应该如何鉴别诊断,血管瘤易混淆疾病。
*血管瘤如何鉴别?:*一、鉴别与血管球瘤、血管肉瘤等相鉴别,其特点如下:1、血管球瘤指、趾甲床及其附近的锐性疼痛性肿物。
寒冷刺激时疼痛尤甚。
位于甲下者,可见指、趾甲局部隆起,表面可呈浅红色、紫色或稍暗,多不让触碰。
2、血管肉瘤较少见,肿瘤呈结节状,无痛,紫红色,浅表者易出血和破溃。
镜下所见众多的杂乱无章的肿瘤性血管,瘤细胞在基底膜内增生,可贴附于血管内壁,形成结节状突出于管腔。
瘤细胞多呈梭形,未分化者呈多边形,类内皮细胞样,核大,深染,核分裂较多。
可见到多核瘤巨细胞。
免疫组化对确定诊断及鉴别诊断有重要意义。
可选择敏感的内皮标记物,第八因子相关抗原,CD31、CD34等对确定诊断有重要帮助。
*温馨提示:以上内容就是为您介绍的血管瘤应该做哪些检查,血管瘤如何鉴别等方面内容,更多更详细资料请关注疾病库,或者在站内搜索“血管瘤”了解更多,希望以上内容可以帮助到大家!。

肺硬化性血管瘤的CT诊断与鉴别诊断摘要目的:探讨肺硬化性血管瘤(shl)的ct诊断并提高对本病的鉴别诊断水平。
方法:分析经手术病理证实的shl 9例,男2例,女7例,年龄39~60岁,平均49.5岁。
全部病例均作ct平扫及增强扫描,并行薄层扫描。
结果:shl好发于中老年女性,胸部x 线检查所有病灶均表现为边缘光滑整齐结节或肿块性病变,ct扫描病灶无分叶征,无毛刺和空洞,无血管切迹征和胸膜凹陷征。
增强后扫描,病灶强化均匀8例,不均匀1例。
病理上分为乳头区、实变区、血管瘤区及硬化区。
结论:ct扫描尤其增强ct扫描及薄层扫描对该病的诊断及鉴别诊断有很高价值,空气新月征的出现则提示肺硬化性血管瘤的诊断。
关键词硬化性血管瘤体层摄影术 x线计算机肺硬化性血管瘤(shl)是一种少见的肺部良性肿瘤,临床表现和影像学特征较少,术前诊断准确率低。
本组9例均经手术病理证实,在此结合分析的ct和病理表现,以提高对本病的诊断及鉴别诊断。
资料与方法2000~2010年经手术病理证实shl患者9例,男2例,女7例,年龄39~60岁,平均49.5岁。
其中7例无任何临床症状,体检时偶然发现,2例表现为咳嗽、痰中带血。
病史1个月~6年。
胸部ct扫描均采用light speed 16多层螺旋ct扫描机,先行10mm层厚的平扫及增强扫描,再对靶病灶行2.5mm层厚的薄层扫描。
肿瘤组织活检穿刺在ct导向下进行,应用dfba 16~18g活检针,取组织块及涂片送病理检查。
结果8例呈圆形,1例呈不规则形,有深分叶,2例含气空腔影,钙化2例,9例周围肺组织均光整、无卫星病灶,密度均匀,无毛刺、胸膜牵拉凹陷及血管集束征等恶性征象;强化明显,强化幅度均大于40hu。
位于左肺者3例,右肺6例,上肺叶2例,下肺叶7例,均位于肺的周围部位。
直径1.0~5.0cm。
手术所见:病灶为圆形或椭圆形,包膜完整,质韧例,质硬7例,周围血管丰富,7例与周围组织无黏连,2例周围有炎性反应。


左前臂、腰部逐渐增大性包块8年余。
现病史:8年前洗澡时发现左前臂,腰部各有一黄豆大小包块,无皮肤红肿、溃烂、溢液、疼痛。
当时未在意,近来发现包块逐渐增大,有鹌鹑蛋大小,时有肿胀感,无疼痛、红肿等。
为求进一步治疗,遂来我院,门诊以“左前臂血管瘤腰部脂肪瘤”,发病来,神志清,精神可,饮食佳,睡眠好,二便正常,体重未见明显减轻。
既往史:既往体健。
否认高血压、心脏病病史,否认糖尿病、肾病病史,否认肝炎、结核病史,否认手术、外伤史,否认食物及药物过敏史。
个人史:生于原籍,否认疫区疫水接触史,否认毒物及放射线接触史,否认性病及冶游史。
无吸烟嗜好,偶有饮酒。
婚姻史:结婚17年,爱人体健。
家族史:父母健在。
兄弟姐妹身体均健康,生有两女,体健。
否认家族遗传病史,否认家族高血压、心脏病、哮喘病、糖尿病病史。
体格检查T 36.5℃ P 80/min, R 20/min, BP 120/80mmHg.发育正常,营养良好,神志清,精神可,自主体位,检查合作。
全身皮肤无黄染,浅表淋巴结无肿大,五官端正,头颅无畸形,双侧瞳孔等大等圆,下肢水肿,巩膜明显黄染,瞳孔同大等圆,对光反射存在。
耳无溢液,听力正常。
鼻翼无扇动,鼻通气好。
鼻窦无压痛。
口腔粘膜正常,牙齿全,正常。
咽部无充血,扁桃体不肿大,无脓性分泌物。
颈软,气管居中。
双侧颈静脉无怒张,甲状腺不肿大,颈部未闻及血管杂音。
胸廓无畸形,双侧呼吸运动对称,语颤相称,双肺部叩诊无异常,两肺未闻及干、湿罗音,心尖搏动不明显,心前区无隆起,心尖搏动在第5肋间锁骨中线内侧1cm最强,无抬举性冲动、震颤及摩擦感,心界不扩大,心律齐,心率80/min,各瓣音区心音正常,未闻及杂音。
腹平坦,腹式呼吸存在,未见胃肠型及蠕动波,无皮疹、色素沉着、瘢痕、静脉曲张、肿块。
全腹肌软,无压痛,无反跳痛,无液波震颤,未触及肿块,肝脾肋下未及胆囊区无压痛,Murphy 征阴性。
双肾区无叩击痛。
膀胱无膨胀。
移动性浊音阴性。

脾脏血管瘤与错构瘤的影像诊断与鉴别诊断目录CONTENTS1 解剖2 血管瘤3 错构瘤4 鉴别诊断5 小结PART.01解剖 Anatomy概述ü脾脏是人体最大的淋巴器官。
ü位于左季肋部,胃底与膈之间,第9-11肋的深面,长轴与第10肋一致 。
ü脾外侧紧贴膈肌,与左侧腹膜相邻接。
ü内侧为脏面,前部较大,与胃底相邻, 后部与左肾上腺、左肾相邻,下部近结肠、胰尾。
韧带与血供ü脾脏韧带:胃脾韧带、脾肾韧带、 膈脾韧带、脾结肠韧带。
ü脾的血循环: 腹腔干→脾动脉→脾叶动脉→ 脾段动脉→小动脉→终末动脉。
ü脾动脉→胃网膜左动脉,胃短动脉 。
ü脾静脉→门静脉。
组织学ü脾脏主要由淋巴组织构成,无皮质与髓质之分,而是分为被膜、 白髓、 边缘区和红髓。
ü白髓:包围在中央动脉外面的淋巴组织,是淋巴细胞居住地和产生场所;红髓:分布在白髓周围,由血窦和脾索组成,占脾脏的大部分;边缘带:是淋巴细胞和抗原物质交流通行的通道。
ü脾脏生理功能: 造血、 储血、 滤血和免疫功能。
脾的正常影像表现ü横断面: 脾脏上部和下部层面呈新月形,中部(脾门)呈内缘凹陷的半圆形或椭圆形;外缘光滑,内侧面形态不规则,可呈波浪状或分叶状。
ü正常脾外侧缘累计肋单元不超过5个(相邻肋骨和肋间隙的宽度分别代表一个肋单元)。
üCT:平扫密度均匀一致并低于肝脏,增强后动脉期不均匀明显强化而成花斑状,门静脉期后密度渐趋向均匀。
üMR:脾脏的弛豫时间比肝脏长,T1WI低于肝脏,T2WI高于肝脏,增强表现同于CT。
PART.02脾血管瘤Spleen hemangioma概述ü脾最常见良性肿瘤。
ü尸检发生率为0.3%-14%。
ü好发于30-50岁, 男女发病率无明显差别。
ü血管瘤的病理类型可分为海绵状血管瘤、 毛细血管瘤、混合型血管瘤。

/
血管瘤如何进行鉴别诊断
血管瘤如何快速进行鉴别诊断?体表的血管瘤可以通过按压与胎记加以区别,血管瘤通过按压可以褪色,褪色后皮肤颜色跟附近的正常颜色相似,放开后迅速复原,或者按压时面积缩小,放松后则恢复原状。
假如局部膨隆,颜色潮红,皮下可见搏动的血管及扩张会萃而形成回旋的团块为蔓状血管瘤。
这种血管瘤通过按压可以褪色,放开后迅速复原为原来肤色。
那么血管瘤如何进行鉴别诊断呢?下面我们一起来了解一下吧。
既然血管瘤发病初期与普通胎记甚至蚊虫叮咬的症状相似,那么应该怎样加以区分呢?我们来听听专家的介绍。
一旦发现类似的红痣或小疙瘩,应从按压后的颜色变化及是否向外凸出、有无毛发等情况来判定。
口腔内呈暗紫色的凸起肿物,头颈、颌面、四肢等局部凸起变形,压缩时犹如挤压海绵的肿物,被称为海绵状血管瘤。
血管瘤如何进行鉴别诊断?另外,血管瘤因其类型不同也表现出不同的形态:面积大小不等,颗粒状,圆形或卵形,红色或暗红色犹如葡萄酒颜色的稍凸起的被称作葡萄酒色斑;较小而凸起的结节状肿物,鲜红或暗红,形同草莓,称草莓状毛细血管瘤;上述情况均为毛细血管瘤。
好比有些孩子皮肤上溘然长出类似蚊虫叮咬的小红疙瘩,这种疙瘩常常会被忽视,实在这种特征很有可能是血管瘤。
血管瘤如何进行鉴别诊断?上面为大家介绍了血管瘤如何快速进行鉴别诊断,希望您可以在日常生活中特别注意,所以,家长在孩子出生后,应检查小儿体表有无异常,尤其留意那些阿较为隐蔽的部位,如会阴、腋窝、背部等。
原文链接:/xgl/2015/0721/226745.html。
一、概述血管瘤是小儿最常见的先天性血管系统发育异常 , 属于错构瘤性质 , 而非真性肿瘤 , 具有畸形和肿瘤的双重特性。
国外文献报道 :1 岁婴儿发病率已达 5 ~ 10 %;未成熟儿发病率较成熟儿高,如出生时体重 500 ~ 1000 克未成熟儿发病率为 22.9 %,出生时体重达 1000 ~ 1500 克者发病率降为 15.6% ,出生时体重 1500 ~ 2600 克接近成熟者发病率则降为 9.5% ;患者以女性多见,大约的比例是女 : 男= 2 ~ 5:1 ;约 15 ~30 %的患儿病变在 1 个以上。
二、分类传统的分类方法依据形态学分类将血管瘤和血管畸形统称为“血管瘤”,并分为:鲜红斑痣、草莓状血管瘤、海绵状血管瘤及混合性血管瘤。
20 世纪 80 年代以来,Mulliken 和 Glowacki 提出了生物学分类方法,将传统意义上的血管瘤划分为血管瘤与脉管畸形两大类。
1996 年,国际脉管病变研究学会 (International Society for the Study of Vascular Anomalies , ISSVA) 在采纳了 Mulliken 和 Glowacki 分类方法的基础上,进一步扩展并完善了脉管性疾病的分类方法。
如 PPT5 所示,血管瘤分为血管肿瘤、脉管畸形,血管肿瘤又分为婴幼儿血管瘤(包括浅表型、深部型和混合型)、先天性血管瘤(包括迅速消退型和非消退型)、 Kaposi 样血管内皮细胞瘤、丛状血管瘤、化脓性肉芽肿、血管外皮细胞瘤脉管畸形;单纯性脉管畸形分为单纯性脉管畸形(包括毛细血管型、静脉型、淋巴管型、微囊状、巨囊状和动静脉型)、混合性脉管畸形(包括毛细血管 - 淋巴管- 静脉畸形、毛细血管 - 静脉畸、伴有动静脉短路和/或瘘的毛细血管 - 静脉畸、先天性毛细血管扩张性大理石皮肤)。
血管瘤的概念定义为:血管瘤是“由胚胎期间的血管组织增生而形成的,发生在皮肤和软组织的良性肿瘤”或者可以称为“血管组织的错构瘤”。
肝血管瘤的中医诊治肝血管瘤(中医名为:肝症瘕)是一种常见的肝脏肿瘤,小者可无症状,大者则可以引起食欲不振、嗳气、胁胀痛等症状。
本病属于中医学症瘕范畴。
中医古籍对症瘕颇多认为是七情内伤,导致肝气郁滞,气滞血瘀,瘀积日久,则成症瘕。
本病的病因以气滞血瘀者为多件,或因饮食失节,脾虚失运,水湿不化,聚而成痰,痰滞脉络,与血气相结聚积而成症瘕。
对本病的治疗,多采用行气疏肝、活血化瘀、软坚散结为主,但在具体治疗中应分辨气滞、血瘀之偏重。
如血瘀,就采用:羚羊骨、水牛角、牛黄、赤芍清热凉血止痛;柴胡、黄皮核、素磬针等理气开郁;丹参红花活血化瘀;炒山甲、皂角刺、川足软坚散结、走窜经络。
如气滞,就采用:柴胡、郁金、黄皮核、素磬针等行气解郁;配丹参、红花、三棱、莪术、大黄活血化瘀;炒山甲、皂角刺、川足软坚散结、通络止痛。
采用经多年铁氏祖方临床实践成果首创:“活血化瘤系列”与“清肝解毒颗粒”制剂疗效更佳。
症瘕之症,与一般的气滞血瘀病症不同,其往往淤积日久,非单纯行气活血之法可以奏效,故在选用药材时,在用行气、活血药的同时,配炒山甲、皂角刺、川足,不仅能软坚散结,而且能通络止痛,具有独当一面的功效。
肝血管瘤的治疗偏方:组成:党参30g,赤芍、枳壳、郁金、白术、鳖甲各15g,当归、柴胡、茯苓、鸡内金、淫羊藿、山茱萸各12g,三棱、莪术各10g,丹参、何首乌各20g。
疗效:经服药1个月后自觉症状减轻,食欲增加,精神佳。
继以上方随症加减调治3个月,经ct复查肿块比前缩小1/3。
后以上方加工成药散间断服至1年。
经省某医院彩超检查:肝脏右后叶见1个椭圆形结节状肿物,回声约2.2cm×1.7cm,肿块周边尚清晰,内部回声分布均匀,呈较强回声。
提示:右肝结节型实性占位性病变,考虑肝血管瘤。
随访近2年,患者体健,能正常工作。
组成:柴胡、郁金、赤芍、白芍、枳壳、甘草、丹参、刘寄奴各10g,鳖甲6g。
加减:肝质硬者,加三棱、莪术、黄芪;神疲乏力者,加党参、茯苓、白术;结石者,加大黄、金钱草;胁胀痛者,加丝瓜络、金橘叶。
简述肝血管瘤的超声鉴别诊断
肝血管瘤是一种常见的良性肝肿瘤,是由肝内血管组成的肿瘤。
它通常是无症状的,但对于部分患者,它可以引起肝功能异常、腹痛和肝肿大等症状。
因此,对于诊断肝血管瘤非常重要。
超声是最常用的肝血管瘤诊断方法之一,它是一种无创、简单、可重复性好的检查方法。
超声可以通过检查肿瘤的形状、大小、血流等特征来确定肝血管瘤的诊断。
在超声检查中,肝血管瘤通常呈现为圆形或椭圆形的、边界清晰的低回声结节,其内部血流多为中等或低速血流,且有时还可出现血管分支。
此外,肝血管瘤的声像图在压缩或扭曲下可发生变化,这也有助于提高其诊断准确度。
需要注意的是,肝血管瘤的超声表现与其他肝肿瘤和结节性病变有些相似,因此需要结合临床资料和其他影像学检查来进行鉴别诊断。
同时,对于不确定性的肝血管瘤病例,可以进行超声引导下的穿刺活检来明确诊断。
总之,在肝血管瘤的鉴别诊断中,超声是一种快速、可靠的诊断方法,能够为临床医生提供有价值的诊断信息。
- 1 -。