川崎病误诊2例分析
- 格式:pdf
- 大小:178.87 KB
- 文档页数:1




川崎病误诊为流行性腮腺炎1例病历资料患儿,男,5岁。
因持续发热12天入院。
患兒12天前开始发热,呈持续性,体温波动在38~39℃。
无寒战、寒战。
无抽搐、惊厥。
在起病后的第3天家长发现患儿左侧腮腺肿大,第7天右侧腮腺肿大。
近1周来出现双侧球膜充血,无畏光及分泌物增多。
患儿起病以来全身不适,疲乏无力。
大便呈黄色黏液状,3~4次/日。
起病后在当地县医院以“流行性腮腺炎”治疗,静滴“青霉素、阿昔洛韦、双黄连、地塞米松”7天,发热症状无改善,故转入我院。
患儿同学中有患“流行性腮腺炎”的。
体格检查:体温39.5℃,呼吸28次/分,脉搏144次/分。
发育正常,营养中等,神志清楚,精神不振,急性面容。
皮肤无黄染、皮疹及出血点。
双侧下颌角处分别可触及1枚蚕豆大小的淋巴结,表面光滑,活动好,有压痛。
双侧腮腺未触及肿大。
双侧球结膜充血。
口唇干燥,有皲裂结痂痕迹,杨梅舌,双侧腮腺导管开口正常,未见脓性分泌物。
咽红,扁桃体Ⅰ度肿大。
颈软,双肺呼吸音清,无干、湿性啰音。
心音有力、律齐,心率144次/分,无杂音。
腹平软,肝、脾肋下未触及,肠鸣音正常。
四肢无畸形、活动自如,双下肢无浮肿。
双手、足无红斑及肿胀。
神经系统检查无异常。
实验室检查:血常规:WBC 20.98×109/L,N 95.98%,L 0.7×109/L,Hb 122.49g/L,PLT 498.6×109/L。
肝、肾功能正常。
血、尿淀粉酶正常。
X线胸部正、侧位片示:支气管炎。
入院初步诊断为“流行性腮腺炎”。
第1天给予静滴“头孢哌酮、病毒唑”,在静滴“头孢哌酮”时患儿诉皮肤瘙痒,查体发现患儿背部和臀部有麻疹样皮疹,考虑头孢哌酮过敏,停用头孢哌酮,给予“地塞米松”和“10%葡萄糖酸钙”抗过敏治疗后皮疹和瘙痒改善。
第2天输液完毕6小时后再次出现上述症状和体征。
详细体格检查,发现患儿肛周皮肤发红、脱皮。
请市妇幼医院儿科医生会诊,明确诊断为川崎病。
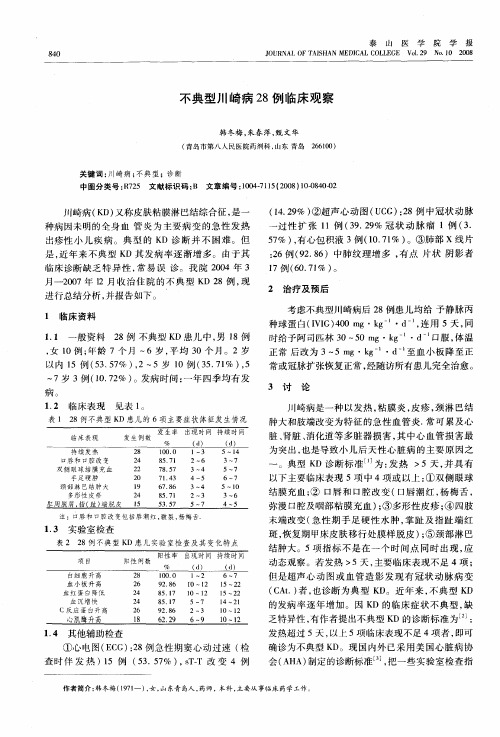

川崎病误诊为颈部淋巴结炎2例摘要:本文以小儿川崎病误诊为颈部淋巴结炎事例解析病况。
关键词:皮肤粘膜淋巴结综合征误诊淋巴结炎1 病历资料例1:患儿男,6岁5个月。
因发热3天伴右颈部肿块就诊,体温38.2~39.6℃,无其他异常表现,门诊以“右颈部淋巴结炎”收入院。
查体:体温39.2℃,意识清,热性病容,咽充血,双侧扁桃体Ⅱ度肿大,未见渗出物,双侧眼结膜未见异常。
右颈部可触及直径5cm肿块,皮肤不红,质中,压痛明显,无波动感。
全身其他浅表淋巴结未触及肿大。
心肺腹、四肢关节及指(趾)、肛周皮肤未见异常。
查血白细胞19.0×109/L,中性粒细胞0.81,淋巴细胞0.11,血红蛋白115g/L,血小板320×109/L;C反应蛋白80mg/L;红细胞沉降率80mm/h,白蛋白29.9g/L;血电解质、肝肾功、心肌酶正常。
B超示:右侧颈部淋巴结2.2cm×8.8cm大小。
入院诊断为右颈部淋巴结炎,先后给予头孢曲松、头孢哌酮舒巴坦、甲硝唑等抗感染治疗,物理降温、布洛芬及对乙酰氨基酚退热治疗,颈部淋巴结明显缩小,疼痛缓解,但体温仍持续在38.6~39.0℃。
入院第7天复查血常规:血白细胞19.2×109/L,中性粒细胞0.88,淋巴细胞0.09,血红蛋白105g/L,血小板486×109/L;C反应蛋白〉160mg/L;红细胞沉降率100mm/h。
超声心电动图示:冠状动脉近段扩张,左右冠状动脉分别为0.34cm和0.47cm。
诊断川崎病,给予丙种球蛋白静脉滴注,阿司匹林、双嘧达莫口服,次日体温降至38.0℃,2天后体温正常,住院两周出院。
患儿病程中始终未出现川崎病典型皮肤粘膜表现。
例2:患儿女,5岁11个月。
因发热2天伴左颈部肿块就诊,体温39℃,自行口服罗红霉素及退烧药,无明显效果,门诊以“左颈部淋巴结炎”收入院。
查体:体温39.5℃,意识清,热性病容,咽充血,扁桃体不大,双侧眼结膜未见异常。
川崎病误诊2例分析
发表时间:2012-07-18T15:57:30.480Z 来源:《中外健康文摘》2012年第11期供稿作者:海霞[导读] 心肌梗死或动脉瘤破裂会引起死亡。
早发现,发病头10天及时用丙种球蛋白,可有效防止冠状动脉瘤的形成。
海霞(内蒙古兴安盟扎赉特旗人民医院儿科 137600)【中图分类号】R725.9【文献标识码】A【文章编号】1672-5085(2012)11-0257-01 例1:患儿,女,6岁,咽痛4天.全身出现皮疹1天入院。
患儿入院前3天无明显诱因出现发热,体温最高达39.8摄氏度,口服“安瑞克”后体温亦不能降至正常。
到我院就诊。
儿科做全血分析,WBC20.0×10/L.中性85%,pLT320×10/L.入院查体:T:38.7摄氏度。
双侧扁桃体Ⅱ度肿大,草莓舌。
全身散在分布红色丘疹,压之褪色,无痒感。
初步诊断:猩红热。
入院后给于青霉素一日两次静点,并给于对症处置。
治疗四天后,患儿仍间断发热,皮疹未消退。
颈部淋巴结逐渐增大,且指、趾端有膜状脱皮现象。
于是修正诊断:考虑是川崎病。
经口服阿司匹林和静滴丙种球蛋白后,患儿体温逐渐下降。
超声心动图检查未发现心脏损害。
例2:患儿,女,4岁,因发热4天,全身皮疹2天入院。
患儿入院前4天无明显诱因出现发热,体温最高达39.4摄氏度,口服退热药后体温可降至正常,剪短发热。
口服“消炎药”(药名及剂量不详)治疗4天。
皮肤科以“猩红热”转入儿科。
查体:T39.0摄氏度、R32次/分。
咽红。
颈部双侧和颌下淋巴结肿大。
指、趾端和肛周有脱皮现象。
修正诊断:川崎病。
经口服阿司匹林,静点丙种球蛋白三天后体温逐渐恢复正常。
超声心动图检查未发现心脏损害。
体会:川崎病近年有增多趋势,一般会出现持续高热,淋巴结肿大。
皮疹等症状,常被误诊为普通感冒,尤其是出现草莓舌时更容易和猩红热相混淆,但猩红热对抗生素敏感。
此病例提示我们在临床上遇到持续高热不退,超过5天得草莓舌患儿要考虑是否为川崎病。
因本病易伴发冠状动脉受、心肌炎或心包炎。
心肌梗死或动脉瘤破裂会引起死亡。
早发现,发病头10天及时用丙种球蛋白,可有效防止冠状动脉瘤的形成。