腹腔穿刺术操作规范、评分标准
- 格式:docx
- 大小:32.99 KB
- 文档页数:6


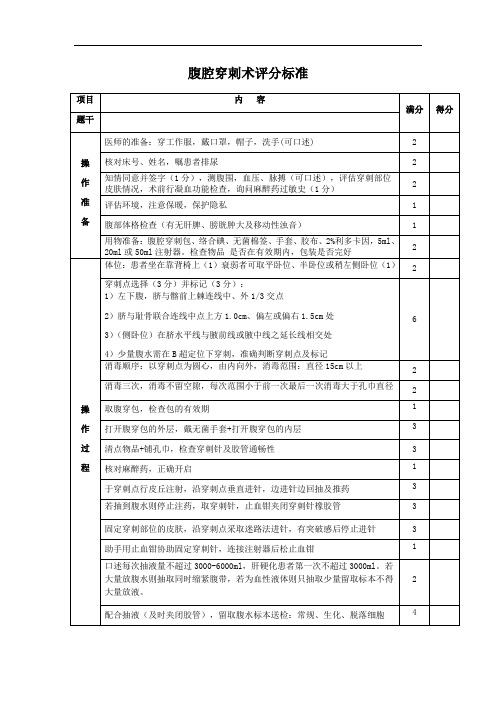



腹膜腔穿刺术评分标准科室姓名成绩附后备选考官签名:腹腔穿刺术提问答案供参考1.腹腔穿刺的适应症:答:(1)诊断性腹腔穿刺明确腹水性质,有否血性、脓性腹水。
(2)腹水常规检查和细胞学检查,以鉴别病因。
(3)大量腹水,抽水后可缓解症状。
(4)腹内注射药物或透析。
(5)人工气腹作为诊断和治疗手段。
2腹腔穿刺的禁忌症:答:(1)既往行腹部手术或炎症后腹腔有严重广泛粘连者。
(2)严重肠胀气。
(3)妊娠。
(4)躁动,不能合作者。
(5)肝性昏迷、卵巢囊肿、包虫病。
3.腹腔穿刺的注意事项:答:(1)术中应密切观察患者,如有头晕、心悸、恶心、气短、脉搏增快及面色苍白等,应立即停止操作,并作适当处理。
(2)放液不宜过快、过多,肝硬化患者一次放液一般不超过3000ml,过多放液可诱发肝性脑病和电解质紊乱;但在维持大量输入白蛋白基础上,也可大量放液。
如为血性腹水,仅留取标本送检,不宜放液。
(3)放腹水时若流出不畅,可将穿刺针稍作移动或稍变换体位。
(4)术后嘱患者平卧,并将穿刺针孔位于上方以免腹水漏出;对腹水量较多者,为防止漏出,在穿刺时即应注意勿使自皮肤到壁层腹膜的针眼位于一条直线上,方法是当针尖通过皮肤到达皮下后,即在另手协助下,稍向周围移动下穿刺针头,而后再向腹腔刺入。
如仍有漏出,可用蝶形胶布或火棉胶粘贴。
(5)放液前、后均应测量腹围、血压,检查腹部体征,以观察病情变化。
(6)诊断性腹穿时,应立即送检腹水常规、生化、细菌培养、脱落细胞检查等。
4.防止腹水沿穿刺道外渗有哪些方法?答:(1)斜行穿刺。
(2)局部按摩压迫数分钟。
(3)蝶形胶布固定。
(4)火棉胶或粘合胶粘贴如立粘妥等。
年月日。


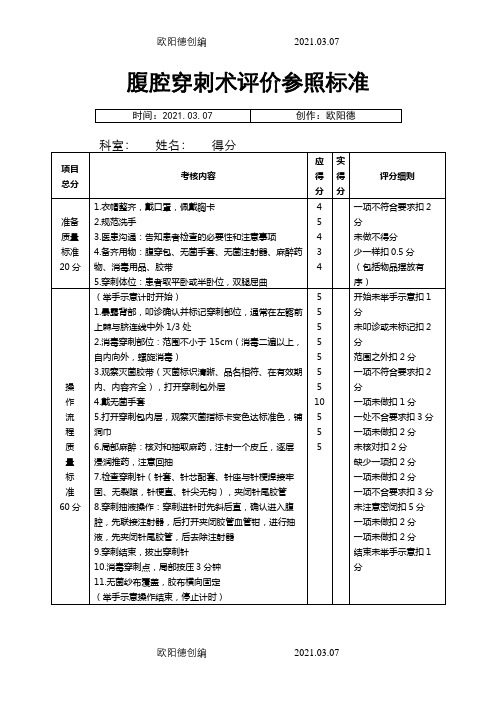
腹膜腔穿刺术操作流程及评分标准背景腹膜腔穿刺术是一种常见的医疗操作,用于诊断和治疗腹腔内的液体积聚或腹膜腔内其他需要采集样本的情况。
本文档将介绍腹膜腔穿刺术的操作流程及评分标准。
操作流程以下是腹膜腔穿刺术的基本操作流程:1. 术前准备:- 确认患者身份和手术区域。
- 与患者和相关团队进行沟通,解释手术目的和可能的风险。
- 准备所需的器械和药物,包括穿刺针、消毒剂、麻醉药物等。
2. 术中操作:- 患者在卧位或坐位,取舒适姿势。
- 彻底清洁手术区域,并进行消毒。
- 使用无菌技术,穿刺针垂直插入腹膜腔。
- 在穿刺时要注意避开重要血管和脏器。
- 抽取腹腔内液体样本或进行引流,根据医生的指导完成操作。
3. 术后处理:- 拔除穿刺针后,涂抹适当的消毒药物。
- 监测患者的生命体征和症状变化。
- 观察穿刺部位是否有异常出血或感染等并发症。
评分标准为了对腹膜腔穿刺术操作的质量进行评价,可以根据以下标准进行评分:1. 术前准备评分标准:- 确认患者身份和手术区域:1分,0分代表未确认。
- 与患者和相关团队进行沟通:1分,0分代表未进行沟通。
- 准备所需器械和药物:1分,0分代表未准备完整。
2. 术中操作评分标准:- 姿势选择和患者舒适度:1分,0分代表选择不当或患者不舒适。
- 手术区域清洁和消毒:1分,0分代表清洁和消毒不足。
- 使用无菌技术:1分,0分代表无菌技术不符合要求。
- 避开重要血管和脏器:1分,0分代表未避开。
3. 术后处理评分标准:- 穿刺部位处理:1分,0分代表处理不当。
- 监测生命体征和症状变化:1分,0分代表监测不足。
- 观察并发症:1分,0分代表未观察到或处理不当。
根据以上评分标准,对每个评分项目进行评价,最终得出总分来评估腹膜腔穿刺术操作的质量。
以上为腹膜腔穿刺术操作流程及评分标准的详细介绍。
在实际操作中,请医务人员遵循标准操作流程并按照评分标准进行评估,以提高操作质量和减少潜在风险。




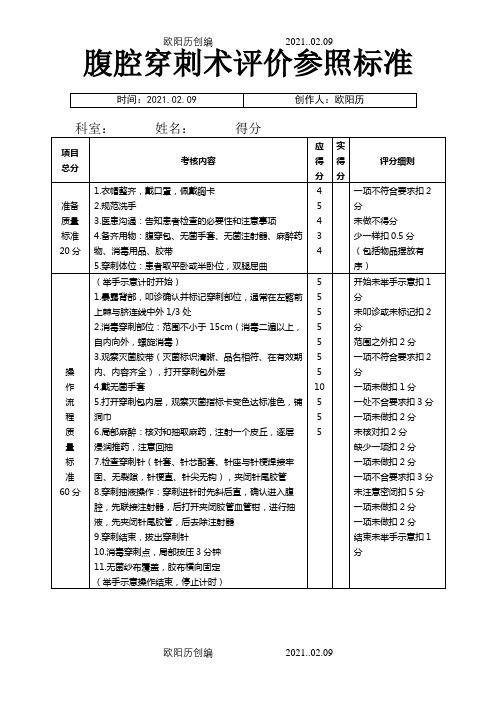




腹膜腔穿刺术(abdominocentesis)是指对有腹腔积液的患者,为了诊断和治疗疾病进行(jìnxíng)腹腔穿刺,抽取积液的操作过程。
1、抽取(chōu qǔ)腹水进行各种实验室检验,以便寻觅病因,协助临床诊断。
2、对大量腹水引起严重胸闷、气促、少尿等症状(zhèngzhuàng),使患者难以忍受时,可放出适量的腹水,减轻腹腔的压力,缓解压迫症状。
普通每次放液不超过 3000ml-6000ml。
3、腹腔内注入药物,如注射 (zhùshè)抗生素卡那霉素、链霉素或者庆大霉素,如注射化疗药物环磷酰胺、噻替派、自力霉素等,以协助治疗疾病。
4、行人工气腹作为诊断和治疗手段。
5、进行诊断性穿刺,已明确腹腔内有无积脓、积血。
6、拟行腹水回输者1、严重肠胀气。
2、妊娠。
3、躁动而不能合作者或者肝性脑病先兆者。
4、因既往手术或者炎症引起腹腔内广泛粘连者。
5、有粘连型结核性腹膜炎、巨大卵巢肿瘤、包囊虫病者。
6、出血时间延长或者凝血机制障碍者。
7、局部皮肤感染,应在感染控制后进行操作。
1、向患者及家属讲明穿刺的目的、必要性,签字允许后实施。
2、查“凝血分析”,有严重凝血功能障碍者需输血浆或者相应凝血因子,纠正后再实施。
3、过敏体质者,需行利多卡因皮试,阴性者方可实施。
4、器械准备:(1)腹腔穿刺包:内有弯盘 1 个、止血钳 2 把、组织镊 1 把、消毒碗 1 个、消毒杯 2 个、腹腔穿刺针(针尾连接橡皮管的 8 号或者 9 号针头) 1 个、无菌洞巾、纱布 2-3 块、棉球、无菌试管数只(留送常规、生化、细菌、病理标本等,必要时加抗凝剂); 5ml、20ml 或者 50ml 注射器各 1 个及引流袋(放腹水时准备)(由助手打开包装,术者戴无菌手套后放入穿刺包内)。
(2)常规消毒治疗盘 1 套:碘酒、乙醇、胶布、局部麻醉药(2%利多卡因 10ml)、无菌手套 2 个。
(3)其他物品:皮尺、多头腹带、盛腹水容器、培养瓶(需要做细菌培养时)。
如需腹腔内注药,准备所需药物。
5、B 超检查定位。
1、先嘱患者排空尿液,以免穿刺时损伤膀胱。
2、洗手:术者按 7 步洗手法认真清洗双手后,准备操作。
3、放液前应测量体重、腹围、血压、脉博和腹部体征,以观察病情变化。
4、根据病情,安排适当的体位,如扶患者坐在靠椅上,或者平卧、半卧、稍左侧卧位。
协助病人(bìngrén)解开上衣,松开腰带,暴露腹部,背部铺好腹带(放腹水时)。
5、穿刺(chuāncì)点选择。
(1)普通取左下腹部脐与左髂前上棘联线的内 2/3 与外 1/3 交壤处,此处不易损伤(sǔnshāng)腹壁动脉;(2)取脐与耻骨联合连线中点上方 (shànɡ f ānɡ)1.0cm、偏左或者偏右 1.5cm 处,此处无重要器官且易愈合;(3)少量(shǎoliàng)腹水病人取侧卧位,取脐水平线与腋前线或者腋中线交点,此常用于诊断性穿刺;(4)少量或者包裹性积液,需在 B 超指导下定位穿刺。
6、打开穿刺包,术者戴无菌手套。
检查穿刺包物品是否齐全,由助手打开 5ml、20ml 或者 50ml 注射器及引流袋(放腹水时准备)的包装,术者放入穿刺包内,术者检查穿刺针是否通畅,诊断行穿刺可直接用无菌的 20ml 或者 50ml 注射器和 7 号针头进行穿刺,大量放液时可用针尾连接橡皮管的 8号或者 9 号针头。
7、消毒:由助手持持物钳将 2.5%-3%碘酒棉球、 75%酒精棉球分别夹入 2 个消毒杯内(注意持物钳应水平或者向下持拿,整个过程避免污染),术者左手持镊子,夹持碘酒棉球水平交至右手的弯止血钳中,以穿刺点为中心自内向外顺时针方向消毒局部皮肤 3 遍(每 1 圈压上一圈 1/3),直径大约 15cm,待干燥后再用酒精棉球脱碘 3 遍、脱碘范围一次比一次小,最后 1 次应超过碘酒的最外层。
消毒时弯盘应置患者体侧,消毒后的棉球、弯止血钳置于消毒碗内由助手取走。
8、麻醉:铺无菌洞巾;术者与助手核对麻药(麻药要消毒)无误。
用5ml 注射器抽取 2%利多卡因 3ml,左手拇指与示指固定穿刺部位皮肤,用 2% 利多卡因做局部浸润麻醉。
注意先水平进针,打向来径约 0.5cm 的皮丘,自皮肤至腹膜壁层逐层局部浸润麻醉,麻醉过程中应边回抽边进针,回抽无血才干注射麻醉药。
回抽有积液后,记录穿刺深度及方向后拔针。
9、穿刺:术者以左手示指与拇指固定穿刺部位皮肤,作诊断性穿刺时,右手持带有适当针头的 20ml 或者 50ml 消毒注射器,针头经麻醉处垂直刺入皮肤后以 45 度斜刺入腹肌再垂直刺入腹腔,当针头阻力蓦地消失时,表示针尖已进入腹膜腔,即可抽取腹水 20~100ml,并将腹水置于消毒试管中送检化验。
当大量腹水作治疗性放液时,通常用针座接有橡皮管的 8 号或者9 号针头,在麻醉处刺入皮肤,在皮下组织横行 0.5~1.0cm,再垂直刺入腹膜腔,腹水即沿橡皮管进入容器(即引流袋,引流袋由助手接在橡皮管上)中记量。
穿刺过程中由术者用止血钳固定针尖,橡皮管上可用输液夹调整腹水流出速度。
随着腹水的流出,将腹带自上而下逐渐束紧,以防腹内压骤降,内脏血管扩张引起血压下降或者休克。
10、结束后处理:放液结束后拔出穿刺针,盖上消毒纱布,按压 2-3 分钟,局部酒精棉球消毒,换消毒纱布覆盖,胶布固定。
注意穿刺孔向上,复查腹围、脉搏、血压和腹部体征,以观察病情变化。
大量放液后需用多头腹带包扎腹部。
11、整理用物,并详细记录腹水量、性质、颜色,及时送检。
1、向病人说明穿刺的目的和注意事项,以解除病人的顾虑,取得其合作。
2、严格无菌技术操作规程(cāozuòguīchéng),防止感染。
3、术中应密切观察患者(huànzhě),如有头晕、恶心、心悸、气促、脉快、面色苍白、晕厥、休克等应即将终止放液,并予以输液、扩容等对症治疗。
4、腹腔放液不宜过快、过多,大量放腹水可能(kěnéng)引起电解质紊乱,血浆蛋白大量丢失,除特殊情况外普通不予放液。
初次放液不宜超过3000ml-6000ml (如有腹水回输设备则不在此限)。
肝硬化患者一次放腹水普通不超过 3000 ml,时间不少于 2 小时。
过多放液可诱发肝性脑病和电解质紊乱;但在补充(bǔchōng)输注大量白蛋白的基础上,也可大量放液。
5、放腹水(fùshuǐ)时若流出不畅,可将穿刺针稍作挪移或者稍变换体位。
6、少量腹水进行诊断性穿刺时,穿刺前宜令病人先侧卧于拟穿刺侧 3~5 分钟。
术后嘱患者平卧,并使穿刺孔位于上方以免腹水继续漏出,对腹水量较多者,为防止漏出,在穿刺时即应注意勿使自皮肤到腹膜壁层的针眼位于一条直线上;方法是针头经麻醉处垂直刺入皮肤后以 45 度斜刺入腹肌再垂直刺入腹腔。
如仍有漏出,可用蝶形胶布或者火棉胶粘贴,及时更换敷料,防止伤口感染。
7、放液前、后均应测量腹围、脉搏、血压,检查腹部体征,以观察病情变化。
8、诊断性穿刺针头不宜过细,否则易得假阴性结果。
9、血性腹水留取标本后应住手放液。
10、腹带不宜过紧,以免造成呼吸艰难。
11、作诊断性穿刺时,应即将送验腹水常规、生化、细菌培养和脱落细胞检查。
12、大量放液者,应卧床歇息,并密切观察病情变化。
术前嘱排尿、摹拟人体位正确5术前须排尿以防穿刺损伤膀胱;让摹拟人坐在靠背椅上,衰弱者可取其他适当体位如半卧位、平卧位或者侧卧位。
穿刺点选择正确20选择适宜的穿刺点:(任选1 个,位置正确可得20 分)①左下腹脐与髂前上棘连线中、外1/3 交点,此处不易损伤腹壁动脉;②脐与耻骨联合连线中点上方1.0cm、偏左或者偏右1.5cm 处,此处无重要器官且易愈合;③侧卧位,在脐水平线与腋前线或者腋中线之延长线相交处,此处常用于诊断性穿刺;④少量积液,特别有包裹性分隔时,须在B 超引导下定位穿刺。
消毒、局麻操作正确30常规消毒、戴无菌手套,铺消毒洞巾,自皮肤至壁层腹膜以2% 具体操作利多卡因作局部麻醉。
①操作流畅正确(3 分),②操作流畅基本正确(2 分),③操作错误(0 分)。
穿刺操作正确45①考生左手固定穿刺部皮肤,右手持针经麻醉处刺入皮肤后,以45 度斜剌入腹肌,再垂直剌入腹腔(15 分)。
②也可直接用20ml 或者50ml 注射器及适当针头进行诊断性穿刺。
大量放液时,可选用8 号或者9 号针头,并于针座接一橡皮管,助手用消毒血管钳固定针头,并夹持胶管,以输液夹子调整速度。
将腹水引入容器中记量并送检。
肝硬化腹水病人一次放液不超过3000ml (15 分)。
③穿刺结束后,消毒针孔部位,并按住针孔3 分钟,以防止渗漏,加蝶形胶布固定,纱布覆盖。
大量放液者需加用腹带加压包扎(15 分)。
考官(kǎoguān)签名:、(1)腹膜腔穿刺术腹膜腔穿刺术(abdominocentesis)是指对有腹腔积液的患者,为了诊断和治疗疾病进行腹腔穿刺,抽取积液的操作过程(2) 4、器械准备:(1)腹腔穿刺包:内有弯盘1 个、止血钳2 把、组织镊1 把、消毒碗1 个、消毒杯2 个、腹腔穿刺针(针尾连接橡皮管的8 号或者9 号针头)1 个、无菌洞巾、纱布2-3 块、棉球、无菌试管数只(留送常规、生化、细菌、病理标本等,必要时加抗凝剂)。