妇科(十五):子宫瘢痕妊娠的超声诊断
- 格式:doc
- 大小:1.37 MB
- 文档页数:7

子宫疤痕妊娠的超声诊断(含临床病例)前言定义子宫疤痕妊娠是一种罕见的异位妊娠,主要是指胚囊种植于剖宫产术后的子宫疤痕处,是剖宫产的远期并发症之一。
有文献报道,在所有妊娠中,子宫疤痕处妊娠发生率为1:1800~1:2200,在剖宫产史的妇女中子宫疤痕处妊娠发生率占0.15%,异位妊娠中的子宫疤痕处妊娠发生率为 1%~6%。
病理机制子宫疤痕妊娠的发生机制目前尚不明确。
有学者认为,当剖宫产术后子宫前壁下段切口处愈合异常时,瘢痕处会形成小缺损,受精卵通过缺损植入肌壁的方式,着床在这些缺损部位。
超声表现1、宫腔及宫颈管内未见妊娠囊。
2、子宫前壁下段切口处可见妊娠囊或仅见混合性回声团块,其中妊娠囊内有时可见胚芽及心管搏动。
3、子宫前壁下段切口处肌层明显变薄,甚至消失。
4、彩色多普勒可显示妊娠囊或混合性回声团块周边丰富血流。
根据声像图特点,疤痕妊娠大体分为两种类型:①、妊娠囊型:孕囊位于切口处或宫腔内孕囊呈「鸟嘴」样延伸至前壁下段切口处,而切口处肌层厚2~5 mm。
早期孕囊表现为环状无回声时,周边未见明显血流或少许血流信号,发展至孕囊回声时,周边可见较丰富或丰富的血流信号。
②、混合性回声团块型(胚胎残留/血肿或胚胎发育不良):宫腔下段可见混合性回声团块,形态不规则,向前壁膨出,该团块与切口处肌层分界欠清或不清,切口处肌层菲薄甚至消失,肌层厚 0-3 mm,CDFI 示胚胎残留为主的血流信号较丰富,而血肿为主的血流信号少。
同时,Vial 等针对疤痕妊娠进行分类:①、表浅植入型,也称内生型:孕囊向子宫峡部及宫腔方向生长,可以持续至中晚期,若妊娠早期未能发现,孕晚期易发展成凶险性前置胎盘,危及母儿生命。
②、深部植入型,也称外生型:孕囊早期就已经向子宫疤痕部位肌层植入,甚至穿透膀胱到达盆腔,往往可发生大出血或休克。
典型病例1患者女,42 岁,早孕,阴道少量流血 1 天就诊,既往有 2 次剖宫产史。
图 1 子宫前壁下段疤痕处见妊娠囊,妊娠囊突向膀胱图2 妊娠囊内可见卵黄囊及长约10 mm 的胚芽,心管搏动处可见彩色血流信号,妊娠囊周边可点状血流信号图 3 和图 4 显示妊娠囊与膀胱间肌层菲薄患者最终经超声引导下清宫术后病检证实诊断。
瘢痕妊娠的超声诊断策略薛凤霞董海伟天津医科大学总医院妇产科近年来,随着剖宫产率的增加,瘢痕妊娠发病率逐年上升。
瘢痕妊娠患者常表现为停经后不规则阴道出血,大多患者在发生子宫破裂等严重并发症之前临床症状轻微,临床表现无明显特异性,仅凭临床表现诊断困难。
大多患者仅在早孕时行常规超声检查发现。
因此,对于有剖宫产病史的患者再次妊娠时,行彩色多普勒超声检查是必要的。
随着超声诊断水平的进步,可以早期、明确诊断,减少了难以控制的阴道出血或因子宫破裂而切除子宫的发生,也及时挽救了患者的生命。
超声检查可直观地提供子宫瘢痕及瘢痕妊娠的图像,为临床诊断提供有力证据。
剖宫产术后子宫瘢痕常表现为瘢痕处由黏膜层向浆膜层的楔形凹陷或三角形裂隙。
目前,大多数学者认为瘢痕妊娠表现为三种类型:(1)孕囊型:在子宫下段瘢痕部位可见典型的孕囊声像,不突向宫腔,孕囊与膀胱壁之间子宫肌层变薄或该处正常子宫肌层不连续。
彩色多普勒超声于孕囊周边未测及血流信号或可测及低阻血流信号(图1)。
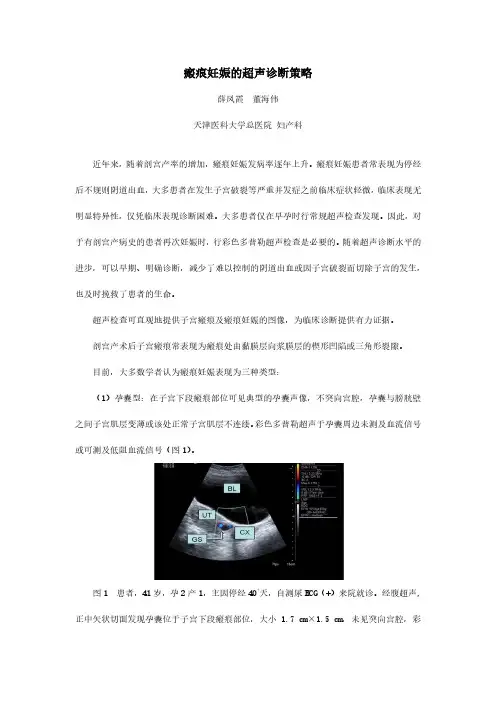
图1 患者,41岁,孕2产1,主因停经40+天,自测尿HCG(+)来院就诊。
经腹超声,正中矢状切面发现孕囊位于子宫下段瘢痕部位,大小 1.7 cm×1.5 cm,未见突向宫腔,彩色多普勒提示孕囊周边点状血流,即孕囊型瘢痕妊娠(BL:膀胱,UT:子宫,CX:宫颈,GS:孕囊)(2)孕囊部分位于宫腔型:一部分孕囊附着在瘢痕处,大部分孕囊位于剖宫产瘢痕上方的宫腔内或伸入宫颈管内,剖宫产瘢痕处子宫肌层变薄。
彩色多普勒超声显示孕囊周边血供来源于子宫下段前壁肌层,肌层血流增加,血流显示越丰富,越能表现为典型的滋养层血流特征,即持续存在的高速低阻血流信号。
此类型部分胚胎可能持续生长甚至成活儿出生(图2)。
图2 患者41岁,孕2产1,主因停经60+天,下腹疼痛而入院就诊。
经阴道超声,正中矢状切面显示孕囊种植于子宫下段瘢痕处,大部分孕囊位于子宫瘢痕上方的宫腔内,大小3.7 cm×1.8cm,子宫下段瘢痕处肌层未见明显外突,彩色多普勒显示孕囊周边可见持续存在的血流信号,即孕囊部分位于宫腔型瘢痕妊娠(BL:膀胱,UT:子宫,CX:宫颈,GS:孕囊)此型瘢痕妊娠超声表现不典型,应当更加重视,仔细观察孕囊种植部位与剖宫产瘢痕的关系,在妊娠早期做出正确诊断及合适分型,为临床医生的治疗提供充分信息。


疤痕妊娠超声诊断标准
疤痕妊娠是指受术区域疤痕组织影响的妊娠。
超声诊断是常用的疤痕妊娠的诊断方法之一,以下是疤痕妊娠超声诊断的标准:
1. 术后疤痕区域的人工绒毛:在疤痕组织中出现低回声或稍高回声的线形或点状血流信号,称为人工绒毛。
这是疤痕妊娠的特征之一。
2. 子宫壁厚度不均:疤痕妊娠的子宫壁厚度通常不均匀,疤痕部分明显增厚,因为疤痕组织的存在导致子宫壁变薄或不规则。
3. 子宫壁内血流异常:疤痕妊娠的子宫壁内血流异常,可以表现为血流增加、血流混杂、高速血流等异常,这些异常血流信号可以帮助鉴别疤痕妊娠。
4. 附着子宫壁的妊娠囊:疤痕妊娠可出现附着在子宫壁上的妊娠囊,通常位于疤痕区域,超声可见水囊样结构伴有心动。
5. 子宫角部和子宫颈管异常:疤痕妊娠的子宫角部和子宫颈管通常有异常的形态或结构变化,如子宫角周围的异常回声、子宫颈管扩张等。
超声诊断疤痕妊娠需要综合考虑以上所述的超声表现,结合病史和临床特征进行判断和诊断。
由于疤痕妊娠可能导致严重的并发症,及早准确诊断对于患者的治疗和管理非常重要。
因此,如果怀疑疤痕妊娠,应及时进行超声检查。

瘢痕妊娠的超声诊断①宫腔内、子宫颈管内空虚,未见妊娠囊或见部分妊娠囊;②妊娠囊着床于子宫前壁下段肌层(相当于前次剖宫产子宫切口部位),部分妊娠囊内可见胎芽或胎心搏动;③子宫前壁肌层连续性变差,妊娠囊与膀胱之间的子宫肌层明显变薄、甚至消失;④彩色多普勒血流显像(CDFI)显示妊娠囊周边瘢痕处可见丰富的高速低阻血流信号。
图像可见妊娠囊子宫瘢痕处妊娠囊与膀胱之间的子宫肌层明显变薄、甚至消失,孕囊形态拉长,局部成角CDFI显示瘢痕处见丰富的高速低阻血流信经腹超声在整体观察瘢痕妊娠位置、与子宫下段的关系及子宫体、宫颈情况时更有优势;经阴道超声观察瘢痕妊娠的回声结构、血流情况、肌壁厚度等均优于经腹超声,是目前最常用的检查方法,其诊断准确率达84.6%;应该强调两种途径联合应用,以获取更全面清晰的超声图像。
瘢痕妊娠的超声分型在图像上根据超声检查显示的着床于子宫前壁瘢痕处的妊娠囊的生长方向以及子宫前壁妊娠囊与膀胱间子宫肌层的厚度进行分型。
中华医学会妇产科学分会计划生育学组.剖宫产术后子宫瘢痕妊娠诊治专家共识(2016)团型:①妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内,少数甚或达宫底部宫腔;②妊娠囊明显变形、拉长、下端成锐角;③妊娠囊与膀胱间子宫肌层变薄,厚度>3(4)CDFI:瘢痕处见滋养层血流信号(低阻血流)。
mm;团型:①妊娠囊部分着床于子宫瘢痕处,部分位于宫腔内,少数甚或达宫底部宫腔;②妊娠囊明显变形、拉长、下端成锐角;③妊娠囊与膀胱间子宫肌层明显变薄,甚至缺失;④CDFI:瘢痕处见滋养层血流信号(低阻血流)。
团型:①妊娠囊完全着床于子宫瘢痕处肌层并向膀胱方向外凸;②宫腔及子宫颈管内空虚;③妊娠囊与膀胱之间子宫肌层明显变薄、甚或缺失,厚度≤3mm;(4)CDFI:瘢痕处见滋养层血流信号(低阻血流)。
团型中还有1种特殊的超声表现CSP,即包块型:①位于子宫下段瘢痕处的混合回声(也可有时呈类实性);包块向膀胱方向隆起;②包块与膀胱间子宫肌层明显变薄、甚或缺失,≤3mm;(3)CDFI:包块周边见较丰富的血流信号,可为低阻血流,少数也可仅见少许血流信号、或无血流信号。

剖宫产后子宫瘢痕妊娠的超声诊断要点既往很长一段时间以来,我国剖宫产率相对比较高,这与人们对剖宫产认识不足以及临床工作中对剖宫产应用管理比较松懈,有直接关系。
而头胎剖宫率较高加上二胎生育需求比较强烈的情况下,我们在临床工作中遇到越来越多的剖宫产瘢痕子宫妊娠的孕妇,在这种情况下,有一个问题是值得我们关注的:这就是剖腹产瘢痕妊娠。
这是一种比较特殊的异位妊娠,在临床工作中,虽然我们遇到的剖腹产瘢痕妊娠患者相对比较少,但从近年来此类异位妊娠发病率的整体情况来看,其发生率呈持续上升趋势,剖腹产瘢痕妊娠如不能及时发现,随着胎囊逐渐发育长大,由于剖宫产所造成的子宫瘢痕部位,其弹性和强度较正常宫体相差很大,导致其无法承受胎囊逐渐增大而产生的压力而破裂,另外胎囊还会顺着剖宫产瘢痕的区域继续向患者腹腔甚至膀胱等区域生长,这非常容易造成患者出现腹腔大出血,因此尽早发现剖宫产瘢痕妊娠对于保障孕妇的生命安全非常重要。
临床工作中剖腹产瘢痕妊娠的检查主要依靠超声检查,本文将针对剖宫产后子宫瘢痕妊娠的超声诊断要点进行详细介绍。
首先我们先来了解一下剖宫产瘢痕妊娠的一些基本情况。
所谓剖宫产瘢痕妊娠,是指有剖宫产经历的女性再次妊娠,而其妊娠物种植于剖宫产子宫切口的疤痕处,它属于一种特殊类型的异位妊娠。
目前来看剖宫产瘢痕妊娠主要有两种类型,第1种是胚囊位于剖宫产瘢痕处,但其整体生长朝宫腔内进行,这种类型的患者往往在妊娠早期无显著临床症状,与正常妊娠差别不大,但随着胎囊不断发育,患者往往会出现胎盘植入和一些比较严重的出血症状。
而另外一种类型是指胚囊处于剖宫产子宫瘢痕处,并朝向腹腔、膀胱部位生长,妊娠患者往往在早期即表现出一系列异常症状。
一般来讲,剖宫产瘢痕妊娠患者比较典型的临床症状,包括胚胎早停、子宫出血、腹腔内出血等,由于这种异位妊娠的情况对于孕妇生命安全产生了极大的威胁,因此在发现相关情况后,必须采取积极有效的治疗措施,这样才能够最大限度保障患者生命安全。

1病理生理剖宫产术、清宫术、子宫肌瘤剥除术等任何涉及子宫的手术,破坏了子宫壁,使子宫肌层连续性中断,术后均可形成瘢痕部位通向宫腔的微笑裂隙,再次妊娠妊娠时受精卵穿透疤痕并在微小裂隙处着床,由于底蜕膜发育不良或缺损,滋养细胞可直接侵入此处的子宫肌层,并不断生长,绒毛与子宫肌层粘连植入,甚至穿透子宫肌层。
2危险因素1)既往剖宫产次数、剖宫产子宫切口缝合方式;2)剖宫产手术指征为臀位;3)再次妊娠距离末次剖宫产间隔时间的长短。
3超声诊断CSP的声像图标准(1)宫腔及宫颈内未探及妊娠囊;(2)妊娠囊或包块位于子宫前壁峡部或既往剖宫产瘢痕处;(3)妊娠囊或包块与膀胱之间的子宫前壁下段肌层变薄或连续性中断;(4)彩色多普勒血流成像在妊娠囊或包块周边探及明显的环状血流信号,脉冲多普勒显示高速(峰值流速>20cm/s)低阻(搏动指数<1)血流图,与正常早期妊娠血流图相似;(5)附件区未探及包块,子宫直肠陷凹无游离液波。
4典型声像图实例子宫瘢痕妊娠,手术前后超声图片手术前:手术后:以上为此病例的典型图片,如果想查询全部图片,请去爱爱医论坛搜索【子宫瘢痕妊娠,手术前后超声图片】查看。
5鉴别诊断【子宫峡部妊娠】泛指所有孕卵着床于子宫峡部包括侧壁或后壁的妊娠,因此可以没有剖宫产史。
孕囊向宫腔生长,峡部肌层连续性多无中断,子宫形态正常。
【宫颈妊娠】临床表现与CSP相似,易混淆,主要依靠B超检查鉴别。
宫颈妊娠时,宫颈均匀性膨大使整个子宫呈上小下大的葫芦状,病变局限于宫颈,不超过内口,宫颈内口闭合,峡部无膨大。
宫颈管内可见孕囊样回声,较少见胚芽、胎心,胚胎多停止发育。
有出血者可为不均质中、低回声团。
宫腔内膜线清晰而无孕囊。
子宫峡部肌层连续、结构正常。
【宫腔内妊娠的难免流产】难免流产时阴道出血常伴有阵发性腹痛,并逐渐加重,很少有严重大量出血。
B超显像有助于鉴别,孕囊一般在宫腔内,也可移至宫腔下部甚至颈管内,但与宫腔内组织相连。


瘢痕妊娠超声诊断标准瘢痕妊娠是指孕妇在子宫瘢痕处着床并发展的一种妊娠。
由于子宫瘢痕组织的结构和功能发生了改变,瘢痕妊娠可能会导致孕妇出血、疼痛、破裂甚至死亡。
因此,早期诊断和干预对于瘢痕妊娠的管理非常重要。
超声是诊断瘢痕妊娠的主要方法之一,下面将介绍瘢痕妊娠超声诊断的标准。
1.阻塞性瘢痕妊娠的超声诊断标准:阻塞性瘢痕妊娠是指胚胎在子宫瘢痕处着床,而未穿破子宫壁。
超声检查可以帮助医生判断瘢痕妊娠的存在和发展情况。
(1)子宫腔内见到活动胚胎,胎芽及胎心搏动,位于子宫瘢痕区域内;(2)子宫底陷凹,形成瘢痕凹陷;(3)子宫壁厚度减薄,瘢痕凹陷位置子宫壁较薄;(4)瘢痕区子宫壁,瘢痕区与腹壁间隙扩大。
2.穿破性瘢痕妊娠的超声诊断标准:穿破性瘢痕妊娠是指胚胎穿破了子宫瘢痕并生长在子宫外位置,如子宫壁、输卵管等。
超声检查可以帮助医生确定胚胎的位置和发展情况。
(1)胎囊位于子宫瘢痕附近,子宫壁附近可见到胎囊,形状不规则;(2)胎囊周围可见血液积聚,形成子宫壁、宫旁间隙或腹腔积液等;(3)胎囊位于子宫壁下,可见子宫瘢痕区子宫壁内部血流信号;(4)胎盘位于子宫壁外,胎盘附着于子宫壁内,可触及宫旁间隙。
3.瘢痕妊娠的类型分级:(1)瘢痕妊娠前期分级:根据胚胎的位置和胎心是否存在来分级,包括Ⅰ~Ⅳ级。
-Ⅰ级:瘢痕位置小于或等于瘢痕的1/3,胎心存在;-Ⅱ级:瘢痕位置超过1/3但小于或等于瘢痕的2/3,胎心存在;-Ⅲ级:瘢痕位置超过2/3或者子宫角瘢痕妊娠,胎心存在;-Ⅳ级:无胎心存在。
(2)瘢痕妊娠破裂的分型:破裂可分为完全性和不完全性破裂。
-完全性破裂:瘢痕完全破裂,见到子宫壁撕裂缺损;-不完全性破裂:部分瘢痕破裂,胎儿局部胎囊外脱。
通过超声诊断瘢痕妊娠,可以帮助医生及时发现瘢痕妊娠的存在和发展情况,并采取相应的治疗措施,以降低瘢痕妊娠引发的并发症和危险。
尽管超声是诊断的主要手段之一,但临床上仍需结合其他检查手段综合评估,以获得准确的诊断。


瘢痕妊娠超声诊断标准瘢痕妊娠是指在子宫切口处发生的妊娠,是一种罕见但危险的并发症。
由于瘢痕妊娠容易导致子宫破裂和大出血,因此及早的诊断和治疗显得尤为重要。
超声检查是诊断瘢痕妊娠的主要手段之一,下面将介绍瘢痕妊娠超声诊断的标准。
1. 子宫瘢痕区异常厚度。
超声检查中,可以通过测量子宫瘢痕区的厚度来判断是否存在瘢痕妊娠。
通常情况下,子宫瘢痕区的厚度应该在2-3mm之间,如果超过了这个范围,就需要高度怀疑瘢痕妊娠的可能性。
此时需要结合患者的临床症状和血β-HCG水平进行综合分析,以确定诊断。
2. 子宫瘢痕区异常血流。
超声检查中,可以通过彩色多普勒超声来观察子宫瘢痕区的血流情况。
瘢痕妊娠的瘢痕区通常会出现异常的血流信号,表现为血流信号过多或过强。
这种情况下,需要高度怀疑瘢痕妊娠的可能性,并及时进行进一步的检查和诊断。
3. 子宫瘢痕区异常形态。
超声检查中,可以通过观察子宫瘢痕区的形态来判断是否存在瘢痕妊娠。
瘢痕妊娠的瘢痕区通常会出现异常的形态,表现为瘢痕区的形态不规则、扭曲、增厚等情况。
这种情况下,需要高度怀疑瘢痕妊娠的可能性,并及时进行进一步的检查和诊断。
4. 子宫瘢痕区异常囊性改变。
超声检查中,可以通过观察子宫瘢痕区的囊性改变来判断是否存在瘢痕妊娠。
瘢痕妊娠的瘢痕区通常会出现异常的囊性改变,表现为囊性改变的形态不规则、大小不一、内部回声不均等情况。
这种情况下,需要高度怀疑瘢痕妊娠的可能性,并及时进行进一步的检查和诊断。
综上所述,瘢痕妊娠的超声诊断主要依据子宫瘢痕区的异常厚度、异常血流、异常形态和异常囊性改变来判断。
在进行超声检查时,医生需要结合患者的临床症状和血β-HCG水平进行综合分析,及时发现并诊断瘢痕妊娠,以便及时采取有效的治疗措施,降低患者的风险。
希望本文对于瘢痕妊娠的超声诊断有所帮助。
子宫瘢痕妊娠超声诊断标准
子宫瘢痕妊娠是指在子宫剖宫产或者子宫手术后,胚胎着床在子宫瘢痕处引起的妊娠。
超声诊断是一种常用的检查方法,用于确定子宫瘢痕妊娠的存在以及评估其严重程度。
超声诊断标准包括以下几个方面:
1. 子宫瘢痕的形态特征,超声检查可以观察子宫瘢痕的形态,包括其厚度、形状和完整性。
子宫瘢痕的厚度和形态对于评估妊娠发生在该部位的风险具有重要意义。
2. 子宫瘢痕区域的血流情况,超声检查可以使用彩色多普勒技术评估子宫瘢痕区域的血流情况,包括血流速度和血流形态。
异常的血流情况可能提示子宫瘢痕妊娠的存在。
3. 孕囊的位置和特征,超声检查可以确定孕囊的具体位置,包括是否位于子宫瘢痕处以及孕囊的形态特征。
孕囊的位置和形态对于评估子宫瘢痕妊娠的严重程度和风险具有重要意义。
4. 胎盘的位置和特征,超声检查可以评估胎盘的位置和形态,包括是否位于子宫瘢痕处以及胎盘的血流情况。
胎盘的位置和形态
对于评估子宫瘢痕妊娠的并发症风险具有重要意义。
总之,超声诊断子宫瘢痕妊娠的标准主要包括对子宫瘢痕形态
特征、血流情况、孕囊和胎盘的位置和特征进行全面评估,以确定
子宫瘢痕妊娠的存在以及评估其严重程度和并发症风险。
这些标准
有助于临床医生制定合理的治疗方案和预防措施,确保母婴的健康。
剖宫产子宫瘢痕部位妊娠超声诊断知多少剖宫产率在我国临床发展中呈上升趋势。
剖宫产术后子宫切口瘢痕处妊娠较为常见。
一旦治疗不当,对患者的健康会产生很大的影响,对孕妇的生命健康也会造成严重的威胁,所以我们在临床中需要更加重视这个问题。
早期诊断和及时治疗是剖宫产术后切口妊娠治疗的关键。
在此基础上,分析相关临床研究进展,探讨剖宫产术后子宫瘢痕妊娠的超声诊断。
1. 剖宫产术后子宫瘢痕妊娠就剖宫产术后瘢痕性妊娠而言,主要是宫内异位妊娠。
它首次出现在1978年的报告中,到2002年,其数据库搜索数据显示,相关文件只有19份。
近年来,剖宫产术中瘢痕性妊娠的发生率逐渐呈上升趋势。
目前,瘢痕性妊娠的发生率已达到异位妊娠总发生率的6.1%,高于宫颈妊娠。
剖宫产术后瘢痕性妊娠是剖宫产术后少见的长期并发症,对这一问题的临床研究也比较重视。
2剖宫产术后子宫瘢痕妊娠发生主要因素2.1超声技术的发展随着我国经济的不断发展,医用超声技术在我国出现,其发展和完善在一定程度上提高了剖宫产术后子宫瘢痕妊娠的检出率。
经阴道彩色多普勒超声对患者进行检查后,可直接进入患者的子宫颈,清晰显示细节,确保剖宫产的切口位置与对囊位置的观察之间的关系分析清晰。
因此,该方法的应用提高了临床检出率,表现为剖宫产术后子宫瘢痕妊娠的发生率增加。
2.2子宫下段发育不成熟在子宫下段发育不成熟的情况下,剖宫产或剖宫产切口单层缝合都能在一定程度上增加剖宫产后子宫瘢痕妊娠的发生率。
3剖宫产术后子宫瘢痕妊娠的超声诊断临床刮宫次数和剖宫产率呈上升趋势,妇女一旦发生严重的子宫内膜损伤,会导致前置胎盘和植入胎盘等问题,对患者造成严重的不良影响。
根据相关研究资料的结果,当女性年龄超过30岁,怀孕3次以上时,会发生胎盘增生的危险,而滋养细胞的侵袭和蜕膜发育不良是导致本病发生的主要因素,认为主要与患者蜕膜组织和胎盘绒毛组织的糜烂障碍有关。
胎盘增生后,容易出现在剖宫产后的位置。
在患者的临床诊断中,黑白超声可以实现部分患者的诊断,但胎盘后血流显示不清楚,对胎盘增生的检测效果不理想。
瘢痕妊娠超声诊断标准瘢痕妊娠是指着床在剖宫产或其他子宫手术后的病理性妊娠,是一种罕见而严重的急性妊娠并发症。
由于瘢痕部位血供较差,胚胎发育不良,孕囊易破裂,导致大量出血或子宫破裂的风险。
因此,早期发现和准确诊断瘢痕妊娠对于保障孕妇生命安全至关重要。
超声是目前诊断瘢痕妊娠的关键技术之一,本文将介绍瘢痕妊娠超声诊断标准。
1. 孕早期诊断标准瘢痕妊娠早期诊断是十分重要的,因为孕囊大小较小、易于向周围组织浸润和深度侵袭,并且发生瘢痕妊娠的风险增加。
在孕6~7周左右,大约在宫腔到宫颈交界处可见瘢痕膨出形态,孕囊大小通常为5~15mm。
2. 超声诊断标准瘢痕妊娠的超声诊断主要依靠以下特征:(1)孕囊位置:瘢痕妊娠的孕囊位于子宫前壁的瘢痕处,与羊膜及胎盘未脱落部分并列,未进入子宫腔。
而普通妊娠孕囊位于子宫腔内。
(2)孕囊形态瘢痕妊娠的孕囊呈椭圆形或扁圆形,长径大于横径,不规则边缘,不具有典型的圆形或卵圆形,常常伴有异物附着感,等同于前壁囊肿影。
(3)胚胎位置瘢痕妊娠的胚胎最初定位于子宫前壁瘢痕处的孕囊内,胚胎大小不规则,生长缓慢,与普通妊娠相比有所偏小,而且形态呈扁平、向外延伸和嵌入状。
(4)胚胎杆有无瘢痕妊娠的部分胚胎杆不易辨认,尤其在晚孕期。
多数胚胎杆大小不一,生长缓慢,长径小于横径,表面凹凸不平。
(5)胎心活动瘢痕妊娠的胎心活动比孕龄应有的频率显著减慢或完全无法检测到。
瘢痕妊娠的超声表现是多方面的,应结合上述标准,进行综合分析、判断和诊断。
同时,应注意与其他妊娠并发症,如宫外孕、滋养层囊肿等作鉴别,并结合临床表现,如不适和出血量,进一步完善诊断。
总之,瘢痕妊娠是一种危急性妊娠并发症,超声诊断标准对提高诊断准确性非常重要。
超声检查应根据以上诊断标准进行进行评估,最大程度地保障孕妇生命安全。
1病理生理
剖宫产术、清宫术、子宫肌瘤剥除术等任何涉及子宫的手术,破坏了子宫壁,使子宫肌层连续性中断,术后均可形成瘢痕部位通向宫腔的微笑裂隙,再次妊娠妊娠时受精卵穿透疤痕并在微小裂隙处着床,由于底蜕膜发育不良或缺损,滋养细胞可直接侵入此处的子宫肌层,并不断生长,绒毛与子宫肌层粘连植入,甚至穿透子宫肌层。
2危险因素
1)既往剖宫产次数、剖宫产子宫切口缝合方式;
2)剖宫产手术指征为臀位;
3)再次妊娠距离末次剖宫产间隔时间的长短。
3超声诊断CSP的声像图标准
(1)宫腔及宫颈内未探及妊娠囊;
(2)妊娠囊或包块位于子宫前壁峡部或既往剖宫产瘢痕处;
(3)妊娠囊或包块与膀胱之间的子宫前壁下段肌层变薄或连续性中
断;
(4)彩色多普勒血流成像在妊娠囊或包块周边探及明显的环状血流信号,脉冲多普勒显示高速(峰值流速>20cm/s)低阻(搏动指数<1)血流图,与正常早期妊娠血流图相似;
(5)附件区未探及包块,子宫直肠陷凹无游离液波。
4典型声像图实例
子宫瘢痕妊娠,手术前后超声图片手术前:
手术后:
以上为此病例的典型图片,如果想查询全部图片,请去爱爱医论坛搜索【子宫瘢痕妊娠,手术前后超声图片】查看。
5鉴别诊断
【子宫峡部妊娠】
泛指所有孕卵着床于子宫峡部包括侧壁或后壁的妊娠,因此可以没有剖宫产史。
孕囊向宫腔生长,峡部肌层连续性多无中断,子宫形态正常。
【宫颈妊娠】
临床表现与CSP相似,易混淆,主要依靠B超检查鉴别。
宫颈妊娠时,宫颈均匀性膨大使整个子宫呈上小下大的葫芦状,病变局限于宫颈,不超过内口,宫颈内口闭合,峡部无膨大。
宫颈管内可见孕囊样回声,较少见胚芽、胎心,胚胎多停止发育。
有出血者可为不均质中、低回
声团。
宫腔内膜线清晰而无孕囊。
子宫峡部肌层连续、结构正常。
【宫腔内妊娠的难免流产】
难免流产时阴道出血常伴有阵发性腹痛,并逐渐加重,很少有严重大量出血。
B超显像有助于鉴别,孕囊一般在宫腔内,也可移至宫腔下部甚至颈管内,但与宫腔内组织相连。
宫腔可有积血,宫颈内口多开张,但峡部无明显膨大,子宫峡部前壁肌层连续。
孕囊排出后出血即明显减少,腹痛消失,B超随访子宫很快恢复正常形态。
【宫腔内妊娠的不全流产】
阴道流血伴有组织物排出,此后持续出血,可有轻微腹痛。
B超显像不全流产时子宫小于停经周数,宫腔内有不均质回声,也可伴有囊区,峡部不膨大,前壁峡部肌层连续。
【滋养叶细胞疾病】
CSP有出血淤积宫内时,有可能与葡萄胎混淆。
葡萄胎时子宫可明显增大,软。
B超显像宫腔内多呈蜂窝状或落雪状、不均质回声,部分性葡萄胎时尚可见孕囊样结构,无峡部扩张和膨大,子宫前壁峡部肌层连续,。