2014年ESC非心脏手术心血管疾病评估及防治最新指南
- 格式:doc
- 大小:62.50 KB
- 文档页数:6

欧洲心脏病学会(ESC)于 2014 年更新了主动脉疾病指南,并在 2014ESC 会议期间再次推荐了这一指南。
现概述该指南要点。
一、前言本指南专家组全面回顾了已往的研究成果,并结合最新研究数据对旧指南进行了修正、升级。
ESC 委员会力求在新指南中提供全面、详细、具体的主动脉疾病内容,同时切实有效的指导临床治疗实践。
文中涉及到的证据效力及指南推荐内容等级,具体内容请见 ACC/AHA 成人稳定型缺血心脏病指南更新。
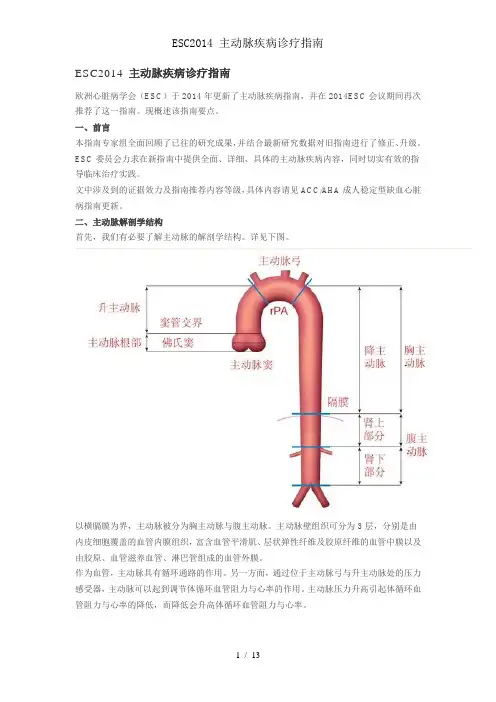
二、主动脉解剖学结构首先,我们有必要了解主动脉的解剖学结构。
详见下图。
以横膈膜为界,主动脉被分为胸主动脉与腹主动脉。
主动脉壁组织可分为 3 层,分别是由内皮细胞覆盖的血管内膜组织,富含血管平滑肌、层状弹性纤维及胶原纤维的血管中膜以及由胶原、血管滋养血管、淋巴管组成的血管外膜。
作为血管,主动脉具有循环通路的作用。
另一方面,通过位于主动脉弓与升主动脉处的压力感受器,主动脉可以起到调节体循环血管阻力与心率的作用。
主动脉压力升高引起体循环血管阻力与心率的降低,而降低会升高体循环血管阻力与心率。
主动脉在心脏舒张期扮演着“二级血泵”的功能,即 Windkessel 效应。
这项功能对于诸如冠脉灌注等在内的多项心血管活动具有重要意义。
正常成年人的主动脉直径不超过 40mm,且随着下行逐渐变小。
包括年龄、性别、体型及血压在内的多种因素都可以影响主动脉直径。
一般来说,男性每 10 年主动脉直径扩张 0.9mm,女性为 0.7mm。
这种生理性扩张造成脉压升高,机制或与胶原 / 弹性纤维比例有关。
最新研究证明体育锻炼对于主动脉根部重构的影响十分有限,其影响上限为男性 40mm,女性 34mm。
三、评估主动脉病变1. 临床体检虽然临床上,主动脉病变多数情况下无显著症状,但是若患者出现以下症状,临床医生应考虑主动脉疾病的可能性。
(1)胸部或腹部深部急性疼痛或悸动,伴背部、臀部、腹股沟或腿部放射痛,患者或有“破裂感”。



ESC/ESA 非心脏手术心血管疾病评估及防治最新指南(全文)欧洲心脏病学会(ESC)与欧洲麻醉学会(ESA)联合发布了非心脏手术中心血管疾病(CVD)的评估及防治的最新指南。
该指南汇集当今欧洲医学界非心脏手术方面的最新进展,同时继承了已往指南的合理内容, 是为内科及相关医师对进行非心脏手术的患者术前、围手术期及术后管理制定。
以下为ESC/ESA 非心脏手术CVD 评估及防治最新指南要点概述,指南对治疗的建议以国际通用方式表示:建议分类:I级推荐某种治疗或措施已证实和(或)一致公认有益、有用和有效;II级推荐某种治疗或措施的有用性和有效性的证据尚有矛盾或存在不同的观点;IIa级推荐有关证据和(或)观点倾向于有用和(或)有效;IIb级推荐有关证据和(或)观点不能充分说明有用和(或)有效;III级推荐已经证实和(或)一致公认某诊疗措施无用和无效,并在有些病例可能有害。
证据级别:A级证据数据来源于多项随机临床试验或荟萃分析。
B级证据数据来源于单项随机临床试验或大型非随机化研究。
C级证据专家共识和/或小型研究、回顾性研究、注册研究。
一、新指南简介:ESC/ESA 在新指南指出了当前非心脏手术中CVD 并发症带来的治疗损失,而且统计结果显示随着欧洲老龄化等问题日趋严重,非心脏手术CVD 并发症比例也相应升高。
围手术期并发症的风险取决于患者术前的状况、合并症的情况、外科手术的紧迫性、手术大小、类型及持续时间。
更具体地说,下列患者心脏并发症的风险升高:明确诊断或无症状的缺血性心脏病(IHD)、左室功能不全、心脏瓣膜病((VHD) 、心律失常,以及既往经历较长时间血液动力学及心脏负荷异常状态外科手术患者。
指南指出老龄化自身对于非心脏手术CVD 并发症的影响较小,急症或重症心脏、肺部及肾脏疾病与CVD 并发症风险率关联性更为显著。
因此,以上因素也应纳入CVD 并发症的评估指标。
二、术前评估为了减少围手术期心脏并发症风险,手术前询问患者疾病史并进行心脏评估必不可少。

ESC/ESA 非心脏手术心血管疾病评估及防治最新指南(全文)欧洲心脏病学会(ESC)与欧洲麻醉学会(ESA)联合发布了非心脏手术中心血管疾病(CVD)的评估及防治的最新指南。
该指南汇集当今欧洲医学界非心脏手术方面的最新进展,同时继承了已往指南的合理内容, 是为内科及相关医师对进行非心脏手术的患者术前、围手术期及术后管理制定。
以下为ESC/ESA 非心脏手术CVD 评估及防治最新指南要点概述,指南对治疗的建议以国际通用方式表示:建议分类:I级推荐某种治疗或措施已证实和(或)一致公认有益、有用和有效;II级推荐某种治疗或措施的有用性和有效性的证据尚有矛盾或存在不同的观点;IIa级推荐有关证据和(或)观点倾向于有用和(或)有效;IIb级推荐有关证据和(或)观点不能充分说明有用和(或)有效;III级推荐已经证实和(或)一致公认某诊疗措施无用和无效,并在有些病例可能有害。
证据级别:A级证据数据来源于多项随机临床试验或荟萃分析。
B级证据数据来源于单项随机临床试验或大型非随机化研究。
C级证据专家共识和/或小型研究、回顾性研究、注册研究。
一、新指南简介:ESC/ESA 在新指南指出了当前非心脏手术中CVD 并发症带来的治疗损失,而且统计结果显示随着欧洲老龄化等问题日趋严重,非心脏手术CVD 并发症比例也相应升高。
围手术期并发症的风险取决于患者术前的状况、合并症的情况、外科手术的紧迫性、手术大小、类型及持续时间。
更具体地说,下列患者心脏并发症的风险升高:明确诊断或无症状的缺血性心脏病(IHD)、左室功能不全、心脏瓣膜病((VHD) 、心律失常,以及既往经历较长时间血液动力学及心脏负荷异常状态外科手术患者。
指南指出老龄化自身对于非心脏手术CVD 并发症的影响较小,急症或重症心脏、肺部及肾脏疾病与CVD 并发症风险率关联性更为显著。
因此,以上因素也应纳入CVD 并发症的评估指标。
二、术前评估为了减少围手术期心脏并发症风险,手术前询问患者疾病史并进行心脏评估必不可少。
ESC2014 主动脉疾病诊疗指南欧洲心脏病学会(ESC)于 2014 年更新了主动脉疾病指南,并在 2014ESC 会议期间再次推荐了这一指南。
现概述该指南要点。
一、前言本指南专家组全面回顾了已往的研究成果,并结合最新研究数据对旧指南进行了修正、升级。
ESC 委员会力求在新指南中提供全面、详细、具体的主动脉疾病内容,同时切实有效的指导临床治疗实践。
文中涉及到的证据效力及指南推荐内容等级,具体内容请见 ACC/AHA 成人稳定型缺血心脏病指南更新。
二、主动脉解剖学结构首先,我们有必要了解主动脉的解剖学结构。
详见下图。
以横膈膜为界,主动脉被分为胸主动脉与腹主动脉。
主动脉壁组织可分为 3 层,分别是由内皮细胞覆盖的血管内膜组织,富含血管平滑肌、层状弹性纤维及胶原纤维的血管中膜以及由胶原、血管滋养血管、淋巴管组成的血管外膜。
作为血管,主动脉具有循环通路的作用。
另一方面,通过位于主动脉弓与升主动脉处的压力感受器,主动脉可以起到调节体循环血管阻力与心率的作用。
主动脉压力升高引起体循环血管阻力与心率的降低,而降低会升高体循环血管阻力与心率。
ESC2014 指南推荐内容如下:(1)推荐在临床已知的解剖学标志处,垂直其纵轴检测主动脉直径。
(Ⅰ,C)(2)若需要反复多次进行主动脉影像学检查以观察其半径动态变化,推荐使用医源性损害程度最小的影像学手段(详见表二)。
(Ⅰ,C)(3)若需要反复多次进行主动脉影像学检查以观察其半径动态变化,推荐尽可能使用相同或原理相似的影像学手段。
(Ⅰ,C)(4)在检测过程中,推荐分别评估相关主动脉节段的直径及病变情况。
(Ⅰ,C)(5)除非是急诊环境,否则推荐评估患者肾功能、妊娠情况、造影剂过敏史等相关病史,以便为患者选择辐射暴露程度的影像学检查方式。
(Ⅰ,C)(6)应评估辐射暴露风险程度,这点对于年轻患者或需接受反复影像学检查的患者尤为重要(Ⅱa,B)(7)特殊情况(如身材体型处于离群值的患者),可通过患者体表面积估算主动脉直径。


ESCESA-非心脏手术心血管疾病评估及防治最新指南简介ESCESA(ESC/EACTS 非心脏手术心血管疾病评估及防治)指南是由欧洲心脏病学会和欧洲胸心外科学会联合推出的一份针对非心脏手术患者的心血管疾病评估及防治指南。
该指南以系统性的方法来评估患者的心血管风险,并为患者提供预防和管理方案。
这份最新指南于2014年发布,被广泛应用于临床实践中。
患者选择和基础评估首先,患者的选择对于非心脏手术的成功非常重要。
在患者评估阶段,应该注意以下情况:年龄、病史、危险因素、体格检查、ECG和其他检查如有。
ESCESA指南的基础评估包括了评估患者患有或患有的风险因素类别,如下:•心动过缓或心律紊乱•心血管病•心力衰竭•动脉狭窄和血管壁的缩小•心血管疾病的高危。
在评估了基础评估后,确诊患者是否患有心血管疾病至关重要。
可撤销风险如果患者的基础评估表明他们有些潜在的可撤销因素,这些因素应该得到遏制。
可撤销因素包括:•高血压•低养分饮食•锻炼不足•室颤和室性心动过速•心肺复苏所有这些因素都可以通过过往经验温和的改变而加以消除。
预防性治疗在ESAES指南中,针对预防和治疗患有心血管疾病的患者,指南建议患者应该使用的预防性治疗包括以下几点:•输液•心脏影像学检查•口服药物•抗凝治疗•靶向治疗•健康维护。
所有这些预防性治疗都需要在严格的监控下进行。
近期事件ESCESA指南对近期的事件作出了评估,包括:•低钾血症•安全和药物特异性合规性•上呼吸道感染•晕厥/昏厥•电解质紊乱•怀孕这些事件将对治疗方案和应对措施产生影响。
手术风险和患者模型选择ESCESA指南关注手术风险和患者模型选择,比较正确的模型被认为是一个预测中患者特定几率的最佳方法。
在ESCESSA指南中,包括以下目标:•减轻危险•减少心血管疾病并发症的风险•减少术中和术后恢复期的风险。
这意味着,选择合适的患者模型是非常重要的。
ESCESA指南建议,使用目前可用的最佳模型并将其与手术风险因素结合使用,将是评价患者的心血管疾病风险的最佳方式。


57中国循环杂志 2014年11月 第29卷 Chinese Circulation Journal,November,2014,Vol. 29 Supplment 《2014年ESC 主动脉疾病诊断和治疗指南》解读高鑫作者单位:100037 北京市,中国医学科学院 北京协和医学院 国家心血管病中心 阜外心血管病医院急重症中心作者简介:高鑫 副主任医师 博士 主要从事心内科危重症临床工作 Email:gaoxincn@中图分类号:R54 文献标识码:C 文章编号:1000-3614(2014)增刊-0057-05 doi:10.3969/j.issn.1000-3614.2014.增刊.015关键词 主动脉疾病;指南自从2001年欧洲心脏病学会(ESC)公布世界上首个有关主动脉疾病的指南——《主动脉夹层的诊断和治疗》以来,主动脉领域已有较大进步,包括影像学检查手段尤其是多层螺旋计算机断层扫描摄影术(CT)和磁共振(MRI)检查可以评价整个主动脉甚至3D 重建,干预手段方面腔内修复术作为外科和介入科的交叉学科同样进展迅速,因此2014 ESC 会议期间公布了主动脉疾病诊断和治疗指南[1],该指南的发布秉承了ESC 系列指南系统、细致、实用、信息量大的特点。
与前一版指南仅限于主动脉夹层不同,该指南是历史上首个涵盖总结整个主动脉疾病的指南,体现了将主动脉视为一个整体器官的理念。
从急性主动脉综合征到慢性主动脉疾病进行了全面阐述,其具体章节包括主动脉瘤、急性主动脉综合征包括主动脉夹层、壁内血肿、穿透性溃疡、主动脉创伤、假性动脉瘤、主动脉破裂、动脉粥样硬化、主动脉炎、肿瘤、遗传性疾病如马凡综合征、先天性疾病包括主动脉缩窄等。
主动脉疾病在很大程度上是老年性疾病,随全球老年化趋势更为常见。
全球疾病负担2010计划发现,从1990年~2010年,主动脉瘤和主动脉夹层全球死亡率从2.49/100 000增加到 2.78 /100 000,其中高龄和男性死亡率更高。
非心脏手术患者心功能评估与管理指南一、前言心功能评估与管理是非心脏手术患者围手术期管理中的重要环节,对于保障手术安全、减少围手术期并发症具有重要意义。
本文旨在介绍非心脏手术患者心功能评估与管理指南,以供临床医生参考。
二、非心脏手术患者心功能评估1. 心血管疾病的风险分层根据美国心脏协会和美国麻醉学会的指南,将非心脏手术患者分为低风险、中风险和高风险三类。
其中,低风险包括年龄<65岁、无高血压、无糖尿病、无冠心病和无其他危险因素;中风险包括年龄>65岁或有高血压或有糖尿病或有轻度冠心病或有其他危险因素;高风险包括年龄>75岁或急性冠脉综合征或进行性稳定型心绞痛或严重主动脉瓣狭窄或严重主动脉瓣反流或左心室收缩功能不全或肺动脉高压或严重心律失常等。
2. 心功能评估指标(1)左心室射血分数(LVEF):是评价左心室收缩功能的最常用指标,正常值为≥50%。
若LVEF<40%,则提示存在心功能不全。
(2)运动耐量:是评价患者运动耐受能力的指标,可通过进行步行测试、六分钟步行试验等进行评估。
(3)B型钠尿肽(BNP):可反映心室负荷和心肌重构,是评价患者心功能的一个辅助指标。
正常值为<100 pg/mL。
(4)超声心动图:可直观地观察左右心室大小、壁厚度、收缩功能等多个参数,是评价患者心脏结构和功能的重要工具。
三、非心脏手术患者围手术期管理1. 术前准备在手术前,应针对不同风险层次的患者采取不同的管理措施。
对于低风险患者,建议进行简单的体格检查和基本实验室检查,如心电图、血常规、肝功能、肾功能等。
对于中、高风险患者,则需要进行更全面的评估,包括心电图、超声心动图、BNP等。
2. 麻醉管理在麻醉管理方面,应根据患者的风险层次选择合适的麻醉方法。
对于低风险患者,可采用局部麻醉或静脉麻醉;对于中风险患者,应采用全身麻醉,并注意监测血流动力学指标;对于高风险患者,则需要在手术前进行心血管系统的评估和处理,并且应在手术过程中密切监测血流动力学指标。
2014 ACC/AHA非心脏手术患者围术期心血管评估与管理指南近日,美国心脏病学会/美国心脏学会(ACC/AHA)发布了“2014年非心脏手术患者围术期心血管评估与管理指南”,主要内容包括术前危险因素评估、围术期心脏检查、药物(包括麻醉药)管理和监测等。
相关内容同步发表于《美国心脏病学杂志》(J Am Coll Cardiol)和《循环》(Circulation)上。
该指南旨在为行非心脏手术成人患者的围术期心血管评估与管理提供指导,主要内容包括术前危险因素评估、围术期心脏检查、药物(包括麻醉药)管理和监测等,具体包括术前评估危险因素,以指导手术的进行或选择;评估是否需要改变管理方案;明确需要接受长期治疗的心血管疾病和危险因素。
指南关于非心脏手术患者围术期管理建议的改变主要包括治疗、进一步的心血管干预和术后监测。
指南中所提出的每一项建议都标明了明确的证据等级,以便医师了解这一建议在临床诊治过程中的重要性。
指南制定委员会对可利用文献中用于支持每项建议的证据强度进行了评估,并将证据强度分为四个等级:Ⅰ级、Ⅱa级、Ⅱb级和Ⅲ级;对所提建议重要性的等级分为三个水平:A 级、B级和C 级。
指南指出,实现围术期最佳管理的关键是,手术医师、麻醉医师、初级保健提供者、顾问与患者进行有效的沟通。
该指南主要就以下方面提出了具体建议:临床危险因素瓣膜性心脏病1. 对于临床上怀疑为中度或以上瓣膜狭窄或反流的患者,若出现以下情况,应进行超声心动图检查:①既往1年内未进行过超声心动图检查;②与上次评估相比,体格检查或临床状态出现明显改变(Ⅰ/C)。
2. 对于具有进行瓣膜介入治疗(置换术或修复术)适应证的成人患者,根据瓣膜狭窄或反流的症状和程度,在进行择期非心脏手术前进行瓣膜介入治疗,可有效降低围术期风险(Ⅰ/C)。
3. 对于无症状严重主动脉狭窄患者,若进行择期非心脏手术的风险升高,术中和术后进行恰当的血流动力学监测是合理的(Ⅱa/B)。
对于接受低中度危险非心脏手术的心脏病患者,建议在麻醉师辅助下评估期 CVD 风险率,优化治疗。
(Ⅱb,C)对于接受高危非心脏手术的已知心脏病患者或 CVD 高风险患者,建议组合多学科专家组进行会诊评估围手术期 CVD 风险率。
(Ⅱa,C)1. 手术引起的 CVD 风险手术引起机体包括体液、交感及温度在内多方面得到应激反应,这些应激导致心肌供氧需求增高,增加 CVD风险。
手术可导致凝血功能及纤溶功能紊乱,在冠脉上表现为血液高凝状态。
减少侵入性麻醉使用可以降低 CVD 中高危患者的死亡率,限制围手术期 CVD 并发症。
2. 手术方式 CVD 风险率差异若患者需接受开放式手术或腹腔镜手术,建议评估患者 CVD 风险率。
(Ⅰ,C)若腹主动脉瘤(AAA)患者病变≥55mm,且适宜血管内主动脉瓣重建术(EAVR),在可风险评估结果理想基础上,开放式手术或血管内手术修复均可。
(Ⅰ,A)若无症状型 AAA 患者不适宜开放手术,可以考虑在最优治疗的基础上进行 EAVR。
(Ⅱb,B)若下肢动脉疾病患者需进行血运重建术,临床专家组应在综合考虑患者解剖因素、合并症、及当地治疗条件的基础上制定最优方案。
(Ⅱa,B)3. 评估患者功能能力ESC/ESA 新指南明确提出评估患者功能能力(Functional capacity,FC)是评估围手术期 CVD 风险率的重要一步,具体方式为,借助代谢当量(METs)进行 FC 评估。
若患者 MET<4,FC 较差,患者围手术期 CVD 事件发生率较高。
仅胸外科手术可见 FC 降低与患者预后死亡率升高存在相关性,其他非心脏手术未见。
FC 升高与预后理想相关,即使患者有 IHD 或其他风险因素。
4. 风险指标ESC/ESA 汇总研究结果,根据修正后风险指标,下列因素为 CVD 风险因素:IHD、心衰、卒中或短暂性脑缺血、肾功能不全、糖尿病且需胰岛素治疗。
推荐临床使用风险指标进行患者术前风险分层。
(Ⅰ,B)在围手术期心脏事件风险率分层方面,推荐使用 NSQIP 模型或 Lee 风险指标。
(Ⅰ,B)对于高危组患者,可考虑在术前及大手术后 48 至 72 小时内进行肌钙蛋白检测。
(Ⅱb,B)对于高危组患者,可考虑检测 NT-proBNP 和 BNP 以获得有关患者围手术期及长期的独立预后信息。
(Ⅱb,B)不推荐使用普适性常规围手术期生物标志物进行风险分层及 CVD 预防。
(Ⅲ,C)5. 无创性检测——心电图(ECG)若患者存在风险因素(见 4. 风险指标)且接受中高危手术,推荐术前 ECG。
(Ⅰ,C)若患者存在风险因素且接受低危手术,可考虑术前 ECG。
(Ⅱb,C)若患者无风险因素,但年龄超过 65 岁且接受中度风险手术,可考虑术前 ECG。
(Ⅱb,C)若患者无风险因素,且接受低危手术,不推荐将 ECG 作为术前常规检查。
(Ⅲ,B)6. 无创性检测——心脏超声若患者无症状且无心脏病指征或心电图异常,指南如下:若患者接受高危手术,可考虑静息超声心动图。
(Ⅱb,C)若患者接受低中危手术,不推荐将超声心动图最为术前常规检查。
(Ⅲ,B)7. 影像学应激试验若患者存在两个以上风险因素,FC<4,且近期接受高危手术,推荐影像学应激试验。
(Ⅰ,C)若患者存在 1 或 2 个风险因素,FC<4,且近期接受中高危手术,可考虑影像学应激试验。
(Ⅱb,C)无论患者是否存在临床风险,不推荐在低危手术前行影像学应激试。
(Ⅲ,C)8. 有创性冠状动脉造影围手术期患者接受冠脉造影及血运重建的适应症与非手术背景的患者相同。
(Ⅰ,C)若患者存在急性 ST 抬高型心肌梗死,且接受非急诊、非心脏手术,推荐行急诊冠脉造影。
(Ⅰ,A)若 NSTE-ACS 患者接受非急诊、非心脏手术,根据风险评估推荐行急诊或早期介入治疗。
(Ⅰ,B)若患者诊断有心肌缺血伴不稳定胸痛,且接受适宜治疗,近期接受非急诊、非心脏手术,推荐行术前冠脉造影。
(Ⅰ,C)若患者心脏状况稳定,且接受非急诊颈动脉内膜切除术,可考虑行术前冠脉造影。
(Ⅱb,B)若患者心脏状况稳定,且接受低危手术,不推荐术前冠脉造影。
(Ⅲ,C)三、降 CVD 风险率的措施1.β受体阻滞剂若患者近期正在服用β受体阻滞剂,推荐术前继续服用。
(Ⅰ,B)若患者存在两个以上风险因素或 ASA 评分≥3,可考虑术前β受体阻滞剂治疗。
(Ⅱb,B)若患者诊断有 IHD 或心肌缺血,可考虑术前β受体阻滞剂治疗。
(Ⅱb,B)可考虑阿替洛尔或比索洛尔作为非心脏手术患者的术前口服用药。
(Ⅱb,B)不推荐术前使用不加滴定的大剂量β受体阻滞剂治疗。
(Ⅲ,C)不推荐接受低危手术的患者术前使用β受体阻滞剂治疗。
(Ⅲ,C)2. 他汀若患者服用他汀为长半衰期或缓释型,推荐术前继续使用。
(Ⅰ,C)若患者接受血管手术,可考虑至少在术前 2 周开始他汀治疗。
(Ⅱa,B)3. ACEIs 及 ARBs 药物若患者存在左室功能不全及心衰,但状况稳定,可考虑在密切观察病情的基础上,继续使用 ACEIs 及 ARBs 药物治疗。
(Ⅱa,C)若患者存在左室功能不全及心衰,但状况稳定,至少应在术前 1 周开始 ACEIs 及 ARBs 药物治疗。
(Ⅱa,C)若患者有高血压,可考虑在非心脏手术前短暂停用 ACEIs 及 ARBs 药物。
(Ⅱa,C)注:新指南讨论了烟酸类药物、钙离子通道拮抗剂、α2激动剂及利尿剂的现阶段研究进展,但认为尚不足以构成合理的指南推荐内容。
4. 抗血小板治疗除非阿司匹林造成严重出血事件,否则推荐阿司匹林应在裸金属支架(BMS)放置后使用 4 周或药物洗脱支架(DES)放置后使用 3 至 12 个月。
(Ⅰ,C)若患者已往服用阿司匹林,可在权衡利弊,尊重患者选择的基础上考虑术前继续使用。
(Ⅱa,B)若预计患者术后血流动力学状况难以控制,可考虑停用阿司匹林。
(Ⅱa,B)除非造成严重出血事件,否则 P2Y12阻滞剂应在裸金属支架(BMS)放置后使用 4 周或药物洗脱支架(DES)放置后使用 3 至 12 个月。
(Ⅱa,C)若患者服用 P2Y12阻滞剂,且需行手术治疗,除非有严重缺血事件,否则可考虑停用替卡格雷或氯吡格雷 5 天后再手术,或停用普拉格雷 7 天后再手术。
(Ⅱa,C)5. 根据介入史择期手术若患者已往 6 年间曾接受 CABG 治疗,除非风险率较高,否则推荐非急诊、非心脏手术无须行血管造影评估。
(Ⅰ,B)若患者接受过 BMS 治疗,则至少 4 周后,最佳 3 个月后可考虑非急诊、非心脏手术。
(Ⅱa,B)若患者接受过 DES 治疗,则非急诊、非心脏手术宜在术后至少 12 个月后进行,对于二代 DES,此数值为 6个月。
(Ⅱa,B)若患者近期接受球囊扩张术,则非心脏手术至少宜推迟 2 周。
(Ⅱa,B)6. 血运重建(预防型)若患者为稳定型冠心病,推荐遵照适用指南行心肌血运重建术。
(Ⅰ,B)若患者为稳定型冠心病,且适应症符合 ESC 指南,可考虑在非心脏手术成功后行晚期血运重建术。
(Ⅰ,C)根据手术应激造成的灌流缺损程度,可考虑高危术前行预防型血运重建术。
(Ⅱb,B)不推荐为确诊 IHD 的患者行低中危术前预防型血运重建。
(Ⅲ,B)7. 血运重建(常规)若 NSTE-ACS 患者非心脏手术可安全延期实施,推荐依照 NSTE-ACS 指南诊治。
(Ⅰ,A)极其特殊情况下需分析讨论 NSTE-ACS 血运重建术与非心脏手术的先后顺序。
(Ⅱa,C)对于非心脏手术后患者,推荐根据 NSTE-ACS 指南给予积极的血运重建治疗。
(Ⅰ,B)若半紧急术前患者存在 PCI 指征,推荐二代 DES 治疗、BMS 治疗或球囊扩张治疗。
(Ⅰ,B)四、疾病个论1 心衰若患者确诊或疑似心衰,且近期接受中高危手术,推荐术前行食管超声评估左室功能且 / 或检测利钠肽水平。
(Ⅰ,A)若患者确诊心衰,且近期接受中高危手术,推荐遵照 ESC 指南,在使用β受体阻滞剂、ACEIs 或 ARBs 药物、盐皮质激素拮抗剂及利尿药的基础上,优化治疗。
(Ⅰ,A)若患者最近确诊心衰,推荐至少在心衰治疗 3 月后,行中高危手术。
目的是稳定左室功能。
(Ⅰ,C)推荐心衰患者术前继续服用β受体阻滞剂;术前早晨应根据患者血压,决定是否停用 ACEIs 或 ARBs 药物,若决定使用,应监测患者血液动力学情况并及时调整剂量。
(Ⅰ,C)除非有充足的剂量滴定时间,否则不推荐心衰患者术前服用大剂量β受体阻滞剂。
(Ⅲ,B)2. 高血压若患者最近确诊高血压,推荐术前监测患者终末器官损伤情况及心血管风险因素。
(Ⅰ,C)避免高血压患者术前血压过大波动。
(Ⅱa,B)若患者收缩压<180mmHg,舒张压<110mmHg,临床医生可考虑不推迟该患者的非心脏手术时间。
(Ⅱb,B)3. 瓣膜心脏病(VHD)若 VHD 换接受择期中高危手术,推荐行心脏超声检查评估心功能。
(Ⅰ,C)若主动脉瓣狭窄患者症状严重,且可以排除手术高危因素,则推荐在择期低中危非心脏手术前进行主动脉瓣置换术。
(Ⅰ,B)若主动脉瓣狭窄患者症状严重,且可以排除手术高危因素,则可以考虑在择期高危危非心脏手术前进行主动脉瓣置换术(Ⅱa,C)若主动脉瓣狭窄患者无明显症状,既往无主动脉瓣手术史,则可以考虑在择期低中危非心脏手术前进行主动脉瓣置换术。
(Ⅱa,C)若主动脉瓣狭窄患者症状严重,且瓣膜手术风险过高,则可以考虑在专家组指导下行主动脉球囊瓣膜成形术或经导管主动脉瓣置入术(TAVI)。
(Ⅱa,C)若患者存在严重瓣膜反流,无严重左室功能异常及心衰,可以考虑行择期非心脏手术。
(Ⅱa,C)若患者存在严重二尖瓣狭窄及肺动脉高压症状,则可以考虑在择期中高危非心脏手术前行经皮二尖瓣连合处分离术。
(Ⅱa,C)4.室性心律失常推荐一般室性心律失常患者术前继续服用抗心律失常药物。
(Ⅰ,C)推荐持续性室速患者围手术期服用抗心律失常药物。
(Ⅰ,C)不推荐给予室性早搏患者抗心律失常药物治疗。
(Ⅲ,C)5.室上性心律失常推荐此类患者术前继续服用抗心律失常药物。
(Ⅰ,C)若患者血流动力学不稳定,推荐电复律治疗。
(Ⅰ,C)若室上速患者血流动力学稳定,推荐迷走神经刺激法或抗心律失常治疗。
(Ⅰ,C)6.缓慢型心律失常及起搏器术前临时起搏器适应症与永久起搏器相同。
(Ⅰ,C)推荐医院委派专人负责围手术期起搏器事宜。
(Ⅰ,C)若患者有植入型心脏除颤器,但已停用,则推荐术中监测患者心功能,并准备体外除颤装置。
(Ⅰ,C)若双束支或三束支传导阻滞患者无症状,则不推荐将术前临时起搏作为常规治疗。
(Ⅲ,C)7. 肾功能不全若患者接受对比剂影像学检查,需评估患者对比剂导致肾损伤的风险。
(Ⅱa,C)(1)以下适用于中度或中高度慢性肾病(CKD)患者。