中国脑血管病临床管理指南(节选版)—卒中组织化管理(完整版)
- 格式:doc
- 大小:81.00 KB
- 文档页数:23

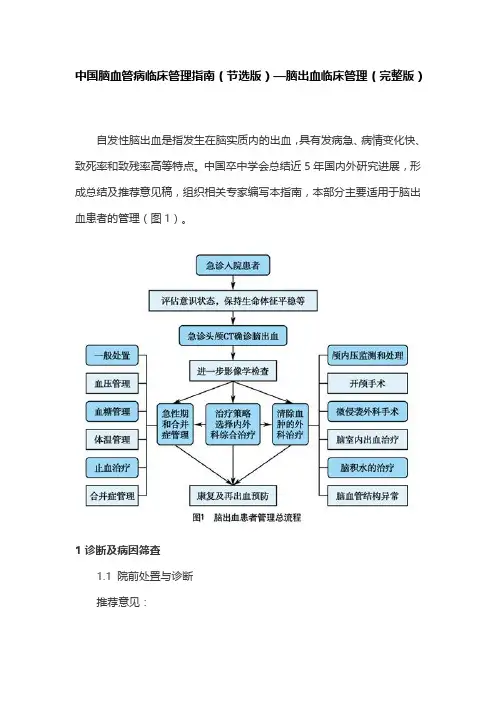
中国脑血管病临床管理指南(节选版)—脑出血临床管理(完整版)自发性脑出血是指发生在脑实质内的出血,具有发病急、病情变化快、致死率和致残率高等特点。
中国卒中学会总结近5年国内外研究进展,形成总结及推荐意见稿,组织相关专家编写本指南,本部分主要适用于脑出血患者的管理(图1)。
1 诊断及病因筛查1.1 院前处置与诊断推荐意见:·患者一旦确诊为脑出血,应当立即分诊至卒中单元或神经重症监护病房(I类推荐,A级证据)。
1.2 严重程度评分推荐意见:·基线严重程度评分应作为脑出血患者初始评估的一部分,但不应将评分作为对脑出血预后的唯一判断指标(I类推荐,B级证据)。
1.3 脑出血的影像学评价推荐意见:·推荐应用神经影像(CT或MRI)进行快速影像学检查来鉴别缺血性卒中与脑出血(I类推荐,A级证据)。
·可考虑行CTA和对比增强CT扫描来帮助识别具有血肿增大风险的患者(IIb类推荐,B级证据)。
·当临床特征和初始影像学检查怀疑血管病变或肿瘤时,可选择行增强CT扫描、CTA、CTV、MRI、MRA、MRV及DSA确定诊断(IIa类推荐,B级证据)。
1.4 脑出血病因筛查脑出血患者对症处理的同时,需尽快明确脑出血原因,针对病因进行治疗。
2 急性期管理应将脑出血急性期患者送入卒中单元,给予持续生命体征监测、对症治疗(图2)。
2.1 血压管理推荐意见:·对于收缩压超过150mmHg、无急性降压治疗禁忌证的脑出血患者,将收缩压降至140mmHg是安全的(IIa类推荐,A级证据);并且可能改善患者的功能预后(IIa类推荐,B级证据)。
·当患者收缩压>220mmHg时,在持续血压监测下积极降压是合理的(IIa类推荐,C级证据)。
·在降压治疗期间应监测血压,避免血压变异性过大(I类推荐,C级证据)。
2.2 血糖管理推荐意见:·应当密切监测血糖水平并相应处理,以避免发生高血糖和低血糖,目标是达到正常血糖水平(I类推荐,B级证据)。

2019我国脑血管病临床管理指南随着人口老龄化和生活方式的改变,脑血管病已成为我国常见的疾病之一。
为了更好地预防和治疗脑血管病,我国脑血管病学会组织了一支由专家学者组成的专业委员会,制定了《2019我国脑血管病临床管理指南》。
该指南以国内外最新的研究成果和临床实践经验为依据,旨在为临床医生提供科学、规范、系统的脑血管病诊治指导,促进我国脑血管病的防治水平提升。
一、脑血管病的定义和分类1. 脑血管病的定义脑血管病是指各种原因引起的脑部血管的病变,包括脑梗死、脑出血、蛛网膜下腔出血等疾病。
2. 脑血管病的分类根据病因、病理和临床表现,脑血管病可以分为缺血性脑血管病和出血性脑血管病两大类。
缺血性脑血管病包括脑梗死、脑短暂性缺血发作等,出血性脑血管病则包括脑出血、蛛网膜下腔出血等。
二、脑血管病的危险因素和预防1. 危险因素脑血管病的危险因素包括高血压、糖尿病、高血脂、吸烟、饮酒、肥胖、缺乏运动等。
控制和改善这些危险因素对于预防脑血管病具有重要意义。
2. 预防措施预防脑血管病的措施包括积极控制危险因素,保持良好的生活习惯,进行适量的运动,合理饮食,定期体检等。
三、脑血管病的诊断1. 临床表现脑血管病的临床表现多种多样,常见的症状包括头痛、头晕、意识障碍、言语障碍、肢体乏力、感觉障碍等。
2. 辅助检查脑血管病的辅助检查包括CT、MRI、脑血管造影、颅内血流动力学监测、超声多普勒等,这些检查可帮助医生明确诊断和了解病情。
四、脑血管病的治疗1. 急性期治疗对于急性期的脑血管病病人,应采取及时的抢救措施,包括溶栓治疗、介入手术、抗凝抗血小板治疗等。
2. 恢复期治疗对于脑血管病的恢复期,应进行康复训练、药物治疗、生活方式干预等,并加强相关的健康教育。
五、脑血管病的管理和护理1. 病情观察对于脑血管病病人,医护人员应密切观察病情变化,及时发现和处理并发症,确保病人安全。
2. 护理措施对于脑血管病患者,应进行个性化的护理,包括情绪支持、营养支持、体位护理、皮肤护理等。

中国脑血管病临床管理指南(2019节选版)——卒中康复管理循证医学证实,康复是降低卒中致残率最有效的方法,也是卒中组织化管理模式中不可或缺的关键环节。
现代康复理论和实践证明,有效的康复训练能够减轻患者功能上的残疾,提高患者的满意度,加速卒中的康复进程,降低潜在的护理费用,节约社会资源。
卒中康复指南最重要的目的是为康复治疗的实施和评价提供科学证据和基础,规范卒中康复的治疗行为,帮助医疗机构按照循证医学支持的治疗方案进行操作,提高康复疗效。
1 、卒中康复管理模式——三级康复网络三级康复网络流程见图1。
推荐意见:·应当积极推广应用三级康复网络,实现三级康复的系统服务,使患者享有终身康复(I类推荐,A级证据)。
·急救中心内可以建立急性卒中单元,大型综合医院或大型康复中心应该建立综合卒中单元,基层医院和中小型康复中心可建立卒中康复单元(I类推荐,A级证据)。
·完成一级、二级康复后,推荐卒中患者通过医联体模式转入三级康复机构继续治疗。
在设定统一的康复方案的前提下,可以达到康复治疗的同质化疗效(I类推荐,B级证据)。
·卒中患者在住院期间有家属的陪同或参与可能是有益的(IIa类推荐,B级证据)。
1.1 早期康复推荐意见:·建议卒中急性期患者入住综合医院神经内科或卒中单元,应立即给予全面的身体状况评估,由康复治疗团队提供早期康复(I类推荐,A级证据)。
·卒中急性期患者应尽可能最先收入卒中单元,有条件的进行溶栓、机械开通血管等综合治疗,稳定病情后再经过康复科或康复中心评估后根据具体情况进行个体化和全面的康复治疗(I类推荐,A级证据)。
·应用标准有效的量表给予相关的康复评定,制订个体化治疗方案,实施康复治疗。
评价和预期结果都应告知患者及家庭成员/照顾者,获取家庭支持(IIa类推荐,B级证据)。
·卒中患者病情稳定(生命体征稳定,症状体征不再进展)后应尽早介入康复治疗,选择循序渐进的训练方式(I类推荐,A级证据)。

·指南与共识·中国脑血管病临床管理指南(节选版)—— 缺血性脑血管病临床管理刘丽萍1*,陈玮琪1*,段婉莹1,霍晓川1,徐蔚海2,李淑娟3,李子孝1,黄立安4,王春雪1,郑华光1,王拥军1,中国卒中学会中国脑血管病临床管理指南撰写委员会(*第一作者)【关键词】 缺血性脑血管病;诊断;再灌注;抗血小板;并发症;病因管理【DOI】 10.3969/j.issn.1673-5765.2019.07.014执笔作者单位1100070 北京首都医科大学附属北京天坛医院神经病学中心,国家神经系统疾病临床医学研究中心2中国医学科学院北京协和医院神经内科3首都医科大学附属北京朝阳医院神经内科4暨南大学附属第一医院神经内科通信作者王拥军yongjunwang@1 缺血性脑血管病相关定义缺血性脑血管病相关定义见表1。
2 缺血性卒中患者急诊评估及诊断缺血性卒中患者急性期管理流程见图1。
推荐意见:·怀疑缺血性卒中患者入急诊后尽可能在30 min内完成头颅影像学检查(Ⅰ类推荐,B级证据)。
·急诊评估推荐血糖、肾功能、电解质、含血小板计数的血常规、含INR的凝血功能、心肌缺血标志物,并予以床边心电图检查。
但不应由于等待结果而延误溶栓。
对于绝大部分患者,在溶栓治疗前需要得到的结果是血糖(Ⅰ类推荐,B级证据)。
·有条件的医院在6~24 h时间窗内,推荐符合前循环大动脉闭塞的急性脑梗死患者进行CTP或DWI及PWI后,按照两个RCT (DAWN研究和DEFUSE 3研究)入组标准筛选,进行血管内治疗(Ⅱa类推荐,B级证据)。
·使用多模式影像筛选起病时间不明确(包括醒后卒中)的患者进行静脉溶栓获益尚不明确,应限于临床试验中使用,不作为常规推荐(Ⅲ类推荐,B级证据)。
·有必要使用多模式影像应尽早进行,避免延误静脉溶栓时间(Ⅱb类推荐,B级证据)。
·在6 h时间窗内使用灌注成像(CTP或PWI)来选择血管内治疗患者获益尚不明确(Ⅱb类推荐,B级证据)。


我国脑血管病临床管理指南是由我国国家卫生健康委员会和我国医学科学院颁布的权威性文件,旨在规范和指导脑血管病的临床诊疗工作,提高我国脑血管病患者的诊疗水平和生活质量。
2023年发布的我国脑血管病临床管理指南以最新的医学研究成果为依据,综合考虑临床实践和专家共识,对脑血管病的分类、诊断、治疗和预防等方面进行了详细论述,具有很高的参考价值。
脑血管病是指由于脑部血管的病理改变引起的一系列疾病,主要包括脑梗死、脑出血、蛛网膜下腔出血等。
这些疾病具有发病率高、逝去率高、致残率高的特点,给患者和家庭带来了巨大的身体、经济和心理负担,也严重影响了我国的社会和经济发展。
对于我国这样一个人口众多的国家来说,脑血管病的防治工作至关重要。
而制定并实施临床管理指南,则是落实国家卫生健康战略、提高国民健康水平的必然选择。
本次2023年发布的我国脑血管病临床管理指南的出台,对于促进我国脑血管病防治工作起到了积极的推动作用。
本文将从以下几个方面对我国脑血管病临床管理指南进行解读和分析。
第一、指南的制订依据我国脑血管病临床管理指南是由我国国家卫生健康委员会和我国医学科学院联合制定的。
该指南以最新的医学研究成果为依据,充分考虑了国内外相关领域的研究成果和临床实践经验,结合我国脑血管病的流行病学特点和临床实践,经过多次专家讨论和修订,最终形成了具有权威性和科学性的临床管理指南。
第二、指南的主要内容我国脑血管病临床管理指南主要包括以下几个方面的内容:一是脑血管病的分类和流行病学特点;二是脑血管病的临床表现和诊断方法;三是脑血管病的治疗原则和方法;四是脑血管病的预防和康复措施。
这些内容涵盖了脑血管病的全面诊疗过程,为临床医生提供了规范和具体的指导。
第三、指南对临床实践的意义我国脑血管病临床管理指南的发布对临床实践具有重要的指导和推动作用。
指南明确了脑血管病的诊断和治疗原则,为临床医生提供了规范的操作流程和专业的医疗知识,有利于提高医务人员的临床工作水平和服务质量。


中国脑血管病临床管理指南(节选版)——前言董漪; 王伊龙; 刘丽萍; 徐安定; 中国卒中学会中国脑血管病临床管理指南撰写委员会【期刊名称】《《中国卒中杂志》》【年(卷),期】2019(014)007【总页数】2页(P690-691)【关键词】脑血管病; 管理; 推荐; 证据; 中国卒中学会【作者】董漪; 王伊龙; 刘丽萍; 徐安定; 中国卒中学会中国脑血管病临床管理指南撰写委员会【作者单位】1200040 上海复旦大学附属华山医院神经内科; 首都医科大学附属北京天坛医院神经病学中心; 暨南大学附属第一医院神经内科/脑血管病中心【正文语种】中文中国卒中学会第一届理事会常务理事会于2017年6月做出决议,制定和推出中国卒中学会《中国脑血管病临床管理指南》。
为此,学会组织国内专家,历时2年,制定了这套包括脑血管病预防、诊疗、康复、组织化管理和卒中医疗质量管理等全方位的临床管理指南。
本指南分成7个主要部分:卒中组织化管理、脑血管病高危人群管理、缺血性脑血管病临床管理、脑出血临床管理、SAH临床管理、脑静脉系统血栓形成临床管理和卒中康复管理。
指南全文以专著形式由人民卫生出版社于2019年6月正式出版。
为了更好、更快地在全国范围推广该指南,学会决定同步在学会官方中文期刊《中国卒中杂志》发布指南节选版,包括指南的推荐意见、流程图和其他重要内容。
1 指南目的及用途该部指南定位于提供全方位的卒中临床管理规范,主要供从事卒中防治、护理、康复的相关专业人员和社会工作者使用,也为政府部门相关机构、相关卫生事业管理人员、医药相关企业、卫生保健需求方和其他利益相关者提供指导意见。
2 指南制定方法学2.1 指南制定方法学原则中国卒中学会为了保证所制定指南、专家共识、科学声明等的科学性、规范性,组织专家委员会于2016年撰写制定并通过了《中国卒中学会指南制定指导手册》。
本指南制定方法和全过程均依照该手册规定的原则;在指南撰写的形式上,则借鉴了澳大利亚国家卒中基金会《卒中临床管理指南2017》。

2021中国脑血管病临床管理指南重点解读(全文)2021中国脑血管病临床管理指南重点解读一、缺血性脑血管病相关定义缺血性脑血管病包括三个方面的定义:1.短暂性脑缺血发作(TIA):短暂性神经功能障碍,不引发急性梗死。
2.非致残性缺血性脑血管事件(NICE):不遗留神经功能残疾的缺血性脑血管病,包括TIA、轻型缺血性卒中、迅速缓解且未遗留残疾的卒中。
3.致残性缺血性脑血管事件(DICE):发病后遗留显著残疾的缺血性脑血管事件。
二、缺血性卒中患者的急诊评估及诊断当患者出现急性卒中的症状和体征时,应进行初步评估,包括:1.体格检查:生命体征、氧饱和度、心脏监护、体重记录等。
2.实验室检查:强调血糖的重要性,其次还有INR、肾功能、电解质、心肌缺血标志物等。
除非有紧急指征需要获得心电图、胸片或放置导尿管,否则不应延误行头部CT或rt-PA静脉溶栓。
病史及影像学检查尤为重要,对表现为神经功能障碍的急性起病患者,应尽快完成病史采集,包括起病特点、诱因、最后正常时间、既往病史和用药史等,推荐使用NIHSS量表评估神经功能缺损情况。
怀疑缺血注卒中患者入急诊后尽可能在30分钟内完成头颅影像学检查,不要因为任何“不必要的原因”而延误影像学评估。
三、急性缺血性卒中再灌注治疗1.发病4.5小时内患者——静脉溶栓治疗静脉溶栓的给药剂量和方法:0.9mg/kg(最大剂量为90mg)静脉滴注,10%(最初1分钟内静推)+90%配100ml注射用水(1小时静滴)。
静脉溶栓的监护及处理:患者应收入神经重症监护病房或卒中单元进行监护。
1.对于急性缺血性脑血管病患者,阿司匹林是首选的抗血小板药物。
剂量为300mg/d,口服给药,应在发病后24-48h 内开始使用(I类推荐,A级证据)。
2.对于不能口服或有胃肠道出血史的患者,可考虑使用替格瑞洛或氯吡格雷(I类推荐,A级证据)。
3.对于有高度血小板聚集倾向的患者,可考虑使用阿昔单抗或替XXX(IIa类推荐,B级证据)。

中国脑血管病临床管理指南(节选版)——缺血性脑血管病临床管理刘丽萍; 郑华光; 王拥军; 中国卒中学会中国脑血管病临床管理指南撰写委员会; 陈玮琪; 段婉莹; 霍晓川; 徐蔚海; 李淑娟; 李子孝; 黄立安; 王春雪【期刊名称】《《中国卒中杂志》》【年(卷),期】2019(014)007【总页数】17页(P709-725)【关键词】缺血性脑血管病; 诊断; 再灌注; 抗血小板; 并发症; 病因管理【作者】刘丽萍; 郑华光; 王拥军; 中国卒中学会中国脑血管病临床管理指南撰写委员会; 陈玮琪; 段婉莹; 霍晓川; 徐蔚海; 李淑娟; 李子孝; 黄立安; 王春雪【作者单位】1100070 北京首都医科大学附属北京天坛医院神经病学中心国家神经系统疾病临床医学研究中心; 中国医学科学院北京协和医院神经内科; 首都医科大学附属北京朝阳医院神经内科; 暨南大学附属第一医院神经内科【正文语种】中文1 缺血性脑血管病相关定义缺血性脑血管病相关定义见表1。
表1 缺血性脑血管病相关定义名称定义缺血性脑血管病(ischemic cerebrovascular disease,ICVD)是指局部脑组织,包括神经细胞、胶质细胞及联系纤维,由于供血障碍发生的变性、坏死或一过性的功能丧失。
是临床常见疾病之一,好发于中老年人群,且致残率与病死率均较高缺血性卒中(ischemic stroke,IS)是指因脑部血液循环障碍,缺血、缺氧所致的局限性脑组织缺血性坏死或软化短暂性脑缺血发作(transient ischemic attack,TIA)脑、脊髓或视网膜局灶性缺血所致的、不伴急性梗死的短暂性神经功能障碍是指不遗留神经功能残疾的缺血性脑血管病,包括以下3类人群:TIA、轻型缺血性卒中(NIHSS评分≤3分或≤5分)、迅速缓解且未遗留残疾的卒中。
其临床特点常表现为发病时症状轻微或能够迅速完全缓解,疾病发作时不遗留或仅仅遗留轻度的神经功能缺损,不影响日常生活及工作致残性缺血性脑血管事件(disabling ischemic cerebrovascular events,DICE)是指发病后遗留显著残疾的缺血性脑血管事件动脉粥样硬化性心血管病(atherosclerotic cardiovascular diseases,ASCVD)非致残性缺血性脑血管事件(nondisabling ischemic cerebrovascular events,NICE)是指动脉粥样硬化导致的缺血性或内皮功能障碍-炎症性改变的各种临床疾病,包括急性冠状动脉综合征、心肌梗死、稳定或不稳定心绞痛、冠状动脉血管重建术后、动脉粥样硬化源性的卒中或TIA(新增)、外周动脉疾病或血管重建术后2 缺血性卒中患者急诊评估及诊断缺血性卒中患者急性期管理流程见图1。
2021缺血性脑血管病的临床诊治指南附表(全文)中国卒中学会组织国内专家,历时二年,撰写了《中国脑血管病临床管理指南》,指南主要分成7个主要部分:卒中组织化管理、脑血管病高危人群管理、缺血性脑血管病临床管理、脑出血临床管理、SAH临床管理、脑静脉系统血栓形成临床管理和卒中康复管理。
以下主要为指南节选版中缺血性脑血管病临床管理部分的管理流程图。
缺血性卒中患者急性期管理流程 出JtL 阴性 出血性率中管理出皿阳件称忌題%邢¥担门權氏.苦不仝診致葩已斬#滞栓时间i 料通功能知ft 址餡刼、延渥仙话,可癖曲打头烦翠CLH 或MRMRA 、若可ffj(&起料可評理特缶劝能诀蝎) 是翎盘n-球抬拧捋SL 在43时剛世内圮否町暗刊—J &書打rt-FA 静flliS 瞬嶽>24li♦建立曲牛静肚通减,以便箱药 • JK>LROmm H R 或ftfJt.:K 》LOSnimHg,kumftni.第-tz4HT 降溯 *血畴制柱AIQHlKwkt•轴F L P A 静彌桂(挥准治打片赛,«硼寻求会逡血切泉延般曲揪) * rt-PAlF 魅阵牡匸£测血管内诒疗if 怙fT^^IUCTA,若钊方影偉学检程卡犹得和应信息写虑转湖1灿吿血野円耕疗亲淋f 氐院m?r他訂谥疔 肾苗治拧 其他治疗 冶功治疔规范内科治疗启动血管评价芨挤接血管内治疗完善溶栓前影像检查(推荐普通CT )溶栓前临床、化验及影像评估 符合溶栓标准it-PA 静脉溶栓怀疑急性大血管闭塞者溶栓标准不符合溶栓标准完善溶栓前抽血化验(若无特殊病史,仅有血糖为溶栓前必须获得结果)溶栓后24h,复査头颅影像,lil 调罄后续治疗方案确认初步诊断及发病时间(Vh,3^4.5h )可疑急性缺血性卒中患者并发症溶栓过程监测]图1缺血性卒中患者急性期管理流程缺血性卒中患者静脉溶栓部分管理流程图2发病4.5h 内缺血性卒中患者静脉溶栓部分管理流程急性缺血性卒中(AIS )血管内救治流程图3AIS 血管内治疗救治流程否是否是否是神甕觸味魏学檢査骨选呵创收止衆虑淫,也诩愼用抽啞取栓或超合球饗歸引护北中何导管黑装骨首冰T 揶劇血无创齡像檜査有无廩内大Mm.结合时间慚选择卷燦评佶方案是杏齢静關擀性忖间宙*是否TI 静脉帮栓怏忌J酬要点」并翌症处理AEh 内皿警内治疔标准: •卒中前mRSiiBbl 井•莎見由颈内动脱近罐大脑中动脉帕段闭塞引起*年齡歹1E 岁• MHSS 评分刮汾• ASPECTS 评分窘分•計冉廿始洽芬(股劭脉穿剧)>6-16h ;DAWN/DEFUSE 3标准 >16*24htDAWN 掠准推荐餅机精取栓治疗坡病24h 内符合指南标椎的急性前舖环尢(1曾闭罪性耶中机械取拎的麻醉方第我个怵化.尽就戦取栓延迟*术中柚据情况便用押救摘施.如球囊观宜禎曲解•根娜闪、病变、术中撫惟制订抗橙泊疗策略ff 养血甘内洽疗患者术后置干禅缠症监护病臥24h 内困台头朋CT 和訓库博像检査朮全面歸檢査大血管闭发匍h 内叫HS3评分A 呀壶发病点b 内WHSS 评分*4比丁分时”斷存在知1普闭隹:血管内泊疗后頃内出H 可参考AIS 瞄出血曲化赴顾则。
可编辑修改精选全文完整版2019中国脑血管病临床管理指南解读(完整版)中国卒中学会第五届学术年会暨天坛国际脑血管病会议2019(CSA & TISC 2019)于6月28日-6月30日在北京国家会议中心隆重召开。
在CSA & TISC 2019第一天下午的CSA 临床管理指南解读Ⅰ论坛上,中国卒中学会制定的2019中国脑血管病临床管理指南在万众期待中正式发布,发布会现场盛况空前。
本文就指南主要内容,尤其是抗血小板聚集治疗进行了解读。
1、2019中国脑血管病临床管理指南重磅发布为进一步提高我国脑血管病的规范化防治水平,降低卒中发病率、致残率、死亡率和复发率,中国卒中学会组织国内专家历时2年,制定了包括脑血管病预防、诊疗、康复、组织化管理和卒中医疗质量控制等内容的全方位的脑血管病临床管理指南,采用流程图和推荐意见相结合的模式,更加贴近临床工作,实用性强。
该指南的发布将成为脑血管病领域的风向标,更好地指导和帮助脑血管病相关医疗工作者开展工作。
CSA & TISC 2019邀请多位神经领域知名专家对2019中国脑血管病临床管理指南分章节进行发布和解读。
指南共分八章,详见表1。
6月28日下午的CSA 临床管理指南解读Ⅰ论坛主要对缺血性脑血管病临床管理(第四章)进行解读,涉及缺血性卒中急诊评估诊断、再灌注治疗、抗血小板聚集治疗、危险因素管理及长期干预。
表1 指南章节分布2、缺血性卒中抗血小板聚集治疗解读抗血小板聚集治疗是缺血性脑血管病急性期治疗及长期预防的基石,本文着重对抗血小板聚集治疗章节(第四章第四节)内容进行解读。
抗血小板章节推荐意见详见表2。
表2 抗血小板聚集治疗推荐意见汇总▶单药抗血小板治疗氯吡格雷或阿司匹林依然是缺血性脑血管病患者的首选抗血小板药物。
IST和CAST两项研究证明阿司匹林相比安慰剂可降低急性缺血性卒中的死亡率或残疾率;CAPRIE研究证实氯吡格雷相比阿司匹林显著降低复合血管事件的发生率。
中国脑卒中管理指南
中国脑卒中管理指南旨在为医疗保健提供者提供有效的脑卒中管理策略,以减少患者死亡
率和残疾率。
指南内容一般包括以下几个方面:
1. 脑卒中的分类和诊断:指南会提供脑卒中的分类和对各种类型脑卒中的诊断准则,以便医生
能够准确诊断患者的病情。
2. 急性期治疗:指南会强调急性期脑卒中的治疗措施,包括溶栓治疗、介入治疗和其他神经保
护治疗等,以尽可能降低患者出血和残疾的风险。
3. 康复和病后管理:指南会提供脑卒中康复的指导,包括及时开展康复训练、评估残疾和提供
适当的康复治疗方法等,以提高患者的生活质量和功能恢复程度。
4. 预防和管理风险因素:指南会强调针对脑卒中的主要风险因素,如高血压、糖尿病、高血脂、吸烟和饮食不健康等进行预防和管理,从而降低再发脑卒中的风险。
5. 专科推荐和指导:指南会提供各个专科领域对脑卒中的治疗和管理的指导建议,如神经内科、介入放射学、心脏病学和康复医学等。
中国脑卒中管理指南是中国卒中学会和相关专家共同制定的,根据中国国情和临床实践情况,
旨在提供全面和最新的脑卒中管理策略,以改善患者的预后和生活质量。
中国脑血管病临床管理指南 2023随着我国人口老龄化进程的加速,脑血管病的发病率和死亡率逐年上升,成为威胁人民群众生命健康的重要因素。
为了规范和提高我国脑血管病的临床管理水平,制定一本符合中国国情的脑血管病临床管理指南尤为重要。
下面是本店铺为大家精心编写的1篇《中国脑血管病临床管理指南 2023》,供大家借鉴与参考,希望对大家有所帮助。
《中国脑血管病临床管理指南 2023》篇1一、概述脑血管病是指由于血管内部病变、血管破裂或血管狭窄等原因引起的脑部疾病,包括脑梗死、脑出血、蛛网膜下腔出血等。
脑血管病具有发病率高、死亡率高、致残率高的特点,严重影响患者的生活质量和健康状况。
二、指南的制定中国脑血管病临床管理指南 2023 是在参考国内外相关指南和研究成果的基础上,结合中国国情和实际诊疗经验,通过多学科专家共同研讨制定而成。
本指南旨在规范脑血管病的诊断、治疗和康复流程,提高诊疗水平,降低病死率和致残率。
三、脑血管病的诊断1. 病史采集:详细询问患者的病史,包括发病时间、症状、体征等,了解患者的既往病史、家族史等。
2. 神经系统检查:进行常规的神经系统检查,包括意识状态、生命体征、颅神经、运动、感觉和反射等。
3. 影像学检查:包括头颅 CT、MRI 等,可明确脑血管病的类型和部位。
4. 实验室检查:如血常规、血糖、血脂等,了解患者的一般状况和疾病风险。
四、脑血管病的治疗1. 急性期治疗:包括溶栓、抗血小板、抗凝等治疗,降低患者的病死率和致残率。
2. 恢复期治疗:进行康复治疗、药物治疗等,促进患者的神经功能恢复,降低致残率。
3. 预防治疗:针对脑血管病的高危因素,如高血压、糖尿病、高脂血症等,进行预防和治疗,降低脑血管病的发病率和复发率。
五、康复管理1. 康复评估:对患者的神经功能进行评估,制定个性化的康复方案。
2. 康复治疗:包括物理治疗、言语治疗、认知康复等,促进患者的神经功能恢复和生活质量提高。
3. 家庭康复:为患者提供家庭康复指导,提高患者的依从性和康复效果。
·指南与共识·中国脑血管病临床管理指南(节选版)—— 卒中康复管理张通1,赵军1,白玉龙2,李雪萍3,屈云4,王宝军5,李冰洁1,中国卒中学会中国脑血管病临床管理指南撰写委员会执笔作者单位1100068 北京首都医科大学康复医学院中国康复研究中心2复旦大学附属华山医院康复医学科3南京市第一医院康复医学科4四川大学华西医院康复理学科5包头市中心医院神经内科通信作者张通zt61611@【关键词】 卒中;功能康复;日常生活能力;并发症【DOI】 10.3969/j.issn.1673-5765.2019.08.017循证医学证实,康复是降低卒中致残率最有效的方法,也是卒中组织化管理模式中不可或缺的关键环节。
现代康复理论和实践证明,有效的康复训练能够减轻患者功能上的残疾,提高患者的满意度,加速卒中的康复进程,降低潜在的护理费用,节约社会资源。
卒中康复指南最重要的目的是为康复治疗的实施和评价提供科学证据和基础,规范卒中康复的治疗行为,帮助医疗机构按照循证医学支持的治疗方案进行操作,提高康复疗效。
1 卒中康复管理模式——三级康复网络三级康复网络流程见图1。
推荐意见:·应当积极推广应用三级康复网络,实现三级康复的系统服务,使患者享有终身康复(Ⅰ类推荐,A级证据)。
·急救中心内可以建立急性卒中单元,大型综合医院或大型康复中心应该建立综合卒中单元,基层医院和中小型康复中心可建立卒中康复单元(Ⅰ类推荐,A级证据)。
·完成一级、二级康复后,推荐卒中患者通过医联体模式转入三级康复机构继续治疗。
在设定统一的康复方案的前提下,可以达到康复治疗的同质化疗效(Ⅰ类推荐,B级证据)。
·卒中患者在住院期间有家属的陪同或参与可能是有益的(Ⅱa类推荐,B级证据)。
1.1 早期康复推荐意见:·建议卒中急性期患者入住综合医院神经内科或卒中单元,应立即给予全面的身体状况评估,由康复治疗团队提供早期康复(Ⅰ类推荐,A级证据)。
中国心脑血管病发生性脑卒中防治指南下载提示:该文档是本店铺精心编制而成的,希望大家下载后,能够帮助大家解决实际问题。
文档下载后可定制修改,请根据实际需要进行调整和使用,谢谢!本店铺为大家提供各种类型的实用资料,如教育随笔、日记赏析、句子摘抄、古诗大全、经典美文、话题作文、工作总结、词语解析、文案摘录、其他资料等等,想了解不同资料格式和写法,敬请关注!Download tips: This document is carefully compiled by this editor. I hope that after you download it, it can help you solve practical problems. The document can be customized and modified after downloading, please adjust and use it according to actual needs, thank you! In addition, this shop provides you with various types of practical materials, such as educational essays, diary appreciation, sentence excerpts, ancient poems, classic articles, topic composition, work summary, word parsing, copy excerpts, other materials and so on, want to know different data formats and writing methods, please pay attention!在中国,脑卒中已经成为心脑血管病的主要死亡原因。
中国脑血管病临床管理指南(节选版)—卒中组织化管理(完整版)卒中组织化管理涵盖了卒中的院前急救系统、卒中中心的院内急诊快速诊治、卒中单元和卒中门诊的组织化管理、各级卒中中心之间的区域协同网络建设,及涉及前述各个环节的卒中医疗质量评估与持续改进。
1 院前急救系统的组织化管理1.1 院前迅速识别卒中推荐意见:·急救人员采用中风120、CPSS、LAPSS或FAST等标准化工具进行卒中院前筛查,使卒中患者得到快速识别(I类推荐,B级证据)。
·急救人员采用RACE、LAMS、FAST-ED或PASS进行卒中院前筛查大血管闭塞(II类推荐,B级证据)。
1.2 急救医疗服务人员的派遣和现场诊疗推荐意见:·EMS调度员应利用卒中院前识别和筛查工具快速识别疑似卒中患者,并优先派遣救护车和EMS人员(I类推荐,B级证据)。
·EMS人员在现场应对疑似卒中患者尽快进行简要评估和必要的急救处理,包括确定发病时间,处理呼吸和循环问题,进行心电图检查及生命体征监测,建立静脉通道,避免因院前干预而延误转运(I类推荐,B级证据)。
1.3 快速转运至有卒中救治能力的医院推荐意见:·卒中急救为了达到快速高效的转运目的,EMS人员在遵循就近原则的前提下,应结合患者病情和转送医院对卒中救治能力等因素制订合理的转运方案(I类推荐,A级证据)。
·发病在时间窗内可能需要静脉溶栓的疑似AIS患者,EMS人员应将患者在最短时间内转运至最近的有资质的PSC/CSC(I类推荐,A级证据)。
·疑似大血管闭塞所致AIS患者,在时间窗内(最长发病24h内)可能需要急诊溶栓和(或)血管内治疗患者应及时转运到能开展血管内治疗的CSC(I类推荐,A级证据)。
·直接转运模式(hub)、分级转运模式(drip-and-ship)和移动诊疗模式(trip-and-treat)各有利弊。
EMS人员对疑似大血管闭塞所致AIS 患者选择何种转运模式时应综合患者病情、发病时间、当地PSC/CSC分布、交通状况、转运距离、患者意愿等因素制订合理的转运方案(I类推荐,B级证据)。
1.4 院前预通知推荐意见:·院前急救人员应在疑似卒中患者到达接诊医院前预先通知,提前传递患者简要信息,使接诊医院提前启动卒中绿色通道。
院前急救人员与接诊医院医护人员应做好患者交接工作(I类推荐,B级证据)。
1.5 院前卒中公众健康教育推荐意见:·加强公众院前卒中健康教育,重点掌握卒中早期症状的识别,知晓卒中治疗的时间紧迫性并及时拨打120急救电话(I类推荐,B级证据)。
2 卒中中心的组织化管理2.1 卒中急诊组织化管理2.1.1 卒中急诊组织化管理的内容2.1.1.1 快速搜集临床资料推荐意见:·急诊团队应快速识别AIS患者,有溶栓或血管内治疗可能时,立即启动溶栓流程(I类推荐,A级证据)。
·急诊团队需为院前预通知的患者提前启动卒中诊治流程;急诊护士对到院就诊患者分诊后通知急诊医师接诊并启动诊治流程(I类推荐,B级证据)。
·启动溶栓或血管内治疗流程后,急诊护士需快速送检患者的实验室样本,包括血常规、血生化和凝血谱等,该过程不得超过患者到达急诊后的30min(I类推荐,B级证据)。
·尽早对脑出血患者进行全面评估,包括病史、一般检查、神经系统检查和相关实验室检查。
在病情和条件许可时,应进行必要检查以明确病因(I类推荐,C级证据)。
·突发剧烈头痛伴脑膜刺激征阳性的患者应高度怀疑SAH诊断(I类推荐,B级证据)。
·CVST的病因和危险因素复杂多样,建议积极查找可能导致血液高凝状态和血液淤滞的原因(I类推荐,C级证据)。
2.1.1.2 卒中症状的初步评估和分类推荐意见:·急诊医师/溶栓小组需对患者询问病史,核实发病时间,进行体格检查,依据NIHSS对患者症状评分。
推荐在送往影像科的途中进行上述步骤(I类推荐,B级证据)。
·对疑似卒中患者应尽快行CT或MRI检查以明确诊断,AIS患者应尽早、尽可能收入卒中单元接受治疗(I类推荐,A级证据)。
·突发剧烈头痛和脑膜刺激征阳性高度提示SAH可能,患者应该尽快分诊至神经外科(I类推荐,A级证据)。
·对于临床上不明原因的头痛、视盘水肿和颅内压增高,应考虑CVST 的可能(II类推荐,C级证据)。
·患者一旦确诊为脑出血,应立即分诊至卒中单元或神经重症监护病房(II类推荐,B级证据)。
2.1.1.3 快速影像扫描推荐意见:·拟行溶栓或血管内治疗时,须在患者到院25min内开始头颅CT/MRI 扫描,并在患者到院45min内完成对影像扫描的后处理及解读(I类推荐,B级证据)。
·应避免在卒中诊治流程中选择易造成时间延误的影像检查。
根据已有证据,基于CT的成像是主要选择。
患者应首先接受头颅CT平扫排除出血,和(或)选择CTA评估血管是否闭塞,或使用CTP评估脑部核心梗死区和缺血半暗带区。
需注意的是,对于CTA和CTP检查,操作人员和分析人员需经过充分的培训,拥有足够的经验(I类推荐,A级证据)。
·常规序列的MRI检查将使卒中诊治流程的DNT延长,暂不做推荐,若考虑后循环缺血性卒中,可考虑选择MRI检查(IIb类推荐,B级证据)。
·对疑似卒中患者应尽快行CT或MRI检查(I类推荐,A级证据)。
·对疑似SAH患者应首选CT检查,SAH患者宜早期行DSA检查,以明确有无动脉瘤(I类推荐,B级证据)。
·对疑似CVST患者,CT/CTV和MRI/MRV可作为首选的检查方法(II 类推荐,C级证据)。
CVST可进一步行DSA检查明确诊断(II类推荐,C级证据)。
2.1.2 急诊多学科团队的协作2.1.2.1 急诊卒中多学科协作团队的建立推荐意见:·卒中中心应由神经病学专科医师为患者提供医疗服务,改善卒中患者的临床结局,医务人员应接受继续教育(I类推荐,B级证据)。
·应在卒中中心建立急性卒中小组,缩短治疗时间,改善临床结局(I类推荐,A级证据)。
·需建立跨学科的团队协作。
团队应经常会面,分析院内流程各步骤、护理质量、患者结果,提出改进意见并实施(IIa类推荐,B级证据)。
·推荐使用专用电话激活整个卒中团队。
急诊护士预检后迅速呼叫急诊专科医师开启绿色通道,急诊专科医师呼叫溶栓小组启动溶栓流程,随后由溶栓小组成员呼叫整个溶栓团队(包括影像科、溶栓护士组等)参与患者救治(IIa类推荐,B级证据)。
·取栓团队应采取并联模式,内容包括:①患者到达急诊室;②急诊团队/溶栓小组进行临床评估,同时预通知取栓小组;③急诊团队/溶栓小组为患者进行影像评估,同时进行取栓决策、启动取栓小组和麻醉小组;④急诊团队/溶栓小组将患者送至导管室,同时取栓小组与麻醉小组进行术前准备;⑤进行穿刺(IIa类推荐,B级证据)。
·其他类型的卒中患者管理(脑出血、SAH、CVST)应该由神经内科、神经外科、神经介入科及麻醉科等多团队合作进行(IIa类推荐,B级证据)。
2.1.2.2 团队协作流程的改善推荐意见:·为改善团队协作流程,可准确测量和跟踪患者到达急诊至溶栓时间、到达急诊至穿刺时间、穿刺至再通时间等,记录满足溶栓和(或)取栓适应证的患者治疗率及相关信息,使团队能对确定需要改进的部分采取适当的改进措施(IIa类推荐,B级证据)。
·对新加入的团队成员进行培训、模拟训练,以及向卒中团队成员发布最近流程图等操作利于维持和改善团队正常协作情况(IIa类推荐,A级证据)。
2.1.3 绿色通道的持续质量改进推荐意见:·应用TPS改善绿色通道质量,成立TPS改善团队,分析当前静脉溶栓流程中延误的各个环节,根据其重要程度、难易程度,列出见效快、短期内可以改善的问题清单,并据此制订具体解决方案(IIa类推荐,B级证据)。
·应用PDCA(plan,do,check,action)循环法,执行“计划(制定流程消耗时间计划与问题)-执行(执行改进方案)-检查(检查评估遗留问题)-处理(继续落实和执行)”的4步循环持续改进绿色通道质量(IIa 类推荐,B级证据)。
·应用基于6-SIGMA管理法的方案改进绿色通道质量,执行“定义(设定流程改进目标)-测量(分解流程,测量当前流程各环节所需时间)-分析(运用多种统计策略分析不达标原因)-改进(基于问题调整改进流程)-控制(持续监测流程,确保绿色通道质量持续改进)”的5步循环(IIa类推荐,B级证据)。
·应用品管圈,建立卒中团队内部品管圈,推进圈体合作与圈内讨论,解决绿色通道质量问题(IIa类推荐,B级证据)。
2.2 卒中单元的组织化管理2.2.1 卒中单元的概念及其重要性推荐意见:·收治卒中患者的医院应尽可能建立卒中单元,所有AIS患者应尽早、尽可能收入卒中单元接受治疗(I类推荐,A级证据)。
·急救中心可以选择建立急性卒中单元,大型综合医院或大型康复中心应该选择建立综合卒中单元,基层医院和中小型康复中心选择建立卒中康复单元(I类推荐,B级证据)。
·建议使用标准化的卒中单元改善患者的治疗(I类推荐,B级证据)。
·推荐与康复相结合的综合性专业卒中治疗(卒中单元)的运用(I类推荐,A级证据)。
2.2.2 卒中单元的建设内容2.2.2.1 卒中单元的组建推荐意见:·卒中单元的医疗小组应该包括医师、康复治疗师、护理人员、语言训练师、心理治疗师和重症监护医师等,各人员有机结合以保证卒中单元顺利运转(I类推荐,B级证据)。
·推荐对卒中单元中言语障碍的患者进行强化言语功能训练(I类推荐,A级证据)。
·临床操作规程与标准应该结合本单位具体情况制定,遵循指南进行制定(I类推荐,C级证据)。
·卒中单元的医疗活动应遵循标准工作时间表,有固定的工作方式(I 类推荐,C级证据)。
2.2.2.2 卒中单元的工作方式推荐意见:·卒中单元可采用卒中小组会、多专业小组查房、健康教育和构建合理的病房结构等多种方式进行工作,以全面提高的医疗护理效果(I类推荐,C级证据)。
·应根据医院情况建立适合本医院的卒中单元(I类推荐,C级证据)。
2.2.2.3移动卒中单元推荐意见:·移动卒中单元可缩短卒中患者从发病到治疗时间,改善预后。
有条件的医疗机构配备移动卒中单元可能是合理的(IIa类推荐,B级证据)。
2.2.3 卒中单元的组织化管理方式推荐意见:·卒中单元应采用多学科合作方式进行运转,将医疗、护理和康复有机结合,以提高治疗效果(I类推荐,C级证据)。