高血压患者心率管理
- 格式:doc
- 大小:21.00 KB
- 文档页数:1

最新:老革高血压筐理解读指南要点人口老龄化己成为重大的社会问题,资料显示半数以上老年人患有高血压,在主80岁的高龄人群中,高血压的患病率接近90%,是罹患脑卒中、心梗乃至造成心血管死亡的首要危险因素。
老年人群是一个独特的群体,莫高血压的预防、诊断、评估和治疗策略与一般人群显著不同。
老军高血压有哪些特点?在||伍床上,老年高血压患者常有以下几个特点:〉收缩压(SBP)升高和脉压增大;〉’异常血压波动;〉合并多种疾病;〉’假性高血压发生率增加。
老董事高血压患者应该选行哪些评估?老年高血压的诊断性评估包括以下几点:①确定血压水平;②了解心血管危险因素;③明确引起血压升高的可逆和/gx,可治疗的因素,如有无继发性高血压;④评估靶器官损害和相关临床情况,判断可能影响预后的合并疾病。
进行上述评估,再助于指导老年高血压患者的治疗。
评估老年高血压患者的整体危险度,也高助于确定降压治疗时机、优化治疗方案,并进行心血管风险综合管理。
因老年本身即是一种危险因素,故老年高血压患者至少属于心血管疾病中危人群。
表1老年高血压危险分层真他危险因素和病史血压水平1级2级3级1~2个危险因素中危中危很高危主3个危险因素或靶器官高危高危很高危损害或糖尿病并存临床情况很高危很高危很高危此外,还应评估老年高血压患者的衰弱和认知功能情况。
?旨南建议,对于高龄高血压患者,推荐制定降压治疗方案前进行衰弱评估,特别是近1年内非刻意节食情况下体质量下降>5%或高跌倒风险的高龄老年高血压患者(I I B )。
可采用国际老年营养和保健学会提出的FRAIL量表或步速测定进行衰弱筛查。
如高条件也可进一步采用经典的Fried衰弱综合征标准进行评估。
但F ried量表相对比较麻烦,在门诊恐难以实施,所以仍推荐应用Frail量表。
停号般目篝乏组为.11111/j自:h溅遗自由活动下降疾病偏)R5 保艇’下降表2Frail量表询问万骂过去4周内大部分的酶’E毒所膏时雨’E到ll乏在平用任何疆助工具以及不用他λ帮砌的情况币,中越不保息’巳1 E直接撼菁岱雄在不用任何辅助工虞以及不用他λ稼助的情况芋,走完1个街区(100 m)驳回难医童曾经告诉你存在药”细下疾病:离血Iii,’跟病、急性,t,11£穰衡发作.事中.忽位肿”{徽,J,皮肤德骸外).充血性心力量R蝇.嗨嘱.关暂炎.慢’童筋瘸.晴艇疾病、,b级籍’1萃戴更短时揭内出现停霹.下降泊’‘具备以上5象中ξ3条被$断为襄弱;<3虽是为囊鹏钢黯;01;;为无襄揭.老军高血压患者该如何避行障压治疗1障压目标〉年龄注65岁,血压注140/90mmH g,在生活方式干预的同时启动降压药物治疗,将血压降至<140/90 mmH g ( I , A)。

高血压患者管理制度1. 引言本文档旨在建立一套完善的高血压患者管理制度,以提供对于高血压患者的全面、科学和个性化的护理服务。
该制度适用于医疗机构内所有涉及到处理和关注高血压患者相关工作人员。
2. 定义与分类2.1 高血压定义:根据世界卫生组织(WHO)标准,将收缩期或舒张期超过140/90mmHg视为正常范围之外。
2.2 分类:- 原发性(或称为 essential 或 idiopathic);- 继发性 (secondary);- 子妊娠前(pregnancy-induced hypertension, PIH)3. 治疗目标根据最新指南,治疗目标是使大多数成年非老年人达到每日24小时平均动脉收缩值低于130 mm Hg 和舒张值低于80 mm Hg 的水平。
4. 管理流程包括以下步骤:a) 初诊评估:测量基础数据如体重、身高、心率等,并进行初步问询了解家族史、病史等;b) 诊断与分级:根据测量结果和患者情况,确定高血压的类型及严重程度,并进行相应分类;c) 治疗方案制定:结合患者个体差异以及相关并发症风险评估,制定适当的治疗计划;d) 药物管理与监控:选择合适药物进行治疗,并对其效果和副作用进行跟踪观察;e)生活方式干预指导: 包括饮食调整、减轻体重、戒除吸毒或过量饮酒等建议。
5. 随访机制a)随访频率:- 稳定期(收缩压<140 mmHg 和舒张压 <90mmHg):每3-6个月一次;- 不稳定期 (如有新出现心肌损害, 心力衰竭, 或其他危急状态时): 根据具体情况增加至1-2周内。
b)内容包含:- 测试动态数据(24小时动态记录);- 监测服药依从性;- 审查不良反应.6. 应急处理提供针对突发高血压危机的应急处理措施,包括药物选择和使用剂量等。
7. 附件- 高血压患者初诊评估表格;- 药物管理与监控记录表格;- 生活方式干预指导手册。
8. 法律名词及注释a) 收缩期:心脏收缩时动脉内最大的壁力;b) 舒张期: 心室舒张松弛时动脉内较小程度上保持扩展状态.。


《中国高血压患者心率管理多学科专家共识(2021年版)》:高血压患者的心率管理心率增快是高血压常见的一种临床表型。
近年来,高血压伴心率增快患者的心率管理问题逐渐受到重视。
由施仲伟、孙宁玲等多位专家教授共同撰写的《中国高血压患者心率管理多学科专家共识(2021年版)》发表,对高血压患者的心率测量和心率管理等提出了实用临床建议。
临床建议(1)高血压患者首先强调控制血压达标,兼顾心率管理。
(2)所有高血压患者在血压测量的同时应测量诊室静息心率,测量前至少休息5 min,心脏听诊和脉搏触诊计数心率时的测量时间不应短于30 s,心房颤动患者的心脏听诊时间应持续至少1 min。
(3)在诊室静息心率>80次/min时,建议患者进行家庭静息心率测量,以除外白大衣效应。
(4)我国高血压患者的心率干预切点定义为静息心率>80次/min。
对高血压合并冠心病、心力衰竭或主动脉夹层患者,应按照相应指南将心率控制至靶心率。
(5)对于高血压伴静息心率增快的患者,应首先排查引起心率增快的基础疾病及其他因素,如存在,宜首先针对原发疾病和诱发因素进行治疗。
(6)高血压伴心率增快的患者应进行有效生活方式干预。
(7)对高血压伴静息心率增快者,尤其是合并冠心病、心力衰竭、主动脉夹层及快速心房颤动(伴心室率增快)的患者,可选择兼有降压和控制心率作用的药物,如β受体阻滞剂,不能耐受β受体阻滞剂者可用非二氢吡啶类CCB(HFrEF患者禁用)。
应注意药物的不良反应和禁忌证。
(8)优先推荐心脏高选择性长效β1受体阻滞剂(如比索洛尔、美托洛尔缓释片),对肥胖、血糖增高和血脂异常患者推荐使用β和α1受体阻滞剂(如阿罗洛尔、卡维地洛)。
干预方法无心血管并发症(心力衰竭或冠心病)的高血压患者,首先强调血压达标,兼顾考虑心率管理。
(1)首先应排查高血压患者心率增快的诱因和原因,针对影响因素及原发疾病予以纠正和治疗。
(2)改善不良的生活方式,如久坐、高盐饮食、吸烟、酗酒,大量饮用咖啡和浓茶等;有计划、渐进性地增加体育锻炼和有氧运动,控制体重;控盐(食盐摄入量<6 g/d)。


兼顾血压和心率管理:最新中国专家共识解读执业药师继续教育参考答案单选题1.心房颤动患者心脏听诊时间建议持续至少多长时间(B)A.10秒B.1分钟C.15秒D.30秒2.能提供心率昼夜节律变化的心率监测方法首选(C)A.诊室心率B.家庭自测心率C.动态心率监测D.心电图3.中国专家共识建议,高血压患者心率管理的起点是心率大于多少次(B)A.75次/分B.80次/分C.90次/分D.100次/分4.高血压伴心率增快的药物,首选(A)A.β受体阻滞剂B.非二氢吡啶类钙离子拮抗剂C.伊伐布雷定D.地高辛5.窦性心律的高血压合并HFrEF患者,建议静息心率控制在多少(A)A.<70bpmB.<60bpmC.<80bpmD.<100bpm多选题1.诊室测量心率时,建议注意如下但不限于以下几点(ABC)A.测量前避免运动、吸烟、饮酒及引用咖啡B.至少休息5分钟C.避免噪音和交谈D.首选坐姿,舒适坐位,交叉双腿2.高血压合并心房颤动患者心室率控制常用药物包括下列(ABCD)A.β受体阻滞剂B.非二氢吡啶类钙离子拮抗剂C.洋地黄D.胺碘酮3.高血压合并冠心病患者,控制心率的常用药物包括(ABC)A.β受体阻滞剂B.非二氢吡啶类钙离子拮抗剂C.伊伐布雷定D.洋地黄4.下列描述正确的是(ABCD)A.高血压合并急性主动脉夹层患者,急性期尽早将收缩压控制在100 ~ 120 mmHg,心率控制在50 ~60次/minB.稳定性冠心病患者的静息心率控制在55 ~ 60次/minC.高血压合并糖尿病患者的静息心率以维持在60 ~ 70次/min较理想D.高血压合并嗜铬细胞瘤患者,不能在未服用α受体阻滞剂之前使用β受体阻滞剂5.选择性β1受体阻滞剂,国内主要代表药物有(AD)A.美托洛尔B.比索洛尔C.阿替洛尔D.美托洛尔。
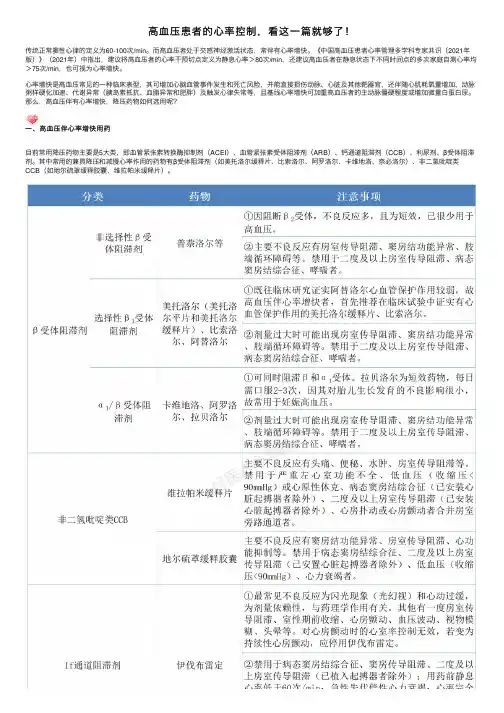
⾼⾎压患者的⼼率控制,看这⼀篇就够了!传统正常窦性⼼律的定义为60-100次/min。
⽽⾼⾎压者处于交感神经激活状态,常伴有⼼率增快。
《中国⾼⾎压患者⼼率管理多学科专家共识(2021年版)》(2021年)中指出,建议将⾼⾎压者的⼼率⼲预切点定义为静息⼼率>80次/min,还建议⾼⾎压者在静息状态下不同时间点的多次家庭⾃测⼼率均>75次/min,也可视为⼼率增快。
⼼率增快是⾼⾎压常见的⼀种临床表型,其可增加⼼脑⾎管事件发⽣和死亡风险,并能直接损伤动脉、⼼脏及其他靶器官,还伴随⼼肌耗氧量增加、动脉粥样硬化加速、代谢异常(胰岛素抵抗、⾎脂异常和肥胖)及触发⼼律失常等,且基线⼼率增快可加重⾼⾎压者的主动脉僵硬程度或增加微量⽩蛋⽩尿。
那么,⾼⾎压伴有⼼率增快,降压药物如何选⽤呢?⼀、⾼⾎压伴⼼率增快⽤药⽬前常⽤降压药物主要是5⼤类,即⾎管紧张素转换酶抑制剂(ACEI)、⾎管紧张素受体阻滞剂(ARB)、钙通道阻滞剂(CCB)、利尿剂、β受体阻滞剂。
其中常⽤的兼具降压和减慢⼼率作⽤的药物有β受体阻滞剂(如美托洛尔缓释⽚、⽐索洛尔、阿罗洛尔、卡维地洛、奈必洛尔)、⾮⼆氢吡啶类CCB(如地尔硫䓬缓释胶囊、维拉帕⽶缓释⽚)。
⾼⾎压伴⼼率增快的⽤药《中国⾼⾎压患者⼼率管理多学科专家共识(2021年版)》(2021年)中指出,⾼⾎压者⾸先应控制⾎压达标,降压治疗的同时注重⼼率管理。
常⽤的5⼤类降压药物均可⽤于初始治疗、单药治疗和联合治疗,建议根据临床特点针对性选择药物,进⾏个体化治疗:⼼率增快者优先推荐β受体阻滞剂,⾎压未达标者β受体阻滞剂可联合⼆氢吡啶类CCB;对使⽤CCB后⼼率增快⽽⾎压未达标者可联合β受体阻滞剂,必要时还可联合其他降压药物,直⾄⾎压和⼼率均达标。
在达标⽅⾯优先推荐单⽚固定复⽅制剂,现有的β受体阻滞剂和⼆氢吡啶类CCB的单⽚固定复⽅制剂为尼群洛尔⽚。
⾼⾎压伴⼼率增快者的治疗药物可选⽤有降压、减慢⼼率的β受体阻滞剂、⾮⼆氢吡啶类CCB,及有减慢⼼率作⽤的窦房结起搏电流(If)通道阻滞剂。

高血压患者健康管理服务规范一、服务对象辖区内35岁及以上原发性高血压患者。
二、服务内容(一)高血压筛查1.对辖区内35岁及以上常住居民,每年在其第一次到乡镇卫生院、村卫生室、社区卫生服务中心(站)就诊时为其测量血压。
2.对第一次发现收缩压≥140mmHg和(或)舒张压≥90mmHg的居民在去除可能引起血压升高的因素后预约其复查,非同日3次血压高于正常,可初步诊断为高血压。
如有必要,建议转诊到上级医院确诊,2周内随访转诊结果,对已确诊的原发性高血压患者纳入高血压患者健康管理。
对可疑继发性高血压患者,及时转诊。
3.建议高危人群每半年至少测量1次血压,并接受医务人员的生活方式指导。
(二)对原发性高血压患者,乡镇卫生院、村卫生室、社区卫生服务中心(站)每年要提供至少4次面对面的随访。
1.测量血压并评估是否存在危急症状,如出现收缩压≥180mmHg和(或)舒张压≥110mmHg;意识改变、剧烈头痛或头晕、恶心呕吐、视力模糊、眼痛、心悸胸闷、喘憋不能平卧及处于妊娠期或哺乳期同时血压高于正常等危险情况之一,或存在不能处理的其他疾病时,须在处理后紧急转诊。
对于紧急转诊者,乡镇卫生院、村卫生室、社区卫生服务中心(站)应在2周内主动随访转诊情况。
2.若不需紧急转诊,询问上次随访到此次随访期间的症状。
3.测量体重、心率,计算体质指数(BMI)。
4.询问患者症状和生活方式,包括心脑血管疾病、糖尿病、吸烟、饮酒、运动、摄盐情况等。
5.了解患者服药情况。
6.根据患者血压控制情况和症状体征,对患者进行评估和分类干预。
(1)对血压控制满意、无药物不良反应、无新发并发症或原有并发症无加重的患者,预约进行下一次随访时间。
(2)对第一次出现血压控制不满意,即收缩压≥140和(或)舒张压≥90mmHg,或药物不良反应的患者,结合其服药依从性,必要时增加现用药物剂量、更换或增加不同类的降压药物,2周时随访。
(3)对连续两次出现血压控制不满意或药物不良反应难以控制以及出现新的并发症或原有并发症加重的患者,建议其转诊到上级医院,2周内主动随访转诊情况。



高血压患者血压及心率的双重管理高血压是常见的心血管病,发病率有逐年上升的趋势,已成为威胁人民身体健康的主要疾病之一,是全球范围内重大公共卫生问题。
近年来,无论是心衰患者,房颤患者还是冠心病患者,心率管理问题都受到重视,并有相应指南指导。
这是因为诸多流行病学研究显示心率增快很可能是一项重要的心血管危险因素。
然而,对于高血压患者而言,心率增快是否导致靶器官损害和心血管事件增加?控制心率后能否改善患者临床预后?如何规范测量心率?如何界定心率增快?这些问题均存在着较大争议。
我国是个高血压大国,高血压患者总数将近3亿,高血压患者的心率管理应受到更多的关注,而中国的现状是对高血压患者心率管理重视程度并不够。
高血压患者常常心率增快。
10万人群的调研发现,未治疗的高血压患者平均心率较正常血压者增快6次/分。
教科书中定义人类正常心率:60~100次/分,心率超过100次/分则被定义为心动过速。
但流行病学研究发现,在一般人群或高血压人群中,当在心率远低于100次/分阈值时,即心率75–85次/分或以上时心血管疾病的风险已显著增加。
有研究显示30%以上的高血压患者静息心率≥80次/分。
2017年5月,中国高血压患者心率地图首次发布,中国大部分省市心率超过80次/分的高血压患者比例均高于30%,新疆、河北、辽宁、湖南、贵州、广西等省份心率超过80次/分的高血压患者比例甚至高于40%。
正常情况下交感神经与副交感神经处于平衡状态。
当人们休息、消化时副交感神经被激活,当人们活动、紧张、兴奋时交感神经被激活。
交感迷走神经失衡(Sympathovagal imbalance,SVI)是指交感神经活性增强而副交感神经活性降低,从而导致“交感神经过度激活”。
引起SVI的因素有内部因素和外部因素,内部因素如:肥胖、胰岛素抵抗、血管炎症反应、RAAS及交感神经系统激活,炎症因子激活等。
外部因素如压力过大、应激等。
交感神经过度激活参与高血压病的发生发展整个过程。
高血压患者健康管理表
介绍
高血压是一种常见的慢性疾病,对患者的身体健康有重要影响。
为了有效管理高血压患者的健康状况,以下是一份高血压患者健康
管理表,旨在帮助患者监测和控制自己的血压,并记录其他相关的
健康信息。
表格格式
数据填写说明
- 日期:记录每次测量的日期。
- 早上血压:在早上醒来后,空腹状态下测量的血压值。
- 下午血压:在下午固定时间测量的血压值。
- 心率:每分钟心跳的次数。
- 体重:记录每次测量的体重。
- 日常锻炼:每天进行的锻炼时间,包括散步、慢跑、游泳等。
- 饮食控制:饮食控制的情况,如低盐饮食、低脂饮食等。
- 药物使用情况:记录每天服用的药物名称和剂量。
使用建议
- 定期测量血压:每天至少测量两次血压,记录在早上和下午。
- 持续监测心率和体重:每天记录心率和体重的变化,以掌握
身体的整体状况。
- 保持良好的饮食和行动惯:均衡饮食,低盐低脂,适量参与锻炼活动。
- 定期就医并按医嘱用药:及时就医接受专业治疗,并按照医嘱正确使用药物。
注意事项
- 如果血压升高或心率异常,请及时就医。
- 如果药物使用有任何改变,请及时与医生沟通。
以上是一份高血压患者健康管理表,希望能够帮助您更好地管理自己的健康。
请在每次测量后填写数据并保持记录的连续性,以便及时发现和处理健康问题。
如有任何疑问,请咨询您的医生或健康专家。
高血压患者心率管理大部分内容参考高血压患者心率管理中国专家共识20171、交感神经过度激活是高血压主要发病机制之一,而心率快慢常作为评估交感神经活性的简易指标2、心率增快伴随着血压升高和靶器官损害,而且心率增快是一项独立的心血管危险因素3、我国高血压患者心率干预的切点定义在:静息心率>80bpm,或者24h动态平均心率>75bpm(心血管死亡和全因死亡均增加)。
ESC认为,高血压与普通人群心率干预切点80——85bpm4、对于高血压患者(无心血管合并症,如HF、CAD),首选血压达标兼顾心率管理。
合并冠心病、心衰应按相应指南控制到靶心率5、交感神经-副交感神经失衡的标志:HR增快和HRV减低6、HRV(心率变异性)增高反映副交感活性增强,降低反映交感神经活性增强7、我国1/3以上高血压患者,H R≥80bpm8、交感神经活动未能正常化是高血压治疗中的“残留风险”9、基线心率增快者,发生持续性高血压的相对危险是正常心率者的2倍(≥85和<85)10、高血压患者心率增快与微量白蛋白尿和主动脉僵硬度显著相关11、高血压患者心率增快导致心血管事件及死亡率增加12、心率是与血压相关最强的参数之一13、夜间心率相比白天心率对心血管事件风险及死亡率的预测价值更高14、清晨心率增快是心血管死亡的独立危险因素15、大部分高血压患者可以从降低高心率治疗中获益16、欧洲高血压伴心率增快专家共识2016推荐心率干预切入点为80——85bpm17、高血压患者的平均收缩压和舒张压均随着心率增快而升高,心率每增加10bpm,血压升高1.7/1.118、心率60——79bpm血压达标率最高19、有合并症的高血压心率控制目标心衰<70房颤<110冠心病55——60急性主动脉夹层50——6020、夜间心率增快,通常反映夜间交感活性增强,常见于:盐敏感、OSAHS、DM、CKD、心衰21、多数研究,HR>80bpm,定义为心率增快22、中国高血压患者平均心率76.623、高血压与交感神经激活互为因果24、非二氢吡啶CCB可减慢心率,但不抑制交感神经活性,因此,心率增快并交感神经活性增强者,首选β-B25、地尔硫卓(120——360mg,qd),是高血压+肥胖+高心率的优选降压方案之一,既能减慢心率,又不影响糖脂代谢。
辖区内 18 岁及以上高血压患者。
1.高血压筛查(1) 对辖区内 35 岁及以上常住居民,每年在其第一次到基层医疗卫生机构就诊时为其测量血压。
(2)对第一次发现血压超过 140/90mmHg 的居民在去除可能引起血压升高的因素后预约其复查,若再次高于正常,建议转诊到上级医院确诊。
(3) 对第一次发现血压超过 130/85mmHg 的居民,要建议其至少每半年测量一次血压,并进行相应的健康教育。
(4)对已确诊的原发性高血压患者纳入高血压患者管理。
2.对确诊的原发性高血压患者,基层医疗卫生机构每年要提供至少四次随访。
(1)测量血压并评估是否存在危(wei)险症状,如浮现收缩压≥180mmHg和/或者舒张压≥110mmHg 或者意识改变、剧烈头痛或者头晕、恶心呕吐、视力含糊、眼痛、心悸胸闷、喘憋不能平卧及处于妊娠期或者哺乳期同时血压高于正常等危(wei)险情况之一,或者存在不能处理的其他疾病时,须在处理后紧急转诊。
对于紧急转诊者,基层医疗卫生机构应在两周内主动随访其转诊情况。
(2)若不需紧急转诊,问询上次就诊到此次就诊期间的症状。
(3)测量身高、体重、心率、脉搏、腰围,计算 BMI。
(4)问询患者生活方式,包括吸烟、饮酒、体育锻炼、饮食等。
(5)了解患者服药情况。
(6)根据患者血压操纵情况和症状体征,对患者进行评估和分类干预。
(7)对血压控制满意,无药物不良反应、无新发并发症或者原有并发症无加重的患者,三个月后进行下一次随访管理。
(8) 对第一次浮现血压控制不满意或者药物不良反应的,结合其药物依从性,必要时增加现有药物剂量、更换或者增加不同类的降压药物,两周时随访。
(9)对连续 2 次浮现血压控制不满意或者药物不良反应难以控制以及浮现新的并发症或者原有并发症加重的,建议患者转诊到上级医院,两周内主动随访其转诊情况。
(10) 对所有的患者进行有针对性健康教育,与患者一起制定生活方式改进目标并在下一次随访时评估发展,告诉患者浮现哪些异常时应即将就诊。
高血压患者心率管理
高血压患者心率管理中国专家共识2017
1、交感神经过度激活是高血压主要发病机制之一,而心率快慢常作为评估交感神经活性的
简易指标
2、心率增快伴随着血压升高和靶器官损害,而且心率增快是一项独立的心血管危险因素
3、我国高血压患者心率干预的切点定义在:静息心率>80bpm,或者24h动态平均心率>
75
4、对于高血压患者(无心血管合并症,如HF、CAD),首选血压达标兼顾心率管理。
合并
冠心病、心衰应按相应指南控制到靶心率
5、交感神经-副交感神经失衡的标志:HR增快和HRV减低
6、HRV(心率变异性)增高反映副交感活性增强,降低反映交感神经活性增强
7、我国1/3以上高血压患者,H R≥80bpm
8、交感神经活动未能正常化是高血压治疗中的“残留风险”
9、基线心率增快者,发生持续性高血压的相对危险是正常心率者的2倍
10、高血压患者心率增快与微量白蛋白尿和主动脉僵硬度显著相关
11、高血压患者心率增快导致心血管事件及死亡率增加
12、心率是与血压相关最强的参数之一
13、夜间心率相比白天心率对心血管事件风险及死亡率的预测价值更高
14、清晨心率增快是心血管死亡的独立危险因素
15、大部分高血压患者可以从降低高心率治疗中获益
16、欧洲高血压伴心率增快专家共识2016推荐心率干预切入点为80——85bpm
17、高血压患者的平均收缩压和舒张压均随着心率增快而升高,心率每增加10bpm,血
压升高1.7/1.1
18、心率60——79bpm血压达标率最高
19、有合并症的高血压心率控制目标
心衰<70
房颤<110
冠心病55——60
急性主动脉夹层50——60。