关节活动度测定
- 格式:ppt
- 大小:481.50 KB
- 文档页数:31

康复科关节活动度测量
【目的】测量关节活动度(ROM)以判断关节功能障碍程度,出现障碍的原因,评价治疗训练效果,改进训练方法。
【方法】
根据被测关节大小选择合适的量角尺。
向患者说明测量目的和注意事项,使其精神放松,体位舒适,防止代偿性运动。
一、脱去衣服,暴露受检关节,让患者慢慢活动关节二次。
二、确定顶角(轴心)和该角二条边(关节上下肢体轴线)。
三、将量角尺轴心放在顶角,二个测量臂与肢体轴一致。
四、关节活动范围记录法如下:以中立位为0º。
记录0°到各运动方向的活动角度,用正值表示。
肘、膝、指等关切伸展受限时,应记距0°欠缺角度,用负值表示。
伸展超过0º时用正值,称过伸。
例如肘关节屈曲130°过伸5°,记130°~+5°;如活动受限,伸直离中立位15°,则记录130°~-15°。
五、先测主动运动,后测被动运动。
六、同时测量患病关节的上下关节,并与对侧比较。
七、测定时发现关节变形、浮肿、痉挛、挛缩、疼痛时应详细记录。
【注意事项】
一、量时应手法柔和,量角尺的放置不能妨碍关节活动。
二、有关节肌的关节,要注意肌肉对关节活动的影响。
三、测被动运动角度时应请助手帮助。
四、读量角尺角度时视线应与刻度在同一水平。
五、用量角尺测二次,取平均值。


膝关节活动度测量方法膝关节活动度测量是评估膝关节功能和诊断膝关节疾病的重要手段。
正确的测量方法可以为临床医生提供准确的数据,帮助他们做出正确的诊断和治疗方案。
本文将介绍几种常用的膝关节活动度测量方法。
1. 伸展度测量。
膝关节的伸展度是指膝关节在伸直状态下的最大活动范围。
测量方法是让患者平躺在检查床上,保持下肢伸直,用测量工具(如角度测量器)测量膝关节的伸展角度。
正常成年人的膝关节伸展角度应该在0°到5°之间。
2. 弯曲度测量。
膝关节的弯曲度是指膝关节在弯曲状态下的最大活动范围。
测量方法是让患者平躺在检查床上,将下肢弯曲,用测量工具测量膝关节的弯曲角度。
正常成年人的膝关节弯曲角度应该在130°到150°之间。
3. 侧方稳定度测量。
膝关节的侧方稳定度是指膝关节在外力作用下的稳定性。
测量方法是让患者坐在检查床上,医生用手掌向内外侧施加压力,观察膝关节的稳定性。
正常的膝关节应该能够承受一定的外力而不产生过度移位或疼痛反应。
4. 活动度比较测量。
膝关节的活动度比较测量是指通过比较两侧膝关节的活动范围来评估膝关节功能。
测量方法是让患者坐在检查床上,医生分别测量两侧膝关节的伸展度和弯曲度,然后进行比较。
如果两侧膝关节的活动度相差较大,可能提示存在膝关节功能不全或疾病。
5. 影像学测量。
除了以上几种常规的测量方法外,影像学测量也是评估膝关节活动度的重要手段。
常用的影像学检查包括X线片、CT、MRI等,这些检查可以直观地显示膝关节的结构和活动度,为临床医生提供更直观的诊断依据。
总结。
膝关节活动度的准确测量对于评估膝关节功能和诊断膝关节疾病至关重要。
合理选择测量方法,正确操作测量工具,可以帮助医生获取准确的数据,为患者制定个性化的治疗方案提供重要参考。
希望本文介绍的膝关节活动度测量方法能够为临床医生和相关医学工作者提供一些帮助,为患者的康复和治疗提供更科学的依据。


实训五关节活动度测量方法【实训目的】1.掌握量角器的使用技术。
2.掌握肩关节、肘关节、腕关节、舰关节、膝关节、躁关节的关节活动度测量方法。
【实训意义】骨折复位后,长期制动易导致关节活动功能障碍,因此关节活动度的测量是创伤康复中重要的操作技术,通过测量关节活动范围,分析关节活动度改变的原因及功能障碍的程度,同时为制订康复训练方案,评定康复训练效果,更改治疗方案提供依据。
【实训原理】关节的主动与被动活动存在差别,通过受检者主动运动和被动运动关节,来测量关节的主动关节活动度及被动关节活动度,当关节的主动与被动活动明显不一致时,提示神经肌肉方面存在问题,如肌肉瘫痪等。
【注意事项】1.关节活动度有一定误差,应该左右对比检查。
2.关节活动后不宜检查。
3.应该进行主动及被动两种关节活动度检查。
4.检查时应熟悉关节解剖和正常活动范围,熟练掌握评定技术,才能取得准确结果。
5.检查时必须充分暴露受检部位,保持舒适体位,测定时不得移动,以免代偿活动影响检查结果。
6.使用双臂测角计时,测角计的轴心必须与关节活动轴心一致,两臂与关节两端肢体长轴平行,肢体活动时,轴心及两臂不得偏移。
7.记录结果应写明关节活动的起、止度数。
【实训要求】1.学生首先应进行正常人体活动度的测量。
2.关其次对关节炎症、痛风、关节强直、创伤、骨折愈合后、截肢、关节周围软组织损伤、肌肉痉挛、短缩、肌键断裂、关节继发性损害、烧伤后皮肤瘫痕增生、制动后关节活动受限者进行评定。
3.禁止选用关节脱位或骨折未愈合、刚刚经历肌腱、韧带、肌肉手术后、骨化性肌炎或异位骨化的患者。
【主要仪器设备】量角器、皮尺、握力器。
【注意事项】1.量角器的轴心在终末位时需要重新放置。
2.当关节处于过伸时,用负号表示,如—15°3.无运动时记录为0或者无。
4.测定时应对疼痛、肿胀程度、肌紧张、肌萎缩、皮肤状况、有无外伤等情况予以记载。
【学时】6学时【实训内容与方法】一、量角器的使用方法1.轴心对准关节的运动轴心。

关节活动度(Range of motion,ROM) 又称关节活动范围,是指关节活动时可达到的运最大弧度。
关节活动有主动与被动之分,关节活动范围分为主动活动和被动活动范围。
主动的关节活动范围是指作用于关节的肌肉随意收缩使关节运动时所通过的运动弧;被动的关节活动范围是指由外力使关节运动时所通过的运动弧。
关节活动范围异常的常见原因包括:关节、软组织、骨骼病损所致的疼痛与肌肉痉挛;制动、长期保护性痉挛、肌力不平衡及慢性不良姿势等所致的软组织缩短与挛缩;关节周围软组织疤痕与粘连;关节内损伤与积液、关节周围水肿;关节内游离体;关节结构异常;各种病损所致的肌肉瘫痪或无力;运动控制障碍等。
关节活动范围的测定是评定肌肉、骨骼、神经病损病人的基本步骤,是评定关节运动功能损害的范围与程度的指标之一。
其主要目的是:确定是否有关节活动受限,发现影响关节活动的原因;确定关节活动受限的程度;确定适宜的治疗目标,判定可能康复的程度;为选择适当的治疗方式、方法提供客观依据;客观测量关节活动范围的进展情况,以评价康复治疗、训练的效果;为病人及治疗师提供动力,为科研提供客观资料等。
关节活动度(ROM)的评定具体内容ROM评定的工具与规则ROM的测量一、测量工具:量角器、脊柱活动测量(皮尺)。
二、测量方法1、舒适体位2、暴露测量的关节3、确定测量关节的骨性标志4、专人测量5、主动关节活动测量、被动关节活动测量(以划线方式定位)。
6、正确找准运动轴、固定臂、移动臂三、测量结果的记录内容:关节名称、左右、主动ROM、被动ROM、关节强直(纤维性、骨性)、挛缩、痉挛等第三节ROM的测量方法一、脊柱(一)颈椎ROM1、颈前屈0 ° -- 45°2、颈后伸0 ° -- 45°体位:端坐或直立轴心:下颌角固定臂:肩上3、颈侧屈0 ° -- 45°体位:端坐或直立轴心:第七颈椎棘突固定臂:双肩上4、颈旋转0 ° -- 45°体位:仰卧轴心:头顶固定臂:平床面(二)胸和腰椎ROM1、脊柱前屈0°-80°运动测量:角度、弯腰手指离地距离、弯腰时第七颈椎棘突之第一骶椎长度1.6CM2、脊柱侧屈0°-40°体位:直立位轴心:S1 固定臂:背中线运动测量:角度、侧屈时指尖与膝关节的距离3、脊柱后伸0°-30°体位:直立位轴心:S1 固定臂:体侧中线4、脊柱旋转0°-45°体位:仰卧或直立位轴心:头顶固定臂:平床面二、上肢ROM(一)肩部关节解剖及运动学概要肩部的骨骼包括肱骨、锁骨、肩胛骨、胸骨、胸壁,组成肩部六个关节:盂肱、肩锁、胸锁、喙锁、肩肱、肩胛胸壁关节。

人体关节活动度的测定方法人体关节活动度的测定方法指的是通过测量人体关节的运动范围来评估关节功能的灵活度和健康状态。
这些方法可以用于康复治疗、体育训练和运动员的评估,以及关节相关疾病的诊断和治疗过程中。
下面将介绍几种常用的人体关节活动度测定方法。
1.视觉观察法:这是一种简单直接的测定方法,通过肉眼观察人体关节运动的范围和质量,并与正常标准进行比较。
例如,观察肩关节的外旋和内旋、膝关节的屈曲和伸展、踝关节的背屈和跖屈等。
这种方法对于初步了解关节活动度较为适用,但不能提供具体的数据。
2.万用关节测量仪:这是一种常用的测量工具,可以量化人体关节的活动度。
该仪器主要由一个固定底座、一根可调节的支柱和一组旋转的测量臂组成,安装在关节处,并根据关节运动的范围进行调整。
运动过程中,关节会推动测量臂旋转,从而测量关节的活动范围。
例如,通过万用关节测量仪可以精确测量肩关节外旋和内旋的角度,膝关节屈曲和伸展的角度,踝关节背屈和跖屈的角度等。
3.关节角度测量法:这种方法使用角度测量器等仪器来测量关节的活动范围。
例如,对于肩关节的外旋和内旋,可以使用一个角度测量器放置在肩关节上,通过观察和记录测量器上的刻度来得到角度值。
类似地,对于膝关节屈曲和伸展,可以使用一个角度测量器放置在膝关节前面,来测量关节的角度变化。
这种方法适用于关节活动范围比较大,且需更高测量精度的情况。
4.关节间距测量法:这种方法主要用于测量髋关节、脊柱和手指关节等无法直接测量角度的关节。
通过测量关节间的距离来间接评估关节的活动范围。
例如,对于髋关节活动度的测量,可以使用铅垂线将两个髋骨连线分割成两个三角形,测量其底边的长度来评估关节的活动范围。
5.影像学测量法:这种方法通过医疗影像技术如X射线、CT扫描和磁共振成像等来测量关节的活动范围。
通过这些影像技术可以观察关节结构、软组织和骨骼之间的关系,并测量关节内各组织的尺寸和角度。
例如,通过X射线可以测量关节骨头之间的角度、关节软骨厚度以及关节腔的大小等。

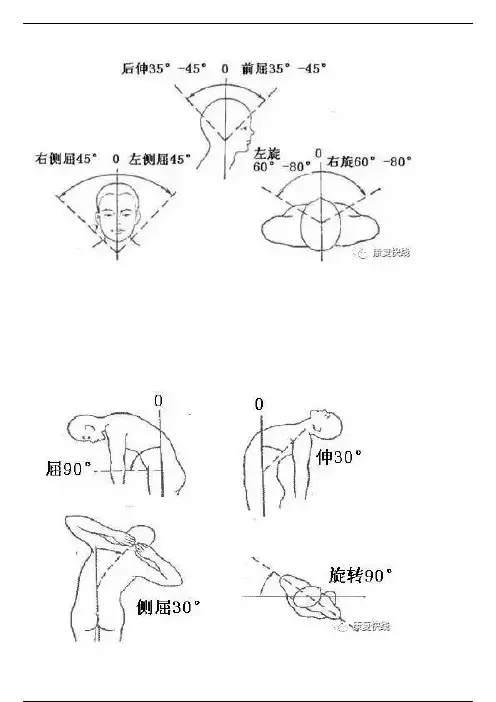
1、颈部活动度中立位: 面向前,眼平视,下颌内收。
颈部活动度为:前屈35°-45°;后伸35°-45°;左右侧屈各45°:左右旋转各60°-80°。
2、腰部活动度腰椎中立位不易确定。
前屈: 测量数值不易准确,患者直立,向前弯腰,正常时中指尖可达足面,腰椎呈弧形,一般称之为90°。
后伸:30°。
侧屈: 左右各30°。
侧旋:固定骨盆后脊柱左右旋转的程度,应依据旋转后两肩连线与骨盆横径所成角度计算。
正常为30°。
3、肩关节活动度屈曲: 开始位置:仰卧位;臂位于躯干侧方用手心朝下。
测量方法:矢状面。
避免连带动作:弓背。
转动躯干。
量角器:轴心位于关节侧方肩峰下方。
固定臂平行于躯干腋中线。
活动臂平行于肱骨中线。
伸展: 开始位置:俯卧位;臂位于躯干两侧且手心朝下。
测量方法:矢状面。
避免连带动作:肩抬离台面。
转动躯干。
量角器:轴心位于关节侧方肩峰下方。
固定臂平行于躯干腋中线。
活动臂平行于肱骨中线。
外展: 开始位置:仰卧位,上肢放在身体两侧。
测量方法:前面观(必须向外侧最大限度地旋转肩关节。
避免连带动作:躯干向侧方运动。
转动躯干。
量角器:轴心位于肩关节前面,并与肩峰成一直线。
固定臂平行于躯干中线。
活动臂平行于肱骨中线。
外旋:开始位置:仰卧位;臂外展至90°;肘关节屈曲90°且手心向下,前臂垂直于地面。
测量方法:横断面。
避免连带动作:弓臂,旋转躯干,改变肩、肘关节角度。
量角器:轴心通过肱骨的垂直轴。
固定臂垂直于地面。
活动臂平行于前臂中心。
内旋: 开始位置:仰卧位;臂外展至90°;肘关节屈曲90°且手心向下:前臂垂直于地面。
测量方法:横断面。
避免连带动作:伸展肩关节。
旋转躯干。
改变肩肘关节初始角度。
量角器:轴心通过肱骨的垂直轴。
固定臂垂直于地面。
活动臂平行于前臂中心。

关节活动度测量图解(数据以“中华⼈民共和国国家标准《事故伤害损失⼯作⽇标准》”为准)⼀、颈部活动度中⽴位:⾯向前,眼平视,下颌内收。
颈部活动度为:前屈35°-45°;后伸35°-45°;左右侧屈各45°:左右旋转各60°-80°。
⼆、腰部活动度腰椎中⽴位不易确定。
前屈:测量数值不易准确,患者直⽴,向前弯腰,正常时中指尖可达⾜⾯,腰椎呈弧形,⼀般称之为90°。
后伸:30°。
侧屈:左右各30°。
侧旋:固定⾻盆后脊柱左右旋转的程度,应依据旋转后两肩连线与⾻盆横径所成⾓度计算。
正常为30°。
三、肩关节活动度屈曲:开始位置:仰卧位;臂位于躯⼲侧⽅⽤⼿⼼朝下。
测量⽅法:⽮状⾯。
避免连带动作:⼸背。
转动躯⼲。
量⾓器:轴⼼位于关节侧⽅肩峰下⽅。
固定臂平⾏于躯⼲腋中线。
活动臂平⾏于肱⾻中线。
伸展:开始位置:俯卧位;臂位于躯⼲两侧且⼿⼼朝下。
测量⽅法:⽮状⾯。
避免连带动作:肩抬离台⾯。
转动躯⼲。
量⾓器:轴⼼位于关节侧⽅肩峰下⽅。
固定臂平⾏于躯⼲腋中线。
活动臂平⾏于肱⾻中线。
外展:开始位置:仰卧位,上肢放在⾝体两侧。
测量⽅法:前⾯观(必须向外侧最⼤限度地旋转肩关节。
避免连带动作:躯⼲向侧⽅运动。
转动躯⼲。
量⾓器:轴⼼位于肩关节前⾯,并与肩峰成⼀直线。
固定臂平⾏于躯⼲中线。
活动臂平⾏于肱⾻中线。
内旋:开始位置:仰卧位;臂外展⾄90°;肘关节屈曲90°且⼿⼼向下:前臂垂直于地⾯。
测量⽅法:横断⾯。
避免连带动作:伸展肩关节。
旋转躯⼲。
改变肩肘关节初始⾓度。
量⾓器:轴⼼通过肱⾻的垂直轴。
固定臂垂直于地⾯。
活动臂平⾏于前臂中⼼。
外旋:开始位置:仰卧位;臂外展⾄90°;肘关节屈曲90°且⼿⼼向下,前臂垂直于地⾯。
测量⽅法:横断⾯。
避免连带动作:⼸臂,旋转躯⼲,改变肩、肘关节⾓度。
量⾓器:轴⼼通过肱⾻的垂直轴。

关节活动度测量原则
一、患者体位
在进行关节活动度测量时,患者的体位应当舒适、放松,以便进行准确的测量。
根据需要测量的关节不同,患者可以选择仰卧位、侧卧位、坐位或站立位等。
二、固定关节端
在进行测量时,需要固定关节的近端和远端,以防止关节在测量过程中发生移动。
可以使用固定带、夹板等工具来固定关节。
三、测量工具
测量关节活动度的工具包括量角器、测角仪等。
这些工具能够准确测量关节的活动角度,保证测量的准确性。
四、主动与被动测量
关节活动度可以主动或被动地进行测量。
主动测量是指患者主动活动关节来达到最大活动范围;被动测量则是指医生或其他操作者被动地活动患者的关节来达到最大活动范围。
在某些情况下,可能需要结合主动和被动测量来获得更准确的测量结果。
五、重复测量
为了获得更准确的测量结果,可以在不同的时间段内重复进行关节活动度的测量。
可以取多次测量的平均值,以减小误差。
六、比较正常值
将测量的结果与正常值进行比较,以评估患者的关节活动度是否正常。
正常值可以根据年龄、性别、身高、体重等因素进行确定。
七、记录与报告
在测量结束后,应当将所有的结果记录下来,并编写报告。
报告中应当包括测量的时间、测量的方法、测量的结果、正常值比较等。
关节活动度评定关节活动度评定概述⼀、概念关节活动度⼜称关节活动范围(ROM),是指关节活动时经过的⾓度。
具体⽽⾔是指关节的移动⾻在靠近或远离固定⾻的运动过程中,移动⾻所达到的新位置与起始位置之间的夹⾓。
关节活动度评定是指运⽤⼀定的⼯具测量特定体位下关节的最⼤活动范围,从⽽对关节的功能做出判断。
⼆、分类三、影响关节活动度的因素(⼀)⽣理因素1.构成关节的两个关节⾯的弧度差。
2.关节囊的厚薄、松紧。
3.关节韧带的强弱、多少。
4.主动肌、拮抗肌的⼒量。
三、影响关节活动度的因素(⼆)病理因素关节内异常:关节内⾻折或软⾻损伤、关节内游离体、关节积⾎或积液以及类风湿关节炎、⾻关节炎、关节先天性畸形等关节本⾝的疾病或损伤。
关节外异常:关节周围软组织损伤及粘连、瘢痕挛缩、⾻折、肌⾁痉挛、严重的肢体循环障碍;周围神经损;中枢神经系统损伤。
三、影响关节活动度的因素(三)关节活动度评定的⽬的1.确定关节功能状况2.明确关节活动异常的原因3.指导康复治疗三、影响关节活动度的因素(四)测量关节活动度的主要⼯具关节⾓度尺由移动臂、固定臂和⼀个中⼼组成。
长度有7.5cm⾄40cm不等,测量时应根据关节⼤⼩选择适当的⾓度尺。
三、影响关节活动度的因素(五)关节活动度评定的注意事项明确适应证与禁忌证。
采取正确的体位和固定。
正确摆放⾓度尺。
暴露检测部位。
同时测量主动和被动关节活动度。
认真分辨运动终末感。
正确记录、分析测量结果。
⼈体主要关节活动度测量⽅法上肢:肩关节——屈曲、伸展外展、内收⽔平外展、⽔平内收内旋、外旋肘关节——屈曲、伸展前臂——旋前、旋后腕关节——掌屈、背伸桡偏、尺偏拇指——掌指关节屈曲指⾻间关节屈曲⼿指——掌指关节屈曲近端指⾻间关节屈曲远端指⾻间关节屈曲肩关节1.屈曲、伸展体位:坐位、⽴位。
肩关节⽆外展、内收、旋转,前臂中⽴位,⼿掌⾯向躯⼲。
中⼼:肩峰。
固定臂:与腋中线平⾏。
移动臂:与肱⾻长轴相平⾏。
运动:屈曲是在⽮状⾯向前上⽅运动;伸展是向后⽅运动。
简述肩关节的活动度测量及正常范围肩关节是人体上肢最灵活的关节之一,它的活动度测量是评估肩关节功能和某些疾病情况的重要手段。
下面将从活动度测量的目的、方法以及正常范围等方面对肩关节活动度测量进行简述。
肩关节活动度测量的目的主要是评估肩关节的稳定性、活动度和功能障碍,帮助医生诊断和确定治疗方案。
常见的测量项目包括肩关节内外旋、屈曲伸展、前后屈曲活动度等。
测量肩关节活动度通常采用测量仪器和特定的测量方法。
测量仪器可以选择通用的关节活动度测量器、角度测量器或者显微镜。
测量方法包括主动作动和被动作动两种,主动作动是指被测者自身通过肌肉力量进行活动,被动作动是由医生或治疗师通过外力的作用来帮助被测者完成活动。
测量时需要保证测量环境安静、光线充足,并且被测者的姿势正确,例如保持身体直立、关节处于自然位置等。
肩关节的各项活动度正常范围是根据年龄、性别和体格等因素而有所差异的。
通常情况下,肩关节的各项活动度正常范围如下:1. 内外旋活动度:正常情况下,肩关节的内外旋活动度分别为70至90度。
被测者的上臂应与体正交时,手掌可向内旋70至90度,向外旋90度以上。
2. 前屈活动度:肩关节的前屈活动度通常为170至180度。
被测者应平举上臂,手臂能够从后方完全伸展至前方,手指尖能够接触到前方或锁骨。
3. 后屈活动度:肩关节的后屈活动度通常为50至60度。
被测者应将手臂从前方向后伸展,直至背部,被测者间可以贴紧背部。
4. 屈曲和伸展活动度:正常情况下,肩关节的屈曲和伸展活动度分别为180度。
被测者的上臂应平伸在身体两侧,手臂可向前屈曲和向后伸展至与身体平行。
以上是肩关节活动度测量的一些参考内容,肩关节的活动度测量对于评估肩关节功能障碍和疾病的诊断具有重要意义。
然而,由于个体差异和测量方法的不同,正常范围可能会有一定差异,因此在具体的测量中,还需要根据患者的具体情况进行综合评估和判断。
若对肩关节活动度测量不确定或有疑问,建议咨询专业医生或康复治疗师的意见。
关节活动度的检查方法
关节活动度是评估关节运动范围和运动功能的重要指标。
以下是几种常见的关节活动度检查方法:
1. 视觉检查:观察患者在自然状态下关节运动的范围、速度、节奏和对称性等,检查关节是否存在变形、肿胀、红痛等异常情况。
2. 被动关节活动度检查:医生通过把关节挪动到不同的角度,并将关节保持在这个角度,评估关节的被动活动度。
被动关节活动度检查可以帮助确定患者究竟有多严重的关节运动障碍,同时评估患者关节周围肌肉的拉伸滑动情况。
3. 主动关节活动度检查:要求患者主动运动关节,进行灵活性与范围的检查,检查患者主动运动的正常程度和程度上的降低。
4. 测量角度:角度测量是一种直观的评估关节活动度的方法,通常使用物理治疗器械或手持角度测量器进行测量,可以精确地测定关节的活动度,为治疗方案提供科学依据。
5. 评估功能:对于一些需要依赖关节运动完成的日常活动,如走路、站立、坐起等,这样的活动可以用来评估患者的关节活动度。
总之,不同的关节活动度检查方法,可以结合使用,以全面评估患者的运动功能,
帮助制定适合患者的治疗方案。