损伤的形态学变化和基本特征
- 格式:ppt
- 大小:3.30 MB
- 文档页数:12

损伤的分类方法有哪些损伤的分类方法可以按照不同的标准进行划分。
一般来说,损伤可以根据其发生的机制、引起的病理生理变化、损害的程度和部位等进行分类。
下面我将以这些标准为依据,对损伤的分类方法进行详细介绍。
1. 损伤的发生机制根据损伤发生的机制,可以将损伤分为机械性损伤、化学性损伤、热损伤和辐射性损伤等几类。
机械性损伤是指机械力的作用导致身体组织的破坏,包括挫伤、撕裂伤、刺伤等;化学性损伤是指化学物质对组织的刺激或毒性作用导致的损害,例如腐蚀剂引起的化学灼伤;热损伤是指高温或低温对组织的损伤,包括烫伤、冻伤等;辐射性损伤是指放射线对组织的损害,如核辐射引起的辐射灼伤等。
2. 损伤的病理生理变化根据损伤引起的病理生理变化,可以将损伤分为组织破坏性损伤和功能性损伤两类。
组织破坏性损伤是指损伤引起组织的结构和功能的破坏,如骨折、内脏破裂等;功能性损伤是指损伤引起组织功能的异常,而并没有破坏组织结构,如脑震荡、肢体麻痹等。
3. 损伤的程度根据损伤的程度,可以将损伤分为轻微损伤、中度损伤和重度损伤。
轻微损伤是指损伤引起的组织破坏较轻,通常不会导致严重后果;中度损伤是指损伤引起的组织破坏中等程度,可能需要一定的治疗和康复;重度损伤是指损伤引起的严重组织破坏,可能需要进行手术治疗或长期康复。
4. 损伤的部位根据损伤发生的部位,可以将损伤分为头颈部损伤、胸腹部损伤、四肢损伤等不同类型。
头颈部损伤包括颅脑损伤、眼部损伤、面部损伤等;胸腹部损伤包括胸部损伤、腹部损伤等;四肢损伤包括上肢损伤、下肢损伤等。
5. 损伤的临床表现根据损伤的临床表现,可以将损伤分为出血性损伤、炎症性损伤、变性性损伤和坏死性损伤等几类。
出血性损伤是指损伤后出现明显的出血现象;炎症性损伤是指损伤后出现局部的红肿热痛等炎症反应;变性性损伤是指损伤引起组织蛋白质的变性现象;坏死性损伤是指损伤引起组织的坏死现象。
总的来说,损伤的分类方法是多种多样的,可以根据不同的标准进行划分。

黄冈职业技术学院医学部徐久元内容提要:笔者以张忠、王化修主编的病理学与病理生理学第八版教材为蓝本,结合40余年的病理学教学经验,编写了这本《病理学与病理生理学》教案。
本教案主要供高职高专临床医学、口腔医学专业教学使用。
本教案学时安排72学时,共十九章。
本章为第二章细胞和组织的适应、损伤与修复。
本教案内容全面、新颖,参考了步宏、李一雷主编的病理学第九版教材及王建枝主编的病理生理学第九版教材。
第二章细胞和组织的适应、损伤与修复。
2. 组织细胞的损伤。
3. 损伤的修复。
(三)任务实施任务一:细胞和组织的适应适应(adaptation)是指细胞、组织、器官和机体对于持续性的内外刺激做出的非损伤性应答反应。
通过适应性反应,细胞、组织、器官耐受各种刺激,而避免损伤。
适应在形态上表现为萎缩、肥大、增生和化生。
1、萎缩:是指已发育正常的细胞、组织或器官的体积缩小。
组织、器官的萎缩,主要是由于实质细胞的体积缩小所致,也经常伴有细胞数量减少。
萎缩应与器官发育不全或未发育相区别。
(1)原因和分类萎缩分为生理性萎缩和病理性萎缩。
生理性萎缩是生命过程的正常现象。
如青春期后胸腺的萎缩,更年期后卵巢、子宫萎缩,老年人脑、心、肝等几乎所有器官和组织发生不同程度的萎缩等。
病理性萎缩依发生原因分为以下类型:①营养不良性萎缩:包括全身性和局部性萎缩。
前者常由于蛋白质摄入不足或消耗过多而引起,如饥饿、慢性消耗性疾病和恶性肿瘤所致的萎缩。
后者常由于局部组织的氧和营养物质供给不足引起,如脑动脉硬化时,因慢性缺血导致的脑萎缩。
②压迫性萎缩:器官或组织长期受压亦可发生萎缩。
如尿路梗阻时,因肾盂积水压迫肾实质而引起肾萎缩。
引起压迫性萎缩的压力,不需要过大,而在于持续的时间。
③失用性萎缩:因长期工作负荷减少而发生的萎缩。
例如久病卧床者或骨折后肢体长期固定而不活动导致的肌肉萎缩和骨质疏松。
④去神经性萎缩:因运动神经元或轴突破坏引起所支配器官组织的萎缩。


组织和细胞的损伤--变性变性细胞或细胞间质的一系列形态学改变,并伴有结构和功能的变化,表现为细胞或细胞间质内出现异常物质或正常物质的数量显著增多称为变性(degeneration)。
其主要类型包括:1.细胞水肿:各种损伤使细胞能量供应不足,钠泵受损,使细胞膜对电解质的主动运输功能发生障碍,或造成细胞膜通透性改变,导致细胞内水分增多,造成细胞水肿。
严重的细胞水肿又叫水变性(hydropic degeneration)。
形态学上水肿细胞体积肿大,胞浆透明,严重时整个细胞膨大如气球,有气球样变之称。
电镜下,水肿的细胞内线粒体肿大,内质网扩张。
肝细胞水肿(HE)肝细胞水肿电镜2. 脂肪变性:脂肪细胞以外的细胞中出现脂滴或脂滴明显增多,称为脂肪变性(fatty degeneration)。
脂肪变性大多见于代谢旺盛耗氧多的器官,如肝、肾、心等脏器,以肝脏最为常见,因为肝是脂肪代谢的重要场所。
肝细胞脂肪变性主要原因有:①磷脂或胆碱缺乏,化学毒物及其它毒素造成脂蛋白合成障碍。
②长时间饥饿状态,糖尿病造成中性脂肪合成过多。
③白喉外毒素,缺氧使脂肪酸氧化障碍。
形态学上脂肪变性的肝增大,色变黄,触之质如泥块并有油腻感。
镜下,肝细胞内有脂肪空泡,严重时将细胞核挤向胞膜下,状似脂肪细胞。
脂肪变性在肝小叶中的分布与其病因有一定的关系,如肝淤血时,小叶中央区脂肪变性较重。
磷中毒时,肝细胞脂肪变性则主要发生于小叶周边区。
肝脂肪变大体肝细胞脂肪变(HE)心肌脂肪变性常是贫血和中毒的结果,如化学毒物(磷、砷、氯仿)、严重污染。
在严重贫血时,可见心内膜下尤其是乳头肌处出现成排的黄色条纹,与正常心肌的暗红色相间排列,状若虎皮斑纹,故有"虎斑心"之称。
肾脂肪变性常发生在严重贫血,缺氧和中毒的情况下,主要表现为近曲小管上皮细胞可吸收漏出的脂蛋白而导致脂肪变性。
3.玻璃样变性:又称透明变性(hyaline degeneration)是指结缔组织、血管壁、细胞内出现片状或滴状半透明均质的物质,见于纤维瘢痕,高血压病时肾、脑、脾、视网膜细动脉、肾脏近曲小管上皮细胞、浆细胞及肝细胞内。

(⼀)变性(degeneration):是指细胞或细胞间质受损伤后因代谢发⽣障碍所致的某些可逆性形态学变化。
表现为细胞浆内或间质中出现异常物质或正常物质异常增多。
1、细胞⽔肿(cellular swelling):细胞内⽔分的增多。
⾁眼:器官体积肿⼤,颜⾊苍⽩。
镜下:依病变轻重,分别呈颗粒变性,疏松样变,⽓球样变。
2、脂肪变性(fatty degeneration):细胞内⽢油三脂的蓄积。
(1)好发部位:肝细胞、⼼肌纤维、肾⼩管上⽪。
(2)病理变化:肝脂肪变性(严重时为脂肪肝)
⼼肌脂肪变性→虎斑⼼3、玻璃样变(hyaline change):⼜称透明变性。
(1)细胞内玻璃样变:浆细胞中的Russell⼩体、酒精性肝病时肝细胞内Mallory⼩体、肾⼩管上⽪细胞中玻璃样⼩滴。
(2)纤维结缔组织玻璃样变:胶原纤维增宽融合,呈均质红染。
(3)细动脉玻璃样变:管壁增厚,有红染蛋⽩性物质沉积,管腔狭窄。
4、淀粉样变:组织间质中有淀粉样物质沉积。
5、粘液样变性:组织间质中类粘液物质增多。
6、病理性⾊素沉着:指有⾊物质(⾊素)在细胞内外的异常蓄积,其中包括含铁⾎黄素、脂褐素、⿊⾊素及胆红素等。
7、病理性钙化:指⾻和⽛齿以外的组织中有固体钙盐的沉积,包括转移性钙化和营养不良性钙化。
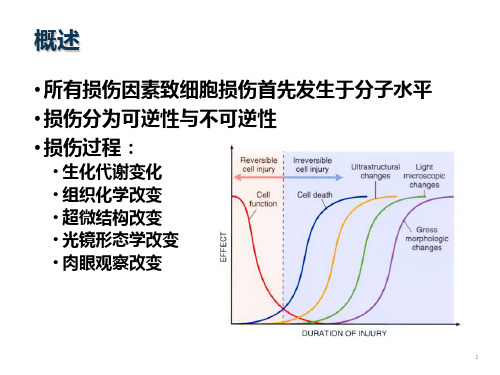
损伤的名词解释1、损伤是指由于各种作用使机体或病变组织的结构发生了异常改变,形态学发生变化而称为损伤。
损伤可分为物理性损伤和化学性损伤。
前者是机械性损伤,后者是酸、碱等化学物质引起的化学性损伤。
2、创伤指外界各种致伤因素造成机体器官的破裂,出血、移位、裂开或断离。
创伤有主动性与被动性之分,还有继发性创伤、复合创伤及多发创伤。
3、继发性创伤在原发性创伤基础上所发生的其他形式的创伤,如化脓性骨髓炎、创伤性窒息等。
4、复合创伤由几个原发性创伤共同造成的创伤,如多发性创伤、挤压综合征等。
5、多发创伤指损伤较重的创伤,不仅损伤某一脏器、组织或器官,还可以同时损伤多个脏器、组织或器官。
6、多发性创伤又称为多发伤,是指创伤部位较多,涉及范围较广的一种创伤。
7、挤压综合征多见于瘦高的青年,四肢发达,躯干小,主要表现为头面、颈、肩及背部肌肉的不随意收缩,关节的半脱位和关节的过度活动,局部肿胀和疼痛,神经系统检查无异常。
8、扭转伤由于某种突然的机械性力量将人体的某部或全身带离原来的方向而造成的损伤。
9、撞击伤由猛烈地撞击造成的皮下出血、挫伤、脑震荡等损伤。
10、交通事故伤车辆、行人碰撞或翻车时伤及人体的伤害事件。
损伤包括损伤和创伤两类,创伤包括挤压伤、碰撞伤、坠落伤、穿刺伤、切割伤、火器伤、爆炸伤等。
挤压伤是由强大的挤压力致伤,包括体表直接受到挤压和间接受到挤压,如摔倒时手臂撞到桌角、木椅、窗框或墙壁上所受的冲击性损伤;碰撞伤是由强大的冲击力致伤,包括跌落、跳跃或滚翻中,头部或胸部直接受到撞击而致伤;坠落伤是由落物(如书本、手袋等)致伤,如从楼上或房顶上跌下;穿刺伤是指体内或体外存在有异物的伤害,如体内存留的弹头、玻璃碎片、动物肢体等进入体内造成的伤害;火器伤是指使用刀、枪、弹药、弓箭、火炮、射线等造成的伤害,如刀刺伤、弹丸打伤、火药爆炸伤等。
爆炸伤是指燃烧爆炸产生的气浪、热流、飞片等致伤,如烟花爆竹伤等。
11、梗阻,通俗的说就是肠子堵住了。
坏死(necrosis):活体内范围不等的局部组织细胞死亡。
1、基本病变:细胞核:核固缩、核碎裂、核溶解。
细胞浆:红染、进⽽解体。
细胞间质:崩解。
2、类型: (1)凝固性坏死:坏死组织发⽣凝固,常保持轮廓残影。
好发部位:⼼肌、肝、脾、肾。
病理变化:⾁眼:组织⼲燥,灰⽩⾊。
镜下:细胞结构消失,组织轮廓保存(早期)。
特殊类型:⼲酪样坏死(发⽣在结核病灶,坏死组织呈灰黄⾊,细腻。
镜下坏死彻底,不见组织轮廓。
) (2)液化性坏死:坏死组织因酶性分解⽽变为液态。
好发部位:脑、脊髓等。
病理变化:坏死组织分解液化。
特殊类型:脂肪坏死(分为创伤性、酶解性,分别好发于乳腺、胰腺)。
(3)坏疽(gangrene):⼤块组织坏死后继发腐败菌感染,所形成的特殊形态改变。
⼲性坏疽:好发于四肢末端,坏死组织⼲燥,边界清楚。
湿性坏疽:好发于肠管、胆囊、⼦宫、肺,坏死组织湿润、肿胀,边界⽋清。
⽓性坏疽:常继发于深达肌⾁的开放性创伤,由产⽓荚膜杆菌引起,坏死组织内含⽓泡呈蜂窝状。
(4)纤维素性坏死(fibrinoidnecrosis):坏死组织呈细丝、颗粒状,似红染的纤维素。
好发部位:结缔组织和⾎管壁。
疾病举例:急进性⾼⾎压、风湿病、系统性红斑狼疮。
3、结局 (1)局部炎症反应:由细胞坏死诱发。
(2)溶解吸收:坏死组织溶解后常由淋巴管、⾎管吸收或被巨噬细胞吞噬清除。
(3)分离排除形成缺损:表现为糜烂、溃疡、空洞、瘘管、窦道。
(4)机化:⾁芽组织取代坏死组织的过程。
(5)包裹、钙化:前者指纤维组织包绕在坏死组织周围,后者指坏死组织中钙盐的沉积。
病理学:形态学变化变性是指细胞或细胞间质受损伤后因代谢发生障碍所引起的某些可逆性形态学变化,表现为细胞浆内或间质内出现异常物质或正常物质数量异常增多。
一般来说,变性是可复性改变,原因消除后,变性的细胞结构和功能仍可恢复。
但严重的变性可发展为坏死。
(D细胞水肿或称为水样变性:细胞受损时,最常见的情况就是细胞水肿。
细胞水肿是细胞轻度损伤后常发生的早期病变,好发于肝、心、肾等实质细胞的胞浆。
光镜下:弥漫性胞浆肿大,胞浆淡染清亮,核可稍大,重度水肿的细胞称为气球样变(见于病毒性肝炎)。
电镜下,除可见胞浆基质疏松变淡外,尚可见线粒体肿胀及幡变短、变少甚至消失,内质网广泛解体、离断和发生空泡性变化。
相应的器官(心、肝、肾等实质性器官)在肉眼观上体积增大,颜色变淡。
细胞水肿是轻度损伤的表现,原因消除后可恢复正常。
(2)脂肪变性:细胞浆内甘油三酯(中性脂肪)的蓄积称为脂肪变性。
正常情况下,除脂肪细胞外,一般细胞很少见脂滴或仅见少量脂滴,如这些细胞中出现脂滴明显增多,则称为脂肪变性。
脂滴的成分多为中性脂肪,但也可为磷脂和胆固醇。
电镜下,细胞胞浆内脂肪表现为脂肪小体,进而融合成脂滴。
脂肪变性多发生于代谢旺盛耗氧较大的器官如肝脏、心脏和肾脏,以肝最为常见,因为肝是脂肪代谢的重要场所。
1)肝脂肪变性:肝细胞脂肪酸代谢过程的某个或多个环节,由于各种因素的作用而发生异常,可引发脂肪变性。
肉眼可见肝增大,边缘钝、色淡黄、较软,切面油腻感。
镜下:重度脂肪变的肝细胞,其胞核被胞浆内蓄积的脂肪压向一侧,形似脂肪细胞,并可彼此融合成大小不等的脂囊。
脂肪变性在肝小叶中的分布与其病因有关,例如肝淤血时小叶中央区缺氧最严重,所以脂肪变性首先在此处发生,长期淤血后,小叶中央区细胞大多萎缩、变性或消失,于是小叶周边区细胞也发生缺氧而发生脂肪变性。
磷中毒时,肝细胞脂肪变性主要发生在肝小叶周边区。
肝细胞脂肪变性通常不引起肝功能障碍,重度脂肪变性的肝细胞可坏死,并可继发肝硬化。