一例边缘叶脑炎的病例分析
- 格式:docx
- 大小:20.30 KB
- 文档页数:2






脑炎误诊4例分析摘要目的通过对脑炎误诊病例进行分析,提高临床医生对脑炎的诊断水平。
方法回顾分析住院治疗的4例被误诊的脑炎患者临床资料。
结果4例脑炎患者1例边缘叶脑炎误诊为短暂性脑缺血发作,1例单纯疱疹病毒脑炎误诊为精神分裂症,1例抗N-甲基-D-天冬氨酸(NMDA)受体脑炎误诊为呼吸道感染,1例边缘叶脑炎误诊为癫痫。
结论很多脑炎表现为非特异性,误诊率非常高,临床医生在进行诊断时应认真询问病史仔细查体,尽快完善脑脊液、脑电图、头颅强化核磁等检查并综合分析,动态观察病情,提高诊断正确率。
关键词脑炎;误诊;非特异性脑炎的表现多种多样,非特异性强,尤其在未完善辅助检查以前诊断困难,甚至在疾病初期误诊。
为加强对本病的认识,现回顾性分析本科近年收治的 4 例脑炎误诊病例资料。
1 临床资料病例1:男,60 岁。
因一过性意识丧失5 h入院。
家属代诉患者晨起衣冠不整出屋,家属因感觉其行为有异于平常,故跟随出去,随后发现其躺在厕所门口,眼神发直,四肢瘫软,面色及口唇略有发青,在999急救医生赶到后患者逐渐可发出“啊”音,在来医院的路上患者恢复意识,可以正常交流,急诊查头颅CT提示局部大脑镰密度增高。
以“短暂性脑缺血发作?”收入院。
既往高血压病史,有吸烟饮酒史。
否认传染病史及传染病接触史,无类似疾病家族史。
查体:神清语利,精神状态正常,查体合作,近记忆力下降,计算力下降(100-7=93,93-7=?),时间、地点及人物定向力下降,其余查体阴性。
病例2:男,53 岁。
因头痛伴视物模糊6 d入院。
患者6 d前出现双侧颞区剜痛不适,伴有视物模糊,伴有恶心,头痛持续10~20 min能有所缓解,症状间断出现,1 d前于本院急诊就诊,查头颅CT未见异常,查血常规大致正常,查颈部血管彩超提示“双侧颈动脉内中膜增厚伴多发斑块”,脑血流图提示“双中动脉、颈内动脉血流速度正常低限,左前动脉低流速,双后动脉、双椎-基底动脉低流速,右锁骨下动脉低流速,脑动脉硬化频谱改变”,收入本科给予对症治疗后自动出院。


一例边缘性脑炎患者的临床特点与护理【关键词】边缘性脑炎临床特点护理边缘性脑炎(limbicencehalitis,LE)指可累及海马、杏仁核、岛叶及扣带回皮质等边缘结构,以急性或亚急性起病,临床表现以近记忆缺失、精神行为异常和癫痫发作为特点的中枢神经系统炎性疾病。
通过细致的观察及有效的护理措施,减轻疾病对各器官功能的损害,有助于疾病的治疗,促进脑功能的康复。
我科于2014年4月23日收治一例边缘性脑炎患者,报道如下。
1病例介绍患者男,55岁。
因发作性意识丧失伴肢体抽搐7天,频发1天收住。
患者于7天前无明显诱因出现喉部异物感,随后意识丧失,颜面青紫,摔倒在地,四肢强直,牙关紧闭,伴舌咬伤,持续约几分钟后缓解,发作后无恶心、呕吐、头晕、疲乏等不适症状,急来我院,查头颅CT无异常,遂自行回家。
间隔一天后再次出现发作,表现为突然左侧口角伴左上肢抽动,意识清醒,约十余秒后缓解,随后又出现意识丧失,摔倒在地,四肢强直,牙关紧闭,伴舌咬伤,持续约几分钟,遂于外院治疗,给予丙戊酸钠600mg/d口服治疗,于4月23日5—8点之间出现频繁发作,共4次,发作间期意识清楚,但发作间隔时间逐渐缩短,给予安定治疗后无抽搐,但持续意识不清伴烦躁不安。
入院时查体:体温36.8℃,呼吸22次/分,脉搏100次/分。
意识不清,呈嗜睡状,烦躁不安,双侧瞳孔等大等圆,直径约—162—1.5mm,双侧对光反射迟钝。
间隔一天后,患者呈昏迷状,不见肢体活动,小便失禁,有发热,最高体温39℃,喉中痰鸣,间断给予吸痰,痰粘稠,量多,鼻饲饮食。
查体:患者呈浅至中昏迷状,疼痛刺激存在。
双侧瞳孔等大等圆,直径约3cm,双侧对光反应存在,面肌对称,颈软无抵抗。
双肺呼吸音粗,可闻及大量痰鸣音,间断有呼吸暂停,最长持续10秒钟,四肢肌张力可。
生理反射存在,病理征未引出。
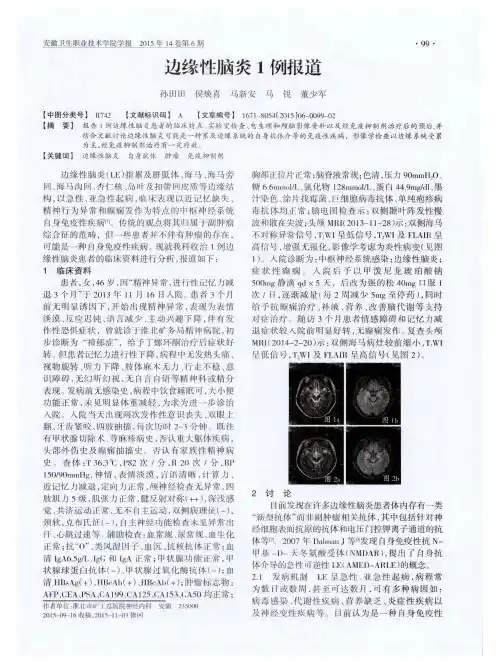
脑电图示:右侧额中央多以慢波为主,右侧额中央顶有时呈慢波阵发;腰穿压力>300& H2O,脑脊液常规示:红细胞C-RBC230010~6/L,白细胞CWBC3510~6/L。

边缘性脑炎1例报道孙田田;侯焕喜;马新安;马锐;董少军【摘要】报告1例边缘性脑炎患者的临床特点、实验室检查、电生理和颅脑影像资料以及经免疫抑制剂治疗后的预后,并结合文献讨论边缘性脑炎可能是一种累及边缘系统的自身抗体介导的免疫性疾病,影像学检查以边缘系统受累为主,经免疫抑制剂治疗有一定疗效.%Report a case of limbic encephalitis patients admitted in our department in terms of clinical features,laboratory examination,electrophysiological and brain imaging data and prognosis after treatment with immune inhibitors.And combining with literature review limbic encephalitis may be an involvement of the autoantibodies mediated autoimmune disease of the limbic system,imaging examination and the limbic system involvement is given priority,and the immune inhibitors have certain curative effect.【期刊名称】《安徽卫生职业技术学院学报》【年(卷),期】2015(014)006【总页数】2页(P99-100)【关键词】边缘性脑炎;自身抗体;肿瘤;免疫抑制剂【作者】孙田田;侯焕喜;马新安;马锐;董少军【作者单位】淮北市矿工总医院神经内科安徽 235000;淮北市矿工总医院神经内科安徽 235000;淮北市矿工总医院神经内科安徽 235000;淮北市矿工总医院神经内科安徽 235000;淮北市矿工总医院神经内科安徽 235000【正文语种】中文【中图分类】R742边缘性脑炎(LE)指累及胼胝体、海马、海马旁回、海马沟回、杏仁核、岛叶及扣带回皮质等边缘结构,以急性、亚急性起病,临床表现以近记忆缺失、精神行为异常和癫痫发作为特点的中枢神经系统自身免疫性疾病[1]。

Ma2抗体阳性边缘系统脑炎1例报告张波;戚利坤【期刊名称】《临床神经病学杂志》【年(卷),期】2015(028)006【总页数】2页(P478-479)【作者】张波;戚利坤【作者单位】810007 西宁,青海省人民医院神经内科;青海省第五人民医院肿瘤外科【正文语种】中文【中图分类】R742作者单位: 810007 西宁,青海省人民医院神经内科(张波);青海省第五人民医院肿瘤外科(戚利坤)边缘系统脑炎通常急性或亚急性起病,主要表现为短期记忆障碍,常伴有癫痫发作、精神症状、人格改变等。
在以往报道中,副肿瘤综合征是边缘系统脑炎最常见的病因。
近些年发现,某些边缘系统脑炎患者体内存在抗神经肿瘤抗原的抗体,如抗Ma2抗体(也被称作抗Ta抗体)。
这部分患者通常伴发恶性肿瘤,对肿瘤治疗有反应,而对免疫调节治疗的反应相对较低。
迄今为止,国外报道的确诊病例数不超过40例。
现报道国内首例Ma2抗体阳性边缘系统脑炎病例,并结合文献对该疾病的临床表现、影像学以及治疗反应进行讨论和总结,以加强对该疾病的认识,为临床提供借鉴。
1 病例男性,68岁,因“进行性精神行为异常半年余”收住入院。
2013年8月患者饮用“药酒”后出现贪食,1.5个月体质量增加12.5 kg,感行走费力,伴视物重影。
同年9月出现性格改变,由性格内向变为性格外向,偶有自言自语,贪食持续存在,进食速度慢,吃饭时容易撒饭。
同年10月出现头晕,走路不稳,易向后及向右倾斜,无跌倒,近期记忆力下降,言语笨拙,白天思睡,夜间睡眠可,偶有尿失禁。
同年11月出现自言自语。
同年12月出现行为异常,反应迟钝,走路不稳,类似醉酒样步态,胡言乱语,内容总是讲自己工作中的事情,可连续将3~5 h,中间不间断,伴有幻听,自觉自己的父母在和自己讲话(父母已去世20余年),视物模糊,下视时看不见东西,上视及远视时尚可看到。
在当地医院多次查血钠低(最低114 mmol/L),头颅MRI示双侧脑室前角旁白质脱髓鞘。
边缘性脑炎1例
杜霈;王建茹;王纯玲;王瑜玲
【期刊名称】《临床荟萃》
【年(卷),期】2014(000)011
【摘要】患者,女,44岁,主因抽搐发作后(短暂)意识障碍12小时,于2012年10月23日第1次入院,既往史不详,平素言语少,性格内向;查体:意识清楚,言语低微,构音不良,双眼右侧凝视位,瞳孔等大,伸舌居中,左上肢肌力0级,左下肢肌力Ⅱ级,肌张力高,巴氏征(+),右侧肢体正常。
辅助检查:2012年10月26日头MRI增强显示,双小脑幕及枕部脑膜强化,考虑脑膜感染性病变,脑萎缩。
【总页数】2页(P1313-1314)
【作者】杜霈;王建茹;王纯玲;王瑜玲
【作者单位】河北医科大学公共卫生学院河北石家庄 050017;河北医科大学第三医院神经内科;河北医科大学第三医院病案室,河北石家庄 050051;河北医科大学第三医院神经内科
【正文语种】中文
【中图分类】R512.3
【相关文献】
1.病毒性脑炎与边缘性脑炎脑脊液病理学特征的对比分析 [J], 张萍淑; 陶莉; 刘妍; 吴小英; 张健; 乔思佳; 李佳慧; 郑慧; 元小冬
2.抗LGI1抗体相关边缘性脑炎的临床特征分析 [J], 杨薇斯; 刘俊
3.副肿瘤性边缘性脑炎1例并文献复习 [J], 杨扬;罗林城;游曼清;范惠明;魏海龙;王宋平
4.自身免疫性多内分泌腺综合征合并胸腺瘤与自身免疫性边缘性脑炎1例 [J], 徐忠森
5.富亮氨酸胶质瘤失活1蛋白抗体阳性边缘性脑炎临床分析及文献复习 [J], 陈兴泳;傅瑜萍;陈艳佳;江秀龙
因版权原因,仅展示原文概要,查看原文内容请购买。
免疫介导的特发性边缘性脑炎1例现病史患者21年前突然出现胡言乱语,不认识家人,四肢不自主活动,于当地医院就诊,2-3月后患者上述症状好转,无明显后遗症。
十余年前患者诉在听到声响后晕厥,无明显四肢抽搐,无两眼上翻,数小时后患者意识恢复,但认知能力下降,有自言自语,有四肢不自主活动,于当地精神卫生中心治疗,数月后症状完全好转。
本次发病前一月余患者晨起后突发言语不清,症状一天内有数次波动。
患者逐渐出现认知下降,不能与别人交流,呼之无应答,时有胡言乱语,时有肢体不自主扭动,以上肢为主,有大便失禁,小便可。
发病约4天后患者出现烦躁吵闹,大喊大叫(具体内容不能理解),于外院就诊,查头颅MRI提示“左侧颞叶可疑异常信号,沟回稍肿胀”,脑电图示“双侧弥漫性慢波形成,左侧明显”,免疫指标未见异常,脑脊液压力、常规、生化、细菌培养、真菌涂片均正常,考虑代谢性脑病?边缘性脑炎?予以激素、抗癫痫、营养神经及对症等治疗,患者上述症状无改善,遂出院于当地精神病院继续治疗,患者吵闹症状好转,但认知功能无恢复。
患者为进一步就诊入我科既往史和家族史否认手术外伤史,无传染病史。
否认输血史。
有鼻炎史。
否认高血压、糖尿病、肝肾疾病病史。
否认药物过敏史。
出生原籍,长居此地,否认吸烟史。
饮酒2-3年,每天啤酒5-6瓶。
否认有毒有害物质接触史。
已婚已育,有一子一女,体健。
母亲可能有精神疾病,否认其他家族性遗传病病史,否认家族中有类似发作病史。
体检神志清楚,痴呆,发育可,营养可,查体不能配合,眼球各向活动可,眼裂大小正常,瞳孔直径为2.5mm,对光反射(+),眼球位置居中。
双侧咀嚼肌无萎缩,角膜反射正常,双侧额纹对称,双侧鼻唇沟等浅。
双侧听力检查不合作。
四肢活动可,肌力检查不配合,约4级以上,肌张力略高。
四肢腱反射正常。
双侧巴氏征(+)。
克氏征、布氏征阴性。
实验室检查血常规、尿常规、粪常规、肝肾功能、电解质、凝血功能未见异常。
甲状腺功能正常,甲状腺自身抗体均在正常范围。
一例抗NMDA-Ab抗体脑炎合并症状性癫痫的病例分析
1 病例摘要
1.1病史资料
患者男,44岁,50天前足底按摩时自觉左脚抽筋感,随后感左下肢抽筋,意识尚清楚,随后双眼上翻、牙关紧闭、口吐白沫,伴肢体强直阵挛抽搐,伴意识丧失,无舌咬伤、二便失禁,持续2-3分钟缓解,共发作4次,最后一次发作后伴恶心,伴左下肢酸沉感,左脚底发热。
自发病以来,神志清,精神差,饮食可,睡眠差,二便正常,体重减轻3kg 智力发育正常;体格发育正常;性格、行为、心理发育正常。
饮酒8年,每周一次,一次半斤到一斤,已戒3年;吸烟20年,20支/天1.2治疗过程
患者入院后,完善常规检查化验,头核磁双侧额叶皮层下洒在缺血性白质病变,PET-CT提示右顶叶代谢略减低,视频脑电监测期间未发作,为边缘脑电图,
O,脑脊液蛋白升高,鞘内IgG合成率异常升高,脑脊腰穿脑脊液压力为290mmH
2
液抗NMDA-Ab(+):1:10,诊断为抗NMDA-Ab抗体脑炎合并症状性癫痫,给予注射用甲泼尼龙琥珀酸钠500mg,QD冲击治疗5天,并逐渐减量,由注射改为口服,激素治疗过程中,给予保护胃黏膜预防性治疗。
同时给予丙戊酸钠缓释片,500mg,BID,抗癫痫治疗。
自患者入院治疗,未出现癫痫发作,患者病情平稳,于2016-03-09出院。
2 分析及讨论
2.1 抗NMDA-Ab抗体脑炎
抗NMDA-Ab抗体脑炎是边缘叶脑炎的一种。
边缘叶脑炎是发生于大脑边缘系统的临床症候群。
特别是自身免疫介导性LE,临床上常呈亚急性起病,常常表现为近事遗忘、定向力障碍,也可出现精神行为异常,并常有癫痫发作等症状;有时难与病毒性脑炎、桥本脑病等相鉴别。
脑炎根据病因可以分为感染性脑炎和自身免疫性脑炎。
自身免疫性脑炎又可以分为抗NMDA受体脑炎、VGKC抗体脑炎、LGI1抗体脑炎
《Lancet Neurol》2016年2月发布了《A clinical approach to diagnosis of autoimmune encephalitis》其中提出了抗NMDA受体脑炎诊断标准:单纯疱疹病毒性脑炎患者发病后数周可存在复发性免疫介导的神经系统症状(单纯疱疹后脑炎)
同时满足以下三项标准可诊断:
1.急性起病(少于3个月)或至少包括以下6个标准中的4项
①异常(精神)行为或认知障碍
②语言功能障碍(多语,少语,缄默症)
③癫痫发作
④运动失调,运动障碍,或强直/异常姿势
⑤自主神经功能失调或中枢性低通气
2.至少以下两项实验室研究结果:
①异常EEG(局部或弥漫性慢波,或不规则电活动、癫痫活动、或极端δ波)
②脑脊液细胞数增多或有寡克隆带
3.合理排除其他疾病
患者基本符合上述诊断标准,NMDA-Ab抗体脑炎的诊断成立。
2.2抗NMDA-Ab抗体脑炎的药物治疗
2.2.1 糖皮质激素治疗方案分析
目前国内外对于抗NMDA-Ab抗体脑炎的治疗尚无明确的指南。
查阅文献报道,皮质激素、静脉滴注免疫球蛋白或血浆置换可能有效。
但需要与单纯疱疹性脑炎相鉴别。
目前通常釆用皮质激素、静脉滴注免疫球蛋白或血浆置换治疗可降低VGKC、CRMP5或NMDA受体免疫介导的水平,能够缓解病情。
也有一些报道称可使用利妥昔单抗、环磷酰胺和硫唑嘌呤治疗。
文献报道中有效治疗方案里,糖皮质激素在有效性、安全性、经济性方面都由于其他的方案,应用最为广泛。
本病例中使用的糖皮质激素为注射用甲泼尼龙琥珀酸钠,依照说明书,在临床使用时根据患者病情初始剂量从10mg至500mg。
对于边缘叶脑炎的患者,文献报道在开始时使用大剂量糖皮质激素冲击治疗对控制病情及改善预后均有明显作用。
因此本病例中开始使用糖皮质激素500mg,QD,进行冲击治疗。
由于大剂量使用糖皮质激素会对电解质、消化系统、神经系统、血液系统等不良反应。
故不宜长时间大剂量使用。
应在病情控制之后逐渐减量。
在本病例治疗过程中,500mg,QD使用5天后改为250mg,QD;治疗3天后,改为120mg,QD;治疗3天后改为60mg,QD,口服,嘱患者出院后么周递减8mg,直至停药。
整个治疗过程符合目前文献报道中普遍建议的初始大剂量冲击治疗,随后逐渐减量。
减量过程中等时间间隔,等比例减少,使用合理。
2.2.2 抗癫痫药物治疗方案分析
患者入院前存在症状性癫痫发作,癫痫频繁发作对会患者会产生严重影响如窒息,脑水肿、舌咬伤等,应当服用抗癫痫药,控制癫痫发作。
目前常用的抗癫痫药均是属于对症治疗,丙戊酸钠作用途径较广,对所有类型的癫痫发作均有较好控制效果。
该患者癫痫病灶尚不十分明确,癫痫发作类型不典型,因此丙戊酸钠缓释片是最理想的。
从患者的实际治疗效果来看,从开始治疗到患者出院,未出现癫痫发作,病情平稳,表明治疗方案有效。
2.3 大剂量糖皮质激素治疗中的辅助治疗
根据现有文献报道需要进行长期糖皮质激素治疗,且在开始治疗是需要使用大剂量冲击。
根据《应激性溃疡防治专家建议(2015)》,患者存在应激性溃疡的高危因素,应当进行预防。
本病例中实使用法莫替丁进行预防,但在指南中提出大量研究结果证实在预防应激性溃疡方面PPI类药物明显优于H2受体阻滞剂类。
因此,该病例中选择PPI类可能更有效,但治疗过程中未出现应激性溃疡,一方面说明法莫替丁对于应激性溃疡的预防也有价值;另一方面说明应激性溃疡的发生与患者本身状态有关系,存在不确定性。
3 临床药师参与治疗体会
自身免疫性脑炎仍处于研究探索阶段,相关的病理基础、治疗方案尚不十分明确。
在治疗中可以使用糖皮质激素进行免疫抑制治疗,开始使用大剂量冲击治疗,随后逐渐减量,维持较长时间的治疗,同时使用抗癫痫作用广泛的抗癫痫药,避免癫痫发作。
由与需要长时间使用糖皮质激素,在治疗期间应进行应激性溃疡的预防治疗,根据相关指南,建议使用PPI类效果更好。
另一方面应激性溃疡的发生存在个体差异性,在治疗过程中应当加以注意。