血液透析患者钙磷代谢紊乱及影响因素分析
- 格式:pdf
- 大小:260.75 KB
- 文档页数:2



临床探索分对腰骶神经和运动神经进行麻醉阻滞,产生良好的肌肉松弛效果,从而维持手术的顺利进行,且不必增加麻醉药物的使用剂量,降低了不良反应发生率,麻醉安全性较高,促进手术的顺利完成,提高手术的治疗效果。
综上所述,针对腹式全子宫切除术患者接受腰-硬联合麻醉的临床效果较显著,可以减少麻醉药物剂量,且起效时间较快,不良反应少,术后疼痛轻,具有一定的安全性和可行性,临床推广价值极高,值得患者的信赖和选择。
参考文献[1] 张新耀.全子宫切除术中腰硬联合麻醉的应用效果分析[J].基层医学论坛,2016,20(20):2764-2766.碳酸镧联合醋酸钙对维持性血液透析患者钙磷代谢的影响评价姜江,范振玲 (邯郸明仁医院血液透析室,河北邯郸 056001)摘要:目的:探究对于维持性血液透析患者钙磷代谢采用碳酸镧+醋酸钙的影响。
方法:选取2020年4月~2021年2月收治的维持性血液透析患者68例,随机分为对照组和实验组,各34例。
对照组采用碳酸镧治疗,实验组采用碳酸镧联合醋酸钙治疗,连续用药12周,比较两组临床疗效和不良反应发生情况。
结果:实验组治疗总有效率高于对照组,不良反应发生率低于对照组,差异有统计学意义(P<0.05)。
结论:碳酸镧联合醋酸钙对维持性血液透析患者有一定效果,且无不良反应,安全性较好。
关键词:碳酸镧;醋酸钙;血液透析;钙磷代谢维持性血液透析是一种利用血液透析或腹膜透析挽救生命的治疗方式,可以延长尿毒症患者生命的有效方法。
而钙磷代谢紊乱是维持性血液透析中一种常见的并发症。
钙磷代谢紊乱引起钙磷乘积升高容易引发严重的心脑血管疾病。
本研究选取维持性血液透析患者为研究对象,分析采用碳酸镧联合醋酸钙治疗维持性血液透析患者钙磷代谢的效果。
现报道如下:1资料与方法1.1 一般资料选自我院2020年4月~2021年2月治疗的维持性血液透析患者68例作为研究对象,随机分为对照组和实验组,各34例。
对照组男20例,女性14例;年龄22~68岁,平均年龄(45.7±5.2)岁;体质量42~70 kg,平均体质量(57.1±3.7) kg;透析时间3个月~5年,平均(32.2±7.2)个月。

低钙透析液对钙磷代谢紊乱和甲状旁腺素的影响发表时间:2016-03-11T12:07:23.420Z 来源:《中国综合临床》2015年12月供稿作者:王赫男[导读] 北京市平谷区医院肾内科北京100000有学者指出,随着高血压、糖尿病疾病的迅速发展,终末期肾病在全球范围中均呈现出高发趋势[1].随着疾病的进展,王赫男北京市平谷区医院肾内科北京100000【摘要】目的探讨对长期血液透析患者使用低钙透析液治疗后钙磷代谢紊乱及甲状旁腺激素改善情况.方法选取2013年10月-2014年10月来治疗的80例长期血液透析的患者进行分析,按照硬币法把患者分为实验组、对照组,各40例.给予对照组普通透析治疗,实验组低钙透析液治疗,两组均根据血钙磷水平服用含钙磷结合剂,根据IPTH 水平服用骨化三醇,比较治疗效果.结果研究发现,实验组患者与对照组患者治疗前各指标均无明显差异,P>0.05, 无统计意义;治疗6个月与12月时实验组患者血钙、血磷、钙磷乘积较试验组均有所下降,而IPTH 指标有所上升,差异P<0.05,有统计意义.结论低钙透析液可以有效减少长期透析患者的钙负荷,为含钙磷结合剂、活性维生素D的使用提供了更大的空间,从而更加有效降低血磷,但是低钙也可以刺激IPTH(甲状旁腺激素)的分泌,加重甲状旁腺功能亢进的进展,因此低钙透析液还应个体化选择. 【关键词】低钙透析液;钙磷代谢紊乱;甲状旁腺素;影响【中图分类号】R459【文献标识码】B 【文章编号】1008-6315(2015)12-1135-02有学者指出,随着高血压、糖尿病疾病的迅速发展,终末期肾病在全球范围中均呈现出高发趋势[1].随着疾病的进展,多合并有骨及矿物质代谢的异常,引起全身血管钙化,尤其冠状动脉钙化是致使终末期肾病患者死亡的重要原因目.前使用何种方式治疗可把患者临床症状明显改善是现在治疗中需重点探讨的问题.为研究对长期血液透析患者使用低钙透析液治疗后钙磷代谢紊乱及甲状旁腺激素改善情况,选取2013年10月-2014年10月来治疗的80例长期血液透析患者进行分析,现进行报告:1资料与方法1.1一般资料选取2013年10月至2014年10月来治疗的80例长期血液透析患者进行分析,按照双盲法把80例患者分为治疗组和对照组各40例.80例患者中包括男性患者47例、女性患者33例;年龄在29-85岁之间,平均年龄为(50.06±12.41)岁.按照原发病:高血压肾病患者12例、慢性肾炎患者39例、糖尿病肾病患者12例、间质性肾炎患者9例、狼疮性肾炎患者5例、其他疾病患者3例.两组患者性别、年龄、原发病均无明显差异p>0.05,有可比性,差异无统计学意义. 1.2纳入、排除标准(1)纳入标准①患者均符合WHO 制定的终末期肾病诊断标准中的有关要求[2].②患者主要治疗方式均为血液透析.③透析治疗时间均在1年以上.④对该研究均知情并积极配合研究.(2)排除标准①有心肌梗死、心绞痛或者其他脏器性疾病患者.②有严重肝胆器官或者脑血管疾病患者.③排除有严重低钙血症患者.④原发性甲状旁腺功能亢进症及曾经行甲状旁腺切除术的患者.5排除无法配合完成研究的患者.1.3治疗方法患者治疗中使用的透析仪器均为德国贝朗透析机,其中血流量在200ml/min-260ml/min之间,透析液的流量为500ml/min.(1)对照组给予对照组患者使用浓度为1.5mmol的标准钙透析液治疗.(2)实验组给予实验组40例患者使用浓度为1.25mmol/L的低钙透析液治疗.在透析治疗基础上对患者加用含钙磷结合剂碳酸钙、骨化三醇治疗.两组均连续治疗12个月,透析时间均为4h/次,3次/周.1.4观察指标(1)观察两组患者治疗6个月、12月时的血钙、血磷、钙磷乘积、甲状腺激素(IPTH)变化情况.(2)观察两组患者在治疗期间出现的不良反应,包括皮肤瘙痒、肌肉痉挛、低钙血症、低血压、心悸. 1.5统计学方法使用SPSS14.0软件分析,计量资料用(x±s)表示,并用t 检验;计数资料用x2检验;P<0.05则存在统计学意义. 2结果2.1治疗前、6个月、12月血钙、血磷、钙磷乘积、IPTH 变化分析研究发现, 实验组患者与对照组患者治疗前各指标均无明显差异,P>0.05,无统计意义; 治疗6个月与12月时实验组患者血钙、血磷、钙磷乘积、IPTH 指标均有差异, 组间差异P<0.05,有统计意义.见表1:表1治疗前、6个月、12月血钙、血磷、钙磷乘积、IPTH 变化分析(x±s)3讨论终末期肾病在临床上属于常见疾病,且随着疾病发展患者会逐渐出现骨及矿物质代谢异常、继发性甲状旁腺功能亢进,致使患者全身血管钙化,对预后及生命安全造成了严重影响.目前传统透析主要是清除血液中的可溶性小分子毒素,但无法清除中大分子毒素,故患者普遍存在甲状旁腺功能亢进症, 需服用活性维生素D治疗,而高磷血症也需服用含钙磷结合剂,而上述治疗均可引发高钙血症,故严重影响了治疗的进行.虽然目前国内可以使用碳酸镧、司维拉姆、西那卡塞等药物,但都因价格昂贵难以大规模使用.所以有学者提出把透析液钙浓度降低,尤其是对血钙较高并且无法得到有效控制的高磷血症终末期肾病患者[3]可以更多获益.现在多数学者[4]均表明了使用低钙透析液对患者治疗会把血钙水平有效降低,可减少高钙血症的发生,从而可以为活性维生素D和碳酸钙的使用提供更多的空间.然而人体内的血钙水平和甲状旁腺素有密切联系,长期使用低钙透析液治疗是否会对患者甲状旁腺素有影响以及有多大的影响仍旧是需要重点研究的课题.经临床研究证明,对终末期肾病行透析治疗的患者使用低钙透析液及含钙磷结合剂治疗会把患者钙磷乘积水平以及血磷浓度有效降低,把患者治疗过程中存在的钙磷代谢紊乱现象有效纠正.然而如患者长期单纯使用低钙透析治疗会导致患者出现一定不良反应[5].所以低钙透析治疗过程中对患者使用含钙磷结合剂、骨化三醇联合治疗会使不良反应有效改善,主要原因是两种药物联合治疗会把低血钙有效纠正,所以对患者使用低钙透析液治疗的过程中要重视含钙磷结合剂、活性维生素D的使用. 经过研究发现,实验组患者与对照组患者治疗前血钙、磷、钙磷乘积、IPTH 无明显差异,P>0.05,无统计意义;经治疗后血钙、磷、钙磷乘积均较前下降,血IPTH 却有所上升,P<0.05,有统计意义,本研究所得结果和有关学者[6]研究结果基本相符,说明使用低钙透析液联合含钙磷结合剂治疗会将患者临床症状有效改善.实验组患者皮肤瘙痒、肌肉痉挛、低钙血症、低血压、心悸发生率与对照组相比无明显差异,P>0.05,无统计意义.和有关学者[7]研究结果基本一致.以上研究反应出使用低钙透析液无明显不良反应,对改善患者生存质量有重要意义. 综上所述,把低钙透析液运用在长期透析治疗的患者会有效减轻钙负荷, 从而更大范围允许活性维生素D 及含钙磷结合剂的使用,改善骨及矿物质代谢紊乱.然而其可能使继发性甲状旁腺功能亢进发生进展,故仍需采取个体化的透析方案.参考文献[1] 孔德阳,郝建兵,赵玲,等.生理浓度钙透析液对伴低甲状旁腺素水平血液透析患者矿物质及骨代谢的影响[J].中国骨质疏松杂志,2012,18(1):17[ -20,39.2] 李涌泉,张欣洲,王康,等.低钙透析液治疗维持性血液透析患者动力缺失性骨病的临床观察[J].中国医药导报,2010,07(18):54-56. [3] 冯忖,常立欣.低钙透析液对钙磷代谢及甲状旁腺素的影响[J].中外健康文摘,2012,09(21):224-225. [4] 李佳,张以来,魏善斋,等.不同钙浓度透析液对维持性血液透析患者血甲状旁腺素及钙磷代谢的影响[J].中外医疗,2012,31(2):13-14. [5] 刘艳石,吴燕平,李月红,等.低钙透析液对维持性血液透析患者颈动脉钙化的影响[J].吉林医学,2011,32(4):654-656. [6] 胡军建,仁月运,杨靖,徐建华等.低钙透析对血液透析患者钙磷代谢紊乱和冠状动脉钙化的影响[J].透析与人工器官,2011,22(2):1-4. [7] 郭新同.低钙透析液对维持性血液透析患者钙磷代谢及甲状旁腺素的影响[J].医学信息(上旬刊),2010,23(12):4541.。


・74•黑龙江医药科学2457年4月第44卷第2期西那卡塞联合骨化三醇对维持性血液透析继发甲状旁腺功能亢进骨及钙磷代谢的影响①刘慧敏,李长红,刘中柱,王振,刘艳姝(住木斯大学附属第一,黑龙江住木斯154075)摘要:目的:观察西那卡塞联合骨化三醇对维持性血液透析患者继发甲状旁腺功能亢进(SHPT)骨及钙磷代谢的影响。
方法:选取2210-7~12于我院维持性血液透析合并SHPT的患者44例,随机分成两组,其中观察组22例,对照组22例。
对照组患者根据《活性维生素D在慢性肾脏病继发性甲旁亢中合理应用的专家共识(修订版)》,给予骨化三醇冲击治疗;观察组根据指南在骨化三醇的基&上联合西那卡塞。
观察所有患者治疗前及治疗后3个月血钙(Ca)、血磷(P)、甲状旁腺激素(iUTH)、骨特异性碱性磷酸酶(BALP)。
结果:经过治疗后,观察组的总有效率明显优于对照组的总有效率(P<4.45);治疗前对两组患者血清Ca、P、iUTH及BALP水平进行比较,无统计学差异(P>4.45);两组患者治疗后iUTH、BALP的血清水平均降低(P<4.45);观察组较对照组P、ihTH、BALP水平下降更为明显(P<4.45)。
结论:与骨化三醇相比,使用西那卡塞和骨化三醇可显著降低血清钙、磷、甲状旁腺激素和骨特异性碱性磷酸酶的水平,可以有效改善患者的矿物质及骨代谢异常,同时不良反应少,安全性好。
关键词:西那卡塞;骨化三醇;继发性甲状旁腺功能亢进症(SHPT)中图分类号:R582文献标识码:B文章编号:1003-4124(2251)45-0474-43继发性甲状旁腺功能亢进(SHPT)是终末期肾病患者最常见、最严重的并发症之一,其以甲状旁腺增生血清甲状旁腺激素(iUTH)升高为主要临床特点。
在我国尤其是对于病程长、透析龄长的透析患者,SHPT的发病率显著增加,目前已经已成为慢性肾衰竭的死亡原因之一[2]。

肾衰宁胶囊对维持性血液透析患者钙磷代谢的影响王通【期刊名称】《《上海医药》》【年(卷),期】2019(040)020【总页数】3页(P30-32)【关键词】维持性血液透析; 钙磷代谢紊乱; 肾衰宁胶囊; 肾功能【作者】王通【作者单位】江西省黎川县人民医院内科江西黎川 344600【正文语种】中文【中图分类】R692维持性血液透析是治疗终末期肾病的主要手段,能有效延长患者生存时间。
但长期治疗容易出现贫血、矿物质和骨异常以及钙磷代谢紊乱等并发症,不仅不利于治疗的维持,也会对患者预后产生一定影响[1-2]。
因此,采取积极的干预措施防治维持性血液透析相关并发症十分有必要。
肾衰宁胶囊是一种具有健脾利湿、活血化瘀、通腑降浊功能的中药制剂,在慢性肾病治疗中效果明确[3]。
本院尝试在维持性血液透析期间配合使用肾衰宁胶囊改善患者钙磷代谢,现将用药经验总结报道如下。
1 资料与方法1.1 一般资料收集2017年10月至2018年10月江西省黎川县人民医院内科收治的维持性血液透析患者64例,透析时间均在1年以上且有钙磷代谢紊乱表现,按照治疗方案不同分为观察组32例和对照组32例。
观察组男性14例,女性18例,年龄为26~72岁,平均年龄(56.71±6.55)岁,透析龄2~4年,平均(2.65±0.52)年;对照组男性15例,女性17例,年龄为28~73岁,平均年龄(57.02±6.48)岁,透析龄2~4年,平均(2.66±0.50)年。
两组患者的性别、年龄等具有可比性(P>0.05)。
所有患者均签署知情同意书。
排除:合并甲亢、贫血或长期服用影响钙磷代谢药物者;有恶性肿瘤或其他重要脏器功能障碍者;预计生存期低于1年者;依从性很差者。
1.2 方法两组患者均给予规律性透析治疗,透析期间控制饮食(低磷低蛋白)并对血压、血糖等进行对症控制。
对照组患者给予骨化三醇软胶囊[正大制药(青岛)有限公司,国药准字号H20030491,规格0.25 μg/粒]治疗:2 μg/次,冲击量口服,2次/周,连续治疗3个月。

高通量血液透析对尿毒症病人血钙血磷及甲状旁腺素影响 摘要:目的 探讨高通量血液透析(HFHD)对尿毒症患者血钙血磷及甲状旁腺素的影响。方法 选取2017年1~12月我院收治的80例尿毒症钙磷代谢异常患者,根据随机数字表法分为对照组(低通量血液透析CHD)和觀察组(HFHD),每组各40例,采集血清并检测和比较两组患者透析前后毒副代谢产物及钙磷代谢指标的变化情况。结果 与CHD组比较,HFHD组透析后β2-微球蛋白(β2-MG)及可溶性转铁蛋白受体(sTfR)水平均明显降低,差异有统计学意义(P<0.05);与CHD组比较,HFHD组透析后血清磷(P)、甲状旁腺激素(PTH)、碱性磷酸酶(AKP)水平均明显降低,差异有统计学意义(P<0.05)。结论 HFHD能有效清除尿毒症患者毒素分子,改善钙磷代谢异常状态。 关键词:高通量血液透析;尿毒症;钙磷代谢;毒素分子 [Abstract] Objective To investigate the effect of high flux hemodialysis(HFHD)on serum calcium,phosphorus and parathyroid hormone in uremic patients.Methods 80 cases of uremic patients with abnormal calcium and phosphorus metabolism were selected from January to December 2017.They were divided into control group(low flux hemodialysis CHD)and observation group(HFHD)according to random number table method.40 cases in each group were collected serum and the changes of toxic by-products and calcium and phosphorus metabolic indexes before and after dialysis were detected and compared between the two groups.Results Compared with CHD group,the levels of beta 2-microglobulin(beta 2-MG)and soluble transferrin receptor(sTfR)in HFHD group were significantly lower after dialysis(P < 0.05);compared with CHD group,the levels of serum phosphorus(P),parathyroid hormone(PTH),alkaline phosphatase(AKP)in HFHD group were significantly lower after dialysis(P < 0.05).Conclusion HFHD can effectively eliminate toxin molecules in uremic patients and improve the abnormal state of calcium and phosphorus metabolism. [Key words] High flux hemodialysis;Uremia;Calcium and phosphorus metabolism;Toxin molecule

分析高通量血液透析及高通量血液透析滤过对骨及矿物质代谢的影响摘要:目的慢性腎脏病患者钙磷代谢紊乱及骨病直接影响患者最终结局,是患者高死亡率的重要原因。
该文拟在探讨高通量血液透析及高通量血液透析滤过这两种不同的血液净化方式对尿毒症患者矿物质代谢和肾性骨病的影响。
方法35例接受高通量维持性血液透析1年以上患者,于高通量维持性血液透析滤过前,改用高通量血液透析滤过4、8、16、24周后,分别检测体重指数、血压,采血检测血肌酐、尿素氮、尿酸、白蛋白、血清钙、磷以及甲状旁腺激素水平变化,并计算尿素清除指数(Kt、V)结果35例终末期肾脏病患者高通量血液透析滤过前与高通量血液透析滤过4、8、16、24周后相比,体重指数血压、尿素氮、血肌酐、尿酸、白蛋白、Kt、V无明显的变化(P>0。
05)高通量血液透析滤过前与高通量血液透析滤过4、8、16周后比较,血清钙、血清磷、甲状旁腺激素无明显的变化(P>0。
05);高通量血液透析滤过24周后,血清磷(1、91±0。
49v1、71±0。
33)mmol·L-1及甲状旁腺激素(602、11±286。
79v471、81±252、69)ng·L-1明显下降(P<0。
05);血清钙(2、22±0。
20v2、19±0。
23)mmol·L-1水平轻度降低,但无统计学意义(P>0。
05)。
结论在终末期肾脏病患者高通量透析滤过对降低血磷水平、改善继发性甲状旁腺功能亢进较单纯高通量透析明显。
关键词:高通量血液透析;高通量血液透析滤过;血清磷;血清钙;甲状旁腺激素肾性骨病及矿物质代谢紊乱是终末期肾脏病最常见并发症,在接受维持性血液透析治疗的终末期肾脏病患者,肾性骨病及矿物质代谢紊乱患病率仍然很高,而矿物质代谢紊乱(高磷血症、高钙血症、高甲状旁腺激素)是血液透析患者猝死的独立危险因素,同时也是与心血管、感染、骨折、血管通路等病变高发病率密切相关的重要因素。
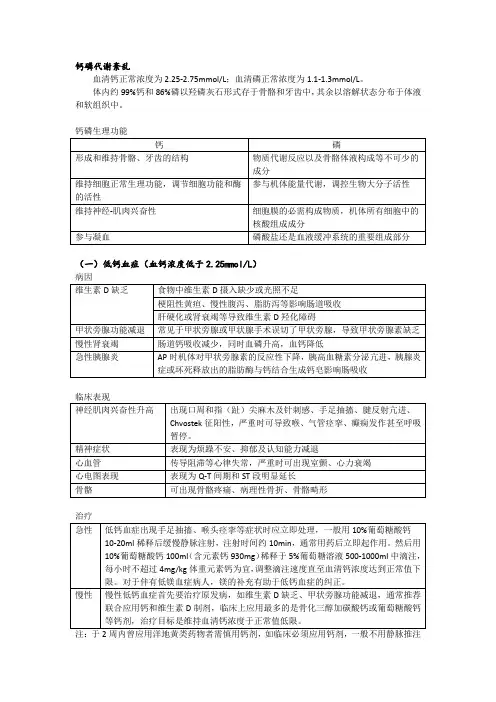
钙磷代谢紊乱
血清钙正常浓度为2.25-2.75mmol/L;血清磷正常浓度为1.1-1.3mmol/L。
体内约99%钙和86%磷以羟磷灰石形式存于骨骼和牙齿中,其余以溶解状态分布于体液和软组织中。
钙磷生理功能
(一)低钙血症(血钙浓度低于2.25mmol/L)
病因
治疗
注:于2周内曾应用洋地黄类药物者需慎用钙剂,如临床必须应用钙剂,一般不用静脉推注
而采用滴注,且应进行心脏监护。
(二)高钙血症血钙浓度大于2.75mmol/L
病因
临床表现
治疗
病因治疗:甲状旁腺功能亢进者手术切除腺瘤或增生的腺组织科彻底治愈。
降低血钙治疗
(三)低磷血症血清无机磷小于0.8mmol/L
治疗
和低镁血症以及水、酸碱代谢紊乱,维护心、肺等重要脏器功能。
(四)高磷血症(血清无机磷>1.6mmol/L)
临床表现
无特殊临床表现。
急性高磷血症可增加钙磷沉积风险,从而导致软组织及肾脏钙化,引起肾衰竭。
常继发性低钙血症。
病人可因低钙引起抽搐、心律失常、低血压等症状。
治疗
原发病防治无症状或肾功能正常的高磷血症无需特殊治疗,过量的磷可以通过肾排出。

中国乡村医药碳酸镧联合醋酸钙片对血液透析并发高磷血症患者钙磷代谢的影响冯跃华高磷血症是血液透析的终末期肾脏病患者的常见并发症,若未及时得到有效控制,对患者生存质量、生命安全影响较大[1]。
目前,加强透析、控制饮食等措施往往无法清除血磷,多需借助药物治疗,碳酸镧、醋酸钙片是治疗高磷血症的常用药,但单一药物治疗难以有效控制血磷水平[2]。
本文探讨碳酸镧联合醋酸钙片对血液透析并发高磷血症患者钙磷代谢的影响。
1 资料与方法1.1 对象与分组选取2017年11月至2018年10月我院收治的血液透析并发高磷血症患者106例。
纳入标准:透析时间>3个月,4h/次,3次/周;透析前血磷>2.00mmol/L,甲状旁腺激素(PTH)≤1000ng/L,血清钙≤2.37mmol/L;可耐受碳酸镧和醋酸钙片治疗。
排除标准:存在影响PTH、钙磷代谢水平的疾病;患有血液类疾病、重度营养不良或中重度贫血等。
本次观察经我院医学伦理委员会批准,患者均签署知情同意书。
采用随机数字表法将患者分为联合组与对照组,各53例。
联合组:男33例,女20例;年龄42~74岁;透析时间8~67个月;慢性肾炎20例(37.7%),糖尿病18例(34.0%),多囊肾15例(28.3%)。
对照组:男30例,女23例;年龄40~76岁;透析时间8~69个月;慢性肾炎22例(41.5%),糖尿病17例(32.1%),多囊肾14例(26.4%)。
两组患者基本情况接近。
1.2 治疗方法对照组口服醋酸钙片,6片/d,早1片,中2片,晚3片。
联合组在此基础上口服碳酸镧(英国Hamol L i m i t e d),其中血磷水平>2.00~2.42m m o l/L者,250mg/次,3次/d;血磷>2.42mmol/L者,500mg/次,作者单位:313000 浙江湖州市第一人民医院肾内科通信作者:冯跃华,Email:fyh3k@ 3次/d。
两组均连续治疗12周。
血液透析患者钙磷代谢紊乱及影响因素分析发表时间:2016-09-06T16:08:29.857Z 来源:《医药前沿》2016年9月第25期 作者: 王叙芬[导读] 临床上主要采用血液透析方式对慢性肾衰竭患者进行治疗,其疗效已获广大临床医师及患者的认可。
王叙芬 (四川省宜宾市第二中医医院 四川 宜宾 644000) 【摘要】 目的:探索血液透析患者的钙磷代谢紊乱情况,并对其影响因素进行分析。方法:收集我院血液透析中心接诊的110例血液透析患者,对其临床资料进行回顾性分析。收集所有患者的用药情况、化验结果及钙磷代谢情况,且对钙磷代谢紊乱的相关影响因素进行总结性分析。结果:本组110例患者的血鳞达标率为(32.73%),高磷血症者发生率显著高于DOPPS4数据(P<0.05)。血钙达标率为(42.73%),低钙血症发生率显著低于DOPPS4数据(P<0.05)。全段甲状旁腺激素达标率为(34.55%),低全段甲状旁腺激素发生率显著高于DOPPS4数据(P<0.05)。通过多因素Logistic回归分析结果显示,年龄、体质量指数、血透前血尿素水平、血透时间等因素均为高鳞血症的高度危险因素。结论:维持性血液透析患者易出现钙鳞代谢紊乱情况,发生原因主要与药物、饮食及透析等方面有关。 【关键词】 血液透析;钙磷代谢紊乱;影响因素 【中图分类号】R459.5 【文献标识码】A 【文章编号】2095-1752(2016)25-0046-02 Analysis of factors of blood calcium and phosphorus metabolism and the effects of dialysis patients Wang Xufen. Second Traditional Chinese Medicine Hospital of Yibin City, Sichuan Province, Yibin 644000, China 【Abstract】 Objective To explore the disorders of calcium and phosphorus metabolism in hemodialysis patients, and analyze theinfluencing factors. Methods 110 cases of hemodialysis patients were collected in our hospital blood dialysis center admissions, theclinical data were retrospectively analyzed. Collect medication, all patients of the test results and the metabolism of calcium andphosphorus, and related effects on calcium and phosphorus metabolism factors were retrospectively analyzed. Results Of the 110patients, the blood scale compliance rate (32.73%), hyperphosphatemia incidence was significantly higher than that of DOPPS4 (P <0.05). Calcium compliance rate (42.73%), the incidence of hypocalcemia was significantly lower than that of the DOPPS4 data (P < 0.05).Conclusion Hemodialysis patients prone to calcium metabolism disorder scale, the main causes related to drugs, diet and dialysis etc. 【Key words】 Hemodialysis; Calcium and phosphorus metabolism; Influencing factors 目前,临床上主要采用血液透析方式对慢性肾衰竭患者进行治疗,其疗效已获广大临床医师及患者的认可,而钙磷代谢紊乱则是患者治疗时的常见并发症[1-3],本研究收集2012年12月~2015年12月间我院血液透析中心接诊的110例血液透析患者进行临床研究,对其临床资料进行回顾性分析总结如下: 1.资料和方法 1.1 资料 收集2012年12月~2015年12月间我院血液透析中心接诊的110例血液透析患者进行临床研究,纳入标准:(1)110例患者均符合《内科学》中制定的相关诊断标准[4];(2)年龄≥18岁;(3)血液透析时间≥3个月,且每周进行2次及以上的透析;(4)患者及家属均签署知情同意书,且自愿参与本研究。排除标准:(1)具有老年痴呆、精神障碍等无法沟通者;(2)合并脑、心、肝等严重器官性疾病者;(3)合并严重感染、心力衰竭及恶性肿瘤等疾病者。 1.2 方法 通过横断面研究方法进行研究,调查患者的以下内容:(1)基线资料:收集患者的基线资料,包括性别、年龄、基础疾病、有无合并症与糖尿病、血液透析开始时间、每周血透时间、透析膜面积,使用磷结合剂的名称及用量,活性维生素D3使用情况。(2)通过我院自制的钙磷代谢相关知识调查问卷对患者对鳞合剂知识的了解情况与高磷饮食识别知识进行调查,其中磷合剂知识的了解情况包含3个问题,高磷饮食识别知识包含2个问题,答对则计1分,答错计为0分,所有得分相加后换算为百分制进行比较分析。通过自制的钙磷代谢相关行为调查问卷对患者的饮食行为、磷结合剂服用行为进行调查评估,其中饮食行为主要包含2个问题,磷结合剂服用行为主要包含2个问题,同时还有一个开放式问题,调查患者无法遵医嘱服药的原因。(3)收集患者的血磷、血钙、全段甲状旁腺激素水平化验结果资料。 1.3 生化指标标准 按照KDOQI指南[5]中的建议,CKD5期血透患者应维持在正常低限,血磷为1.13~1.78mmol/L,全段甲状旁腺激素为150~300pg/ml。再把患者的各指标研究结果与发达国家透析预后与实践模式(DOPPS4)[6]研究结果相比。 1.4 统计学方法 本研究数据详细记录后,纳入SPSS 20.0统计软件中进行分析,通过χ2检验法分析计数资料,以率(%)为单位,通过t检验法分析计量资料,以(x-±s)为单位,通过多因素Logistic回归分析对钙磷代谢紊乱的相关危险因素进行分析,(P<0.05)表示差异存在统计学意义。 2.结果 2.1 基线资料 本组110例患者中,其中男性患者61例,女性患者49例;最低年龄20岁,最高年龄73岁,平均年龄(58.43±16.15)岁;血液透析时间4~348个月,平均血液透析时间(57.14±38.16)个月,平均每周血透时间(11.18±1.58)个月。基础疾病:高血压肾病患者18例,糖尿病患者36例,慢性肾小球肾炎患者10例,多囊肾患者7例,间质性肾炎患者7例,其它32例。药物使用情况:用钙磷结合剂者共106例,占
96.36%;用醋酸钙者103例,占93.64%;醋酸钙与碳酸镧合用者1例,占0.91%;用碳酸镧者2例,占1.82%。其中醋酸钙服用剂量中位数为4.0g/d。用活性维生素D3者89例,占80.91%,剂量中位数为0.50μg/周。静脉用降钙素者12例,占11.2%。
2.2 血钙、血鳞及全段甲状旁腺激素达标率对比 110例患者的平均血磷水平为(1.97±0.49)mmol/L,共有36例(32.73%)患者达标,高磷血症者共67例(60.91%),其高磷血症发生率显著高于DOPPS4数据的(34.2%),(P<0.05)差异存在统计学意义。患者的平均血钙水平为(2.29±0.31)mmol/L,共有47例(42.73%)患者达标,低钙血症者共23例(20.91%),其低钙血症发生率显著低于DOPPS4数据的(12.4%),(P<0.05)差异存在统计学意义。患者的全段甲状旁腺激素水平为(196.84±174.52)pg/ml,达标率为(34.55%),低全段甲状旁腺激素患者共52例(47.27%),显著高于DOPPS4数据的(32.5%),(P<0.05)差异存在统计学意义。 3.讨论 相关研究表明,钙磷代谢紊乱和患者的心血管事件的发生及发展有着非常密切的联系,对高磷血症患者的病情进行及时有效的控制对于控制血透患者的矿物质骨代谢异常具有非常重要的临床意义[5]。本次研究结果表明,本组110例患者的血磷达标率为32.73%,血钙达标率为42.73%,全段甲状旁腺激素达标率为34.55%,同时本组患者的高磷血症、低钙血症、低全段甲状旁腺激素发生率均显著高于DOPPS4数据(P<0.05),这提示本研究中行维持性血液透析患者的钙鳞代谢紊乱情况明显较高,据分析造成该情况的原因比较多样。 临床降鳞的主要方法为口服磷结合剂,而磷的清除情况、日常饮食及使用药物等情况均会对患者的血磷控制造成影响,其中饮食控制是临床防治高磷的主要手段,本研究中经过多因素Logistic回归分析发现,年龄较低、体质量较高、血透前尿素水平较高均为高磷血症的高度危险因素,据分析主要与患者的饮食控制欠佳有关[6],主要是由于患者日常饮食时摄入太多磷所致,故应推荐患者选用低磷蛋白比饮食。同时,我国现今主要使用的磷结合剂为含钙制剂,其中又以醋酸钙最为常见[7]。本研究发现,患者的磷结合剂知识及行为评分均相对较低,患者的服用依从性较差,故导致患者的高磷血症控制情况均较差。 综上所述,维持性血液透析患者易出现钙磷代谢紊乱情况,发生原因主要与药物、饮食及透析等方面有关,临床应注意加强控制。 【参考文献】 [1]俞雨生.腹膜透析患者纠正钙磷代谢紊乱应注意的问题[J].肾脏病与透析肾移植杂志,2013,22(6):545-546. [2]王荣.腹膜透析患者如何监测和调整钙磷代谢紊乱[J].肾脏病与透析肾移植杂志,2013,22(6):543-544. [3]徐青云,程根阳.鲑鱼降钙素调节血液透析患者钙、磷代谢紊乱的临床观察[J].中国综合临床,2012,28(7):723-725. [4]曹翠云,余毅.维持性血液透析患者血管钙化与钙磷代谢紊乱[J].世界临床药物,2010,31(11):650-654. [5]薛志强,曾石养,李小利等.血液透析与腹膜透析患者钙磷代谢紊乱治疗的随访对照研究[J].中国医药导报,2011,08(30):53-57. [6]王梅.维持性血液透析患者钙磷代谢紊乱的机制与处理对策[J].中国实用内科杂志,2007,27(22):1747-1749. [7]李雷锋,李建秋,周薇薇等.透析患者血钙血磷代谢紊乱的危险因素分析[J].浙江中医药大学学报,2012,36(2):147-150.