2型糖尿病合并高血压与血管病变的关系
- 格式:doc
- 大小:5.29 KB
- 文档页数:2


SGLT2抑制剂对2型糖尿病患者的心血管保护作用心血管事件是2型糖尿病患者主要的并发症,也是其死亡的首要原因。
在2型糖尿病的治疗中,应优先选择具有心血管获益的药物。
钠-葡萄糖协同转运蛋白2抑制剂(SGLT2抑制剂)目前已应用于2型糖尿病患者的治疗,大量的临床及基础实验证实,SGLT2抑制剂不仅具有降糖作用,还能够减重、降低血压、尿酸及尿蛋白水平,改善血脂异常等,使心血管事件的相对风险降低,且不增加低血糖的风险。
本文主要针对SGLT2抑制剂对于心血管的保护作用作一综述。
标签:2型糖尿病;SGLT2抑制剂;心血管疾病2型糖尿病是以进行性胰岛素分泌缺陷或相对不足伴胰岛素抵抗从而引起血糖升高为特征的慢性非传染性疾病。
随着社会经济发展、人们生活方式的改变及人口老龄化,2型糖尿病与心血管疾病已成为全球重要的公共卫生问题,二者互相影响,互为因果。
2型糖尿病是心血管事件发生发展的主要危险因素[1],心血管并发症则更是2型糖尿病患者死亡的首要原因。
糖尿病患者与非糖尿病人群相比,发生心血管疾病的风险及死亡率增加数倍[2]。
2 型糖尿病的心血管并发症包括冠状动脉疾病、心力衰竭、心肌病变等,与其相应的危险因素包括高血糖、血脂异常、肥胖、高尿酸血症、高血压、血管内皮功能紊乱等。
目前国内外2型糖尿病防治指南均推荐,对于2型糖尿病患者,在兼顾降糖有效性的同时必须加强心血管危险因素的综合管理,优先选择具有心血管获益证据的药物,从而最大限度地降低心血管事件及死亡风险[3]。
SGLT2抑制剂是近几年倍受关注的一类新的口服降糖药,这类药物通过选择性地抑制肾脏近端小管SGLT2对葡萄糖的重吸收,促进尿糖的排泄,从而达到降低血糖及HbA1c的目的[4]。
该药除了降血糖,还具有减重、降低血压、尿酸及尿蛋白水平,改善血脂异常等作用,对2型糖尿病患者的心血管系统具有一定保护作用,由于其作用机制与传统降糖药物不同,该类药物发挥作用不依赖于胰岛素水平,且不良反应小、安全可靠,在2型糖尿病的任何阶段均可能被应用。




2型糖尿病与大血管病变
刘彩杰;孙志丹
【期刊名称】《中国误诊学杂志》
【年(卷),期】2007(7)5
【总页数】3页(P936-938)
【关键词】糖尿病;Ⅱ型;糖尿病血管病变
【作者】刘彩杰;孙志丹
【作者单位】辽宁医学院附属第一医院超声科
【正文语种】中文
【中图分类】R587.23
【相关文献】
1.2型糖尿病颈动脉内膜病变相关危险因素及与大血管病变的关系 [J], 朱凤平;唐友云;黄婷婷
2.2型糖尿病视网膜病变与大血管病变关系的研究 [J], 张纳;杨军
3.2型糖尿病颈动脉内膜病变相关危险因素及与大血管病变的关系 [J], 孙丹丹
4.2型糖尿病患者血清淀粉样蛋白A与糖尿病大血管病变的关系 [J], 臧栋
5.2型糖尿病患者总胆汁酸、甘胆酸水平及辨证分型与糖尿病大血管病变的相关性[J], 王华;陈月;陈淑雯;张顺宵;张晟;李园园
因版权原因,仅展示原文概要,查看原文内容请购买。



探讨2型糖尿病患者HbA1c水平与冠脉血管病变的关系目的探讨2型糖尿病患者糖化血红蛋白(HbA1c)水平与冠脉血管病变的关系。
方法选择60例2型糖尿病合并冠心病患者进行冠状动脉造影,其中,A 组20例,HbA1c50% 为有意义病变,将冠脉受累分为0支(狭窄小于50%病变)、1支、2支、3支病变,LM 病变。
冠状动脉狭窄长度1cm以内定为局限型狭窄病变;1~2cm者定为管状狭窄病变;病变长度≥2cm或1支血管多处病变、血管全程或大部分纤细钙化定为弥漫性病变。
1.3统计学处理应用SPSS 10.0统计软件进行统计学分析。
连续变量用均数±标准差(x±s)表示,组间比较用t检验,分类资料比较采用χ2检验。
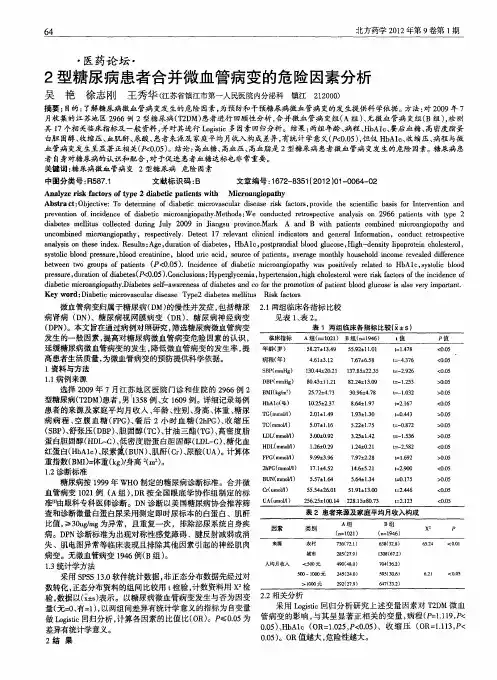
2 结果2.1两组临床资料比较经过统计学分析,两组在年龄、性别、烟酒史、心脏病家族史、高血压、脂代谢异常及心功能方面差异均无统计学意义。
2.2两组冠状动脉造影比较糖化血红蛋白值越高,血管病变程度、病变支数越多,见表1。
3 讨论随着人们生活质量的不断提高,我国冠心病、糖尿病发病率呈现逐年增长的趋势,糖尿病作为冠心病的独立、重要危险因素,越来越被医务工作者重视。
糖化血红蛋白是人体血液中红细胞内的血红蛋白与血糖结合的产物,与血糖高低成正比,不受血糖暂时波动的影响,在体内保持120d左右,可以反映患者近2~4个月的血糖控制情况。
欧洲前瞻性癌症调查研究诺福克地区组发现HbA1c 浓度每增加1%,心血管事件和全因死亡率增加20%~30%。
HbA1c促进冠心病的发生发展,其原因可能为:①HbA1c可引起胶原纤维间过度共价交联,使血管弹性减退,脆性增加,对冠状动脉粥样硬化的发生、发展起重要作用;②它可改变红细胞对氧的亲和力,使组织与细胞缺氧及血管内皮细胞缺血、缺氧或损伤,加速心脑血管并发症的形成;③还可引起血脂和血粘滞度增高,是心血管病发生的重要因素;④高血糖损伤内皮细胞,一方面通过增加内皮素的释放,减少NO、前列环素的释放,使血管舒缩能力受损,另一方面葡萄糖的直接毒性作用使内皮细胞复制减少,修复能力下降,最终导致内皮细胞损伤,促进了动脉粥样硬化的形成。

糖尿病人的降压药在2型糖尿病患者中,约有一半人合并有高血压.两病并存时,常可加速血管和微血管病变的发生和发展。
患了糖尿病又合并高血压,患者需要终身控制血糖和血压。
由于不少抗高血压药物对降糖治疗有一定的影响,所以患者要慎重选择降压药物。
患者应首选的抗高血压药物是血管紧张素转换酶抑制剂。
因为该药对糖尿病患者具有以下作用:①在发挥降压作用的同时.还可提高肌肉和脂肪对胰岛素的敏感性,这一点对使用胰岛素控制血糖的患者尤为重要。
②对糖脂代谢没有不良影响,有时还可以起到改善糖和脂肪代谢的作用。
③可抑制动脉平滑肌细胞增殖,防止动脉粥样硬化形成,减轻或逆转左心室肥厚,改善心肌功能。
④对早期糖尿病合并肾病患者可明显降低微量蛋白尿,具有保肾功能。
血管紧张素转换酶抑制剂品种较多,包括苯那普利、赖诺普利、依那普利、培哚普利、福辛普利等。
需要指出的是,这些药物有极少数患者服后可能出现干咳等副作用,停服药物后干咳症状随即消失。
如果单用血管紧张素转换酶抑制剂,血压控制未能达标时,抗高血压药联合应用也有讲究,可考虑以下三种选择。
1.联合使用血管紧张素II受体拮抗剂,常用的有氯沙坦、厄沙坦等。
这类药不影响人体对葡萄糖的耐量,具有改善胰岛不敏感性的作用。
2.联合使用钙通道阻滞剂。
在降血压的同时,不影响糖及脂质的代谢。
常用的有硝苯地平(心痛定)、尼群地平、维拉帕米(异搏定)等。
3.联合使用利尿剂,尤其是小剂量噻嗪类利尿剂,还可以减少高血压、糖尿病患者心脑血管病的发生率和死亡率。
常用的有吲达帕胺(寿比山)、双氢氯噻嗪等。
但必须注意,噻嗪类利尿剂有排钠排钾作用.易引起低血钾等副作用,一旦发生,应立即停药或补钾。
另外,糖尿病患者在服用降血压药的同时,应该加服小剂量阿司匹林,每日75—150毫克,可使心肌梗死的发生率降低36%,而脑出血的发生率并不增加。
我们强调糖尿病患者合并高血压时,不要选用β受体阻滞剂,如普萘洛尔、倍他洛尔等,这类药可抑制胰腺分泌,降低机体对胰岛素的敏感性,使葡萄糖耐量下降。
2型糖尿病患者并发周围血管病变的危险因素及与血清C肽水平的关系作者:董俊杨莉杨蓓陈浩华聂寒曹文娟来源:《中国医学创新》2020年第19期【摘要】目的:探讨2型糖尿病患者并发周围血管病变(DPVD)的危险因素及与血清C 肽水平的关系。
方法:收集2018年1月-2019年9月在本院住院的112例2型糖尿病患者的临床资料。
按照血管彩超结果,将其分为病例组(合并DPVD)64例和对照组(未合并DPVD)48例。
比较两组患者的临床资料,分析2型糖尿病患者并发DPVD的独立危险因素。
结果:两组饮酒史、DBP、BUN、Cr比较,差异均无统计学意义(P>0.05);两组的糖尿病病程、吸烟史、SBP、TC、TG、HDL、LDL-C、FBG、HbA1c、FCP、PBG、PCP比较,差异均有统计学意义(P<0.05)。
多因素logistic回归分析结果显示:糖尿病病程、TC、FBG、HbA1c是2型糖尿病患者并发DPVD的危险因素(P<0.05);FCP是2型糖尿病患者并发DPVD的保护因素(P<0.05)。
结论:糖尿病病程长、胆固醇升高、血糖升高、HbA1c升高是2型糖尿病患者并发周围血管病变的独立危险因素;FCP对糖尿病患者周围血管病变具有保护作用。
【关键词】 2型糖尿病周围血管病变危险因素[Abstract] Objective: To explore the risk factors of peripheral vascular disease (DPVD) in type 2 diabetic patients and the relationship with serum C-peptide level. Method: The clinical data of 112 patients with type 2 diabetes who were hospitalized in our hospital from January 2018 to September 2019 were collected. According to the results of color Doppler ultrasound, they were divided into case group (with DPVD) of 64 cases and control group (without DPVD) of 48 cases. The clinical data of the two groups were compared, the independent risk factors of DPVD in patients with type 2 diabetes were analyzed. Result: Compared the drinking history, DBP, BUN and Cr of the two groups, the differences were not statistically significant (P>0.05). Compared the diabetes course, smoking history, SBP, TC, TG, HDL, LDL-C, FBG, HbA1c,FCP, PBG and PCP of the two groups, the differences were statistically significant (P<0.05).Multivariate logistic regression analysis showed that diabetes course, TC, FBG and HbA1c were risk factors for DPVD in patients with type 2 diabetes (P<0.05). FCP was a protective factor for DPVD in patients with type 2 diabetes (P<0.05). Conclusion: Long duration of diabetes mellitus, elevated cholesterol, elevated blood glucose, and elevated HbA1c were independent risk factors for peripheral vascular lesions in type 2 diabetes mellitus. FCP has a protective effect on peripheral vascular lesions in diabetic patients.[Key words] Type 2 diabetes Diabetic peripheral vascular disease Risk factorsFirst-author’s address: Affiliated Hospital of Jiujiang University, Jiujiang 332000, China doi:10.3969/j.issn.1674-4985.2020.19.031糖尿病是最常見的内分泌慢性病,发病率达8%~10%。
阿托伐他汀钙对2型糖尿病合并高血压患者血脂和炎症指标的影响赵辉;陈丽华【摘要】目的探讨早期阿托伐他汀钙片干预下2型糖尿病合并高血压患者血脂水平和炎症指标的变化.方法选择2014年5月-2015年5月期间我院收治的2型糖尿病合并高血压患者130例,随机分为研究组65例与对照组65例.对照组采取常规降压及降糖药物治疗,研究组在此基础上应用阿托伐他汀钙片.观察两组患者治疗前后血脂指标、高敏C-反应蛋白(hs-CRP)、白介素-6(IL-6)及白介素-18(IL-18)变化.结果研究组治疗后胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)水平低于对照组及同组治疗前(P<0.05);两组间治疗后甘油三脂(TG)、高密度脂蛋白胆固醇(HDL-C)水平差异无统计学意义(P>0.05);治疗组hs-CRP、IL-6、IL-18水平均低于对照组及同组治疗前(P<0.05);研究组hs-CRP、IL-6、IL-18水平均低于对照组及治疗前(P<0.05).两组患者治疗期间均未出现严重不良反应.结论阿托伐他汀可以有效改善患者的血脂水平,降低炎症因子水平.【期刊名称】《宁夏医科大学学报》【年(卷),期】2015(037)012【总页数】3页(P1442-1444)【关键词】阿托伐他汀;2型糖尿病;高血压;血脂;炎症反应【作者】赵辉;陈丽华【作者单位】上海市浦东新区万祥社区卫生服务中心药剂科,上海201313;上海市浦东新区光明中医医院药剂科,上海201319【正文语种】中文【中图分类】R544.1随着人们生活方式及饮食结构的改变,2型糖尿病的发生率也呈增高趋势。
该病的病因主要是由β胰岛细胞分泌及胰岛素作用障碍所致,而炎症指标反应与免疫因素是胰岛素抵抗及细胞功能衰竭的重要原因[1]。
研究发现,2型糖尿病合并高血压患者的血脂水平及炎症反应显著高于非糖尿病患者,说明在炎症因子及血脂的作用下可以加快2型糖尿病病人的动脉粥样硬化进展[2-3],同时也表明糖尿病合并高血压患者血脂和炎症因子水平与疾病的发生与发展有关,本研究旨在探讨阿托伐他汀钙对2型糖尿病合并高血压患者血脂及炎症因子的影响。
糖尿病合并高血压患者的降血压治疗【关键词】糖尿病;高血压;降血压治疗2型糖尿病和高血压的发病率日益增加〔1,2〕。
糖尿病与高血压互为危险因素〔3〕,每年高血压患者约有2%罹患新发糖尿病〔4〕,而糖尿病患者发生高血压可高达60%〔5〕。
糖尿病与高血压均可引起大血管并发症(脑血管病变、冠状动脉粥样硬化性心脏病)、微血管并发症(视网膜病、肾病和神经病)以及脂质代谢紊乱,二者同时存在可显著增加心、脑、肾及眼底等靶器官损害。
UKPDS研究显示,糖尿病合并高血压时,血压每升高10 mmHg,糖尿病相关死亡率增加19%,心肌梗死和脑卒中发病率增加13%,外周血管疾病患病率增加30%,微血管疾病患病率增加10%〔6〕。
丹麦学者Mogensen指出(2000年)高血压与糖尿病是致命的联合,将高血压与高血糖并存者喻为“处于双倍危险境地”的人群。
对糖尿病患者积极控制其血压,具有非常重要的临床意义。
最新UKPDS研究资料显示〔7〕,严格控制糖尿病患者的血压可使全部糖尿病相关终点事件发生下降24%,降压治疗获得的益处甚至高于降糖治疗。
ADVANCE试验结果显示〔8〕,积极降压治疗可显著降低大血管与微血管复合事件的发生率。
1糖尿病合并高血压患者的目标血压UKPDS、Berl、Marshall临床数据显示〔9~11〕,将糖尿病合并高血压患者的收缩压控制在<130 mmHg,舒张压控制在<80 mmHg,可以充分改善心血管疾病和微血管病变的临床状况。
目前,JNCⅦ指南建议将糖尿病患者的血压控制在130/80 mmHg以下。
INVEST 研究显示,对于确诊糖尿病合并冠心病的患者,将收缩压控制在140 mmHg以内能够显著降低心血管疾病的风险,但如果将收缩压降至130 mmHg以下则没有额外获益,反而增加死亡率〔12〕。
ACCORD降压试验发现,与收缩压目标值<140 mmHg相比,<120 mmHg的强化降压并未降低2型糖尿病高危患者的总体心血管风险,反而增加了治疗相关性不良反应发生率〔13〕。
【关键词】 糖尿病 糖尿病正以迅猛的速度在增长,据国际糖尿病联盟统计,全世界有
近2亿糖尿病患者。我国的糖尿病人数在全球排列第二,仅次于印度,超过美国。据不完全
统计,我国目前糖尿病患者已超过3千万。而糖尿病患者因其导致的大小血管损害,是目前
中老年人致残,致死的首要原因。本文将着重对2型糖尿病合并高血压时,强化降糖或降压
所带来的益处做一综述。 1 影响糖尿病血管病变发生及发展的危险因素 1.1 血管内
皮功能紊乱 血管内皮细胞可产生多种调节血管功能的物质,对于维持血管壁的稳定性有着重
要作用。在糖尿病所致血管病变的诸多危险因素中,目前大多数学者认为,其与内皮功能受
损害密切相关。当发生糖尿病血管病变时,首先损伤的是血管平滑肌细胞的排列结构和内皮
细胞的完整性。在诸多内皮细胞活性因素参与糖尿病血管病变的形成方面,主要有内皮素、
细胞生长因子、蛋白激酶C等含量的变化。同时,2型糖尿病患者还存在高同型半胱氨酸血
症、纤维蛋白溶酶原,PPAR-1增加也是导致血管病变的影响因素。 1.2 高血压 多年来
人们已经认识到糖尿病血管并发症和高血压之间的关系,因为高血压可显著损害患者的血管
内皮功能。在糖尿病人群中,高血压对血管病变的危险性,被称为双重危险因素。糖尿病高
血压研究(HDS)结果显示:2型糖尿病合并高血压的患者,中风的危险增加2倍,急性心梗
的危险增加1倍。UKPDS结果则表明[1]:严格控制血压组较一般控制组糖尿病相关的任何
终点减少24%,脑卒中、心肌梗死、心衰等大血管事件分别降低44%、21%、56%。高危因素流
行病学(MPFIT)的12年研究表明,高血压是糖尿病患者病死率增加的一个显著的独立危险
因素(P<0.01)。 1.3 脂蛋白代谢异常 在糖尿病的脂代谢紊乱中,LDL与糖尿病关系
十分密切。这是糖尿病患者发生冠心病的主要危险因子。甘油三酯增高,影响LDL代谢,促
进LDL从A型转变为B型。还影响HDL代谢及HDL的成分,使HDL分解代谢增加,浓度下降。
还影响凝血因子并促使高凝状态的形成。糖尿病患者HDL降低和甘油三酯升高,与脂蛋白酯
酶活性降低、HDL分解伐谢增强有关。北欧辛伐他汀生存研究(4S),胆固醇和CHD复发事件
实验(CARE)等影响证实对糖尿病患者的脂代谢紊乱进行有效的治疗,可明显降低心血管事
件的发生。 1.4 胰岛素抵抗 已经证实胰岛素抵抗是引起血脂紊乱、高血糖及糖尿病患者
大血管疾病潜在危险因素,2型糖尿病患者胰岛素抵抗水平与大血管疾病发生具有明显的相
关性。即使非糖尿病患者,与胰岛素抵抗相关的高胰岛素血症也被证实是心血管疾病的危险
因素[2]。 2 高血压与糖尿病血管病变的相关性 众多的研究显示:糖尿病合并发症
35%~75%与高血压有关。糖尿病高血压与非糖尿病高血压患者比较,心血管疾病的危险性增
加2倍,终末期肾病的危险性增加5~6倍。高血压可使糖尿病死亡率增加7.2倍,对合并有
糖尿病肾病的患者,高血压可使死亡率增加37倍。[!--empirenews.page--] 高血压的存
在必然会加快糖尿病肾病的发生发展,而糖尿病的进展加速,又会引起血压的进一步升高,
从而形成恶性循环,进一步加重钠水潴留,脂类及糖的代谢异常,不仅周围血管阻力增加[3]。
在HDS(hypertension in diabetes study)研究中,对3648例2型糖尿病合并高血压患者
进行为期近5年的预防,结果显示:与非糖尿病正常血压相比,糖尿病患者心血管危险性增
加2倍,而糖尿病伴高血压患者的心血管危险性增加4倍,糖尿病患者收缩压仅升高14mmHg。
脑卒中的危险性增加200%以上,心梗危险性增加50%以上[4]。 3 高血糖与糖尿病血管
病变的相关性 众所周知,血糖控制是糖尿病治疗的核心,无论从国外的研究成果看,还
是国内的临床实践看,只有将糖尿病患者的血糖控制在正常范围或接近正常范围,才能将糖
尿病并发症降低到最低水平。其中两个最重要的研究,即DCCT和UKPDS研究。DCCT结果显
示,强化降糖治疗,微血管发生率明显下降,但对大血管影响不明显。而UKPDS[1]研究结
果则显示,通过强化控制血糖,可使糖尿病微血管和大血管并发症的发病率皆下降35%,视
网膜病变发病率下降30%。 4 目前部分干预降压治疗结果 既然高血压合并糖尿病患
者的血管事件,尤其是大血管事件发生率明显增加。那么严格控制血糖和血压是否会降低此
类患者的血管并发症呢?目前已经完成的国外的一些大样本前瞻性研究,主要观察的终点事
件是心血管事件,而且比较强调降压的作用,至于微血管与降压的关系,以及既强化降糖又
强化降压的临床研究,资料甚少,现将部分研究结果总论如下。 4.1 UKPDS[1] 此项随
机对照研究的1148例2型糖尿病伴高血压患者来自英国20个医疗中心。其结果显示,与一
般控制血压组患者相比严格控制血压组患者的糖尿病相关性死亡率显著下降32%(P=0.019)。
中风发病率也明显降低44%,微血管并发症和视网膜病发病率也显著减少。 4.2 糖尿病
合高血压的研究(HDS)[4] 本研究主要针对3648例2型糖尿病合并高血压的患者进行近5
年的研究,主要观察终点事件大血管疾病的发生情况。其结果显示,糖尿病患者收缩压每升
高14mmHg,脑卒中的危险性增加200%,心梗危险性增加50%以上。 4.3 高血压最佳治疗
(HOT)研究[5] 此项研究历时6年,纳入对象18790名,在31个国家进行,患者的平均
随访期达3.8年,其中糖尿病合并高血压组1501例,血压降低后心血管事件的减少胜于不合
并糖尿病的患者。DBP 80mmHg比90mmHg组的心血管事件明显下降约51%,心血管病死率下降
60%。 4.4 糖尿病的适度控制血压试验(ABCD)[6] 该研究将470名2型糖尿病合并高
血压患者随机分成严格控制血压组和适当控制血压组,主要观察对微血管损害情况。结果提
示:强化降压组各种慢性并发症发生率明显下降。 4.5 卡托普利预防计划(CAPPP)[7]
该项研究主要是采用开搏通进行一组预防治疗,其中观察糖尿病患者310例,结果显示与对
照组相比,可减少心血管疾病的发生(P=0.02)。同时可延缓1期糖尿病肾功能恶化。
[!--empirenews.page--] 4.6 老年收缩期高血压研究(SHEP)[8] 本项研究主要观察
60岁以上的老年收缩期高血压对心血管疾病的影响。其中观察了661名糖尿病合收缩压增高
的患者,经过有效的降压后,治疗组与对照组相比,主要心血管事件减少了34%。 总之,
糖尿病合高血压具有较复杂、多因素构成的病理生理变化,大量的国外前瞻性研究都提示,
不论是严格控制血糖还是严格控制血压都可明显降低心脑血管事件的发生和肾脏、眼底病变
的发生,而且死亡率明显降低。由此推测如能同时严格控制血压和血糖将可获得更大的收益。
因此,对于糖尿病合高血压的治疗。应该是多因素干预、综合治疗,只有积极地综合干预治
疗,才能真正预防糖尿病微血管和大血管事件的发生,从根本上提高糖尿病患者的生活质量。