细菌耐药分析1
- 格式:ppt
- 大小:10.02 MB
- 文档页数:47

XXXX年常见病原菌耐药分析1. 引言近年来,随着抗生素的广泛应用,病原菌的耐药性成为严重的公共卫生问题。
XXXX年,常见病原菌的耐药情况备受关注。
本文将对XXXX年常见病原菌的耐药性进行分析,并提出相应的对策。
2. 病原菌耐药性的现状2.1 病原菌耐药性的定义病原菌耐药性指的是病原微生物对于抗生素的抵抗能力,即使在抗生素治疗下病原菌仍然能够存活并繁殖。
2.2 XXXX年常见病原菌的耐药情况根据XXXX年的统计数据,常见的病原菌包括大肠杆菌、金黄色葡萄球菌、肺炎链球菌等。
以下是这些病原菌在XXXX年的耐药情况统计:•大肠杆菌:对某抗生素耐药率达到XX%,对另一抗生素耐药率为XX%。
•金黄色葡萄球菌:对某抗生素耐药率达到XX%,对另一抗生素耐药率为XX%。
•肺炎链球菌:对某抗生素耐药率达到XX%,对另一抗生素耐药率为XX%。
3. 耐药机制分析3.1 基因突变一些病原菌通过突变其基因来产生抗药性,从而降低抗生素的作用。
3.2 耐药基因传播一些耐药基因能够水平传播,导致整个细菌群体的耐药性增加。
3.3 使用抗生素不当滥用或过度使用抗生素会导致病原菌快速产生耐药性。
4. 影响病原菌耐药性的因素4.1 抗生素的选择和使用不同的抗生素选择和使用方式会对病原菌耐药性产生影响。
4.2 环境因素环境中存在的抗生素压力和菌群竞争等因素也会对病原菌耐药性产生影响。
4.3 人类行为人类的行为习惯,例如滥用抗生素、不正确使用抗生素等都会导致病原菌耐药性增加。
5. 对策建议5.1 加强监测和报告建立完善的病原菌耐药性监测和报告系统,及时掌握病原菌耐药情况。
5.2 合理使用抗生素加强对医生和病患的抗生素使用教育,避免滥用和不正确使用抗生素。
5.3 发展新的抗菌药物加大对新型抗生素的研发力度,以应对病原菌耐药性的挑战。
5.4 加强卫生管理加强医疗机构和公共场所的清洁管理,减少病原菌传播的机会。
6. 结论XXXX年常见病原菌的耐药性是一个严重的公共卫生问题,需要采取多方面的对策来有效应对。
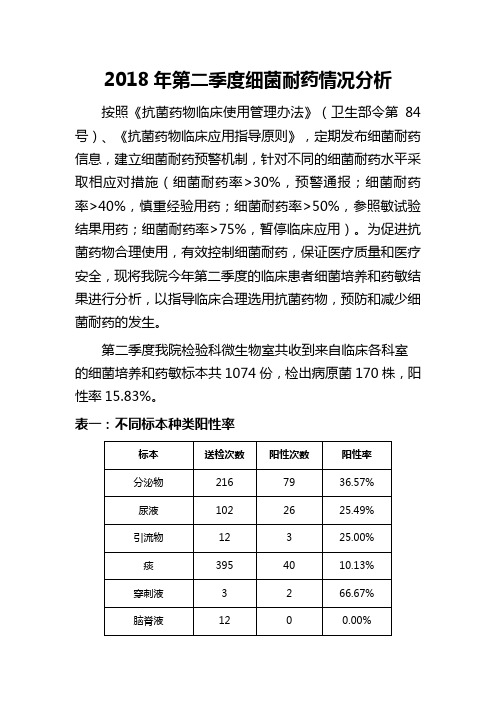
2018年第二季度细菌耐药情况分析按照《抗菌药物临床使用管理办法》(卫生部令第84号)、《抗菌药物临床应用指导原则》,定期发布细菌耐药信息,建立细菌耐药预警机制,针对不同的细菌耐药水平采取相应对措施(细菌耐药率>30%,预警通报;细菌耐药率>40%,慎重经验用药;细菌耐药率>50%,参照敏试验结果用药;细菌耐药率>75%,暂停临床应用)。
为促进抗菌药物合理使用,有效控制细菌耐药,保证医疗质量和医疗安全,现将我院今年第二季度的临床患者细菌培养和药敏结果进行分析,以指导临床合理选用抗菌药物,预防和减少细菌耐药的发生。
第二季度我院检验科微生物室共收到来自临床各科室的细菌培养和药敏标本共1074份,检出病原菌170株,阳性率15.83%。
表一:不同标本种类阳性率表二:临床检出细菌分布(1)分离率居前八位病原菌及其构成比见下表及下图:(2)痰标本检出前三位病原菌见下表:(3)血培养分离前三位细菌及其构成比见下表:(4)分泌物分离前四位细菌及其构成比见下表:(5)部分科室分离前3-5位病原菌表三:抗菌药物耐药率报告1.临床分离率较高的2种肠杆菌对常用抗菌药物耐药率(%)见下表(剔除重复菌株):注明:“*”为我院抗菌药物处方集中收载。
2.鲍曼不动杆菌和铜绿假单胞菌对抗菌药物耐药率(%)见下表(剔除重复菌株):注明:“*”为我院抗菌药物处方集中收载。
3.金黄色葡萄球菌和屎肠球菌对常用抗菌药物的耐药率(%)见下表(剔除重复菌株):注明:“*”为我院抗菌药物处方集中收载。
综合分析:根据药物耐药率的具体情况,建议临床在综合分析患者病情及送检所示菌株的结果的基础上,合理选择抗菌药物:1、左氧氟沙星(耐药率54.5%):耐药菌株有:大肠埃希菌(64.3%(27/42));不动杆菌属(66.7%(4/6));铜绿假单胞菌(50%);肺炎克雷伯菌(37.5%(3/8));屎肠球菌(25%(1/4))。

抗菌药物耐药性总结分析一、监测情况:1、革兰阳性球菌(前两位)金黄色葡萄球菌、表皮葡萄球菌对抗生素耐药见下(1)金黄色葡萄球菌对抗菌药物耐药率:耐药率超过75%:青霉素。
耐药率50-75%:红霉素。
耐药率40-50%:庆大霉素。
耐药率30-40%:复方新诺明、克林霉素。
(2)表皮葡萄球菌抗菌药物耐药率:耐药率超过75%:青霉素、红霉素、苯唑西林、复方新诺明。
耐药率50-75%:庆大霉素、四环素。
耐药率40-50%:诺氟沙星。
耐药率30-40%:左氧氟沙星、克林霉素。
2、肠杆菌和其他革兰阴性杆菌对抗生素耐药率(1)大肠埃希菌对抗生素耐药率见下:耐药率超过75%:无。
耐药率50-75%:头孢噻吩、复方新诺明、庆大霉素、头孢呋辛。
耐药率40-50%:头孢他啶、环丙沙星、头孢噻肟、头孢吡肟、妥布霉素。
耐药率30-40%:哌拉西林、哌拉西林+他唑巴坦、替卡西林、替卡西林+棒酸。
(2)肺炎克雷伯菌肺炎亚种抗生素耐药率:耐药率超过75%:阿莫西林、替卡西林、哌拉西林。
耐药率50-75%:无。
耐药率40-50%:无。
耐药率30-40%:替卡西林+棒酸。
(3)阴沟肠杆菌抗生素耐药率:耐药率超过75%:阿莫西林、阿莫西林+棒酸、头孢噻吩、头孢西丁、头孢呋辛。
耐药率50-75%:替卡西林、替卡西林+棒酸。
耐药率40-50%:哌拉西林、头孢噻肟、头孢他啶、复方新诺明、妥布霉素、庆大霉素、奈替米星、头孢吡肟。
耐药率30-40%:无。
3、假单胞菌和非发酵菌抗生素耐药见下:(1)铜绿假单菌抗生素耐药率:耐药率超过75%:氨苄西林+舒巴坦、复方新诺明。
耐药率50-75%:无。
耐药率40-50%:无。
耐药率30-40%:头孢吡肟、头孢他啶、庆大霉素。
(2)鲍曼不动杆菌抗生素耐药率:耐药率超过75%:替卡西林、氨苄西林+舒巴坦、哌拉西林、哌拉西林+他唑巴坦、替卡西林+克拉维酸、头孢他啶、头孢吡肟、环丙沙星、复方新诺明。
耐药率50-75%:阿米卡星、庆大霉素、妥布霉素。

我院的细菌耐药性分析目的:了解我院感染病人的细菌药物敏感性以指导临床合理选用抗生素。
方法:对本院近两年分离出的细菌行归类统计分析。
结果:大肠埃希菌,铜绿假单胞菌,金黄色葡萄球菌为优势菌中常见菌,优势菌中G+细菌占32.1%,G-细菌占67.9%。
耐甲氧西林金黄色葡萄球菌(MRSA)占金葡菌的64.0%,甲氧西林耐药表皮葡萄球菌(MRSE)占表葡菌的78.6%,甲氧西林耐药溶血性葡萄球菌占溶血性葡萄球菌的70%。
结论:临床应了解我院细菌对抗生素的耐药特点,掌握好适应症,科学合理选用抗生素,尽量减少和延缓我院耐药菌的发生及发展。
标签:细菌抗生素使用合理用药耐药性ABSTRACT:OBJECTIVE:To understand the drug susceptibility of bacteria in our hospital for better use of antibiotics.METHODS:We analyze 527 cases 9 classes bacteria by grouping statistics.RESULTS:Escherichia coli,Pseudomonas aeruginosa,Staphylococcus aureus are frequent bacteria in dominant.The Gram positive bacteria occupy 32.1%,and Gram-negative ones occupy 67.9%.MRSA occupy 64.0% in Staphylococcus aureus.MRSE occupy 78.6% in Staphlococcus epidermidis.CONCLUSION:The clinic should understand the characteristic of drug resistance,then grasp the adaptive symptom to use antibiotics scientificly and try to decrease and delay the development of bacteria of drug resistance in our hospital.KEY WORDS:bacteria;the use of antibiotics;the rational use of drug;the property of drug resistance细菌耐药性的产生除与自身结构有关外,抗生素的选择压力日益受到重视,了解细菌的耐药状况,合理选用抗菌药物,是减少耐药菌和细菌耐药性的根本。

细菌耐药年度分析报告引言细菌耐药性是近年来全球性的重大公共卫生问题。
耐药细菌的出现对医疗系统和患者健康产生了严重威胁。
本年度分析报告旨在对全球细菌耐药性的情况进行分析,并提供相关数据和趋势,以帮助制定有效的控制措施和治疗策略。
数据来源本报告使用世界卫生组织(WHO)和各国公共卫生部门公布的相关数据进行分析。
数据涵盖了全球范围内不同地区和不同类型的细菌耐药性情况。
主要发现1. 抗生素使用量增加全球抗生素使用量持续增加,这导致了细菌耐药性的普遍扩散。
过度使用抗生素和不合理使用抗生素是耐药性形成的重要原因之一。
2. 耐药细菌的种类和分布耐药细菌主要包括分枝杆菌属(Mycobacterium tuberculosis)、肠杆菌属(Escherichia coli)和金黄色葡萄球菌(Staphylococcus aureus)等。
这些耐药细菌广泛分布于全球各地,已经成为严重的公共卫生问题。
3. 不同地区的耐药性差异不同地区的耐药性差异较大。
一些发展中国家和地区,由于医疗设施和资源的限制,耐药性问题更加突出。
而一些发达国家,由于抗生素使用合理和医疗制度完善,耐药性问题相对较低。
4. 多重耐药性多重耐药性是指细菌对多种抗生素同时产生耐药性。
目前,多重耐药细菌已经在全球范围内普遍存在,对治疗带来了巨大的挑战。
5. 耐药性对公共卫生和经济的影响细菌耐药性不仅对公共卫生产生了严重的影响,而且对经济造成了巨大的负担。
治疗耐药细菌感染的费用高昂,并导致患者的疗效下降和长期护理的需要增加。
对策和建议为了应对细菌耐药性问题,采取以下对策和建议:1. 加强监测和报告:建立国际合作机制,加强对细菌耐药性的监测和报告,及时获取数据并对其进行分析和评估。
2. 合理使用抗生素:加强对医务人员和患者的抗生素使用管理和教育,避免过度使用和不合理使用抗生素。
3. 发展新型抗生素和治疗方案:鼓励和支持科研机构和制药公司研发新型抗生素,并加强对新抗生素的监管和使用。

2014年第三季度多重耐药菌监测情况分析与对策院感科检验科药学部2014年7-9月份共监测多重耐药感染或定植患者80例次,涉及22个科室。
检出多重耐药菌96 株(含重复送检),占全院送检有临床意义的细菌总数阳性比例的16.45%,同比上升2.22个百分点;其中院内感染多重耐药菌17株,占多耐菌株的17.71%。
一、多重耐药菌分离通报2014年7月至9月共计分离多重耐药菌71株。
主要分布在ICU、泌尿外科、呼吸内科及神经外科等。
二、前五位的多重耐药菌株标本分布表一:2014年第三季度前五位多耐菌株标本统计细菌名称标本名称痰液尿液分泌物血液引流液脓液其他金黄色葡萄球菌 3 1 15 2 1大肠埃希菌 2 10 4 2 1 1 肺炎克雷伯 9 5 3 1 凝固酶阴性葡萄球菌 11 6 3 11 鲍氏不动杆菌61三、多重耐药菌中发生院内感染科室分布表二:2014年第三季度多耐院内感染菌种及感染部位科室统计科室 菌种例数院感部位脑外 嗜麦芽窄食单胞菌 1 肺炎骨二 MRSA 1 Ⅰ类表浅切口感染 普外东 肺炎克雷伯 1 Ⅱ类表浅切口感染 普外西 肺炎克雷伯 1 Ⅱ类深部切口感染 肝胆 肺炎克雷伯 呼吸机相关性肺炎 MRSA 1 Ⅰ类深部切口感染 心胸外科 阴沟肠杆菌 1 Ⅱ类腔隙感染泌外 大肠埃希菌 3 Ⅱ类深部切口感染2例、泌尿道感染1例 肾内 肺炎克雷伯 1 肺炎 凝固酶阴性葡萄球菌 1 皮肤感染 血液肿瘤 凝固酶阴性葡萄球菌 1 败血症 神内西流感嗜血杆菌 1 下呼吸道感染 ICUCR-AB1 下呼吸道感染 肺炎克雷伯 1 下呼吸道感染 MRSA1 血管相关性感染图二、2014年第二季度与第三季度常见多耐菌院内感染检出变化2014年第二季度与第三季度常见多耐菌院内感染检出变化1234567MRSA肺炎克雷伯阴沟肠杆菌大肠埃希菌屎肠球菌CR-AB2014第二季度2014第三季度四、多重耐药菌病例用药合理性情况本季度共审核使用抗菌药物的多耐病例70份,其中用药合理病例66份,用药合理率为94.29%。
细菌耐药性检测方法1、细菌耐药表型检测:判断细菌对抗菌药物的耐药性可根据NCCLS标准,通过测量纸片扩散法、肉汤稀释法和E试验的抑菌圈直径、MIC值和IC值获得。
也可通过以下方法进行检测:(1)耐药筛选试验:以单一药物的单一浓度检测细菌的耐药性被称为耐药筛选试验,临床上常用于筛选耐甲氧西林葡萄球菌、万古霉素中介的葡萄球菌、耐万古霉素肠球菌及氨基糖苷类高水平耐药的肠球菌等。
(2)折点敏感试验:仅用特定的抗菌药物浓度(敏感、中介或耐药折点MIC),而不使用测定MIC时所用的系列对倍稀释抗生素浓度测试细菌对抗菌药物的敏感性,称为折点敏感试验. (3)双纸片协同试验:双纸片协同试验是主要用于筛选产超广谱β-内酰胺酶(ESBLs)革兰阴性杆菌的纸片琼脂扩散试验。
若指示药敏纸片在朝向阿莫西林/克拉维酸方向有抑菌圈扩大现象(协同),说明测试菌产生超广谱β—内酰胺酶(4)药敏试验的仪器化和自动化:全自动细菌鉴定及药敏分析仪如:Vitek—2、BD-Pheonix、Microscan等运用折点敏感试验的原理可半定量测定抗菌药物的MIC值。
2.β—内酰胺酶检测:主要有碘淀粉测定法(iodometric test)和头孢硝噻吩纸片法(nitrocefin test).临床常用头孢硝噻吩纸片法,β—内酰胺酶试验可快速检测流感嗜血杆菌、淋病奈瑟菌、卡他莫拉菌和肠球菌对青霉素的耐药性。
如β—内酰胺酶阳性,表示上述细菌对青霉素、氨苄西林、阿莫西林耐药;表示葡萄球菌和肠球菌对青霉素(包括氨基、羧基和脲基青霉素)耐药。
3.耐药基因检测:临床可检测的耐药基因主要有:葡萄球菌与甲氧西林耐药有关的MecA 基因,大肠埃希菌与β-内酰胺类耐药有关的blaTEM、blaSHV、blaOXA基因,肠球菌与万古霉素耐药有关的vanA、vanB、vanC、vanD基因.检测抗菌药物耐药基因的方法主要有:PCR扩增、PCR-RFLP分析、PCR—SSCP 分析、PCR-线性探针分析、生物芯片技术、自动DNA测序4.特殊耐药菌检测(1)耐甲氧西林葡萄球菌检测:对1цg苯唑西林纸片的抑菌圈直径≤10㎜,或其MIC≥4цg/ml的金黄色葡萄球菌和对1цg苯唑西林纸片的抑菌圈直径≤17㎜,或MIC≥0。
抗菌药物耐药性总结分析一、监测情况:1、革兰阳性球菌(前两位)金黄色葡萄球菌、表皮葡萄球菌对抗生素耐药见下(1)金黄色葡萄球菌对抗菌药物耐药率:耐药率超过75%:青霉素。
耐药率50-75%:红霉素。
耐药率40-50%:庆大霉素。
耐药率30-40%:复方新诺明、克林霉素。
(2)表皮葡萄球菌抗菌药物耐药率:耐药率超过75%:青霉素、红霉素、苯唑西林、复方新诺明。
耐药率50-75%:庆大霉素、四环素。
耐药率40-50%:诺氟沙星。
耐药率30-40%:左氧氟沙星、克林霉素。
2、肠杆菌和其他革兰阴性杆菌对抗生素耐药率(1)大肠埃希菌对抗生素耐药率见下:耐药率超过75%:无。
耐药率50-75%:头孢噻吩、复方新诺明、庆大霉素、头孢呋辛。
耐药率40-50%:头孢他啶、环丙沙星、头孢噻肟、头孢吡肟、妥布霉素。
耐药率30-40%:哌拉西林、哌拉西林+他唑巴坦、替卡西林、替卡西林+棒酸。
(2)肺炎克雷伯菌肺炎亚种抗生素耐药率:耐药率超过75%:阿莫西林、替卡西林、哌拉西林。
耐药率50-75%:无。
耐药率40-50%:无。
耐药率30-40%:替卡西林+棒酸。
(3)阴沟肠杆菌抗生素耐药率:耐药率超过75%:阿莫西林、阿莫西林+棒酸、头孢噻吩、头孢西丁、头孢呋辛。
耐药率50-75%:替卡西林、替卡西林+棒酸。
耐药率40-50%:哌拉西林、头孢噻肟、头孢他啶、复方新诺明、妥布霉素、庆大霉素、奈替米星、头孢吡肟。
耐药率30-40%:无。
3、假单胞菌和非发酵菌抗生素耐药见下:(1)铜绿假单菌抗生素耐药率:耐药率超过75%:氨苄西林+舒巴坦、复方新诺明。
耐药率50-75%:无。
耐药率40-50%:无。
耐药率30-40%:头孢吡肟、头孢他啶、庆大霉素。
(2)鲍曼不动杆菌抗生素耐药率:耐药率超过75%:替卡西林、氨苄西林+舒巴坦、哌拉西林、哌拉西林+他唑巴坦、替卡西林+克拉维酸、头孢他啶、头孢吡肟、环丙沙星、复方新诺明。
耐药率50-75%:阿米卡星、庆大霉素、妥布霉素。
细菌耐药情况分析与对策报告篇一:XX年我院常见致病菌耐药情况分析与对策报告龙源期刊网 .cnXX年我院常见致病菌耐药情况分析与对策报告作者:王强来源:《中国实用医药》XX年第23期【摘要】目的结合本院主要致病菌的耐药情况,探讨相关延缓细菌耐药情况发生的措施。
方法对XX年度细菌室提供的主要致病菌耐药情况进行汇总分析,参考相关法规并结合医院实际提出对策。
结果本院主要致病菌耐药情况相对较好,但仍应加强抗菌药物应用管理,减少耐药菌株的产生。
结论应利用好本院的细菌耐药情况分析,加强宣传,并结合行政手段加强抗菌药物应用的管理。
【关键词】致病菌;耐药情况;延缓措施随着广谱抗菌药物在医院的广泛应用,细菌耐药情况也日趋严重,作者通过对本院XX年度常见致病菌耐药情况的分析,按照《抗菌药物临床应用管理办法》等相关法规的要求,结合本院实际,提出相应措施延缓细菌耐药情况的发生。
1 资料与方法1. 1 一般资料本院XX年1月1日~XX年12月31日在临床送检标本中,检出病原菌2024株,其中革兰阳性球菌528株,革兰阴性杆菌1427株,真菌69株,常见致病菌及其耐酶株检出情况见表1,常见致病菌耐药情况见表2。
2 耐药情况分析2. 1 大肠埃希菌和肺炎克雷伯菌从XX年本院临床标本细菌培养结果看,革兰阴性杆菌仍是主要致病菌。
大肠埃希菌和肺炎克雷伯菌作为最常见的肠杆菌科细菌,共检出568株,占革兰阴性杆菌检出总量的40%。
对头孢菌素、氟喹诺酮类耐药是我国临床分离大肠埃希菌、肺炎克雷伯菌的主要特征,细菌对喹诺酮类的耐药率仍接近70%[1]。
从本院细菌耐药情况看,肺炎克雷伯菌好于大肠埃希菌,二者均对头孢曲松和头孢噻肟高度耐药,头孢他啶、头孢吡肟和单环β-内酰胺类氨曲南耐药率虽未超过50%,但仍应引起重视,慎重经验用药。
大肠埃希菌对喹诺酮类的环丙沙星和左氧氟沙星耐药率均超过50%,应当参照药敏结果才能考虑使用。
碳青霉烯类中的亚胺培南西司他丁和美罗培南一直对二者保持较高的敏感性,其次为头孢哌酮舒巴坦,这些药物可以作为治疗肠杆菌科细菌引起的重症感染的首选药物。