血管炎肾损害
- 格式:ppt
- 大小:5.90 MB
- 文档页数:65

IgA血管炎肾损害诊疗规范2023版IgA血管炎(IgAVaSeUIitis,IgAV)曾命名为过敏性紫瘢(Henoch-SchoMeinpurpura,HSP),是一种全身系统性的血管炎,其特征性表现为小动脉、毛细血管以及小静脉的血管壁和肾小球的中性粒细胞浸润伴IgAI沉积。
IgAV肾脏累及称为IgAV肾炎,既往称为过敏性紫瘢性肾炎,其特点表现为慢性肾小球肾炎,肾脏病理表现为,荧光染色可见IgA特异性在肾小球系膜区颗粒样沉积。
非血栓性皮肤紫瘢是最常见的表现,常位于下肢和臀部,呈对称性。
还伴有全身其他脏器受累,包括腹痛、血便、关节疼痛伴或不伴关节炎和蛋白尿、血尿等肾小球肾炎表现。
因其肾脏的组织学表现与IgA肾病相一致,提示此两种疾病可能具有相似的致病机制。
【病因与发病机制】IgAV病因不明,大部分疾病的发生多见于秋、冬季节,往往和前期感染,尤其上呼吸道感染有关。
近年研究发现,IgAV肾炎的发病机制与IgA肾病相似,血清IgA亚型IgAI分子较链区0糖基化异常(Gd-IgAI)与抗Gd-IgA1.抗体形成循环免疫复合物,导致小血管炎。
IgAV肾炎与IgA肾病在肾脏具有相同的组织学病变,肾脏均以IgA沉积为主。
补体激活在过敏性紫瘢的发病机制中也起到一定作用,尤其凝集素途径和旁路补体途径也得到广泛认识。
【病理】光镜下肾穿刺发现HSP与IgA肾病相似。
典型的肾小球病变为系膜增生性肾小球肾炎伴不同程度的新月体形成,包括系膜细胞的增生和基质的扩张,可以是局灶性,亦可为弥漫性。
在严重的病例,单核及多核细胞可浸润肾小球毛细血管丛,出现坏死现象。
有些病例新月体形成,病变从节段到周围,起始为细胞性,最终变成纤维化。
小管间质萎缩改变及间质纤维化与肾小球损伤程度相一致。
免疫荧光镜检可见IgA呈颗粒样在肾脏系膜区较广泛沉积,也可有IgG、IgM.C3备解素和纤维蛋白相关抗原的沉积。
国际儿童肾脏病理研究组将该病病理分为六类(表17-8-2-1.)o表17-8-2-1国际儿童肾脏病理研究组过敏性紫瘢性肾炎病理分型分型标准微小病变系膜增生:局灶性m系膜增生性肾炎伴少于50%新月体形成或节段病变或血栓、坏死、硬化IV 系膜增生性肾炎伴50%∙70%新月体V 系膜增生性肾炎伴75%以上新月体VI 膜增生性肾炎【临床表现】(一)肾外表现1 .皮疹IgAV的特征性皮疹发生在四肢远端、臀部及下腹部,多呈对称性分布,为出血性斑点,稍高于皮肤表面,可有痒感,1~2周后逐渐消退,常可分批出现,几乎所有患者均有此损害。

原发性小血管炎性肾损害应该做哪些检查*导读:本文向您详细介原发性小血管炎性肾损害应该做哪些检查,常用的原发性小血管炎性肾损害检查项目有哪些。
以及原发性小血管炎性肾损害如何诊断鉴别,原发性小血管炎性肾损害易混淆疾病等方面内容。
*原发性小血管炎性肾损害常见检查:常见检查:抗中性粒细胞抗体(ANGA)、尿常规、血常规、血沉、抗中性粒细胞胞质抗体、尿隐血(BLD)、尿糖(GLU)、尿比重(SG)、尿管型、尿中红细胞(RBC,BLO)*一、检查1、尿常规检查有不同程度的蛋白尿、血尿和管型尿。
2、多数病人贫血、血白细胞增多,偶见嗜酸细胞升高。
3、急性期血沉快,C反应蛋白定量超过正常。
-球蛋白常增加。
4、多数ANCA阳性,是确诊原发性小血管炎的重要依据;ANCA 可反映病变的活动性或复发,复发前约4周即可出现ANCA阳性。
5、Ccr常不同程度下降,血尿素氮、肌酐升高。
6、胸部X线多表现肺泡出血、小叶性肺炎或局限性成腔性坏死性肺炎; CT扫描可发现鼻窦或眼眶病变;B超检查显示双肾大小正常或增大。
7、争取及早肾活检可帮助诊断本病。
*以上是对于原发性小血管炎性肾损害应该做哪些检查方面内容的相关叙述,下面再来看看原发性小血管炎性肾损害应该如何鉴别诊断,原发性小血管炎性肾损害易混淆疾病。
*原发性小血管炎性肾损害如何鉴别?:*一、鉴别应注意排除Goodpasture综合征、急进性肾炎、系统性红斑狼疮、过敏性紫癜、类风湿性关节炎伴血管炎、冷球蛋白血症等病。
*温馨提示:以上内容就是为您介绍的原发性小血管炎性肾损害应该做哪些检查,原发性小血管炎性肾损害如何鉴别等方面内容,更多更详细资料请关注疾病库,或者在站内搜索“原发性小血管炎性肾损害”了解更多,希望以上内容可以帮助到大家!。



原发性小血管炎性肾损害有哪些症状?*导读:本文向您详细介绍原发性小血管炎性肾损害症状,尤其是原发性小血管炎性肾损害的早期症状,原发性小血管炎性肾损害有什么表现?得了原发性小血管炎性肾损害会怎样?以及原发性小血管炎性肾损害有哪些并发病症,原发性小血管炎性肾损害还会引起哪些疾病等方面内容。
……*原发性小血管炎性肾损害常见症状:肌肉酸痛、腹痛、低热、关节疼痛*一、症状多见于中老年,好发秋冬季节,多数病人有感冒样或药物过敏的前驱表现。
常有不规则发热、皮疹、关节痛、肌肉痛、体重下降、腹痛和消化道症状;肺与肾受累程度相一致,表现为过敏性哮喘、咯血或难以控制的肺部感染;部分病人有鼻窦炎、中耳炎及眼部表现(结膜炎、肉芽肿角膜炎、巩膜外层炎、虹膜睫状体炎和脉络膜炎等);肾脏受累早期均有血尿,约1/3呈肉眼血尿,多数伴有蛋白尿或肾病综合征,高血压不多见或较轻,半数呈急进性肾小球肾炎表现,若得到及时、有效的治疗,有的病人肾功能可能完全恢复。
*以上是对于原发性小血管炎性肾损害的症状方面内容的相关叙述,下面再看下原发性小血管炎性肾损害并发症,原发性小血管炎性肾损害还会引起哪些疾病呢?*原发性小血管炎性肾损害常见并发症:结膜炎、咯血、虹膜睫状体炎、脉络膜炎*一、并发病症常有不规则发热、皮疹、关节痛、肌肉痛、体重下降、腹痛和消化道症状;肺与肾受累程度相一致,表现为过敏性哮喘、咯血或难以控制的肺部感染;部分病人有鼻窦炎、中耳炎及眼部表现(结膜炎、肉芽肿角膜炎、巩膜外层炎、虹膜睫状体炎和脉络膜炎等)。
*温馨提示:以上就是对于原发性小血管炎性肾损害症状,原发性小血管炎性肾损害并发症方面内容的介绍,更多疾病相关资料请关注疾病库,或者在站内搜索“原发性小血管炎性肾损害”可以了解更多,希望可以帮助到您!。

肾病内科系统性血管炎引发的肾损害肾病是一种常见的疾病,其病因复杂多样。
其中,系统性血管炎是一种较为罕见但危害性较大的肾病类型。
本文将详细探讨肾病内科系统性血管炎引发的肾损害的相关内容。
1. 系统性血管炎概述系统性血管炎是一类以血管炎为主要病理改变,累及多个器官和系统的疾病。
常见的系统性血管炎包括结节性多动脉炎、遗传性出血性毛细血管扩张症等。
这些疾病具有发热、乏力、关节疼痛等常见症状,并伴随肾脏损害。
2. 肾损害的发病机制系统性血管炎引发的肾损害主要通过以下方式产生:(1) 免疫复合物沉积:在系统性血管炎的发展过程中,会形成大量的免疫复合物,这些复合物在肾脏内沉积,激活免疫炎症反应,导致肾小球损害。
(2) 血管炎:系统性血管炎累及全身多个血管,包括肾小动脉和肾小动脉,引发血管炎症反应,导致肾血管壁破坏,进而导致肾脏缺血缺氧。
(3) 自身抗体介导的损害:一些系统性血管炎患者体内存在自身抗体,这些抗体可以与肾小球内的特异抗原结合,从而破坏肾小球结构。
3. 肾损害的临床表现肾病内科系统性血管炎引发的肾损害主要表现为肾病综合征,其典型症状包括蛋白尿、血尿、水肿等。
此外,患者还可能会出现高血压、尿频、尿急等症状。
4. 诊断方法诊断肾病内科系统性血管炎引发的肾损害主要依赖以下方法:(1) 临床表现:通过患者的病史询问和体格检查,可以初步判断是否存在肾损害。
(2) 实验室检查:包括尿常规、肾功能指标、免疫学指标等。
其中,尿常规检查是最常用的初筛手段,通过检测尿液中的蛋白质和红细胞等物质,可以了解肾小球功能的情况。
(3) 影像学检查:如肾脏超声、CT等,主要用于评估肾脏的形态和结构是否受损。
(4) 肾活检:对于疑似系统性血管炎引发的肾损害患者,行肾活检可以明确病因,并指导后续治疗。
5. 治疗方法肾病内科系统性血管炎引发的肾损害治疗方法包括:(1) 抗炎治疗:通过使用糖皮质激素、免疫抑制剂等药物,抑制免疫炎症反应,减轻肾脏损害。

iga血管炎的诊断标准
Iga血管炎是一种自身免疫性疾病,主要影响小血管,导致多种器官的损害。
因为其症状和表现多样化,因此诊断上存在一定的困难。
目前,国际上通用的诊断标准是美国风湿病学会(ACR)于1990年制定的标准,包括以下六个方面:
1. 皮肤损害:包括紫癜、荨麻疹、水疱、结节等。
2. 肾脏损害:包括蛋白尿、镜下血尿、肾功能异常等。
3. 关节炎:包括关节疼痛、肿胀等。
4. 消化系统损害:包括腹痛、腹泻、便血等。
5. 神经系统损害:包括头痛、中风等。
6. 血液系统损害:包括贫血、血小板减少等。
根据ACR标准,如果患者同时存在以上两个或以上的方面的表现,且经过一定的实验室检查和影像学检查后,没有其他原因能够解释这些表现,那么就可以诊断为Iga血管炎。
除了ACR标准,还有其他一些辅助诊断方法,如:
1. 血清IgA水平:IgA是Iga血管炎的特异性指标,其水平升高可以提示可能存在该病。
2. 肾穿刺活检:对于肾脏损害明显的患者,肾穿刺活检可以明确诊断。
3. 组织学检查:对于皮肤、关节等部位的损害,进行组织学检查可以提高诊断的准确性。
4. 影像学检查:如CT、MRI等可以帮助发现内脏损害,提高诊断的准确性。
总之,Iga血管炎的诊断需要综合考虑患者的临床表现、实验室检查和影像学检查等多方面因素。
如果怀疑自己患有该病,应及时就医并进行全面检查。

小血管炎肾损害的诊断
*导读:国际上尚无统一、公认的临床诊断标准用于AASV的诊断。
……
国际上尚无统一、公认的临床诊断标准用于AASV的诊断。
目前应用最为广泛的是1990年美国风湿病学会和1994年美国ChapelHill会议关于血管炎的分类诊断标准。
值得指出的是,1990年美国风湿病学会的分类诊断标准存在一定缺陷,例如关于WG的标准过于宽松,没有将MPA和经典型结节性多动脉炎进行区分,因此还需要进一步的修订。
临床呈全身多系统受累表现时应高度怀疑本病的可能。
组织活检若见到典型的少免疫沉积性小血管炎病变,如以小血管为中心的肉芽肿形成、小血管局灶节段性纤维素样坏死则可以确诊。
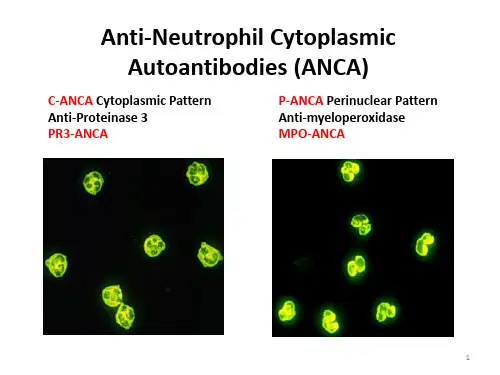
ANCA是一种以中性粒细胞和单核细胞胞浆成分为靶抗原的自身抗体,是本病的特异性血清学诊断工具,并且可以帮助监测病情活动和预测复发。
ANCA的主要检测方法包括间接免疫荧光(indirectimmunofluores cence,IIF)和酶联免疫吸附法(ELISA)。
IIF法可呈胞浆型(cANCA)和环核型(pANCA);cANCA的主要靶抗原是蛋白酶3(PR3),pANCA的主要靶抗原是髓过氧化物酶(MPO)。
欧洲14个小血管炎研究中心开展的对ANCA检测方法的评估发现:IIF法联合抗原特异性ELISA是值得推荐的。
cANCA 合并抗PR3抗体阳性或pANCA合并抗MPO抗体阳性用于诊断本病
特异性可以达到99%。


血管炎的最佳治疗方法血管炎是一种炎症性疾病,它可以影响身体各个部位的血管,包括动脉、静脉和毛细血管。
血管炎的症状包括发热、疲劳、关节疼痛、皮肤溃疡和器官损伤等,严重影响患者的生活质量。
因此,寻找血管炎的最佳治疗方法对于患者来说至关重要。
治疗血管炎的方法多种多样,包括药物治疗、手术治疗和辅助治疗等。
在选择治疗方法时,应该根据患者的具体情况和病情严重程度来综合考虑。
首先,药物治疗是治疗血管炎的主要方法之一。
激素和免疫抑制剂是常用的药物,它们可以有效控制炎症反应,减轻症状。
另外,生物制剂和靶向药物也在治疗血管炎中发挥着重要作用。
这些药物可以调节免疫系统的功能,减少炎症损伤,对于一些顽固性血管炎病例有着良好的疗效。
除了药物治疗,手术治疗也是治疗血管炎的重要手段。
对于一些严重的血管炎病例,特别是伴有器官损害的患者,手术治疗是必不可少的。
例如,对于肾脏受损的患者,可能需要进行肾脏移植手术;对于血管狭窄或闭塞的患者,可能需要进行血管成形术或血管搭桥手术。
手术治疗可以帮助患者恢复受损的器官功能,提高生活质量。
此外,辅助治疗也是治疗血管炎的重要组成部分。
针灸、推拿、理疗等中医治疗方法在一定程度上可以缓解血管炎患者的症状,改善身体状况。
心理治疗也是重要的辅助治疗手段,可以帮助患者缓解焦虑和抑郁情绪,更好地应对疾病。
总的来说,治疗血管炎的最佳方法应该是多种治疗手段综合施用。
药物治疗可以控制炎症反应,手术治疗可以修复受损的器官,辅助治疗可以改善患者的整体状况。
在治疗过程中,患者应该积极配合医生的治疗计划,定期复诊,遵医嘱用药。
同时,良好的生活习惯和心理状态也对治疗血管炎起着重要的辅助作用。
总之,针对血管炎的治疗方法需要因人而异,应该根据患者的具体情况进行个体化治疗。
医生和患者应该共同努力,合作治疗,才能更好地控制疾病,提高生活质量。
希望通过不懈的努力,能够找到更多更有效的治疗血管炎的方法,让患者能够早日康复,重拾健康。
小血管炎肾损害误、漏诊原因分析*导读:本病肾脏受累多进展迅速,常可造成不可逆的终末期肾衰竭,肺脏受累可引起大咯血而危及生命,而早期诊断、及时治疗常可使疾病缓解,病人的预后可以得到明显的改善。
因此,早期诊断是改善病人预后的关键。
……
由于本病为多脏器受累的系统性疾病,其临床表现复杂多样,特别是在疾病的早期许多患者以发热、消瘦、乏力等非特异性表现为主,使得临床诊断比较困难;但同时也在一定程度上反映了临床医生对这一疾病认识不足。
许多以肾功能不全就诊的患者被误诊为慢性肾功能衰竭,从而失去免疫抑制治疗的机会;肺脏受累在影像学上可表现为阴影、结节和空洞,这些常常被误诊为感染、结核甚至肿瘤,表现为肺间质病变者则往往误诊为特发性肺间质纤维化;消化系统、神经系统以及眼、耳、鼻、上呼吸道的受累最容易被忽视,特别是一些病人的早期表现为眼、耳、鼻受累时,临床上往往不容易想到 AASV 的诊断,从而导致误漏诊现象的发生。
对北京大学第一医院 1997~2004年间诊断的近 500例 AA SV 患者的分析发现:40%以上的患者在发病 6个月以后才得以确诊,10%以上的患者则延误 1 年以上。
本病肾脏受累多进展迅速,常可造成不可逆的终末期肾衰竭,肺脏受累可引起大咯血而危及生命,
而早期诊断、及时治疗常可使疾病缓解,病人的预后可以得到明显的改善。
因此,早期诊断是改善病人预后的关键。
原发性小血管炎性肾损害知识扩展*导读:由此可见,原发性小血管炎引起的肾损害在我国并非罕见,是造成急性肾衰竭原因之一。
……原发性小血管炎主要包括WG、CSS及MPA,肾脏是最常见的、致死性的受累部位,呈节段性坏死性肾小球肾炎,常伴新月体形成,免疫荧光无明显所见。
英国ANCA阳性小血管炎的发病率为1/2000,仅次于类风湿性关节炎。
在我国ANCA相关小血管炎引起的新月体肾炎报道日益增多。
此病好发于中、老年男性,临床上有发热、消瘦、肌肉痛、关节痛、皮疹、听力下降、结膜炎、外周神经炎、贫血、睾丸痛及体重下降等非特异性症状。
本组发病年龄45岁~76岁,男女比例为10∶2,不规则发热(4/12)33.3%,皮疹(2/12)16.7%、关节痛(5/12)41.7%,肌痛(3/12)25%、消化道症状(4/12)33.3%,眼结膜炎(2/12)16.7%、外周神经炎(2/12)16.7%,贫血(4/12)33.3%,体重下降41.7%,与国内、外文献报告一致。
在肾外表现中最值得注意的是肺部病变,仅次于肾,本组呼吸道症状为(8/12)66.7%,表现为咳嗽、咯血、咯痰,重者因肺泡广泛出血而发生呼吸衰竭。
胸片示:阴影、结节和空洞,易误诊为感染、肿瘤和结核;弥漫性肺泡毛细血管炎易误诊为感染、肺水肿。
文献报道,80%原发性小血管炎有肾脏受累的临床表现,但病理学检查则几乎100%有肾脏受累,本组临床上有(10/12)83.3%肾脏受累,临床表现为血尿、蛋白尿、肾功能进行性损害,病理表现为Ⅲ型和Ⅳ型新月体肾炎,部分入球小动脉纤维素样坏死,毛细血管襻局灶节段性纤维素样坏死。
治疗转归:本组完全缓解(7/12)58.3%,有效(3/12)25%,无效(2/12)16.7%,有效生存率达83.3%。
近年来国内外研究表明,肾上腺皮质激素加细胞毒药物联合用药明显提高了患者的生存率,MPA的1年存活率达80%~100%,5年存活率达70%~80%。
ANCA相关血管炎肾损害的临床及治疗研究的开题报告一、研究背景和意义ANCA相关血管炎是一种自身免疫性疾病,常累及肾脏,导致肾功能丧失及慢性肾病。
随着诊断及治疗技术的进步,目前对于ANCA相关血管炎患者肾损害的治疗方案也得到了较大的改观。
但对于不同类型及严重程度的ANCA相关血管炎,其肾损害的临床表现及治疗疗效具有较大的差异。
因此,深入研究ANCA相关血管炎肾损害的临床表现、影响因素及治疗方案,将对于该病的诊断及治疗提供重要的参考,提高治疗效果,减少不必要的肾脏损伤,从而呈现出重要的临床意义。
二、研究内容本次研究将重点探讨ANCA相关血管炎肾损害的临床表现及治疗方案。
具体包含以下几个方面的内容:1. ANCA相关血管炎患者肾损害的临床表现及分级2. 分析ANCA相关血管炎肾损害的影响因素3. 探究不同治疗方案对于ANCA相关血管炎肾损害的治疗效果差异三、研究方法1. 研究对象:收集符合ANCA相关血管炎诊断标准的患者,并根据肾损害分级标准进行分层。
2. 数据采集:采用问卷调查、临床表现记录等方法,收集患者的基础资料、临床表现及治疗方案。
3. 数据分析:采用SPSS软件进行数据处理和统计分析,比较不同组别之间各项指标的差异性。
四、研究预期成果1. 探明ANCA相关血管炎患者肾损害的临床表现及影响因素。
2. 比较不同治疗方案对于ANCA相关血管炎肾损害的治疗效果差异。
3. 提出针对不同类型及严重程度ANCA相关血管炎患者肾损害的个体化治疗方案,提高治疗效果。
五、论文结构1. 绪论:介绍ANCA相关血管炎的病理生理特点、肾损害的相关背景及国内外研究现状。
2. 方法:详细介绍研究的对象、数据采集及数据分析方法。
3. 结果:对收集到的数据进行整理和分析,并叙述结果。
4. 讨论:根据结果,深入探讨ANCA相关血管炎肾损害的临床表现及治疗方案,提出相应的对策。
5. 结论:对研究的结果进行总结,并阐述此研究的意义及未来可能的研究方向。