中心静脉导管置入术
- 格式:doc
- 大小:23.50 KB
- 文档页数:2





经患者外周静脉置入中心静脉导管(PICC)是一种新的静脉输液技术。
留置时间长,并发症少,可避免反复静脉穿刺带来的痛苦,减少某些药物渗出所致的静脉炎、静脉硬化,目前已广泛应用于临床。
PICC成本高,如置管失败,或置管后护理不当,会给患者造成躯体痛苦及经济损失,因此如何提高PICC置管成功率及其维护质量,减少并发症,是PICC专科护士研究重点。
现将我们在临床实践中的应用体会总结如下。
1 PICC置管1.1置管前宣教与患者及家属讲解置管的优势、操作过程、可能发生的并发症及费用情况,使患者及家属对置管心中有数,消除紧张心理,配合置管,并签署PICC置管同意书。
1.2合理选择穿刺部位首选贵要静脉,其直、短且静脉瓣少。
其次为肘正中静脉、头静脉。
左侧的静脉路径较右侧长、弯曲,插管时难度较大且容易损伤血管内膜,故穿刺最好选择右侧肢体。
最佳穿刺点为肘窝下两横指处,穿刺点过高可能损伤神经及淋巴管,穿刺点过低则血管相对较细,易引起血流障碍和机械性静脉炎等并发症。
1.3选择合适型号的导管根据患者的具体情况及治疗需要,选择合适型号的导管。
接触导管前尽量将手套上的滑石粉冲洗干净。
1.4置管注意事项置管前将患者床头抬高15度。
当导管送至腋静脉时需要让患者头部转向置管侧,下颌尽量贴近肩峰,低于置管侧锁骨下窝,或让助手协助用手压迫置管侧的颈静脉,防止导管向上进入颈静脉。
选择贵要静脉置管时,手臂外展90度为宜,选择头静脉置管时,手臂外展与身体角度小于30度,摆放体位合适,可减少导管异位几率。
穿刺时严禁来回探测血管,以免对血管内膜造成机械性损伤。
1.5避免PICC尖端异位导管进入静脉后不能准确进入上腔静脉的中下1/3处,即导管异位。
导管异位会引起血液不畅,并发深静脉血栓;导管尖端进入右心房会引起心律失常、损伤心肌或瓣膜,甚至发生心包填塞。
为此,PICC置管后我科均进行DR胸片检查,确定导管尖端位置,一旦发现PICC尖端异位,立即处理,避免并发症的发生。
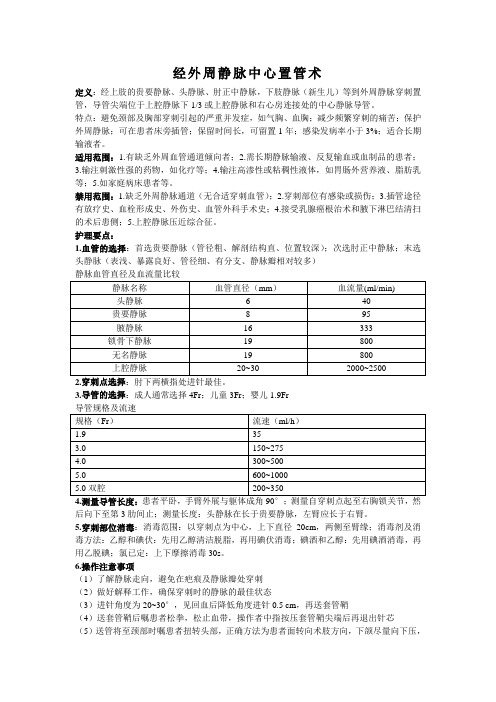
经外周静脉中心置管术定义:经上肢的贵要静脉、头静脉、肘正中静脉,下肢静脉(新生儿)等到外周静脉穿刺置管,导管尖端位于上腔静脉下1/3或上腔静脉和右心房连接处的中心静脉导管。
特点:避免颈部及胸部穿刺引起的严重并发症,如气胸、血胸;减少频繁穿刺的痛苦;保护外周静脉;可在患者床旁插管;保留时间长,可留置1年;感染发病率小于3%;适合长期输液者。
适用范围:1.有缺乏外周血管通道倾向者;2.需长期静脉输液、反复输血或血制品的患者;3.输注刺激性强的药物,如化疗等;4.输注高渗性或粘稠性液体,如胃肠外营养液、脂肪乳等;5.如家庭病床患者等。
禁用范围:1.缺乏外周静脉通道(无合适穿刺血管);2.穿刺部位有感染或损伤;3.插管途径有放疗史、血栓形成史、外伤史、血管外科手术史;4.接受乳腺癌根治术和腋下淋巴结清扫的术后患侧;5.上腔静脉压近综合征。
护理要点:1.血管的选择:首选贵要静脉(管径粗、解剖结构直、位置较深);次选肘正中静脉;末选头静脉(表浅、暴露良好、管径细、有分支、静脉瓣相对较多)2.穿刺点选择:肘下两横指处进针最佳。
3.导管的选择:成人通常选择4Fr;儿童3Fr;婴儿1.9Fr4.测量导管长度:患者平卧,手臂外展与躯体成角90°;测量自穿刺点起至右胸锁关节,然后向下至第3肋间止;测量长度:头静脉在长于贵要静脉,左臂应长于右臂。
5.穿刺部位消毒:消毒范围:以穿刺点为中心,上下直径20cm,两侧至臂缘;消毒剂及消毒方法:乙醇和碘伏:先用乙醇清洁脱脂,再用碘伏消毒;碘酒和乙醇:先用碘酒消毒,再用乙脱碘;氯已定:上下摩擦消毒30s。
6.操作注意事项(1)了解静脉走向,避免在疤痕及静脉瓣处穿刺(2)做好解释工作,确保穿刺时的静脉的最佳状态(3)进针角度为20~30°,见回血后降低角度进针0.5 cm,再送套管鞘(4)送套管鞘后嘱患者松拳,松止血带,操作者中指按压套管鞘尖端后再退出针芯(5)送管将至颈部时嘱患者扭转头部,正确方法为患者面转向术肢方向,下颌尽量向下压,阻止导管进入颈静脉。
中心静脉导管置入技术操作流程及评分标准中心静脉导管置入技术(Central Venous Catheterization, CVC)是一项常见的内科手术,主要用于输液、输血、监测中心静脉压力、给药等需要长期静脉通路的治疗。
本文将详细介绍中心静脉导管置入技术的操作流程及评分标准。
一、术前准备在进行中心静脉导管置入手术之前,需要进行详细的术前准备工作:1. 确认手术指征:根据患者的病情和治疗需要,确定是否需要进行中心静脉导管置入手术。
2. 选择置管途径:常用的中心静脉置管途径有锁骨下静脉、颈内静脉和股静脉等,根据患者的具体情况选择合适的途径。
3. 严格消毒操作:对手术所需仪器、材料进行高效消毒,保证手术过程的无菌环境。
4. 术前交代:向患者充分解释手术的目的、过程和可能的风险,并取得患者的知情同意。
二、手术操作中心静脉导管置入手术的具体操作步骤如下:1. 无菌操作患者术前准备完毕后,医务人员需要进行无菌操作,包括佩戴手术帽、口罩、手术衣和手术手套等,以减少手术部位的感染风险。
2. 局部麻醉对置管部位进行局部麻醉,常用的方法有皮下注射麻醉剂或局麻药浸润。
3. 穿刺置管在局麻后,医务人员应按照所选择的置管途径,使用穿刺针或导丝逐层穿刺、置入导管。
穿刺刺入皮肤后,医务人员需切口,将导管插入并推进到合适的位置。
4. 确认置管位置置管后,医务人员需要通过X线或超声等技术,确认导管的正确位置,以避免发生血管穿孔或误置的情况。
5. 固定导管确认导管位置正确后,医务人员需要将导管固定在皮肤上,避免误移或掉落。
6. 围手术期护理手术完成后,对患者的手术部位进行干净敷料包扎,并加强对患者的周密监测,以及及时处理可能发生的并发症。
三、评分标准中心静脉导管置入技术的评分标准通常包括以下几个方面:1. 操作流程:评估医务人员在手术过程中是否按照操作规范和标准流程进行操作。
2. 置管成功率:评估导管置入的成功率,即导管成功插入到适当的位置的比例。
胸腔内中心静脉导管置入术
我国每年约有672万胸腔积液患者,恶性胸腔积液占282%,其具有积液生长迅速、代谢旺盛等特点[1]。
可直接影响呼吸循环功能而危及生命。
因此,控制胸腔积液生长是提高生活质量和延长生命的重要治疗措施。
宣化钢铁公司职工医院自2003年9月~2007年2月采用胸腔内中心静脉导管置入术并腔内灌注白介素-2及顺铂治疗肺癌合并恶性胸腔积液,疗效显著,现报告如下。
1 资料与方法1 1 一般资料本组122例患者,其中男84例,女38例;男女之比为2∶1,年龄最大76岁,最小41岁,平均585岁,均由痰、纤维支气管镜、肺活检或淋巴结活检病理确诊为肺癌,并经胸腔积液病理和(或)胸膜活检病理查到癌细胞,其中腺癌84例,鳞癌23例,小细胞未分化癌6例,鳞腺癌9例;均经胸部X 线及B超检查证实胸腔积液并计算积液量,积液在第4前肋以下者为少量,超过第2前肋者为大量,介于两者之间为中等量。
其中大量胸腔积液101例,中等量胸腔积液11例,均有不同程度的呼吸困难。
患者除常规查体及实验室检查外,详细记录胸腔内注药前后的症状体征,每7天做1次胸腔B超和(或)X线检查,观察胸腔积液变化,4周后全面查体并评价疗效。
1 2 治疗方法采用Seldinger技术,即采用胸腔穿刺并胸腔内中心静脉导管置入术,材料采用美国Arrow公司生产的一次性中心静脉导管置入器(central venous catheterization set),选取B超定位液面最深处,一般在胸腔积液侧肩胛线第8~10肋间为穿刺点,穿刺成功后经导引钢丝将硅胶导管置入胸腔,无菌贴膜覆盖穿刺点,局部固定于皮肤,末端用肝素帽封管。
给药方法:尽可能排净胸腔积液后以生理盐水20~40 ml溶解白细胞介素-2 100~200万u和顺铂20~40 mg经引流管注入胸腔,并加用利多卡因5~10 ml 胸腔内注射以减轻胸膜疼痛,注药后1~2 h内每15 min变换一次体位,如平卧、左右侧卧、头低位或站立位以便药物在胸腔内分布均匀。
每周1次,连续2~3周,重复给药次数应根据疗效或病情需要以及患者的骨髓功能等而定。
留置导管穿刺处每天消毒1次。
2 结果2 1 疗效判定标准治疗122例患者,采用Millar标准评价疗效,即完全缓解(CR):胸腔积液消失,持续4周以上;部分缓解(PR):胸腔积液减少1个数量级(如大量→中等量,或从中等量→小量),持续4周以上;无效(NC):胸腔积液无明显变化,持续4周以上;进展(PD):胸腔积液增多,或出现新病灶。
有效率为CR+PR。
2 2 治疗效果治疗122例,胸腔积液均有不同程度减少。
其中CR 73例,PR 28例,NC 13例,PD 8例。
有效率828%;患者呼吸困难、胸闷、气短等症状明显改善,胸腔积液稀薄,胸腔积液颜色变浅,由血性逐渐转为淡黄色,部分呈网状,胸膜粘连肥厚。
2 3 不良反应主要不良反应为胸痛和发热,胸痛多能耐受,无需特殊治疗,2~3天后胸痛即缓解。
发热者体温多在38 ℃左右,经服用水杨酸类药物退热可缓解,其他如胃肠道反应和骨髓抑制,经止吐和升白细胞药物治疗可改善。
3 讨论恶性胸腔积液是癌症患者的常见并发症,多数属于疾病进展或复发的结果,也可作为癌症患者的首发临床表现。
恶性胸腔积液最常见原因以肺癌(约占35%)、乳腺癌(约占20%)、淋巴瘤和白血病(约占20%)常见,肺癌胸膜转移中腺癌发生率最高,本组患者腺癌占688%,与报道相符[2]。
由于继发于肺癌的恶性胸腔积液患者平均生存期为2 2个月,故针对胸腔积液的治疗是整个治疗中重要的组成部分,单纯胸腔排液治疗多数患者胸腔积液迅速增加,且反复胸腔穿刺常导致蛋白质丢失,并增加气胸、胸腔感染和形成多房性积液的危险。
因此,尽可能排除胸腔内液体,使肺得到充分膨胀,并同时行胸腔内化疗,可望胸腔积液得到长期控制。
笔者采用中心静脉导管经皮胸腔内置入术并腔内注入生物制剂及化疗药物,避免了既往反复胸穿的麻烦和给患者造成不必要的痛苦,又能避免每次抽大量胸腔积液而发生并发症的可能,还可最大限度将胸腔积液排净,以保证药物在胸腔内的有效浓度以及脏、壁层胸膜充分接触,为胸膜粘连创造条件。
这样不仅可以提高患者的生活质量,
还可降低健康护理系统的开支,且疗效满意,值得临床推广。
重组人白介素-2是一种淋巴因子,能诱导细胞毒性T细胞、自然杀伤细胞和淋巴因子激活的杀伤细胞(LAK)增殖,并使其杀伤活性增强,进而清除体内抗体和干扰素的分泌,它是机体免疫应答的核心物质,是一种免疫调节剂。
其作用机制为产生化学性炎症,胸膜粘连、胸膜腔闭塞导致控制胸腔积液;顺铂于20世纪70年代初以一种新型抗癌药被推荐用于临床,为细胞周期非特异性药物,它具有类似烷化剂双功能基团的作用,与细胞内亲核基团结合,改变其正常复制模板的功能,引起DNA复制障碍,从而抑制癌细胞分裂。
其有效病种不断扩大,目前已成为治疗恶性肿瘤应用最广的化疗药物[3]。
本组资料表明,胸腔内灌注重组人白介素-2及顺铂具有很好抑制癌性胸腔积液的作用,其完全缓解率598%,有效率827%。
不良反应有发热、胸痛及胃肠道反应,经对症处理可缓解,患者多能耐受,值得临床推广。