皮肤组织病理的基本变化
- 格式:ppt
- 大小:8.62 MB
- 文档页数:153

基本病理过程:(basic pathological prodess)只在多种疾病过程中可能出现的共同,成套的功能,代谢,结构的变化。
疾病(disease):在一定条件下受病因的损害作用,因机制自稳调节紊乱而发生的异常生命活动、过程。
脑死亡(brain death):全脑功能不可逆的永久性丧失。
低容量性低钠血症(hypovolemic hyponatremia):失钠>失水,血清钠浓度<130 mmol/L,血浆渗透压<280 mmol/L,伴有细胞外液量减少的低钠血症,也称低渗性脱水。
低容量性高钠血症(hypovolemic hypernatremia):失水>失钠,血清钠浓度>l50 mmol/L,血浆渗透压>310 mOsm/L。
细胞外液量和细胞内液量均减少又称高渗性脱水等渗性脱水(isotonic dehydration):失水=失钠,血钠浓度仍维持在130~150 mmol/L,渗透压仍保持在280~310 mOsm/L,细胞外液减少为主。
水肿(Edema):指过多的液体在组织间隙或体腔中积聚。
过多的液体在体腔内积聚又称为积水(hydrops)有全身性水肿和局部性水肿。
脱水(Dehydration):指体液的明显减少(体液丢失量>体重的2%以上),并出现一系列机能和代谢变化的一种病理过程。
凹陷性水肿(pitting edema):当皮下组织有过多液体集聚时,皮肤肿胀,弹性变差,皱纹变浅,用手按压有明显凹痕。
隐性水肿(recessive edema):全身性水肿病人再出现凹陷前就有明显组织液的增加,并可多大原体重的10%。
缺氧((hypoxia):因供养减少或利用氧障碍而引起细胞代谢,功能,结构功能的异常变化病理过程。
发绀(cyanosis):当毛细血管血液中脱氧血红蛋白的平均浓度超过5g/dL时,皮肤和黏膜呈青紫色。
肠源性发绀(enterogenous cyanosis):食用大量含硝酸盐的腌菜后,经肠道细菌将硝酸盐还原为亚硝酸盐,后者吸收导致高铁血红蛋白血症,高铁血红蛋白血症呈棕褐色,患者因此显紫绀。


皮肤病理学
皮肤病理学是皮肤病学的一个分支,主要研究皮肤疾病的病因、发病机制、病理变化和诊断方法。
皮肤病理学通过观察皮肤组织结构和细胞形态的变化,为皮肤科医生提供诊断依据,有助于确定皮肤疾病的性质、严重程度和治疗方法。
皮肤病理学的研究范围广泛,包括皮肤肿瘤和非肿瘤性疾病。
皮肤肿瘤是指发生在皮肤上的恶性肿瘤,如鳞状细胞癌、恶性黑色素瘤等。
非肿瘤性疾病则包括感染性皮肤病、炎症性皮肤病、代谢性皮肤病等。
在皮肤病理学中,病理变化是指皮肤疾病的组织学和细胞形态学改变。
常见的病理变化包括表皮角化过度、角化不全、棘层肥厚、海绵形成等。
这些病理变化可以表现为各种皮肤病的特点,有助于皮肤科医生进行诊断。
皮肤病理检查是皮肤病理学的重要应用之一。
通过皮肤病理检查,可以观察到肉眼无法看到的皮肤深层病变,从而对疾病性质做出更准确的判断。
皮肤病理检查对于疑难少见病例尤其重要,可以提供诊断线索,指导治疗和评估预后。
皮肤病理学是皮肤病学的重要组成部分,通过研究皮肤疾病的病理变化和诊断方法,为皮肤科医生提供重要的诊断依据和治疗指导。

第二章损伤的修复肉芽组织的形态功能:肉芽组织由新薄壁的毛细血管以及增生的成纤维细胞构成,并伴有炎性细胞的浸润,肉眼表现为鲜红色,颗粒状,柔软湿润,形似鲜嫩的肉芽故而得名。
光镜下有成纤维细胞和毛细血管组成,常伴有多少不等的炎性细胞。
主要功能有1抗感染保护创面,2填补创口及其他组织缺损,3机化包裹坏死,血栓,炎性渗出物及其他物质。
肉芽组织的作用及结局:作用:1抗感染保护创面,2填补创口及其他组织缺损,3机化包裹坏死,血栓,炎性渗出物及其他物质。
结局:肉芽组织在组织损伤后2~3天内即可出现,自下而上或从周围乡中心生长推进,填补创口或机化异物。
随着时间的推移,肉芽组织按其生长的先后顺序,逐渐成熟。
其主要形态标志为:水分逐渐吸收;炎性细胞减少并逐渐消失;毛细血管闭塞、数目减少。
最终肉芽组织成熟为纤维结缔组织并转变为瘢痕组织。
瘢痕组织:指肉芽组织经改建成熟形成的纤维结缔组织。
此时组织由大量平行或交错分布的胶原纤维束组成。
纤维细胞稀少,组织内血管减少。
大体呈收缩状态,苍白或灰白半透明状质地坚韧缺乏弹性。
作用:①填补创口缺损,保持组织器官完整性②保持组织器官的坚固性。
虽然没有正常皮肤抗拉力强,但比肉芽组织的抗拉力强很多,因此这种填补及连接相当牢固。
对机体不利:瘢痕收缩,瘢痕收缩不同于创口的早期收缩,而是瘢痕在后期由于水分的显著减少所引起的体积变小,肌成纤维细胞收缩引起整个瘢痕的收缩。
由于瘢痕坚韧又缺乏弹性,加上瘢痕收缩可引起器官变形及功能障碍,所以发生在关节附近和重要脏器的瘢痕,常引起关节痉挛或活动受限,如在消化道、泌尿道等腔室器官则引起管腔狭窄,在关节附近则引起运动障碍。
瘢痕性粘连,发生在器官之间或器官与体腔壁之间的瘢痕性粘连,常不同程度地影响其功能。
如器官内广泛损伤后发生广泛纤维化、玻璃样变,则导致器官硬化。
瘢痕组织过度增生,又称“肥大性瘢痕”。
如果这种肥大性瘢痕突出于皮肤表面,并超过原有损伤范围向四周不规则扩散张,称为“瘢痕疙瘩(keloid)”又名“蟹足肿”。

⽪肤组织的基本病理变化第⼗⼆章⽪肤组织病理的基本变化考点:1、表⽪基本病理变化1.⾓化过度:⾓质层异常过度增厚。
可以是绝对的,也可以是相对的。
见于扁平苔藓、掌跖⾓化病、鱼鳞病等。
2.⾓化不全:⾓质层内仍有残留的细胞核,常伴颗粒层变薄或消失。
见于银屑病等。
3.⾓化不良:表⽪或附属器个别⾓质形成细胞未⾄⾓质层即显⽰过早⾓化。
良性疾病中可见于⽑囊⾓化病、病毒感染等,恶性疾病中最常见于鳞状细胞癌,其⾓化不良细胞可呈同⼼性排列,接近中⼼部逐渐出现⾓化,称⾓珠。
4.颗粒层增厚:指颗粒层变厚,因细胞增⽣和(或)肥⼤所致。
见于慢性单纯性苔藓、扁平苔藓等。
5.棘层肥厚:指表⽪棘细胞层增厚,常伴有表⽪突延长或增宽,⼀般由棘层细胞数⽬增多所致,由细胞体积增⼤所致者称假性棘层肥厚。
见于银屑病及慢性⽪炎等。
6.乳头瘤样增⽣:指真⽪乳头体不规则的向上增⽣,往往表⽪本⾝也出现不规则增⽣,使表⽪呈不规则的波浪状。
见于⿊棘⽪病、⽪脂腺痣等。
7.疣状增⽣:指表⽪⾓化过度、颗粒层增厚、棘层肥厚和乳头瘤样增⽣四种病变同时存在,表⽪宛如⼭峰林⽴。
见于寻常疣、疣状痣等。
8.假上⽪瘤样增⽣:指棘层⾼度或显著不规则肥厚,表⽪突不规则延伸,可达汗腺⽔平以下,其间可有炎性细胞。
见于慢性感染灶周缘。
9.细胞内⽔肿:主要指棘层细胞内发⽣⽔肿,细胞体积增⼤,胞质变淡。
⾼度肿胀的细胞可呈⽓球状,称⽓球状变性;若细胞内⽔肿使细胞膨胀破裂,邻近残留的胞膜连成许多⽹状中隔,最后形成多房性⽔疱,称⽹状变性。
见于病毒性⽪肤病、接触性⽪炎等。
10.细胞间⽔肿:细胞间液体增多,细胞间隙增宽,细胞间桥拉长⽽清晰可见,甚似海绵,故⼜名海绵形成,⽔肿严重时形成表⽪内⽔疱。
见于⽪炎湿疹等。
11.棘层松解:指表⽪或上⽪细胞间失去粘连,⽽呈松解状态,致表⽪内裂隙或⽔疱。
见于天疱疮、⽑囊⾓化病等。
12.基底细胞液化变性:指基底细胞空泡化和崩解,重者基底层消失,使棘细胞直接与真⽪接触,常伴真⽪内噬⿊素细胞浸润。
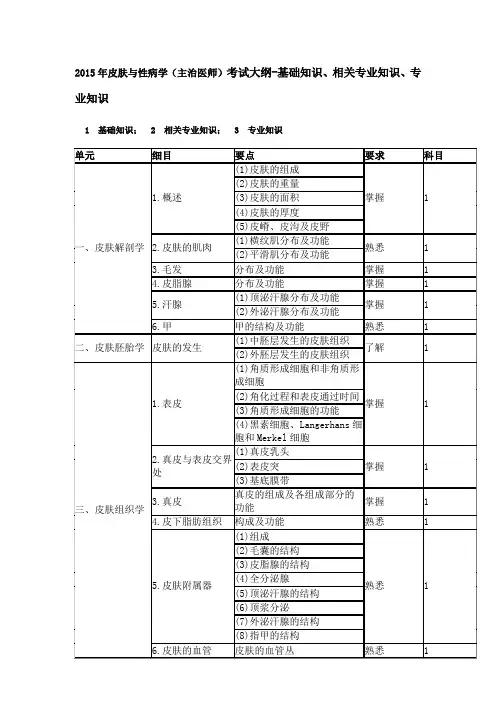
2015年皮肤与性病学(主治医师)考试大纲-基础知识、相关专业知识、专业知识1 基础知识;2 相关专业知识;3 专业知识(3)诊断及鉴别诊断(4)治疗12.血栓性静脉炎(1)临床表现熟悉 3 (2)诊断及鉴别诊断四十七、营养与代谢障碍性皮肤病1.维生素A缺乏症(1)病因及发病机制熟悉2(2)临床表现 3(3)治疗 32.维生素B缺乏症(1)病因及发病机制熟悉2(2)临床表现 3(3)诊断及鉴别诊断 3(4)治疗 3 3.烟酸缺乏症(1)病因及发病机制掌握2(2)临床表现 3(3)实验室检查 3(4)诊断及鉴别诊断 3(5)治疗 3 4.卟啉症(1)病因及发病机制了解2(2)临床表现 3(3)实验室检查 3(4)诊断及鉴别诊断 3(5)治疗 3 5.黄瘤病(1)分型及临床表现熟悉 3(2)组织病理(3)实验室检查6.原发性皮肤淀粉样变(1)临床表现掌握 3(2)组织病理(3)诊断及鉴别诊断7.粘液性水肿(1)病因及发病机制熟悉2(2)临床表现 3(3)实验室检查 3(4)组织病理 3(5)治疗 3 8.硬肿病(1)临床表现熟悉 3(2)组织病理(3)诊断及鉴别诊断9.肠病性肢端皮炎(1)临床表现了解 3(2)实验室检查(3)诊断及鉴别诊断(4)治疗10.痛风(1)病因及发病机制了解2(2)临床表现 3(3)实验室检查 3(4)治疗 3 11.类脂质渐进性(1)病因及发病机制熟悉 2医疗机构从业人员行为规范与医学伦理学。


真皮交界处黑素细胞增生病理一、病理概述真皮交界处黑素细胞增生是一种常见的皮肤病理变化,通常表现为黑素细胞在真皮与表皮交界处的增生。
该病理变化可能与多种因素有关,如光损伤、年龄、荷尔蒙水平等。
二、病理特征1. 组织学特征真皮交界处黑素细胞增生通常表现为黑素细胞在真皮与表皮交界处的聚集和增生。
这些黑素细胞通常呈现出深色或棕色,其大小和形态也可能不同。
2. 免疫组化特征免疫组化检测可以帮助确定真皮交界处黑素细胞增生的类型和严重程度。
例如,S-100蛋白和Melan-A可以用于检测黑素细胞的存在,并帮助区分恶性肿瘤和良性斑块。
三、影响因素1. 光损伤长期暴露于紫外线下可能导致真皮交界处黑素细胞增生。
紫外线可以刺激黑色素合成,并激活血管内皮生长因子,促进黑素细胞增生。
2. 年龄随着年龄的增长,人体黑素细胞数量和活性可能会下降。
这种情况下,真皮交界处的黑素细胞可能会增生以弥补缺失。
3. 荷尔蒙水平荷尔蒙水平变化也可能影响真皮交界处黑素细胞的增生。
例如,在怀孕期间,女性体内的雌激素水平升高,可能导致皮肤色素沉着和黑素细胞增生。
四、临床表现真皮交界处黑素细胞增生通常表现为小而暗淡的斑块或斑点。
它们可以出现在任何部位,但最常见于面部、颈部和手臂等暴露于阳光下的区域。
这些斑块通常是良性的,并不需要治疗。
五、治疗方法1. 光学治疗光学治疗是一种非侵入性治疗方法,可以减少真皮交界处黑素细胞的数量和活性。
该方法使用特殊波长的光线来刺激黑色素分解酶活性,并降低黑色素合成。
2. 激光治疗激光治疗可以通过高能量激光束减少真皮交界处黑素细胞的数量和活性。
该方法通常需要多次治疗才能达到最佳效果。
3. 化学剥脱化学剥脱可以通过使用特殊的化学物质来去除真皮交界处黑素细胞。
这种方法通常需要在医生的指导下进行,因为它可能会引起皮肤过敏或其他不良反应。
4. 手术切除在极少数情况下,真皮交界处黑素细胞增生可能需要手术切除。
这种方法通常只在黑素细胞增生非常严重或恶性转化时使用。



皮肤病组织病理学检查报告分析检查结果:病例名称:皮肤病组织病理学检查报告检查编号:2021-XXX-001患者姓名:张三年龄:45岁性别:男性检查日期:2021年XX月XX日检查内容:经过对张三先生皮肤病病变部位进行病理学检查,综合光镜镜下观察、特殊染色及免疫组织化学染色等多个方面,报告如下:一、临床资料张三先生主诉右手掌出现长期不愈的红疹,伴有瘙痒和疼痛感。
既往病史中无相关皮肤病史。
二、镜下观察及分析经光镜观察,皮肤表面上皮层结构整齐,表皮的角化层增厚。
真皮层内可见渗出细胞浸润,主要以单核细胞和淋巴细胞为主。
同时,可见真皮内血管扩张充血,毛细血管周围有轻度炎症细胞浸润。
三、特殊染色结果通过进行特殊染色,发现真皮内存在大量嗜酸性粒细胞浸润,这与临床资料相吻合。
四、免疫组织化学染色结果进行免疫组织化学染色,发现CD4阳性T淋巴细胞的数量明显增多,而CD8阳性T淋巴细胞的数量相对较少。
五、诊断分析根据以上的检查结果,结合临床表现,我们初步确诊张三先生的皮肤病为过敏性接触性皮炎。
过敏性接触性皮炎是一种炎症性皮肤病,其特征为皮肤的炎症反应主要是由于抗原物质和患者之间产生了超敏反应所导致。
针对过敏性接触性皮炎的治疗,我们推荐张三先生注意避免接触引起过敏反应的物质,如化学物品、草木、金属等。
同时,建议使用抗过敏药物进行治疗,如抗组胺药物和局部激素类药物。
此外,做好皮肤的清洁保湿工作也是非常重要的,可以预防皮炎的发生和复发。
六、结论综上所述,通过皮肤病组织病理学检查,我们对张三先生的皮肤病进行了全面的分析和诊断。
建议张三先生积极配合医生的治疗,注意个人卫生,避免接触引发过敏的物质,同时改善自身免疫功能,以达到康复的效果。
以上为皮肤病组织病理学检查报告分析,请您参考。
如有任何疑问或需要进一步了解,请及时与我们联系。
小鼠皮肤病理描述
小鼠皮肤病理学描述通常涉及对组织学和细胞学变化的观察,以下是一般性的描述元素:
表皮层的结构: 观察表皮层的正常结构以及是否存在变化。
这包括角质层、颗粒层、透明层和基底层。
表皮细胞的状态:注意表皮细胞的形态、大小、形状以及细胞核的特征。
有时会出现异常细胞,如角质细胞过度增殖或角质化不良。
真皮层的结构:观察真皮层中胶原纤维的排列、血管的分布以及其他细胞类型,如纤维母细胞。
炎症反应:查看是否存在炎症细胞浸润,如巨噬细胞、淋巴细胞和中性粒细胞。
炎症反应可能提示感染或其他病理过程。
血管病变:观察血管的状态,包括血管壁的厚度、通透性和是否存在炎症性改变。
皮下组织:检查皮下脂肪组织的状态,包括脂肪细胞的大小和分布。
有时,疾病状态可能导致脂肪组织的萎缩或增生。
特殊病理学标记: 可以使用特殊的染色或标记技术来观察特定结构或分子的变化,例如免疫组化染色用于检测特定蛋白质的表达。
肿瘤或肿瘤样病变:如有,描述肿瘤的类型、大小、边界和组织结构,以及是否有侵袭周围组织的迹象。
病变的分布:注意病变的分布模式,是弥漫性还是局部性,是否对称等。
其他特殊结构或细胞类型:根据具体的病理学状况,注意任何其他特殊的结构或细胞类型的存在。
这些描述元素将有助于病理学家和研究人员更全面地理解小鼠皮肤的病理学变化,并为研究和治疗提供重要信息。
需要强调的是,最好由专业的病理学家进行具体的病理学描述和分析。
皮肤组织病理制片的技术要领摘要:皮肤病理是皮肤科的重要组成,没有高质量的皮肤病理切片和染色,就难以作出正确的病理诊断,本文总结了制片技术要领以尽量避免皮肤组织病理制片质量不高可能导致的误诊、误治。
关键词:皮肤组织;病理制片皮肤组织的特殊结构导致皮肤病理制片是病理制片中的一大难题,皮肤组织大致分为表皮、真皮、皮下组织、皮肤附属器等复杂结构。
表皮层细胞较多、结构致密、组织较硬;真皮层主要由胶原纤维、弹力纤维、网状纤维与基质构成;皮下组织主要为脂肪,细胞少,结构疏松,这些组织致密程度不尽相同,给制片增加了相当大的难度。
高质量的皮肤病理切片要经过取材、固定、脱水、透明、浸蜡、包埋、切片、染色等多个步骤环环相扣而制成,每个步骤的具体技术要领如下:1、取材皮肤组织的活检取材与病理诊断有关,一般的皮损取材我们应有所了解,如:常见的水疱要取24小时以内发生的新鲜水疱,保持疱壁完整;环状皮疹要取边缘部位;皮下结节性损害要深取到皮下脂肪层;根治的肿瘤标本要取肿瘤中间及周边多处组织,判定肿瘤是否切除干净,切忌在活检时对组织挤压;组织切取大小不超过1.5cm╳1.5cm╳0.2cm,取材后要及时进行组织固定。
2、固定一张好的皮肤病理切片与组织的固定密切相关。
常规组织固定液为10%甲醛溶液或中性甲醛溶液。
标本必须充分固定,一般要求固定在3小时以上。
10%甲醛溶液或中性甲醛溶液不仅要存组织细胞形态结构的完整性,同时还要保存组织细胞的抗原性。
3、脱水、透明脱水酒精应从低浓度逐步至高浓度将组织内的水分逐步置换出来,为了避免皮肤组织过渡收缩变硬,要求脱水酒精的浓度梯度要小,具体步骤:AF液1.5小时,80%酒精1.5小时,85%酒精1.5小时,90%酒精1.5小时,95 %酒精ⅠⅡ各2小时,无水酒精ⅠⅡ各2小时,二甲苯ⅠⅡ各2小时,脱水的时间应根据标本的大小和厚度酌情而定。
脱水必须彻底,否则切片会出现凹陷,且影响染色效果。
为保证制片质量,脱水剂应定期更换。