164例川崎病临床分析论文
- 格式:pdf
- 大小:197.52 KB
- 文档页数:3

川崎病(Kawasaki disease,KD)又称皮肤黏膜淋巴结综合征,发病率呈逐年增高趋势,已成为小儿的常见疾病。
静脉注射丙种球蛋白(intravenous immunoglobulin,IVIG)联合阿司匹林(acetylsalicylic acid,ASA)作为临床上的常规治疗药物,已取得了较好的临床效果[1]。
但国内IVIG有多种不同的给药方式和给药时机,ASA的剂量也存在争议,对IVIG无反应型KD 给药方案多样。
为此,笔者对我院收治的KD病例进行回顾性分析,了解KD用药情况,并探讨IVIG给药时机、给药方式及急性期ASA给药剂量对疾病预后的影响,旨为IVIG无反应型KD给药方案的选择提供依据。
1 资料与方法1.1 研究对象与方法采用回顾性研究的方法,提取我院2019年10月1日 – 12月31日诊断为KD的住院患者病历信息,共计178例,对患者姓名、性别、年龄、就诊科室、临床·药物利用分析·178例川崎病患者的临床用药分析米 洁,成 华,郭焕利,李 媛,李 洋,刘家华(西安市儿童医院,陕西西安 710003)[摘要] 目的:了解川崎病患者的临床用药特点和规律,促进临床合理用药。
方法:采用回顾性研究的方法,提取我院2019年10月 – 12月诊断为川崎病的住院患者病历信息,共计178例,对其临床用药情况进行统计分析。
结果:丙种球蛋白不同给药时机下(早期、常规、晚期)三组间无统计学差异(P > 0.05);丙种球蛋白不同给药方式(1 g·kg-1·d-1,2 d;2 g·kg-1·d-1,1 d)下患者体温恢复正常情况两组间无统计学差异(P > 0.05)。
急性期阿司匹林不同给药剂量下(80 ~ 120 mg·kg-1·d-1、30 ~ 50 mg·kg-1·d-1、< 30 mg·kg-1·d-1)三组患者体温恢复情况无统计学差异(P > 0.05)。

川崎病64例临床分析孔艳冉;李腾腾;李慧【期刊名称】《当代医学》【年(卷),期】2024(30)3【摘要】目的分析64例川崎病(KD)患儿的临床特点,并结合国内外新诊疗进展,总结其临床特征以减少误诊、漏诊。
方法回顾性分析2016年1月至2021年1月山东第一医科大学第二附属医院儿科收治的64例KD患儿的临床资料,包括人口学特征、临床表现及体征、实验室及影像学检查、临床治疗及疾病转归,总结KD临床特征。
结果64例患儿中男34例(53.16%),女30例(46.84%);婴幼儿期(<3岁)43例(67.19%);所有患儿均有发热,球结膜充血34例(53.13%)、口唇皲裂、草莓舌36例(56.25%)、皮疹47例(73.44%),其中卡疤红肿6例(9.38%)、颈部淋巴结肿大37例(57.81%)、手足硬性水肿35例(54.69%)、指/趾端脱皮42例(65.63%)。
白细胞计数(10~30)×109/L者45例,以中性占优势;血小板计数>300×109/L者49例;C反应蛋白>30mg/L者48例;肝功能检查转氨酶增高15例;18例淋巴细胞亚群检查B细胞活化10例;冠状动脉扩张14例,未发现形成冠状动脉瘤者;64例患儿中有57例于急性期使用丙种球蛋白2g/kg冲击治疗,其中4例不敏感,2例给予第2剂丙种球蛋白后体温稳定,另2例加强抗感染后体温稳定;64例均使用阿司匹林治疗。
结论KD好发年龄<5岁儿童,男童多于女童,KD可累及全身多个系统,尤其对于不完全川崎病患儿需要结合临床表现、体征及生化指标做到早期确诊;早期应用丙种球蛋白结合阿司匹林治疗,多数患儿预后良好。
【总页数】4页(P156-159)【作者】孔艳冉;李腾腾;李慧【作者单位】山东第一医科大学第二附属医院儿内科【正文语种】中文【中图分类】R72【相关文献】1.不完全川崎病与典型川崎病临床对比分析2.典型川崎病与非典型川崎病的临床表现及相关性分析3.对不完全性川崎病与典型川崎病临床特征的分析4.儿童不完全川崎病与完全川崎病临床特点对比分析5.丙种球蛋白对不完全川崎病与完全川崎病的临床治疗效果分析因版权原因,仅展示原文概要,查看原文内容请购买。


川崎病临床分析40例摘要目的:探讨小儿川崎病的临床特点与预后。
方法:对例川崎病患儿的临床特点及治疗进行回顾性分析并进行随访。
结果:联合应用丙种球蛋白及阿司匹林治疗例患儿中发生冠状动脉病变6例随访年冠状动脉病变均恢复正常。
结论:对川崎病患儿应争取早期诊断并进行综合治疗以减少冠状动脉病变后遗症。
关键词川崎病冠状动脉病变临床分析川崎病(D)又称皮肤黏膜淋巴结综合征主要见于儿童主要病理改变为急性非特异性血管炎症以小动脉为重尤其易累及冠状动脉。
随着对川崎病的认识提高川崎病已取代风湿热成为导致儿童后天性心脏病的主要病因。
8年1月~1年1月收治川崎病患儿例对临床资料进行综合分析并随访1~年总结如下。
资料与方法8年1月~1年1月收治川崎病患儿例均符合川崎病诊断标准。
其中典型D 例(8.5)男例女1例;不典型D 7例(175)男例女例。
男女比例15:1。
发病年龄6个月~7岁其中6个月~1岁例1~岁15例~5岁15例>5岁8例。
治疗方案:给予丙种球蛋白(IVlG)冲击治疗剂量g/kg于8~1小时左右静脉缓慢输入观察天若仍发热及RP等检查无改善者则再次给予IVIG冲击治疗1~g/kg静滴;IVlG治疗无效者予以糖皮质激素强的松mg/(kg·日)口服热退后逐渐减量周停药;阿司匹林~1mg/(kg·日)口服热退后天逐渐减量热退周左右减至~5mg(kg·日)无冠状动脉损害者8周停药有冠状动脉损害者至冠状动脉损害消失为止。
个别患者加用潘生丁~5mg/(kg·日)分次口服。
随访方法:所有患儿于门诊随访无冠脉损伤者于出院1个月、个月、半年及1年进行1次检查有冠脉损伤者于出院1个月、个月、半年复查心脏彩超半年后每6个月复查1次至冠脉扩张消失。
结果临床表现:例D患儿中发热为最初表现且1出现。
6例静滴IVIG及口服阿司匹林后小时内热退6例~8小时内热退例8~7小时内热退例7小时后仍发热考虑为IVIG耐药再次给予IVlG 1g/kg静滴例静滴后小时内热退另外例加用泼尼松口服口服后8小时内热退。

川崎病病案分析范文川崎病是一种儿童常见的全身炎症性血管病,首次在1967年由日本川崎富作教授描述。
以下是对川崎病的分析,包括其病因、流行病学特征、临床表现、诊断和治疗等方面。
川崎病的病因至今尚未完全明确,但多数学者认为是与感染和免疫异常有关。
川崎病发病季节多在冬春季节,暗示着感染可能与其发病相关。
目前的研究发现,不同病原体可能诱导川崎病的发生,如病毒(包括呼吸道合胞病毒、腺病毒等)、细菌(如葡萄球菌、链球菌等)以及一些其他的病原体。
此外,遗传因素也在川崎病的发生中起到了一定的作用。
川崎病主要发生在儿童中,尤其是亚洲人种中的儿童。
男性发病率明显高于女性。
在流行病学上,川崎病可见家庭和社区聚集发生,暗示病原体的传播。
川崎病的临床表现多样化,常见的症状包括高热、皮疹、结膜炎、口腔黏膜炎症、颈淋巴结肿大等。
皮疹常呈现特征性的斑块状红疹,多分布在躯干和四肢末端,可伴有脱皮。
其他临床表现还包括心脏损害(如冠状动脉病变、心肌炎等)、神经系统损害(如脑膜炎、脑炎等)、肾脏损害(如蛋白尿、血尿等)等。
临床上不能仅仅根据一些症状来确定川崎病的诊断,而是需要结合多个症状来综合判断。
川崎病的诊断主要依赖于临床表现和排除其他疾病的可能性。
目前还没有特异性的实验室检查来确认川崎病的诊断。
但在诊断上比较常用的是川崎病诊断标准,包括临床表现特异性、缺乏其他合适的病因解释等多项标准。
川崎病的治疗主要是以纠正炎症反应和预防并发症为目标。
常用的药物包括高剂量的静脉免疫球蛋白(IVIG)和阿司匹林。
IVIG可以有效地抑制炎症反应,改善临床症状,减少冠状动脉病变的发生。
阿司匹林则可以发挥抗炎、退热和抗血小板聚集作用,预防血栓形成。
川崎病的治疗需要综合考虑患者的临床情况和相关的并发症风险。
总的来说,川崎病是一种复杂的疾病,其病因、发病机制和治疗方案还有待进一步研究和探索。
通过对川崎病的深入了解和分析,我们可以更好地认识和管理这一疾病,提高患者的生活质量,并减少并发症的发生。

临床医学论文临床护理路径在川崎病患儿护理中的临床应用摘要:目的:研究临床护理路径在川崎病患儿护理中的临床应用价值。
方法:选择90例川崎病患儿作为研究对象,随机分为两组各45例,对照组采用传统护理模式,观察组采用临床护理路径的护理模式,观察对比两组护理效果。
结果:观察组患儿的住院时间、住院费用、患儿满意度以及健康知识掌握程度均明显优于对照组(P Abstract:Objective Study the clinical value of clinical care path in children with Kawasaki disease nursing. Methods Select 90 cases of Kawasaki disease in children as research subjects were randomly divided into two groups of 45 cases. Control group using traditional models of care,clinical nursing path observation group care model, observed and compared the efficacy of two treatments. Results Duration of hospitalization of children in the observation group, hospitalcosts, patients satisfaction and health knowledge mastery were significantly better than the control group (PKey words: Children;Kawasaki disease;Clinical care path川崎病是以变态反应性全身小血管炎症为主要病变的急性儿科病症,临床症状主要表现为急性发热、皮肤损害及颈部非脓性淋巴结肿大等,由于该病病变部位较广,故对临床护理要求较高[1]。


川崎病160例临床分析孙颖;孟娜【摘要】目的:探讨川崎病(KD)的临床特征、实验室检查、冠脉损害的危险因素及治疗方法.方法:我院儿科2000年1月~2010年1月诊治的160例KD患儿资料进行了回顾性分析和总结.结果:160例KD中典型126例,不典型34例,男112例,女48例.年龄最小6个月,最大11岁.<1岁41例,1~3岁68例,3~5岁21例,>5岁30例.平均发病年龄2岁6个月.合并冠脉损害者44例,其中冠脉扩张26例,冠脉瘤13例,巨大冠脉瘤5例.对合并冠脉损害者随访6个月至3年,完全恢复正常40例,5例巨大冠脉瘤患者,1例完全恢复,其余4例未恢复.结论:不典型KD冠脉损害率高,发病10 d内用丙球效果好,2g/kg单次注射,明显优于每日0.4 g/kg连用5d的疗法,WBC升高,ALB降低,男性及发热时间长是KD合并冠脉损害的危险因素.【期刊名称】《内蒙古医学杂志》【年(卷),期】2012(044)007【总页数】4页(P790-793)【关键词】川崎病;不典型川崎病;冠脉损害;丙种球蛋白【作者】孙颖;孟娜【作者单位】内蒙古林业总医院儿科,内蒙古牙克石 022150;内蒙古林业总医院儿科,内蒙古牙克石 022150【正文语种】中文【中图分类】R725.4川崎病(KD)是一种急性发热性疾病,主要见于儿童,主要病理改变是全身性小血管炎,容易累及冠状动脉,出现冠状动脉扩张或冠状动脉瘤,可继发血栓形成或猝死,后期可发生缺血性心脏病,并导致成年后缺血性心脏病的发病率升高,严重影响小儿身心健康,应当引起重视[1]。
现将我院儿科2000年1月~2010年1月160例KD患儿临床资料进行回顾性分析,并总结如下。
1 资料与方法1.1 一般资料160例KD均符合日本厚生劳动省川崎病研究协作组2002年2月第5次修订诊断标准,其中典型126例,不典型34例,男112例,女48例,男女比例为2.2:1。


婴儿川崎病64例临床分析何丽红;陈爱贞;吴丽娜;王丽容【期刊名称】《中国煤炭工业医学杂志》【年(卷),期】2007(10)3【摘要】目的总结婴儿川崎病(Kawasaki disease KD)的临床特点以利于早期诊断治疗。
方法回顾性分析我院1997年1月—2005年12月诊治的婴儿KD64例临床资料,并与同时期诊治的幼儿KD70例对比分析。
结果婴儿KD男女比例1.29∶1,主要临床表现发生率与幼儿KD无区别,血小板数及白细胞总数明显升高,白细胞总数>30×109/L病例明显增多,贫血患儿明显增多,冠脉扩张、肺血管炎改变显著增多,消化系统紊乱显著增多差异均有统计学意义(P<0.05);血沉(ESR)、C-反应蛋白(CRP)明显升高与幼儿KD比较差异无统计学意义;确诊时间明显延长(P<0.05)。
结论婴儿KD临床表现无特异性,对发热持续时间长,白细胞明显升高,抗感染治疗无效时应提高警惕,及早做超声心动图检查冠状动脉及ESR、CRP,动态观察血小板变化,有助于早期诊断。
【总页数】2页(P268-269)【关键词】川崎病;发热;婴儿【作者】何丽红;陈爱贞;吴丽娜;王丽容【作者单位】广东省佛山市第一人民医院儿科【正文语种】中文【中图分类】R725.97【相关文献】1.小于6月龄婴儿川崎病的临床特点分析 [J], 蒋丰智;罗文秀;曾俊峰;2.婴儿川崎病的临床特点以及冠状动脉损伤危险因素分析 [J], 王策; 于宪一3.6月龄以下婴儿川崎病29例临床特点分析 [J], 林玉芳;卓志强4.小婴儿川崎病的临床特点分析 [J], 许亦锋;徐震5.婴儿不完全川崎病临床特点回顾性分析 [J], 张小平;杨蕊华;王俊英;崔涛;景迎春;刘丽华因版权原因,仅展示原文概要,查看原文内容请购买。
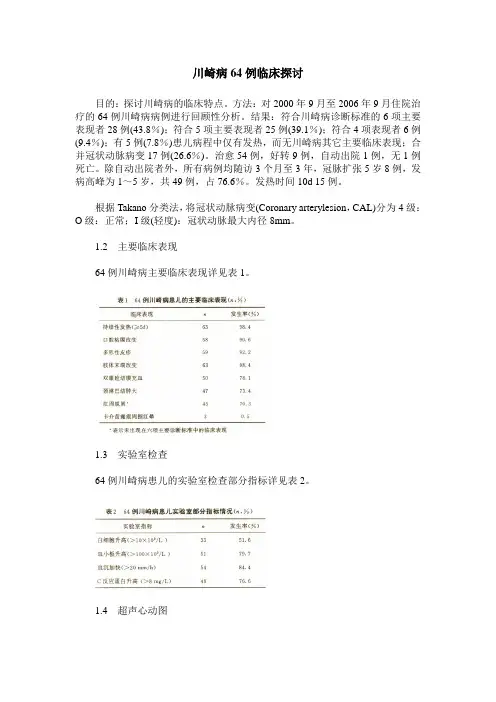
川崎病64例临床探讨目的:探讨川崎病的临床特点。
方法:对2000年9月至2006年9月住院治疗的64例川崎病病例进行回顾性分析。
结果:符合川崎病诊断标准的6项主要表现者28例(43.8%);符合5项主要表现者25例(39.1%);符合4项表现者6例(9.4%);有5例(7.8%)患儿病程中仅有发热,而无川崎病其它主要临床表现;合并冠状动脉病变17例(26.6%)。
治愈54例,好转9例,自动出院1例,无1例死亡。
除自动出院者外,所有病例均随访3个月至3年,冠脉扩张5岁8例,发病高峰为1~5岁,共49例,占76.6%。
发热时间10d 15例。
根据Takano分类法,将冠状动脉病变(Coronary arterylesion,CAL)分为4级:O级:正常;I级(轻度):冠状动脉最大内径8mm。
1.2主要临床表现64例川崎病主要临床表现详见表1。
1.3实验室检查64例川崎病患儿的实验室检查部分指标详见表2。
1.4超声心动图病程第2周末超声心动图检查发现,64例患儿中发生冠状动脉病变17例.占26.6%。
I级15例,为左冠状动脉扩张,4例同时并右冠状动脉扩张;Ⅱ级1例,左、右冠状动脉扩张;Ⅲ级1例,冠状动脉瘤样形成,累及左、右冠状动脉,前降支、回旋支,前降支内见附壁血栓。
另外发现心包积液2例.房或(和)室增大3例。
1.5治疗所有病例确诊后均给予阿司匹林25~30mg·kg-1·d-1,分2~3次口服,热退后3d逐渐减量,约2周左右减至3~5mg·kg-1·d-1,维持6~8周。
如发生CAL 则延长用药时间至冠脉恢复正常。
除了3例因家属拒绝而未静脉使用丙种球蛋白(IVIG)治疗外,余61例均在明确诊断后给予IVIG治疗,剂量使用范围为200~1000mg·kg-1·d-1,连用2~4d,1例患儿(8岁)使用IVIG后出现荨麻疹样皮疹,使用激素治疗(甲基强的松龙50mg/d,疗程4d),余患儿均未使用激素治疗。
川崎病例临床分析川崎病是一种常见的儿科疾病,其发病率在不断上升。
近年来,伴随着高热、心血管炎等症状的儿童不断增多,川崎病已成为医学界关注的热点问题之一。
本文将从临床分析的角度出发,对川崎病的症状、病因、诊断和治疗等方面进行探讨。
一、病因和症状川崎病又称麻疹样病毒性心肌炎,是一种原因未明的全身性炎症性疾病,主要发生在儿童。
其主要特征为高热、皮疹、淋巴结肿大、手足红肿、心脏病变等,严重者甚至可能危及生命。
高热是川崎病的主要症状之一,多发生在发病后3天内,热度可达40℃以上。
此外,患儿常伴有皮疹、咽痛、眼结膜充血、唇舌红肿等症状。
手足红肿是川崎病的另一特征症状,通常伴随在高热之后出现,可呈现为双侧对称的肿胀和红斑,甚至可能伴随溃疡。
此外,患儿还可能出现颈部淋巴结肿大、心肌炎、肝功能异常、输尿管炎、关节炎等表现。
二、诊断诊断川崎病的主要依据是其特定的临床症状。
根据目前的诊断标准,川崎病的诊断必须满足以下5个基本临床特征:1. 持续性高热:高热持续5天以上且不易退热。
2. 双侧结膜炎:眼结膜充血、口唇周围皮肤干燥、继而出现肿胀、干燥或脱皮等。
3. 口腔、手足状况的变化:唇舌红肿、咽喉炎、手足红肿等。
4. 颈部淋巴结肿大:颈部淋巴结肿大,直径>1.5cm。
5. 特定的皮疹:皮疹为主要特征,最初为躯干,然后扩散为全身。
如果满足上述5个主要临床特征的3项及以上,则可确诊川崎病。
此外,临床医生在诊断川崎病时,还应注意排除其他类似疾病的可能性,如肺炎、流感、药物反应等。
三、治疗针对川崎病的治疗主要是通过对患儿进行注射免疫球蛋白来消除疾病症状、预防心脏损害和避免远期心血管并发症的发生。
目前,对于川崎病的治疗方案一般包括以下措施:1. 免疫球蛋白:推荐早期使用(发病5天内),剂量一般为2g/kg,分2次静脉滴注。
通过免疫球蛋白的应用可有效地减轻川崎病各种症状。
2. 糖皮质激素:对于经免疫球蛋白治疗后仍出现心血管并发症的患儿,可考虑应用糖皮质激素治疗,但应注意其可能的副作用。
川崎病论文:川崎病144例临床分析【摘要】目的观察大剂量静脉丙种球蛋白治疗川崎病的疗效。
方法 144例川崎病患儿随机分为两组,均采用口服阿司匹林及抗血小板凝集治疗。
治疗组给予静脉丙种球蛋白1g/kg·d静滴,连用两天。
结果静脉丙种球蛋白治疗组在退热时间,血常规恢复正常时间,平均住院天数明显优于对照组,且治疗组随访中无一例出现冠状动脉病变。
结论静脉丙种球蛋白治疗川崎病明显优于对照组。
【关键词】川崎病大剂量静脉丙种球蛋白治疗冠状动脉病变疗效川崎病(kd)是一种以全身血管炎性改变为主要病理改变的血管炎综合症,发病年龄以婴幼儿多见,冠状动脉损害在未经治疗的患儿发生率可高达15%~20%[1],成为该病的主要死亡原因。
现将我院临床确诊为川崎病的治疗及长期随访的144例kd报告如下。
1 资料与方法1.1 一般资料 144例均符合1984年日本kd研究委员会制定的诊断标准[2],其中男87例,女57例;年龄最小4个月,最大8岁,平均年龄2.3岁,~1岁26例(18.1%),~3岁80例(55.6%),~8岁38例(26.4%)。
144例均有持续发热,体温最高达40℃。
平均热程7~14天,热程最长20天;球结膜充血108例(75.0%);皮疹98例(68.1%);唇及口腔黏膜表现62例(43.1%);手足硬性水肿、掌趾红斑99例(68.8%);颈部淋巴结肿大68例(47.2%);心脏b超提示冠状动脉病变28例(19.4%)。
初诊为急性上呼吸道感染 54例(37.5%);支气管肺炎30例(20.8%);猩红热24例(16.7%);颈部淋巴结炎23例(16.0%),平均确诊时间为6.4天。
采用随机单盲对照试验,治疗组和对照组各72例,两组主要临床症状、体征、年龄、性别、病程、血沉、血常规、血小板、心脏彩超检查无显著差异(p>0.05)。
kd合并冠状动脉病变的诊断级标准[3]:超声心电图检查发现:①冠状动脉扩张,~3岁以下冠状动脉≥ 2.5mm,3~9岁冠状动脉≥ 3.0mm,~14岁冠状动脉≥3.5mm;②冠状动脉瘤(caa),不同形状的冠状动脉扩张,冠状动脉内径为4~7 mm;③巨大冠状动脉瘤(gcaa)冠状动脉内径≥ 8mm。
川崎病论文小儿川崎病的临床诊治论文:53例小儿川崎病的临床诊治分析【摘要】目的探讨小儿川崎病的临床诊断和治疗方法,提高临床诊治水平。
方法回顾性分析我院自2007年2月~2010年5月收治的53例川崎病患儿的临床资料,总结临床诊断和治疗方法。
结果本组53例患儿经精心治疗后均好转出院,无死亡病例。
住院时间为4~26d,平均12.8d。
随访观察6个月,4例患儿发生冠状动脉瘤,待其自行消失。
结论及时明确诊断是提高临床治疗效果、改善患儿预后的关键。
【关键词】川崎病诊断治疗川崎病(kawasaki disease,kd)又称为皮肤黏膜淋巴结综合征(mucocutaneous lymphnode syndrome),主要是以皮肤黏膜出疹、淋巴结肿大和多发性动脉炎为特点的急性发热性疾病。
该病至今病因不甚明确,且临床诊断指标不明确,临床容易发生误诊,从而延误治疗[1]。
本文就我院近年来收治的53例小儿川崎病做出相关分析,报告如下:1 资料与方法1.1 一般资料选取我院自2007年2月~2010年5月收治的53例川崎病患儿作为研究对象。
其中男41例,女12例;年龄3个月~8岁,平均4.2岁;其中3个月~1岁者12例,1~5岁39例,5~8岁2例。
1.2 诊断标准根据1985年日本川崎病研究所提出的诊断标准制定:发热5d以上,伴下列5项临床表现中4项,且排除其他疾病后可诊断为川崎病。
(1)四肢变化:急性期掌跖红斑,手足硬性水肿;恢复期指趾端膜状脱皮。
(2)多形性红斑。
(3)眼结合膜充血,非化脓性。
(4)唇充血破裂,口腔黏膜弥漫充血,舌乳头呈草莓舌。
(5)颈部淋巴结肿大。
1.3 临床表现本组53例患儿均有发热表现,腋下温度39~40℃之间,持续时间7~14d,其中3例患儿发热超过14d,35例患儿发热呈稽留热型,18例患儿发热呈弛张热型;49例患儿出现球结合膜充血症状,大约于起病3~5d出现,无脓性分泌物,热退后消散;51例患儿唇及口腔黏膜呈现弥漫性充血,舌乳头突起、充血呈草莓舌;38例患儿手足呈现硬性水肿和掌跖红斑,经过治疗后患儿指、趾端甲下和皮肤交界处出现膜状脱皮,其中3例患儿指、趾甲也脱落;46例患儿身体出现多形性红斑和猩红热样皮疹,出现时间于发病2~7d,15例患儿肛周皮肤发红、脱皮;53例患儿均出现不同程度的颈淋巴结肿大症状,其中37例患儿为单侧,16例患儿为双侧,淋巴结触摸坚硬而有触痛,表面不红、无化脓。
小儿川崎病的临床治疗分析摘要】目的:探讨川崎病的临床特点及治疗方法。
方法:对我院我科2011年6月至2013年7月收治的44例川崎病患儿的临床资料进行回顾性分析和总结。
结果:44例KD中典型32例,不典型12例,所有患者均治愈出院。
结论:增强对川崎病的认识,以免误诊,早诊断,早治疗。
【关键词】川崎病;患儿;治疗【中图分类号】R720.5 【文献标识码】A 【文章编号】2095-1752(2014)30-0120-02川崎病(KD)又称皮肤粘膜淋巴结综合征(MCLS)是一种以全身性中、小动脉炎性病变为主要病理改变的急性热性发疹性疾病。
最严重的危害是冠状动脉损伤所引起的冠脉扩张和冠状动脉瘤的形成,是儿童期后天性心脏病的主要病因之一。
发病年龄以婴幼儿多见,80%在5岁以下,成人罕见。
男多于女,男:女约为1.5:l。
1 临床资料1.1一般资料本组44例均为住院患儿,采用第三届国际川崎病会议修订的诊断标准进行诊断[1],典型KD32例,不典型KD12例。
其中男27例,女17例,年龄4个月~7岁。
1.2方法1.2.1控制炎症1.2.1.1阿司匹林:30~100mg/(kg·d),分3~4次服用,热退后3天逐步减量,热退2周左右减至3~5mg/(kg·d),维持6~8周;如有冠状动脉病变时,应延长用药时间,直至冠状动脉恢复正常。
1.2.1.2丙种球蛋白静脉滴注(IVIG):剂量2g/kg于8~12小时左右静脉缓慢输入,宜于发病早期(10天以内)应用,可迅速退热,预防或减轻冠状动脉病变发生,应同时合用阿司匹林,剂量同上。
如果IVIG治疗后仍发热(>38℃)持续48~72h及CRP等检查未改善者,即对IVIG治疗不反应,应再追加IVIG1~2g/kg,一次静脉滴注,并同时应用糖皮质激素泼尼松治疗(见下述)。
1.2.1.3皮质激素:一般情况下不用。
如合并全心炎,无法得到大剂量丙种球蛋白,及对IVIG治疗不反应且病情难以控制时,可考虑与阿司匹林和双嘧达莫(潘生丁)合并应用[2]:常选用泼尼松,剂量1~2mg/(kg·d),热退后逐渐减量,用药2~4周。
儿童川崎病142例临床分析
王艳芬
【期刊名称】《山西医科大学学报》
【年(卷),期】2006(037)001
【摘要】目的通过总结142例儿童川崎病临床资料,提高对本病的认识.方法分析2000-06~2005-06在我院住院治疗的142例川崎病患儿的临床表现、辅助检查及治疗结果.结果川崎病早期持续发热、皮疹、口腔黏膜改变、结合膜充血发生率较高,外周血白细胞、血小板增高,血沉增快、CRP升高,早期应用静注丙种球蛋白效果明显.结论根据临床表现及辅助检查早期诊断及治疗川崎病可减少冠状动脉扩张发生.
【总页数】2页(P80-81)
【作者】王艳芬
【作者单位】山西省儿童医院心内科,太原,030013
【正文语种】中文
【中图分类】R725.43
【相关文献】
1.儿童川崎病误诊25例临床分析 [J], 陶英
2.儿童不完全川崎病70例临床分析 [J], 刘远威; 段晨敏; 胡文明; 张晔; 范楚平
3.63例儿童川崎病的临床分析 [J], 甘云;伍晓梅;邓燕艺
4.儿童川崎病合并肺炎支原体感染48例临床分析 [J], 郭惠娴;赖来清;张宙;于力;廖
嘉仪
5.儿童不完全川崎病28例临床分析 [J], 冯海红;李丽
因版权原因,仅展示原文概要,查看原文内容请购买。