最新保留脾脏的胰体尾切除术
- 格式:pdf
- 大小:5.45 MB
- 文档页数:46




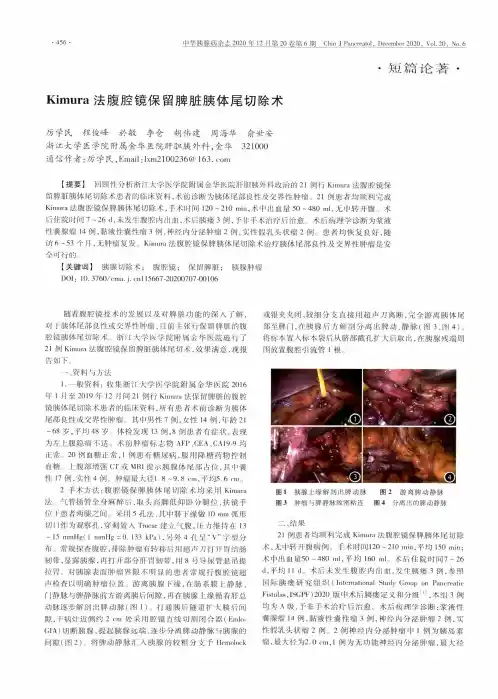
•456•中华膜腺病杂志 2020年 12月第 20卷第 6期C h i n J P a n c r e a t o l,D e c e m b e r 2020,V ol. 20,N o. 6•短篇论著* K i m u r a法腹腔镜保留脾脏胰体尾切除术厉学民程俊峰於敏李仓胡伟建周海华俞世安浙江大学医学院附属金华医院肝胆胰外科,金华321000通信作者:厉学民,E m a i l:l x m2100236@ 163. c o m【提要】回顾性分析浙江大学医学院附属金华医院肝胆胰外科收治的21例行K i m u r a法腹腔镜保留脾脏胰体尾切除术患者的临床资料,术前诊断为胰体尾部良性及交界性肿瘤。
21例患者均顺利完成K i m u r a法腹腔镜保脾胰体尾切除术,手术时间120 ~2丨0 m i n,术中出血量50 ~480 m l,无中转开腹。
术后住院时间7 ~ 26 d,未发生腹腔内出血,术后胰瘘3例,予非手术治疗后治愈。
术后病理学诊断为桨液性囊腺瘤14例,黏液性囊性瘤3例,神经内分泌肿瘤2例,实性假乳头状瘤2例。
患者均恢复良好,随访6〜53个月,无肿瘤复发。
K i m u r a法腹腔镜保脾胰体尾切除术治疗胰体尾部良性及交界性肿瘤是安全可行的。
【关键词】胰腺切除术;腹腔镜;保留脾脏;胰腺肿瘤D0I:10. 3760/l 15667-20200707-00106随着腹腔镜技术的发展以及对脾脏功能的深入了解,对于胰体尾部良性或交界性肿瘤,目前主张行保留脾脏的腹 腔镜胰体尾切除术。
浙江大学医学院附属金华医院施行了 21例K i m u r a法腹腔镜保留脾脏胰体尾切术,效果满意,现报 告如下。
一、资料与方法I•一般资料:收集浙江大学医学院附属金华医院2016 年1月至2019年12月间21例行K i m u r a法保留脾脏的腹腔 镜胰体尾切除术患者的临床资料,所有患者术前诊断为胰体 尾部良性或交界性肿瘤。


完全腹腔镜下保留脾脏的胰体尾切除手术的护理配合发表时间:2013-11-18T10:16:42.200Z 来源:《医药前沿》2013年第30期供稿作者:王少霞吴颖潘凌雯郭爱红[导读] 如术中未使用的器械应将其放在安全位置,以防不慎滑落使其不能正常使用,造成手术不便。
王少霞吴颖潘凌雯郭爱红(福建省立医院病房手术室 350001)【中图分类号】R472.3 【文献标识码】A 【文章编号】2095-1752(2013)30-0085-02TLDP主要适用于病灶位于胰体尾部的良性或低度恶性肿瘤和囊性病变.其传统手术方式为开腹胰体尾加脾切除术,手术切口长,创伤大,恢复慢.而腹腔镜手术具有探查面广,视野清晰,创伤小,恢复快,切口美观等优点.由于胰体尾与脾脏相连,传统观念对脾脏功能认识不足,早期的LDP都同时切除脾脏以求稳妥.自从脾切除术后凶险感染(OPSI)发现以来,随着脾脏的外科基础与临床研究的不断深入,发现脾脏是人体重要的免疫,造血器官之一,在维持人体正常活动方面发挥着重要作用,因此,在手术过程中尽量保全脾脏及功能成为现代外科手术的新追求。
近年来,随着超声刀,Endo-GIA等腹腔镜手术器械的应用以及手术经验和技巧的积累,开展次类手术逐渐增多,但在国内尚未普遍开展。
2008年10月-2013年7月在我院施行TLDP共14例,取得很好的疗效,现将手术护理配合体会报告如下。
1 临床资料我院2008年10月至2013年7月行腹腔镜胰体尾切除术治疗胰体尾占位14例(均保留脾脏及脾动静脉),平均手术时间172.5min(120~240min),术中平均出血量191.7ml(50~400ml),术后平均住院时间9.5天(4~25天),其中男性5例,女性9例,平均年龄42岁(21~62岁),术前症状:反复头晕、心慌、乏力2例,突发中上腹痛1例,体检发现胰腺占位11例。
平均病程13.4周(1~80周)。
术前均无既往手术史及合并症。



腹腔镜下保留脾脏的胰体尾切除术的临床研究进展温力牧;夏医君【摘要】近年来,随着接受腹腔镜下保留脾脏的胰体尾切除术患者人数的不断增加,腹腔镜下保留脾脏的胰体尾切除术已经成为国内外学者共同关注的焦点,随着人们不断的研究,国内外现已出现很多成功案例的报道,该次研究通过分析腹腔镜下保留脾脏的胰体尾切除术的适用范围、术式比较、术后并发症及预后分析等方面,探讨腹腔镜下保留脾脏的胰体尾切除术的效果,旨在为临床的诊断和治疗提供科学依据.【期刊名称】《中外医疗》【年(卷),期】2017(036)022【总页数】5页(P194-198)【关键词】腹腔镜;保留脾脏;胰体尾切除术【作者】温力牧;夏医君【作者单位】内蒙古自治区人民医院肝胆外科,内蒙古呼和浩特 010017;内蒙古自治区人民医院肝胆外科,内蒙古呼和浩特 010017【正文语种】中文【中图分类】R5自腹腔镜技术发现至今,随着科学技术的不断进步以及专业技术人员经验的不断积累,目前医护人员所掌握的腹腔镜技术已经逐渐成熟,能够完成越来越多的腹部外科手术。
由于胰腺属于腹膜后器官,其位置与大血管极其相近,导致其周围的解剖关系异常复杂,同时胰腺切除术后患者往往会发生胰痿,影响患者的生活质量,所以临床上对胰腺肿物的精准治疗提出了更高的要求,故腹腔镜胰腺手术已在国内外逐渐普及。
国外学者Robey[1]于1982年首次实施了保留脾脏的胰体尾切除术,引起全世界范围内医学者的关注,1996年Kimura等人[2]在报道中指出,腹腔镜下保留脾脏的胰体尾切除术已经成功实施,自此之后,有关腹腔镜下保留脾脏的胰体尾切除术的报道在全世界逐渐增加。
腹腔镜手术与传统手术相比有着明显的微创优势,其造成的腹部损伤非常小。
有国外胰腺外科中心在研究报道中指出,腹腔镜下保留脾脏的胰体尾切除术有着住院时间短、术中出血量较少等优势,且术后发生胰痿的概率也未见明显变化,其手术效果明显优于传统开腹手术,对其进行Meta 分析,结果显示,腹腔镜下保留脾脏的胰体尾切除术有着明显的微创优势,对于胰体尾部良性或低度恶性肿瘤来说,是优先选择[3-5]。

胰体尾切除术【适应证】1 .无远处转移得胰体癌或胰体尾部癌;2 .不能行单纯摘除得胰体尾部良性肿瘤与囊肿;3 .胰体尾部断裂伤;4 .便于切除得胰体尾部胰瘘;5 .胃癌侵犯胰腺或胰腺后淋巴结,需行淋巴廓清者;6 .胰体尾部胰管结石;7 .已证明胰头侧胰管狭窄或堵塞得体尾部慢性胰腺炎。
【禁忌证】1 .胰体尾部恶性肿瘤有远处转移者;2 .患有严重心、肺、肝、肾疾病以及其她全身性疾病不能耐受手术者。
【操作方法及程序】1 .体位仰卧位,腰背部置一软垫。
2 .切口良性病变行胰体尾切除时,多用左旁正中切口,胰腺癌切除时宜采用上腹部沿两肋缘下得弧形切口,必要时附加自剑下至正中得切口。
3 .探查若为良性病变,对腹腔脏器行一般性检查后便可直接探查胰腺,确定病变得位置、大小及与周围脏器得关系。
若为恶性肿瘤,则先检查有无腹水、腹腔内种植及肝转移,再继续探查肝十二指肠韧带、腹腔动脉周围、腹主动脉旁、小肠系膜及横结肠系膜根部有无转移,然后切开胃结肠韧带,用拉钩将胃体向上牵开,用手将横结肠向下方牵引,显露出胰体尾及上、下缘,检查胰腺病变得性质与范围以决定切除得方法及切除范围,必要时行胰腺活检。
胰腺活检时,胰腺组织得采取可采取吸取法与切取法,前者就是用细针做病灶得穿刺抽吸行细胞学检查,后者则在可疑病灶处切取小块组织行切片检查,切取时应注意以下三点:①切取深度要足够;②要避开主胰管;③若一次病理结果与临床诊断不符时,可反复多次、分部位采取。
4 .游离胰腺由于脾动、静脉从胰体尾部实质内穿过,与胰腺之间有很多细小得血管相连,分离时较困难,稍有不慎可致脾动、静脉损伤,发生出血或脾静脉栓塞。
所以,多数情况下将脾脏一并切除,切除胰体尾得方法有两种:一种就是自左至右游离,即先游离脾脏,后游离胰体尾,另一种则自右至左游离,即先切断胰颈,后游离胰体尾及脾脏,以前者应用较多。
两种方法得选择原则,一般认为病灶位置偏向胰尾者,宜采用自右至左法,病灶位置偏向胰体者,宜采用自左至右。
保留脾脏的腹腔镜胰体尾切除术牟一平;严加费【摘要】@@ 胰腺位置深在,显露困难,传统开腹手术切口较大,术后患者疼痛明显,切口感染、裂开及切口疝等并发症发生率较高.由于胰体尾与脾脏均由脾动脉供血,并经脾静脉回流,传统的观点认为两者是一个解剖单位,对胰体尾病变往往施行胰体尾切除(distal pancreatectomy,DP)+脾切除术.【期刊名称】《腹腔镜外科杂志》【年(卷),期】2010(015)009【总页数】3页(P644-646)【作者】牟一平;严加费【作者单位】浙江大学医学院附属邵逸夫医院,浙江大学微创外科研究所,浙江,杭州,310016;浙江大学医学院附属邵逸夫医院,浙江大学微创外科研究所,浙江,杭州,310016【正文语种】中文胰腺位置深在,显露困难,传统开腹手术切口较大,术后患者疼痛明显,切口感染、裂开及切口疝等并发症发生率较高。
由于胰体尾与脾脏均由脾动脉供血,并经脾静脉回流,传统的观点认为两者是一个解剖单位,对胰体尾病变往往施行胰体尾切除(distal pancreatectomy,DP)+脾切除术。
腹腔镜手术具有切口小、视野清、患者创伤轻、康复快等优点,已广泛用于胆囊切除、脾脏切除、结直肠切除等手术,并开始用于肝脏和胰腺手术。
近年,随着对脾脏免疫和造血功能的进一步认识和外科手术技巧的提高,越来越多的医师对单纯胰腺体尾部良性病变施行保留脾脏的胰体尾部切除术。
笔者自 2003年 11月已为 50例胰体尾部占位性病变患者施行腹腔镜胰体尾切除术,其中 11例保留脾脏,均顺利完成,无中转开腹,疗效满意[1-5]。
本文对腹腔镜保留脾脏胰体尾切除术(laparoscopic spleen-preserving distal pancreatectomy,LSPDP)有关问题做一简介。
原则上,腹腔镜保留脾脏胰体尾切除术的适应证与开腹手术一致,主要是胰体尾良性、交界性或低度恶性病变、病灶远离脾门、未侵及脾动静脉,且不适合行剜除术者。
腹腔镜保脾胰体尾整块切除手术治疗胰腺癌的技术细节及预后孙志鹏;朱昱冰;阿民布和;樊庆;李天雄;张能维【摘要】目的阐述腹腔镜保脾胰体尾整块切除手术的技术细节,并对其治疗胰腺癌的短期、长期肿瘤学预后及合并症情况进行评价.方法采用回顾性病例对照分析的方法,研究对象为北京世纪坛医院2007年1月1日至2010年1月1日间术前诊断为Ⅰ期、Ⅱ期胰体尾癌,且无脾门淋巴结转移的23例病人,其中17例接受腹腔镜保脾胰体尾整块切除手术,同期6例行脾切除的腹腔镜胰体尾整块切除手术,对两组的手术时间、术中出血等术中情况,近期、远期肿瘤学预后及合并症情况进行汇总分析,并与开腹手术的同期文献报道的相关指标进行比较.结果 6例腹腔镜保脾胰体尾整块切除手术的平均手术时间为(203 ± 54) min.平均出血量为(208±106) mL.1例由于严重的腹腔粘连中转开腹.短期合并症率为47%(n=8),胰瘘的发生率为41%(n=7).无围术期死亡病例.肿瘤平均直径为(32±12)mm,平均淋巴结获得数量为(19.8±9.3)个.切缘均为阴性.病人的1、3、5年总生存率分别为64.7%、52.9%、41.2%,无复发生存率分别为58.8%、47.1%、35.3%.这些指标与同时期行脾切除的腹腔镜胰体尾手术及同期开腹胰体尾手术报道相比,差异无统计学意义.结论腹腔镜保脾胰体尾整块切除手术治疗术前诊断为Ⅰ期、Ⅱ期,且无脾门淋巴结转移的胰体尾癌,具有可接受的近期、远期肿瘤学预后及手术合并症发生率.%Objective The aim of our study was to illustrate the detail of the spleen-preserving en-bloc technique as while as the short-term,long-term outcomes.Methods Describe the detail of the en-bloc technique with pictures.Evaluate the prognosis of successive 23 cases who underwent the laparoscopic distal pancreatectomy (LDP) surgery.There were 17 cases that underwent spleenpreserving LDP while 6 cases underwent spleen-resectingLDP.Results The average surgery time was (203 ± 54)minutes,the averag e blood loss volume was (208-± 106)mL.One case was transferred to open surgery because of severe adhesion.The complication rate was 47% (n =8) in short-term after surgery.Pancreatic fistula rate was 41% (n =7).No lethal case occurred.The average diameter of the tumor was (32-±12)mm.Average number of the lymph nodes obtained was (19.8 ± 9.3).All the cutting edges were negative.Survival rate of the patient after 1,3,5 years were 64.7%,52.9% and 41.2%.These records showed no statistical significance compared with spleen-resecting LDP and open distal pancreatectomy (ODP) surgeries.Conclusion The en-bloc spleen-preserving LDP can be performed by experienced surgeons.This surgery has good short-term and long-term outcome.【期刊名称】《首都医科大学学报》【年(卷),期】2017(038)005【总页数】7页(P733-739)【关键词】腹腔镜保脾胰体尾整块切除手术;胰腺癌;整块切除技术;根治性顺势胰体尾脾切除术【作者】孙志鹏;朱昱冰;阿民布和;樊庆;李天雄;张能维【作者单位】首都医科大学附属北京世纪坛医院肿瘤外科,北京大学第九临床医学院,北京100038;首都医科大学附属北京世纪坛医院肿瘤外科,北京大学第九临床医学院,北京100038;首都医科大学附属北京世纪坛医院肿瘤外科,北京大学第九临床医学院,北京100038;首都医科大学附属北京世纪坛医院肿瘤外科,北京大学第九临床医学院,北京100038;首都医科大学附属北京世纪坛医院肿瘤外科,北京大学第九临床医学院,北京100038;首都医科大学附属北京世纪坛医院肿瘤外科,北京大学第九临床医学院,北京100038【正文语种】中文【中图分类】R735.9在过去的20年里,腹腔镜胰体尾手术经历了从最初的尝试应用的个案报道,到逐渐地用在诊断性腹腔镜探查、标本活检、胰体尾切除、胰十二指肠切除的过程[1]。
•专家论坛-腹腔镜保留脾血管胰体尾切除术临床体会李维坤郭春光田艳涛本文附视频扫码可现看田艳涛,中国医学科学院肿瘤医院胰胃外科病区主任,主任医师,教授,博士研究生导师,主要从事胃癌、胰腺癌外科治疗和临床研究工作。
国內较早开展腹腔镜胃癌根治、消化道重建术及进展期胃癌新辅助化疗后腹腔镜手术及腹腔镜胰体尾等治疗的探索。
先后发表统计源论文、SCI收录期刊论文60余篇,参编专著8部,获省部级科技进步奖三等奖两项及2016年全国胃癌手术大赛特等奖、2017年生命时报金柳叶刀奖。
现主持国家自然科学基金面上项目、北京市科学技术委员会重大项目、北京市科学技术委员会首都特色临床医学等课题研究工作,同时担任中国医疗保健国际交流促进会常务理事兼任科普分会主任委员、北京绿色医疗新技术产业联盟副理事长、中国医师协会外科医师分会上消化道外科医师委员会副主任委员及10余种杂志编委或特约审稿专家。
自1996年Cuschieri等&1'首次成功开展腹腔镜胰腺远端切除术以来,腹腔镜胰体尾切除术(laparoscopic distai pancreatectomy,LDP)弓丨起了医学界的广泛关注。
随着腹腔手术技术的发展、手术经验的积累以及操作器械的不断改进,腹腔镜手术技术在胰腺外科得到了进一步发展,也逐渐成为胰体尾切除最具优势的胰腺术式。
对于胰体尾切除术,传统观念认为胰腺与脾同属一个解剖单位,行胰体尾切除时需将脾脏一并切除。
近年来,越来越多的研究证明脾在免疫系统中起重要作用,脾切除后可能引起各种后遗症,包括血小板增多、血栓形成、癌症风险增加和脾切除术后感染&2-'。
脾切除术后严重感染的风险估计为1/(400~500患者•年),致死性为1/(800-1000患者•年)[5]o2002年,Shoup等&6'研究同期保留脾切除术与脾切除术患者术后并发症发生率,结果显示保留脾脏的远端胰腺切除术患者的感染和严重并发症发生率较低、住院时间较短。
胰体尾联合脾切除术手术记录1. 引言大家好,今天咱们聊聊一个听上去有点复杂,但其实也挺有趣的手术——胰体尾联合脾切除术。
这个名字听起来像是外星人发明的,但其实就是处理胰腺和脾脏的小手术。
其实这手术在医学界也是个老生常谈的事儿,不过我们今天要用轻松点的方式聊聊,让大家在了解的同时,也能乐呵乐呵。
2. 手术准备2.1. 病人准备首先,手术前的准备工作可不是闹着玩的。
医生和护士们可是像打仗一样,紧锣密鼓地准备着。
病人小王,是个爱笑的大男孩,手术前总是抿着嘴巴,偷偷看大家的忙碌。
他想,哎,这手术到底痛不痛呢?医生说,“小王,别担心,咱们有麻醉,醒来的时候你就已经是个‘新’人了!”小王听了,心里多少安了些。
2.2. 检查与评估然后,检查环节可得仔细。
医生要确认小王的身体状况,做了各种各样的检查。
说实话,小王当时的心情就像坐过山车,时而紧张,时而期待。
医生这边查一查,问一问,小王的紧张感慢慢就消散了。
最后,医生给了个大大的 thumbs up,说一切准备就绪,可以上刀台了。
3. 手术过程3.1. 麻醉与切口进入手术室后,小王躺在了那张手术台上,四周的灯光亮得有点刺眼。
他闭上眼睛,心里默念:“我可是勇士!”麻醉师过来,轻声告诉他,“小王,放松,数到十就能进入梦乡。
”小王心里一阵欢喜,心想,这种数数的方式真不错,简直像小孩儿睡前故事。
就这样,小王在甜蜜的麻醉中沉沉入睡。
手术开始后,医生小心翼翼地在小王的腹部做了一个切口,像是在给他打开一扇通往新世界的门。
此时手术室里,器械的叮当声、医生的低语声交织成一曲动人的乐章。
3.2. 处理胰腺与脾脏医生首先处理胰腺,像艺术家雕刻着自己的作品。
每一步都要精细,生怕出错。
医生用力一划,切除了胰体尾,还顺便把小王的脾脏也一起摘掉了。
这可不是随便玩的把戏,而是为了让小王的身体更健康。
听说这过程就像修理老爷车,要把坏的部件换掉,才能让车子跑得更快更顺。
4. 手术结束与恢复4.1. 清理与缝合手术结束后,医生开始清理和缝合。
保脾胰体尾切除术在胰体尾病变时的应用[摘要] 目的探讨胰腺体尾部病变时行保留脾脏的胰体尾切除的可行性与安全性。
方法2005年12月至2008年2月收治8例胰腺体尾部病变患者,均采用了保留脾脏的胰腺体尾切除,其中1例术中快速病理报告不能排除恶性病变而再行脾脏、脾血管及其淋巴结切除,1例因胰尾残余较长再行远端胰腺-空肠吻合。
结果8例患者均成功完成了保留脾脏的胰体尾切除手术,平均手术时间(187.5±54.45) min,术中平均出血量(262.5±95.43) ml,均未输血,术后平均住院时间(19.38±8.68) d。
术后1例出现短期胰瘘,1例出现胰尾部小囊肿,均经保守治愈。
随访12至45个月疗效均良好。
结论胰体尾病变时行胰体尾切除手术中保留脾脏是安全可行的,可以避免不必要的脾切除。
[关键词]脾脏;胰体尾切除;良性病变胰腺体尾部病变的传统术式是胰体尾切除加脾切除,其中的脾切除完全是由于脾动静脉同胰腺的解剖关系所致的附加损伤。
笔者对8例胰体尾病变患者成功施行保留脾脏的胰体尾切除术,现报道如下。
1 对象和方法本组8例均为本院胰腺外科专业组自2005年12月至2008年2月间收治,其中男2例,女6例,年龄 13~60岁,平均(40.38±16.12)岁。
除1例为外伤性胰体断裂外,其余7例均为胰体或胰尾部肿瘤,肿块直径为1~11 cm,其 中1例因残余胰尾组织较长( 8 cm),在保脾胰体肿块切除后行近端胰腺关闭、远端胰腺-空肠吻合,其余7例均行单纯保脾胰体尾切除。
2 结果8例患者均成功完成了保留脾脏的胰体尾切除手术。
其中1例因术中快速病理报告提示胰高血糖素瘤、恶性不能排除,立即再切除已保留的脾脏、脾动静脉及其周围的淋巴结,术后病理结果证实脾血管及其周围淋巴结有瘤组织残余。
手术时间100~300 min,平均(187.5±54.45) min,术中出血量100~400 ml,平均(262.5±95.43) ml,均未输血。