颈动脉支架概述
- 格式:ppt
- 大小:18.00 MB
- 文档页数:58

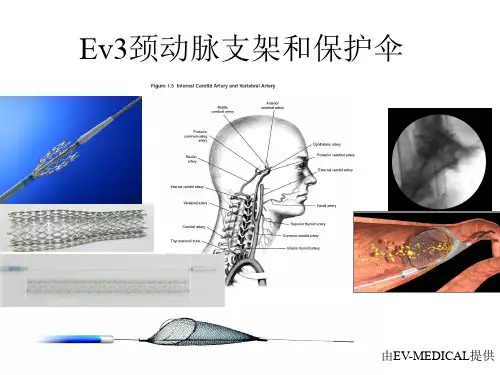

颈动脉支架简介一、市场分析脑卒中是人类死亡的第二大原因,并且是人类致残的最重要因素。
其中, 8 0 %以上的卒中是缺血性卒中,而约2 0 ~ 3 0 %的缺血性卒中都是由颈动脉狭窄引起的。
大量的临床研究表明,颈动脉狭窄与卒中的发生具有较高的相关性。
颈动脉内膜剥脱术曾被认为是治疗颈动脉狭窄的金标准。
随着微创介入技术的迅速发展,颈动脉支架术也成为治疗。
颈动脉狭窄的安全有效手段,特别在治疗高风险的患者中有着出色的表现。
颈动脉支架2 0 0 5 年被评为影响人类健康产业的十大重大医疗器械技术之一,是目前血管介入器械中增长最快的产品。
二、颈动脉支架概括颈动脉支架都为自扩张支架,支架事先处理到需要的尺寸,然后压握到输送鞘管内,由于支架材料具有优异的超弹性,支架在很小的鞘管内不会发生塑性变形。
输送系统从股动脉进入,沿着远端保护伞的0 . 0 1 4”导丝到达颈动脉狭窄部位后,后撤鞘管释放支架,支架自行恢复其形状,同时把狭窄的部位撑开。
三、产品性能及组成颈动脉支架系统由输送系统和自膨胀镍钛合金支架组成;输送系统由导管尖端、内导管、外导管鞘、按钮和把手组成。
支架为一定长度和直径的网状管体,采用超弹性记忆合金材料制成,安装在内导管和外导管鞘之间。
输送导管由高密度和低密度聚乙烯、聚醚醚酮(PEEK)和尼龙12制成。
产品电子束灭菌,一次性使用。
四、适用范围本产品适用于治疗颈内动脉(ICA)的颈动脉狭窄,无论是否涉及连续的颈总动脉(CCA),包括血管造影≥70%狭窄的无症状患者和血管造影≥50%狭窄的有症状患者:由于预先存在的多种副发病变,使得患者的麻醉和/或手术治疗的风险较高;由于先前对颈部的放射或手术治疗而导致不适合接受手术,或者手术无法到达的病变部位。

填写手术时间,诊断,麻醉,术者,助手,患者取平卧位,双侧腹股沟、会阴及下腹部常规消毒、铺无菌孔单,以1%利多卡因10ml在穿刺点周围作局部麻醉,在右侧腹股沟韧带中点下1.5cm处,以Seldinger技术穿刺右股动脉,置入8F动脉鞘。
将长90cm的8F VISTA BRITE 导引导管和长125cm的5F多功能导管以及长256cm的超滑导丝组合,导引导管与Y阀、三通以及肝素生理盐水装置相连。
超滑导丝导引下将多功能导管置于主动脉弓后进入左颈总动脉,在侧位路途下将超滑导丝置于颈外动脉并跟进多功能导管,然后将导引导管置于颈总动脉,撤出5F多功能导管以及长256cm的超滑导丝,透视下少量注射造影剂将导引导管头端调整放置在颈总动脉分叉近端约1cm,经导引导管行颈动脉正、侧位放大造影和路径图,见颈内动脉起始处狭窄,狭窄长2cm,程度约95%,其远侧颈动脉直径5mm,其近侧颈总动脉直径7mm。
在狭窄远侧约4cm拟放保护伞处颈内动脉直径5mm,选用 eV3公司的SPIDER快速交换保护伞。
将BOSTON公司的190cm 0.014″PT导丝头端穿入SPIDER快速交换保护伞的外套管,出外套管远端后塑型PT导丝头端约45°,PT导丝携快速交换保护伞经近端带Y阀的导引导管将保护伞送出导引导管头端,路径图下PT导丝携SPIDER 快速交换保护伞外套管通过装置通过狭窄段,撤出PT导丝,并将保护伞置于狭窄段上方岩骨段的较直段,固定保护伞导丝,后撤SPIDER快速交换保护伞的外套管,见保护伞张开,继续后撤外套管直至出Y阀。
行正、侧位造影证实保护伞与颈内动脉完全贴合后,路径图下将球囊导管沿保护伞导丝到达并覆盖狭窄段(4mm×20mm球囊)预扩狭窄段,扩张压力6 atm,此时已经备好阿托品0.5mg,随时准备静脉壶入。
见心率75次/分,无明显减慢故未用阿托品。
造影见狭窄段已经扩张, 狭窄段直径为远端颈内动脉直径的40%。


颈动脉支架植入术并发症的观察和护理颈动脉支架植入术是一种治疗颈动脉狭窄和阻塞的方法。
它是手术治疗的有效方法之一,但也存在着一定的并发症。
本文将对颈动脉支架植入术的常见并发症进行观察和护理。
一、颈内动脉穿刺颈内动脉穿刺是植入支架必须进行的步骤,同时也是术前的重要操作。
虽然这个步骤能够很好地准确地为支架的植入提供指引,但是如果操作不当,会引起一系列严重的并发症,如血肿、颅内血肿等。
因此,要精细的术前评估和选择穿刺部位,术中要严格掌握每个步骤,尽可能减少创伤和损伤。
针刺部位有时还会出现血管破裂、颈内动脉血栓形成、动脉瘤等情况,为此,需要专业针刺技术,根据患者的个体差异进行准确的用力和方向掌握。
二、脑梗死和脑溢血颈动脉支架植入术后还可能引起脑梗死和脑溢血并发症。
因为手术中有可能会将脑内血栓挤出,并随血流进入脑血管,在脑内形成栓子,造成脑梗死或脑溢血。
为此,术前应充分评估患者的病情,包括既往病史、年龄、性别、身体质量指数、糖尿病、高血压、肥胖等因素。
在术中,应进行精细操作,尽可能减少植入支架的时间和次数,以减少对脑血管的刺激。
三、出血和远端栓塞由于手术时顺着颈动脉内腔植入支架,使血管壁受到刺激,容易引起内皮损伤和血管炎症反应,血管内膜破裂在内,形成血栓,尤其是植入支架会对血管壁造成小创,从而导致血液凝固以及远端栓子形成,甚至出现出血。
因此,在手术过程中要注意准确运用超声仪器和内镜来确定植入的位置和大小,也应该要使用可以有效防止出血和远端栓子的药物。
患者术后需要安静休息,避免过度活动,防止血管连接的破裂和出血,以及加大远端血栓断裂的风险。
四、感染和过敏反应颈动脉支架植入术后还存在引起感染和过敏反应的风险。
术前应对患者的病情进行全面评估,发现存在感染或过敏史的患者,需要特别注意。
交叉感染和过敏反应非常常见,因为在手术中要做好中心导管留置、感染预防,术前手术部位要清洗和消毒,并使用无菌手套和无菌巾对患者进行消毒护理。


颈动脉支架原理颈动脉支架是一种用于治疗颈动脉狭窄的介入医疗器械。
颈动脉狭窄是指颈动脉内膜厚度增加、管腔狭窄或闭塞,导致脑供血不足的病症。
颈动脉支架的原理是通过置入支架来扩张狭窄的颈动脉,恢复其正常的血液流通。
颈动脉支架的置入过程需要经过导管插入、造影、支架展开和固定等步骤。
首先,医生会在患者的腹股沟或手臂动脉插入一根细长的导管,然后将导管引导至颈动脉狭窄部位。
接下来,医生会注入造影剂,通过X射线实时观察颈动脉的狭窄情况,确定支架的置入位置。
当确定支架置入位置后,医生会将折叠的支架通过导管送至狭窄部位。
在到达狭窄部位后,支架会自动展开,撑开狭窄的血管壁,恢复血液的正常流动。
同时,支架的金属网格结构可以支撑血管壁,并防止再次狭窄。
为了确保支架的稳定性,医生会使用特殊的技术将支架固定在颈动脉壁上。
这样不仅可以防止支架移位,还可以促进血管内皮细胞的生长,加速血管的愈合和恢复。
颈动脉支架的置入过程通常在局部麻醉下进行,手术时间较短,恢复期也较快。
术后患者需要定期复查血管内膜情况,以确保支架的功能和稳定性。
颈动脉支架的原理是通过机械扩张和支撑来恢复颈动脉的正常血流。
通过使狭窄的血管壁扩张,支架可以恢复血管的通畅性,增加血流量,改善脑供血不足的症状。
然而,颈动脉支架也存在一定的风险和并发症。
置入过程中可能会发生血管损伤、血栓形成等并发症。
术后可能会出现颈动脉血栓、再狭窄等情况。
因此,在进行颈动脉支架治疗之前,医生需要对患者进行详细的评估和筛查,确保手术的安全性和有效性。
总的来说,颈动脉支架是一种有效治疗颈动脉狭窄的介入手段。
通过置入支架来扩张狭窄的颈动脉,恢复其正常的血液流通,可以改善脑供血不足的症状。
但同时也需要注意手术的风险和并发症,术后的随访和管理也非常重要。
颈动脉支架的应用为患者带来了新的治疗选择,提高了治疗效果和生活质量。

【总结】颈动脉支架的特点及研究现状——帅刀掉渣·胡业帅博士颈动脉狭窄是引起急性缺血性脑血管事件的重要原因。
近年随着颈动脉支架材料进步以及脑保护装置出现,颈动脉支架置入术已逐渐成为颈动脉狭窄病患的治疗选择。
本文主要对各类颈动脉支架的特点及研究现状进行综述。
原文如下刘晓纬,徐学君,陈科宇,叶峰,邓平福,王文煜.颈动脉支架的特点及研究现状[J].中国微侵袭神经外科杂志,2020,25(04):190-192.颈动脉狭窄是一种由于动脉粥样硬化、大动脉炎、纤维肌肉发育不良等病因引起的颈部血管血流动力学紊乱疾病。
颈动脉狭窄目前已成为缺血性脑卒中的高危因素,是导致病人残疾、死亡的重要原因。
临床根据颈动脉狭窄程度(症状性颈动脉狭窄≥50%,无症状性颈动脉狭窄≥70%)作为手术干预的指征。
目前临床治疗颈动脉狭窄主要有3种手段:颈动脉内膜剥脱术(carotid endarterectomy,CEA)、颈动脉支架置入术(carotid artery senting,CAS)与药物治疗。
随着颈动脉支架及脑保护装置不断发展,介入手术具有创伤小、恢复快等优点,CAS使用频率及临床预后也有显著提高[1,2]。
CAS治疗颈动脉狭窄的成功离不开颈动脉支架的发展,本文就颈动脉支架特点及研究现状进行论述。
1 颈动脉支架置入术的发展历程1979年成功实施第1例CAS,但由于当时操作人员经验缺乏以及介入材料落后,CAS 30 d卒中和死亡发生率为12.1%,远远高于CEA 的发生率(4.5%)[3]。
随着介入材料发展,颈动脉和椎动脉经腔血管球囊成形术研究(carotid and vertebral artery transluminal angioplasty study,CAVATAS)[4]显示CAS与CEA 30 d脑卒中发生率和病死率相似,但CAS再狭窄率远高于CEA。
在捕捉栓子的保护装置(embolic protection devices,EPD)出现后,CAS病死率为12.2%,而CEA病死率为20.1%,该实验证实可采用CAS处理CEA高风险病例[5],CAS治疗颈动脉狭窄具有较高的循证医学证据支持[6,7]。


颈动脉支架术(carotid angioplasty and stenting,CAS)是近20年来发展起来的新技术,远端保护伞的应用使得CAS术后并发症明显下降,但CAS手术期并发症不容忽视。
规范成熟的护理措施可以辅助临床治疗,降低患者的围手术期并发症。
术前护理主要包括术前宣教、心理护理、用药准备及患者准备;术中护理主要包括进入导管室患者准备、建立静脉通道、观察有无造影剂过敏反应及密切观察生命体征;术后护理主要包括拨鞘前护理、拨鞘后护理、血压和出血的观察护理及生活护理。
另外,根据患者的个体需要,进行健康指导。
颈动脉支架术(carotid angioplasty and stenting,CAS)是近20年来发展起来的新技术,远端保护伞的应用使得CAS术后并发症明显下降,但CAS手术期并发症不容忽视。
规范成熟的护理措施可以辅助临床治疗,降低患者的围手术期并发症。
术前护理主要包括术前宣教、心理护理、用药准备及患者准备;术中护理主要包括进入导管室患者准备、建立静脉通道、观察有无造影剂过敏反应及密切观察生命体征;术后护理主要包括拨鞘前护理、拨鞘后护理、血压和出血的观察护理及生活护理。
另外,根据患者的个体需要,进行健康指导。
CAS围手术期的常见并发症1.1 心血管并发症血管迷走反应占5%~10%;血管减压反应占5%~10%;心肌梗死占1%。
心血管的并发症主要包括低血压、高血压及心动过缓、心动过速等。
1.2 颈动脉损伤血管内操作可以导致颈动脉夹层、颈动脉内血栓形成、颈动脉穿孔,发生率一般不到1%;颈外动脉狭窄或闭塞发生率5%~10%;短暂性血管痉挛发生率10%~15%;支架置入处再狭窄发生率3%~5%。
颈动脉的上述损害可以导致局灶性神经功能损害,严重者导致患者致残及致死。
1.3 全身性并发症包括穿刺部位损伤占5%;造影剂反应及所导致的肾脏损害占1%~2%。
1.4 神经系统并发症包括短暂性脑缺血发作(TIA)占1%~2%;缺血性卒中占2%~3%;颅内出血<1%;过度灌注综合征<1%。
【神介兵器】18WALLSTENT颈动脉支架
神经介入医学即介入神经放射学(Interventional Neuroradiology),是研究利用血管内导管操作技术,在计算机控制的数字影像系统的支持下,对累及人体神经系统血管的病变进行诊断和治疗,达到栓塞、溶解、扩张、成形和抗肿瘤等治疗目的的一种临床医学科学。
目前在国际上,介入神经放射学已达到一个相对稳定的高水平阶段,我国神经放射介入虽然起步较晚,随着神经影像学、材料学和介入导管技术以及计算机等学科的迅速发展,神经介入专业也有了突飞猛进的发展,已接近国际水平。
神经介入的发展其中最重要的两个因素是:神经介入器材料进步与影像学设备的发展。
由于神经介入器械不断发展和创新,品种繁多、性能各异,医生要更好地运用这些器械,技、护人员要在术中做到默契配合,均需要熟知和掌握每一件器械的作用、用途以及性能特点。