甲亢性肝损害
- 格式:ppt
- 大小:658.50 KB
- 文档页数:25









甲状腺功能亢进合并肝损害治疗观察甲状腺功能亢进症是以神经、循环、消化等系统兴奋性增高和代谢亢进为主要表现的一组临床综合征,可以累及全身多个器官,其中有部分甲亢患者是以肝损害为主要表现,现将我科近1年来收治的甲亢合并肝损害患者的临床特点和治疗进行分析。
1 临床资料选择近1年在我科住院的8例甲亢合并肝损害的患者,其中6有例表现为厌食、纳差、乏力。
有2例表现为恶心,皮肤黄染、尿色加深,肝区隐痛。
所有患者均有怕热多汗、心悸、消瘦等甲亢的症状。
既往患者均无大量饮酒史,及口服药物史。
实验室检查:甲状腺功能均提示亢进,肝功能转氨酶不同程度的提高,3例有黄染的患者胆红素升高,各种肝炎病毒学检查未见异常。
超声检查排除胆道和胰腺疾病。
患者诊断为甲亢肝损害。
所有患者均给予保肝药,β-受体阻滞剂治疗,肝脏转氨酶在正常上限2倍以下时同时给抗甲状腺药物治疗,少数肝脏转氨酶在正常上限2倍以上时在保肝治疗后,转氨酶下降至正常上限2倍以下时再给抗甲状腺药物治疗。
多数患者经过治疗肝功能2~3周恢复正常,有2例是1个月恢复。
2例肝功损害严重伴有黄染者,肝功好转后未给抗甲状腺药物,行131i治疗甲亢。
2 讨论肝脏是甲状腺激素代谢的重要组织,所以甲亢对肝损害在临床上比较常见。
甲亢对肝功能损害的原因是多方面的,原因较复杂。
多数学者认为可能与下列因素有关。
(1)甲状腺激素的直接作用。
肝脏对甲状腺激素的代谢、转化、排泄及甲状腺球蛋白的合成具有重要作用。
20%的甲状腺激素在肝内降解,与葡萄糖醛酸或硫酸结合后经胆汁排入小肠,长期过度的甲状腺激素的转化代谢增加了肝脏负担,同时可能直接对肝脏产生毒性作用。
(2)高代谢导致肝脏相对缺氧及营养不良。
甲亢时机体代谢增高,内脏和组织耗氧量明显增加,但肝脏血流并不增加,使肝脏相对缺氧;同时旺盛的新陈代谢使糖原、蛋白质、脂肪的合成减少而分解代谢亢进,引起肝糖原、必需氨基酸及维生素消耗过多,使肝脏营养不良。
(3)甲亢中graves病为机体自身免疫性疾病,可造成机体其他组织和器官的损伤,也可以发生自身免疫性肝损害。

甘草酸二铵肠溶胶囊治疗甲状腺功能亢进性肝损害的疗效观察目的评价甘草酸二铵肠溶胶囊治疗甲亢肝损害的临床疗效。
方法甲亢肝损害患者随机分为治疗组30例和对照组30例,治疗组给予甘草酸二铵肠溶胶囊口服,对照组予以护肝片口服,观察治疗3周后2组患者肝损害的疗效。
结果2组治疗后丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)及总胆红素(TBIL)均有明显下降(p<0.05),治疗组明显优于对照组。
结论甘草酸二铵肠溶胶囊治疗甲亢肝损害具有较好的治疗效果。
标签:甘草酸二铵肠溶胶囊;甲亢;肝损害甲状腺功能亢进症是由于多种原因引起患者体内甲状腺激素过多,从而导致的一组临床综合征,可累及全身多个器官,甲状腺功能亢进症累及患者肝脏时引起肝功能异常、肝肿大、黄疸、肝硬化等称为甲状腺功能亢进性肝损害,不包括甲状腺功能亢进症患者服药所致的肝功损害。
本研究通过应用甘草酸二铵肠溶胶囊治疗我院60例该类患者,取得了较好的疗效。
1. 资料与方法1.1 一般资料选择2012年1月至2015年1月我院门诊及住院60例甲状腺功能亢进性肝损害患者,诊断满足以下条件:全部患者均符合第7 版《内科学》甲亢诊断标准,排除合并病毒性肝炎和其他肝胆疾病及药物引起的肝功能损害,ALT 、AST 、ALP 、GGT 、TBIL 等1 项或1 项以上异常者诊断为甲亢性肝功能损害[1] 。
入选患者共60例,其中男性24例,女性36例,年龄20~64岁,平均年龄35.3岁,随机分为治疗组30例,对照组30例。
1.2 治疗方法治疗组在抗甲状腺治疗的基础上,加用甘草酸二铵肠溶胶囊(江苏正大天晴药业股份有限公司,国药准字H20040628)150mg口服Tid。
对照组在抗甲状腺治疗基础上加用护肝片1.08g(0.36g/片)口服bid。
3周为一疗程。
1.3 疗效评价指标及判断标准生化指标:ALT、AST、ALP及TBIL。
所有患者治疗3周后症状、体征明显改善或消失,血清ALT、AST、TBIL明显下降(正常值 2 倍以下)为有效;临床症状,体征无改善或有所加重,血清血清ALT、AST、TBIL未控制在正常值2 倍以上或持续升高者为无效。
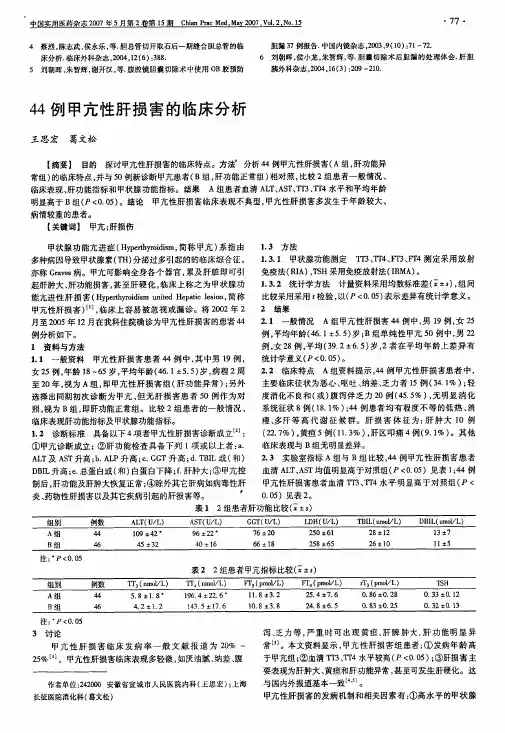
30例甲状腺功能亢进性肝功能损害的临床特点及预后因素分析作者:崔祖丽来源:《中国实用医药》2013年第33期【摘要】目的探讨甲状腺功能亢进性肝功能损害(hyperthyroidism liver injury HLI)的临床特点和影响预后的因素。
方法 30例HLI患者临床资料的回顾性总结分析。
结果所有患者入院时均存在不明原因肝功能不全,而后明确为HLI。
肝功能结果异常主要表现为ALT升高和AST升高为主,其次是GGT、DB、TB、ALP升高以及ALB下降。
Logistic回归分析显示入院时TB与HLI患者的预后相关(P【关键词】甲状腺功能亢进;甲亢;肝损害;甲状腺功能亢进症(Hyperthyroidism,简称甲亢)是由多种病因导致甲状腺素分泌过多引起的一种常见的内分泌疾病,过多的甲状腺素作用于全身,引起多器官的病理生理变化,累及肝脏则可引起肝肿大、肝功能异常,甚至发生黄疸、肝硬化等,临床称为甲亢性肝损害(hyperthyroidism liver injury HLI) [1]。
本研究的目的是总结甲亢性肝损害患者的临床特点和预后因素。
1 资料与方法从2009年1月~2012年12月,在本院诊治的HLI的患者共30例,本研究对这部分患者的临床特点进行了总结,并且分析与预后相关的因素。
1. 1 HLI诊断标准[1] ①甲亢诊断成立[2];②肝功能检查具备下列1项或以上者:a.谷丙转氨酶(ALT)及谷草转氨酶(AST)升高;b.碱性磷酸酶(ALP)升高;c.谷氨酰转移酶(GGT)升高;d.总胆红素(TB)或(和)直接胆红素(DB)升高;e.总蛋白(TP)或(和)白蛋白(ALB)下降,白蛋白/球蛋白(A/G)1. 2 治疗患者接受的治疗包括抗甲状腺[2]、保肝治疗,避免使用损伤肝脏的药物,积极控制并发症,加强营养支持和对症治疗。
患者在入院后和治疗过程中定期复查肝功、甲功等检查。
1. 3 统计学方法计量资料采用均数±标准差(x-±s)表示;计数资料采用百分率表示;采用logistic回归模型进行分析预后影响因素,以P2 结果2. 1 临床特点纳入的30例均因不明原因肝功能不全就诊,经检查后明确为HLI。
甲亢合并轻中度肝功能损害患者131I治疗效果观察(作者:___________单位: ___________邮编: ___________)【摘要】目的观察甲状腺功能亢进症伴发轻中度肝功能损害患者131I治疗效果。
方法对106例初诊为甲亢合并轻中度肝功能损害的患者进行口服131I治疗,分析比较131I治疗前后甲状腺功能及肝功能变化。
结果 106例甲亢合并轻度肝功能损害的患者131I治疗后6个月,甲亢治愈89例(83.96%),总有效率为98.11%;98%的患者肝功能指标恢复正常。
结论甲亢合并轻度肝功能损害时,131I治疗仍然是安全、有效的。
【关键词】甲状腺功能亢进症/ 治疗;131I;肝功能不全状腺功能亢进症(简称甲亢)是临床常见的内分泌疾病,可累及全身多个系统,可造成肝脏病理改变,表现为肝肿大、肝功能异常,严重者甚至出现黄疸,并发肝硬化。
2000年3月~2007年5月我们用131I治疗甲亢合并肝损害106例,疗效良好,现分析报告如下。
1 资料与方法1.1 一般资料本组患者106例,根据症状、体征、TT3、TT4、FT3、FT4、s-TSH、甲状腺摄131I率试验、甲状腺ECT扫描等确诊甲亢。
肝功能检查均合并轻、中度肝功能损害[丙氨酸转氨酶(ALT)、门冬氨酸转氨酶(AST)、碱性磷酸酶(ALP)、总胆红素(TBIL)轻或中度升高],均排除肝胆疾病及感染、损肝药物应用等其它因素所致肝功能损害,106例均为初治。
其中男16例,女90例,年龄26~68岁,病程8个月~3年。
1.2 方法采用单剂量口服131I治疗方法,剂量按下式计算[1]:131I剂量(MBq)=每克甲状腺131I量(MBq)×甲状腺重量(g)/甲状腺最高摄131I率。
依病情程度、血象结果等因素做适当调整。
甲状腺重量根据触诊及甲状腺ECT扫描确定。
每克甲状腺组织131I量为2.94~4.44MBq。
1.3 疗效判断治愈:甲状腺功能亢进症症状、体征完全消失,TT3、TT4、FT3、FT4、s-TSH正常;好转:甲状腺功能亢进症症状减轻、体征未完全消失,TT3、TT4、FT3、FT4增高或正常后又上升;无效:甲状腺功能亢进症症状和体征无变化或反而加重,TT3、TT4、FT3、FT4高于正常。
甲状腺功能亢进可出现什么并发症甲状腺功能亢进这个疾病很多人一点也不重视,还以为这个疾病只是会引起眼球突出,身体异常,还有身体消瘦,饭量会加重,但是没有想到这个疾病还会引发很多我们不知道的疾病,并且对我们身体伤害很大的疾病,甲状腺功能亢进之后出现的疾病还会影响到我们的生命,如果饭量增大的话,那么对胃部的伤害也很大,那么甲状腺功能亢进会出现什么并发症呢?甲亢性心脏病主要症状:心悸、呼吸困难、心前区疼痛、过早搏动(早搏)或阵发性房颤,甚至出现持久性房颤。
甲亢性眼突主要症状:眼突的急性阶段表现为眼外肌及眼球后组织的炎症性反应。
甲亢性肝损害主要症状:除甲亢症状以外主要为肝病改变,肝脏肿大、压痛、全身瘙痒、黄疸、尿色深黄、大便次数增多,但食欲尚好,无厌油。
甲亢性肝病有些甲亢患者会在甲亢症状期间,除了正常的甲亢症状外,还会出现肝功能损害和肝脏肿大,肝脏压痛,同时会出现皮肤、巩膜黄染,更严重的患者会出现恶心、呕吐和腹泻等症状,这些都表明患者出现了甲亢性肝病。
甲亢性肝病占甲亢总数的5%~91.5%,于1960年最先被报道,肝-甲状腺综合征不包括因患甲状腺疾病引起的肝内循环障碍或代谢异常及对各种病因刺激反应增强所引起的肝损害,也不包括由于慢性肝病引起全身营养不良而影响了甲状腺功能的情况。
甲亢性肝病病因不清、机理复杂,其发生可能与甲状腺素对肝脏的直接毒性作用、肝脏营养不良、肝静脉淤血和肝小叶中央坏死及感染、休克加重肝损害等因素有关。
有不少多发性内分泌腺免疫性疾病的报道,如Schimidt综合征即甲状腺和肾上腺同时发生的免疫性疾病。
因而有学者推测,本综合征亦可能是由于免疫功能遭到破坏,同时产生了两种自身抗体——抗甲状腺抗体和抗肝抗体,对自身组织发生免疫反应,从而导致两脏器同时发生自身免疫性疾病。
患者的肝脏有程度不等的纤维化及淋巴细胞浸润,甲状腺呈弥漫性或局灶性甲状腺炎性改变。
本综合征多见于40岁以上的女性,尤以更年期妇女为多见。
131I治疗甲亢合并肝损害(附120例)杨鹏(兰州大学第一医院核医学科;兰州730000)作者简介:杨鹏(1972-),男,甘肃兰州人,硕士、副主任医师,从事临床核医学研究,email:lzyangpeng@)[摘要]目的评价131I辅助保肝措施治疗甲亢合并肝损害的临床疗效。
方法回顾性分析了120例甲亢合并肝损害患者给予131I及保肝治疗后,在治疗第6个月、12个月的随访资料。
结果第一次给予131I 后6个月,甲亢治愈率、好转率、甲减率、无效率,分别为83.33%、5.83%、10.83%、0%,总有效率为89.16%。
与治疗前相比,ALT、AST均明显下降,差异有显著性,p<0.05。
第一次治疗后第6个月好转的患者,第二131I次治疗后均完全治愈。
结论131I辅助保肝措施治疗甲亢合并肝损害疗效显著,值得进一步推广。
关键词:甲亢;肝损害;131ITherapeutic effection of 131I for Hyperthyroidism patients with Liver injury(120 cases)Abstract:Objective To analyze the clinical treatment and the curative effection of hyperthyroidism patients with Liver injury. Methods Retrospective analysis was used in studying 120 cases of hyperthyroidism patients with Liver injury treated by 131I. Results The total effectiveness of hyperthyroidism is 89.16%. The plama level of ALT and AST were lower than pre-treatmention. The difference were significant (p<0.05). Conclusion131I is effective in treating hyperthyroidism patients with liver injury, and is worthy of clinical promotion.Key words:hyperthyroidism;liver injury;131I甲状腺功能亢进症(hyperthyroidism),简称“甲亢”,是内分泌系统的常见病、多发病,是由多种原因引起甲状腺激素分泌过多,临床上以高代谢症候群为主的综合征,该病可累及全身多个器官。