侧脑室穿刺及体外引流术
- 格式:ppt
- 大小:74.00 KB
- 文档页数:7
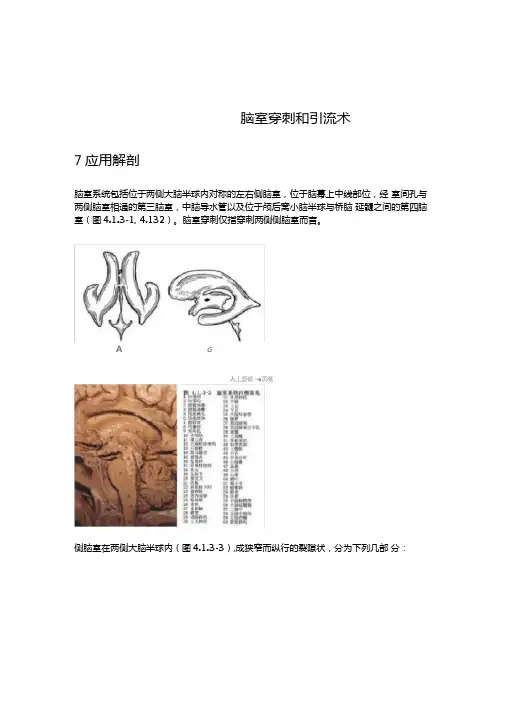
脑室穿刺和引流术7应用解剖脑室系统包括位于两侧大脑半球内对称的左右侧脑室,位于脑幕上中线部位,经室间孔与两侧脑室相通的第三脑室,中脑导水管以及位于颅后窝小脑半球与桥脑延髓之间的第四脑室(图4.1.3-1, 4.132)。
脑室穿刺仅指穿刺两侧侧脑室而言。
A G人丄面砥«■页嘅侧脑室在两侧大脑半球内(图4.1.3-3),成狭窄而纵行的裂隙状,分为下列几部分:前角(额角):在额叶内,其上壁及前壁为 胼胝体前部,外壁为尾状核头,内壁 为透明隔。
内下部有室间孔(Monro 孑L ),经此与第三脑室相通。
体部:为水平位裂隙,在顶叶内。
上壁为胼胝体,内壁为透明隔,下壁由内向外 为穹隆、脉络丛、丘脑背面、终纹和尾状核。
后角(枕角):为体部向枕叶的延伸,系一纵行裂隙。
形态变异很大,常较小, 有时缺如。
上外侧壁为胼胝体放射,内壁有两个隆起,上方者为后角球,系胼胝 体大钳所形成,其下方为禽距,系距状裂前部深陷所致。
下角(颞角):位于颞叶内,为一向下、前及向内弯曲的裂隙,内缘为终纹和尾 状核尾部,末端连有 杏仁核,下角底由内向外为 海马伞、海马、侧副隆起。
体部和后角、下角相移行处为三角部。
体部和下角内有侧脑室脉络丛,与第三脑 室脉络组织在室间孔处相续。
脉络丛球在侧脑室三角部。
[返回]8穿刺部位临床中常用的和有时采用的有以下几种:1•前角穿刺 穿刺点在冠状缝前和中线旁各 2.5c m ,穿刺方向与矢状面平行,对 准两外耳道假想连线,深度不超过5cm 。
2. 后角穿刺 穿刺点在枕外粗隆上5〜6cm ,中线旁3cm ,穿刺方向对准同侧 眉弓 外端,深度不超过5〜6cm 。
3. 侧方穿刺 穿刺侧脑室下角时,在耳郭最高点上方 1cm ,穿刺三角部时,在外 耳孔上方和后方各4cm 处。
均垂直进针,深度约4〜5cm 。
4. 经眶穿刺 在眶上缘中点下后0.5cm 处,向上45°向内15进针,深度约4〜 5cm ,可进入前角底部(图4.1.3-4)。

脑室穿刺术和持续引流术脑室穿刺术是经颅骨专控或椎孔穿刺侧脑室,放置引流管,将脑脊液引流至体外,是对某些颅内压增高病人进行急救和诊断的措施之一。
目的1.对颅内占位性病变、颅内黏连或中脑水管梗阻等导致的侧脑室扩大、严重的颅内压增高征象或脑疝形成征象进行脑室减压,以抢救生命。
2.监测颅内压,可直接、客观、及时地反映颅内压变化的情况。
3.引流血性或炎性脑脊液,以促进病人康复。
4.经引流管注入抗生素,控制感染。
适应证1.肿瘤和其他颅内病变引起的脑积水。
2.自发性或外伤性脑室内出血,或脑内血肿破入脑室系统。
3.后颅凹手术前为防止在切开后颅凹硬脑膜后小脑急性膨出,造成脑组织裂伤和继发性脑干损伤及在术后持续引流出血性脑脊液,以避免脑室系统梗阻和调整颅内压力。
4.开颅术中和术后颅内压监测。
禁忌症1 穿刺部位有明显感染2.有明显出血倾向者。
3.脑室狭小者。
4.弥漫性脑肿胀或脑水肿病人。
方法:脑室穿刺引流的方法有额入法(穿刺侧脑室前角)、枕入法(穿刺侧脑室三角区)、侧入法(穿刺侧脑室下角或三角区)和经眶穿刺法(穿刺侧脑室前角底部),小儿采用经前囟侧角脑室穿刺,一般不置管。
下面介绍通常使用的床旁经额侧脑室穿刺法(额入法)。
1.剃光头发。
2.仰卧位,选定穿刺点(前额部,发际上 2cm,矢状线旁开 2cm),头皮常规消毒,2%利多卡因局麻。
3.颅骨钻孔,用脑室穿刺针穿刺,穿刺方向与矢状线平行,针尖对准两侧外耳道连线,一般进针 3~5cm 可进入侧脑室前角,见脑脊液流出时,表明穿刺成功,则置管作脑脊液持续引流或颅内压监测。
【护理】1.术前护理(1)病人准备:评估病人的文化水平、合作程度以及是否进行过脑室穿刺,指导病人及家属了解脑室穿刺引流的目的、方法和术中、术后可能出现的意外与并发症,消除思想顾虑,征得家属同意并签字确认;躁动病人遵医嘱使用镇静药。
(2)用物准备:消毒剂、麻醉药、颅骨钻、脑室穿刺引流包、无菌引流袋、硅胶导管及抢救药品等,按需要备颅内压监测装置。


颅内压监测下侧脑室穿刺脑室外引流术治疗脑室内出血的临床效果【摘要】脑室内出血是一种危急情况,需要紧急处理以减轻颅内压和保护患者生命。
颅内压监测下侧脑室穿刺脑室外引流术是一种常用的治疗方法,其原理是通过引流脑室内积聚的血液和液体,减轻颅内压。
手术操作包括穿刺脑室和置入引流管,操作步骤需谨慎。
临床研究表明,这种手术在治疗脑室内出血方面有显著效果,能有效减轻症状和改善患者预后。
手术也存在一定的并发症风险,需及时处理。
疗效的影响因素包括患者年龄、病情严重程度等。
颅内压监测下侧脑室穿刺脑室外引流术在治疗脑室内出血中起到重要作用,未来的研究方向可进一步探讨手术技术和并发症预防。
【关键词】脑室穿刺脑室外引流术、颅内压监测、脑室内出血、临床效果、并发症、影响因素、疗效、手术操作、治疗、结论、展望、研究方向。
1. 引言1.1 背景介绍脑室内出血是一种常见的脑血管疾病,常见于高血压或脑动脉瘤破裂等情况。
脑室内出血会导致颅内压增高,影响脑组织的血液灌注,严重时可危及患者生命。
针对脑室内出血患者,及时有效地降低颅内压,清除室内积血,对于改善患者病情和预后至关重要。
本研究旨在探讨颅内压监测下侧脑室穿刺脑室外引流术在治疗脑室内出血中的临床效果,评价其疗效、并发症及影响因素,为临床治疗提供更为科学的依据。
1.2 研究目的本研究的目的是探讨颅内压监测下侧脑室穿刺脑室外引流术在治疗脑室内出血中的临床效果及其影响因素,为临床医生提供更多治疗选择和指导,促进脑室内出血患者的康复和生存质量的提高。
具体目的包括:1. 评估脑室穿刺脑室外引流术在降低颅内压、改善患者症状和预后方面的临床效果;2. 探讨脑室穿刺脑室外引流术的手术操作步骤和技术要点,为临床医生提供可操作性指导;3. 分析并发症的发生率、严重程度以及对策,降低并发症的发生率,提高手术安全性;4. 探讨脑室内出血的疗效影响因素,包括患者年龄、病情严重程度、手术前后处理等因素,为临床医生选择最佳治疗方案提供依据。


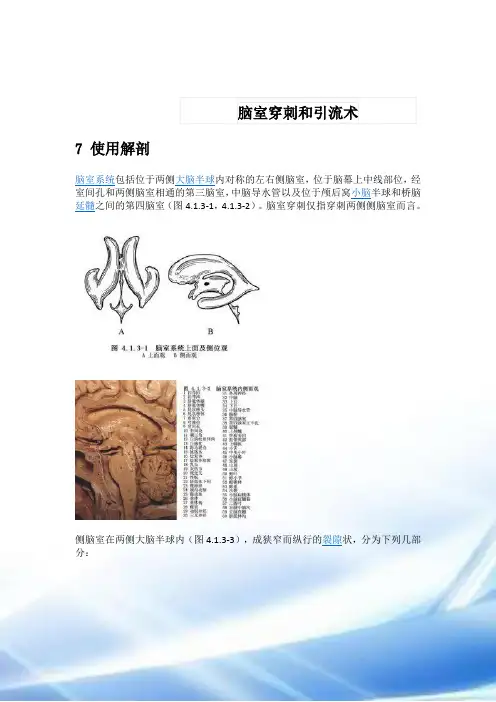
脑室穿刺和引流术7 使用解剖脑室系统包括位于两侧大脑半球内对称的左右侧脑室,位于脑幕上中线部位,经室间孔和两侧脑室相通的第三脑室,中脑导水管以及位于颅后窝小脑半球和桥脑延髓之间的第四脑室(图4.1.3-1,4.1.3-2)。
脑室穿刺仅指穿刺两侧侧脑室而言。
侧脑室在两侧大脑半球内(图4.1.3-3),成狭窄而纵行的裂隙状,分为下列几部分:前角(额角):在额叶内,其上壁及前壁为胼胝体前部,外壁为尾状核头,内壁为透明隔。
内下部有室间孔(Monro孔),经此和第三脑室相通。
体部:为水平位裂隙,在顶叶内。
上壁为胼胝体,内壁为透明隔,下壁由内向外为穹隆、脉络丛、丘脑背面、终纹和尾状核。
后角(枕角):为体部向枕叶的延伸,系一纵行裂隙。
形态变异很大,常较小,有时缺如。
上外侧壁为胼胝体放射,内壁有两个隆起,上方者为后角球,系胼胝体大钳所形成,其下方为禽距,系距状裂前部深陷所致。
下角(颞角):位于颞叶内,为一向下、前及向内弯曲的裂隙,内缘为终纹和尾状核尾部,末端连有杏仁核,下角底由内向外为海马伞、海马、侧副隆起。
体部和后角、下角相移行处为三角部。
体部和下角内有侧脑室脉络丛,和第三脑室脉络组织在室间孔处相续。
脉络丛球在侧脑室三角部。
[返回]8 穿刺部位临床中常用的和有时采用的有以下几种:1.前角穿刺穿刺点在冠状缝前和中线旁各2.5cm,穿刺方向和矢状面平行,对准两外耳道假想连线,深度不超过5cm。
2.后角穿刺穿刺点在枕外粗隆上5~6cm,中线旁3cm,穿刺方向对准同侧眉弓外端,深度不超过5~6cm。
3.侧方穿刺穿刺侧脑室下角时,在耳郭最高点上方1cm,穿刺三角部时,在外耳孔上方和后方各4cm处。
均垂直进针,深度约4~5cm。
4.经眶穿刺在眶上缘中点下后0.5cm处,向上45°、向内15°进针,深度约4~5cm,可进入前角底部(图4.1.3-4)。
[返回]9 适应症脑室穿刺和引流术适用于:1.因脑积水引起严重颅内压增高的病人,病情重危甚至发生脑疝或昏迷时,先采用脑室穿刺和引流,作为紧急减压抢救措施,为进一步检查治疗创造条件。

经颅钻孔侧脑室穿刺外引流是临床脑室出血的有效治疗方法,通过引流将血性脑脊液排出体外,减轻脑水肿、脑膜刺激症状,还可起到调节控制颅内压的作用。
因此,如何正确观察侧脑室外引流的有效性,给予患者术后正确的护理,是患者康复的关键。
1 临床资料本组共20例,其中男16例,女4例,年龄36~78岁。
其中原发性脑室出血3例,动静脉畸形2例,继发性脑室出血15例。
2 护理措施 2.1 术前护理神志清醒者做好心理护理,消除焦虑、恐惧情绪,使患者安静,积极配合治疗。
同时向家属交代病情的危害性及此手术的目的、方法和必要性,消除家属心理负担以取得合作。
争取在15~20 min内剃光头发,备好头皮,禁食4~6 h并做青霉素皮试。
为抢救患者生命赢得时间。
2.2 术后护理2.2.1 引流管的连接病人回病房后先将病人转移至病床上,严防在搬动的过程中牵拉引流管,使引流管滑出,在无菌操作下接上引流瓶,并将引流瓶固定于床旁侧引架上。
使引流管出口的高度距侧脑室平面10~15 cm。
根据引流速度在此范围内适当调整高低。
2.2.2 严密观察生命体征的变化引流后再出血一般发生在术后1~2天内,术后注意是否存在意识障碍、瞳孔异常、头痛、呕吐等颅内压增高症状。
意识、瞳孔的变化往往早于生命体征的变化[1]。
意识障碍加重说明颅内压增高明显,头痛为颅内压增高最早期常见的症状。
颅内压增高的患者常在体位改变时出现典型的喷射性呕吐[2]。
必须持续监测血压、脉搏、呼吸,定时测量血氧饱和度,观察瞳孔变化每30 min~1 h记录1次,经常呼唤病人以了解意识状态,如发现异常及时报告医生,做好抢救准备。
2.2.3 保持引流通畅引流管不可受压、扭曲、折叠。
引流管阻塞,可挤压引流管,将血块等阻塞物挤出,或在严格的无菌操作下用注射器抽吸。
切不可用盐水冲洗,以免阻塞物被冲入脑室系统造成脑脊液循环受阻[3]。
2.2.4 注意观察引流液的性状注意引流液的颜色、性质及引流量(一般引流小于500 ml/d)并每天准确记录。

脑部引流手术的操作步骤是什么?所谓的脑部引流术,医学上称为脑室穿刺和引流术,这其实是一种神经外科手术,相信绝大部分人对这种手术都是很陌生的,其实这种手术作用很强大,比如有的人出现颅内高压,就可以通过脑部引流术进行治疗,另外针对脑内出血的情况,做这种手术也很有必要,那么脑部引流手术具体是怎么做的呢?★脑部引流手术步骤:★1.颅骨钻孔穿刺法(1)用龙胆紫或亚甲蓝液在头皮上划出正中矢状线,再以选定的穿刺点为中点划出头皮切口线,切口长度一般为3cm。
皮肤以3%碘酊及75%乙醇或皮肤消毒液两次消毒,覆以无菌手术巾,并用切口膜或缝线固定于头皮上。
(2)用0.5%普鲁卡因做局麻。
全层切开头皮及骨膜,用骨膜剥离器向两侧分离后,以乳突牵开器牵开。
做颅骨钻孔。
电灼硬脑膜后“十”字形切开。
(3)以脑室穿刺针或带芯引流管经电凝过的皮质按预定方向穿刺入侧脑室。
针头或引流管穿过脑室壁时可感到阻力突然减小,拔出针芯可见脑脊液流出。
如需保留导管引流,则用镊子固定引流管,以中号丝线将引流管结扎固定于头皮上。
(4)间断缝合帽状腱膜和皮肤切口。
引流管接消毒过的脑室引流瓶。
切口及引流管各连接处以消毒纱布妥善包扎,防止污染。
★2.颅锥穿刺法为减少手术创伤,近年来有人倡用细孔锥颅穿刺。
锥颅工具有普通手摇钻或专门设计的颅锥,现以上海长征医院设计的套式颅锥为例介绍其操作方法。
套式颅锥由带有T形手柄和刻度的三刃颅锥及3/4开槽的套管和固定螺旋三部分组成。
(1)在头皮上标出穿刺点后,常规消毒,铺巾,麻醉。
以尖刀在头皮上刺一小孔。
根据X线片测出的颅骨厚度,将套管用固定螺旋固定在颅锥的相应部位,用颅锥连同套管锥透颅骨和硬脑膜。
(2)拔出颅锥,保留套管。
将带芯脑室引流管按穿刺方向经套管插入脑室,待有脑脊液流出后,拔出套管。
引流管固定于头皮上,接脑室引流瓶。
此法不需切开头皮钻颅,简便快速,损伤小。
锥颅后拔出颅锥保留套管在骨孔内,可防止头皮软组织与骨孔错位,穿刺针或引流管可沿套管顺利穿入脑室,避免了一般细孔锥颅的缺点。

颅内压监测下侧脑室穿刺脑室外引流术治疗脑室内出血的临床效果脑室内出血是指血液在脑室内积聚和存留,是一种常见的危重疾病。
脑室内出血患者常见的临床症状包括头痛、恶心、呕吐、意识障碍和颅内压增高等。
而目前,颅内压监测下侧脑室穿刺脑室外引流术已经成为治疗脑室内出血的重要手术方式之一。
本文将就该手术治疗脑室内出血的临床效果进行探讨。
一、手术原理颅内压监测下侧脑室穿刺脑室外引流术的手术原理是通过侧脑室穿刺,将脑室内积聚和存留的血液引流出来,减轻颅内压,改善患者的症状和病情。
手术过程中,先通过CT或MRI等影像学检查确定脑室内出血的位置和程度,然后在严格遵循无菌操作的基础上,选择合适的穿刺点在侧脑室内插入引流管,将脑室内的积血引流出来,并保持引流管的通畅,使血液不再积聚在脑室内。
通过引流术,能够有效减轻颅内压,改善脑血流灌注,减少脑水肿,恢复脑功能,从而达到治疗脑室内出血的目的。
二、术前准备在进行颅内压监测下侧脑室穿刺脑室外引流术之前,需要进行充分的术前准备工作。
首先需要进行全面的术前评估,包括详细了解患者的病史、症状和体征,进行全面的体格检查,评估患者的手术风险和手术适应症。
同时还需要做好手术前的准备工作,包括准备好必要的手术器械和设备,确保手术环境的清洁和无菌,保证手术过程中的安全和顺利进行。
三、手术操作颅内压监测下侧脑室穿刺脑室外引流术的手术操作需要在专业的医疗团队的配合下完成。
手术中需要遵循严格的无菌操作规范,确保手术过程中的安全和无菌。
在手术操作过程中,需要准确定位侧脑室穿刺点,选择合适的穿刺器械和引流管,准确插入引流管,确保引流管的通畅和固定,避免出现意外并发症。
在手术操作结束后,需要做好术后处理工作,包括及时处理手术伤口,观察患者的病情变化,及时处理术后并发症。
四、临床效果颅内压监测下侧脑室穿刺脑室外引流术治疗脑室内出血的临床效果是显著的。
通过手术治疗,能够有效减轻颅内压,改善患者的症状和病情,提高患者的生存率和生活质量。

论著·临床论坛CHINESE COMMUNITY DOCTORS 脑出血是常见于中老年人的急危重症。
既往虽然有文献报道采取开颅血肿清除术、立体定向手术等外科手术可获得一定的疗效。
但多数仍然选择内科保守治疗措施,预后较差,最终因脑干功能严重衰竭、脑疝及其他严重并发症而死亡[1]。
本院神经外科近年采用侧脑室穿刺外引流术治疗高血压重型脑干出血患者,现报告如下。
资料与方法2014年1月-2016年12月收治高血压重型脑干出血患者70例,根据临床症状、颅脑CT 检查均已确诊,且脑干出血血肿量>5mL。
上述患者根据治疗措施的不同分两组。
对照组35例,男20例,女15例;平均年龄(57.2±7.8)岁;意识障碍分级为Ⅲ级22例,Ⅳ级13例;GCS 评分(9.7±1.6)分。
观察组35例,男21例,女14例;平均(56.7±8.4)岁;意识障碍分级为Ⅲ级24例,Ⅳ级11例;GCS 评分(9.5±1.7)分。
两组在性别、年龄、意识障碍分级、GCS 评分等方面比较,差异无统计学意义(P >0.05)。
所有患者家属均签署知情同意书,本研究方案已通过院伦理委员会批准。
研究方法:对照组患者入院后予以20%甘露醇脱水、抗感染、止血、解除脑血管痉挛、营养脑神经等内科保守治疗措施,呼吸严重困难者可实施气管切开术。
观察组入院后立即采取侧脑室穿刺外引流术予以治疗。
具体步骤:首先行气管插管,予以全麻。
随后选择患者发际中点后位置作为手术切口,采取直切方式依次切开患者头皮和骨膜组织,然后使用颅骨钻将颅板钻穿,将穿刺针置入侧脑室中,穿刺针进入侧脑室的长度需控制在5cm。
如果有脑脊液持续流出,则提示侧脑室穿刺成功,针芯拔出后连接无菌引流袋,持续进行引流。
注意引流管需确保在外耳道上10~15cm,引流量150~250mL/d。
如果侧脑室内有血肿铸型出现,则可通过引流管注入尿激酶以溶解血块;如果脑室内仍有血性液体存在,可以行腰大池持续引流。
【新思路】精准徒手脑室穿刺外引流技巧脑室外引流(EVD)是低年资住院医师必须掌握的一项最基本和最重要的操作,但是即使最有经验的医师,如果不尊重技术操作规范,可能也会遇到困难。
这一技术可以挽救那些身患脑积水以及脑室内出血从而危及生命的患者。
其他脑实质内压力监测装置局限于测量颅内压(ICP),而EVD 既可以用于诊断也可以用于治疗。
EVD引流脑脊液(CSF),从而缓解与脑脊液过度生成和吸收不足相关的颅内压增高。
然而,同脑实质内压力监测装置相比,EVD更具有侵袭性,同时伴有更高风险脑室内出血和感染(脑室炎)。
EVD的放置是一个基于外部近似的解剖标志上“盲穿”。
经常,脑室解剖结构被一些深部病灶的占位效应所推移,所以导管的行径必须根据在计算机断层扫描(CT)所显示的脑室的推移下进行相应的调整。
在没有立体定向下,对小的脑室进行置管是有挑战的。
优先选择非优势半球的右额叶通路,除非有一个被迫的理由才将导管放置在左侧。
如果因为左额叶病变或损伤,右额叶是唯一的完整的,那么EVD应该放在左侧。
例如,“血肿铸形”的右侧额角可能会迫使你进行左额脑室穿刺外引流术,因为脑室内出血可以即刻堵塞右侧外引流管。
在这种左侧脑室被困的情况下,可以使用左侧脑室穿刺引流管。
遭遇外伤性损害以及格拉斯哥昏迷评分低(<8)的患者可以考虑进行脑实质内ICP的监测而不是EVD的植入,因为大多数这些患者有生理性颅内压,不形成脑积水,因此不需要脑脊液引流。
然而,他们中的一小部分将患有或以后逐渐形成医学上难治性的颅内压增高,这可通过EVD进行脑脊液引流进行治疗。
手术解剖位置这一流程的关键的标记是中线,鼻根,同侧耳屏,同侧瞳孔,和内眦。
如果能够确切地触及,冠状缝也是非常有帮助。
穿刺的入口点叫Kocher点,它坐落在鼻根向后10-11cm,中线旁开3cm。
也就是沿着瞳孔中线冠状缝前1cm。
图1:在大脑表面解剖结构上显示相关的冠状缝和矢状缝(顶部,左)。
在大脑表面解剖结构上显示Monro孔(顶部,右)。
侧脑室穿刺术
适应症
1.枕骨大孔疝抢救。
2.置颅内压监测器。
3.脑室内出血引流。
4.脑室置入Ommaya贮液器,注射化疗药治疗肿瘤性脑膜炎、淋巴瘤或白血病。
5.颅内压增高的颅后窝手术,枕角穿刺(参见脑室-腹腔分流术)引流可以降低颅内压。
禁忌症
小脑幕上占位病变造成大脑中线结构明显移位,侧脑室扩大不明显。
操作步骤演示
1.病人仰卧。
一般选用右侧(非优势侧),如果左、右脑室不通,穿刺压力高的一侧(或双侧)。
2.双侧额部备皮。
穿刺点避开运动区和矢状窦,冠状缝前1cm(定位冠状缝:沿外眦与外耳道连线的中点向上);中线旁开2~3cm(近似于2横指)。
3.局部麻醉。
直切口长轴位于矢状面,分开骨膜;应用自动牵开器;钻孔,骨蜡止血;切开硬脑膜并用双极电灼。
4.穿刺脑室。
垂直脑表面插入导管(或颅内压监测管)达5~7cm深。
进针3~4cm 深一般可获得脑脊液(正常脑室为4~5cm)。
如无脑脊液流出,向深处送导管,直到脑脊液流出。
5.缝扎引流管,并且固定在骨膜上。
6.缝合头皮,包扎切口。
7.根据需要连接引流袋或颅内压监测器。
侧脑室穿刺脑脊液外引流术联合尿激酶注入治疗脑室出血148例黄春刚;张国栋;刘维田;郑建辉;周晋;常久魁【摘要】@@ 2003-03-2008-06,我们行侧脑室穿刺脑脊液外引流术联合尿激酶(UK)侧脑室内注射治疗脑室出血148例(两侧脑室穿刺引流56例,单侧脑室穿刺引流92例),结果如下.rn1 资料与方法【期刊名称】《河北中医》【年(卷),期】2011(033)006【总页数】2页(P958-959)【关键词】侧脑室;脑出血;脑室;尿纤溶酶原激活物;引流术【作者】黄春刚;张国栋;刘维田;郑建辉;周晋;常久魁【作者单位】河北省唐山市丰润区人民医院脑外科,河北,丰润,064000;河北省唐山市丰润区人民医院脑外科,河北,丰润,064000;河北省唐山市丰润区人民医院脑外科,河北,丰润,064000;河北省唐山市丰润区人民医院脑外科,河北,丰润,064000;河北省唐山市丰润区人民医院脑外科,河北,丰润,064000;河北省唐山市丰润区人民医院脑外科,河北,丰润,064000【正文语种】中文【中图分类】R322.81;R615;R743.342003-03—2008-06,我们行侧脑室穿刺脑脊液外引流术联合尿激酶(UK)侧脑室内注射治疗脑室出血148例(两侧脑室穿刺引流56例,单侧脑室穿刺引流92例),结果如下。
1 资料与方法1.1 一般资料 148例均为我院脑外科住院患者,男99例,女49例;年龄44~82岁,平均64.21岁;既往有原发性高血压史138例;入院时格拉斯哥昏迷分级(GCS)3~5分12例,6~8分49例,9~12分69例,13~15分18例;平均血压24.0~29.3/14.0~18.7 kPa(180 ~220/105~140 mm Hg);原发性脑室出血36例,继发性脑室出血112例;单侧脑室出血52例,双侧脑室出血59例,第四脑室出血18例,双侧脑室出血同时合并第三、第四脑室积血19例;中脑导水管积血合并脑积水15例,脑内血肿破入脑室8例。
侧脑室引流术【适应症】1、蛛网膜下腔阻塞,需检查脑脊液者。
2、须经脑室注药治疗,用于结核性或细菌性脑膜炎伴脑室炎者。
3、紧急降颅压。
1 选择穿刺侧脑室(1)双侧脑室均扩大常因3、4脑室积血引起,此时穿刺优势半球侧脑室(右侧);(2)双侧脑室积血铸型,则选择双侧;(3)血肿侧脑室受压缩小,健侧脑室扩大,则引流健侧。
2 穿刺方法采用侧脑室前角引流术。
因前角大易刺中,无脉络膜丛则出血机会少,便于应用。
术前30min用20%甘露醇125ml脱水降低颅内压,肌注鲁米那0.1,静脉注射安定10mg。
穿刺时病人仰卧位。
穿刺点选择眉间中点向后7~9cm,旁开2.5~3cm或发际内2.5 cm;冠状缝前和中线旁各2.0~2.5cm为穿刺点。
取带侧孔硅胶管,内置套管针,自颅骨孔刺入颅内,平行正中失状面,指向两耳道连线进针4~6cm,可见血性脑脊液流出,退出套针,外接无菌引流袋,固定引流管高于侧脑室水平10~15cm。
3 侧脑室引流管监测及护理引流管的生理盐水冲洗及尿激酶灌注:全脑室出血病人颅内压极高,在引流过程中,可有血凝块阻塞。
双侧侧脑室引流,可先用生理盐水5毫升从一侧脑室轻轻灌洗3~4次,若灌洗时注射器有阻力,另一侧引流管无冲洗液流出,说明室间孔不通。
此时必须先测颅内压,看有无脑疝先兆,然后再谨慎地用3毫升生理盐水溶解尿激酶5000~2万单位灌注。
若颅内压高于400毫米水柱,或有脑疝先兆,则暂缓灌注,采用药物降低颅内压。
引流液量及颜色的观察:引流液量越大,说明脑脊液循环通路梗阻越严重,若引流量超过450毫升/日,提示循环通路完全梗阻。
若引流量减少,提示脑脊液循环通路逐渐再通,引流脑脊液颜色逐渐变浅为正常。
若引流液突然转红或一向通畅,突然血块阻塞或量增多,说明有再出血;引流液由清变混浊,提示可能有感染,宜留取脑脊液送检。
保持引流管通畅:完全畅通的引流管应有随呼吸上下波动的液面,波动幅度为10mm左右,如波动幅度减小,则可能为部分畅通;如波动停止,则完全不通。