中国肢端肥大症诊治共识课件
- 格式:ppt
- 大小:174.07 KB
- 文档页数:14

中国肢端肥大症诊治指南(最全版)一、前言肢端肥大症(以下简称肢大)是一种起病隐匿的慢性进展性内分泌疾病,患者就诊时病程可能已达数年甚至10年以上。
肢大的主要病因是体内产生过量的生长激素(GH)。
95%以上的肢大患者是由分泌GH的垂体腺瘤所致。
长期过度分泌的GH可导致全身软组织、骨和软骨过度增生,引起面容改变、手足肥大、皮肤粗厚、内脏增大、骨关节病变以及睡眠呼吸暂停综合征等。
此外,垂体肿瘤压迫症状、糖尿病、高血压、心脑血管疾病、呼吸系统疾病以及结肠癌等恶性肿瘤发生率也会相应增加,这些代谢紊乱性疾病和并发症严重影响患者健康和生存质量,导致患者寿命缩短。
临床上诊断和治疗的延误会使这些并发症发生率明显增加。
《中国肢端肥大症诊治指南(2013版)》(以下简称指南2013版)旨在总结、吸取我国现有的肢大诊疗经验,结合国内外最新循证证据,提高对肢大的认识,倡导规范化的诊断和治疗的管理模式。
二、诊断1.肢大诊断:容貌改变、头痛和视力视野障碍等相关临床表现通常是肢大患者就诊的主要原因,肢大的诊断通常在收集相关临床信息后,通过血清GH和胰岛素样生长因子(IGF)-1测定、影像学检查以及相关并发症的检查最终明确。
极少数肢大患者是由于单基因缺陷等导致,如多发性内分泌腺瘤(MEN)-1型、McCune-Albright综合征和Carney综合征等,需进一步对相关并发疾病进行筛查和诊断。
2.临床表现:肢大有特征性外貌,如面容丑陋、鼻大唇厚、手足增大、皮肤增厚、多汗和皮脂腺分泌过多,随着病程延长更有头形变长、眉弓突出、前额斜长、下颚前突、有齿疏和反咬合、枕骨粗隆增大后突、前额和头皮多皱褶、桶状胸和驼背等。
其他临床表现有:(1)垂体腺瘤压迫、侵犯周围组织引起的头痛、视觉功能障碍、颅内压增高、垂体功能减低和垂体卒中;(2)胰岛素抵抗、糖耐量减低、糖尿病及其急性或慢性并发症;(3)心脑血管系统受累:高血压、心肌肥厚、心脏扩大、心律不齐、心功能减退、动脉粥样硬化、冠心病、脑梗死和脑出血等;(4)呼吸系统受累:舌肥大、语音低沉、通气障碍、喘鸣、打鼾和睡眠呼吸暂停、呼吸道感染;(5)骨关节受累:滑膜组织和关节软骨增生、肥大性骨关节病、髋和膝关节功能受损;(6)女性闭经、泌乳、不育,男性性功能障碍;(7)结肠息肉、结肠癌、甲状腺癌、肺癌等发生率可能增加。
![肢端肥大症[1]](https://uimg.taocdn.com/343f868f647d27284a735159.webp)

2024肢端肥大症的长期随访及管理近年来国内外权威指南关于肢端肥大症长期随访及管理的推荐具有深远的意义。
在激素检查方面,生长激素(GH济口胰岛素样生长因子-I(IGF-I)的定期监测是肢端肥大症患者长期随访必不可缺的依据。
对于手术治疗的患者,建议在术后1天、出院前、术后3个月需监测GH和IGF-1水平;对于接受第一代生长抑素受体配体(SR1)治疗的患者,应在治疗开始的第3、6和12个月监测GH和IGF-I水平,此后每年进行1次;对于接受放疗的患者,应在放疗后6-12个月进行监测,此后每年进行1次。
在影像学检查方面,磁共振成像(MRI)是评估垂体功能的主要方案。
对于手术治疗的患者,建议术后3、6、12个月进行MRI扫描;对于接受药物治疗的患者,建议6-12个月进行MR1检查;对于接受放疗的患者,应每6-12个月进行MRI检查。
在肢端肥大症相关合并症评估方面,肢端肥大症患者可能伴有多种合并症,依据指南和共识的相关建议,对肢端肥大症患者进行相关合并症的定期评估和随访检查,有助于延缓肢端肥大症患者的预期寿命、改善患者长期预后和管理结局,进一步提升长期生活质量水平。
肢端肥大症(以下简称“肢大")是一种慢性进展性内分泌代谢性疾病,肢大延迟诊断的时间较长,且与多种合并症和死亡率的增加有关。
即使实现生化控制,但肢大相关合并症仍可能持续存在,因此,对肢大患者进行长期随访及管理具有重要意义1。
回溯过往,国内外权威临床指南和专家共识对肢大规范化管理起到了巨大的推动作用2;着眼当下,相关肢大指南和共识不断更新,为肢大患者的长期随访和管理提供了最新指导。
本文旨在解读最新的国内外肢大指南和共识,为临床更规范、全面地对肢大患者进行长期随访提供参考依据。
激素检查:GH和IGF-1水平的长期随访至关重要《中国肢端肥大症诊治共识(2023版以以下简称《中国共识(2023版)》]等建议对肢大患者进行规范全面的长期随访,随访内容包括临床表现、GH和IGF-1水平、垂体MRI以及合并症的情况。

肢端肥大症诊断一般情况下依据患者典型的临床表现,结合辅助检查来确诊。
临床表现以骨骼、软组织、内脏增生肥大为主要特征。
表现为面容改变、手指末端肥厚、袜子及帽子型号增大,有多汗、皮脂腺分泌增多、皮肤粗糙、内脏增大、骨关节病变等特殊外貌。
合并有糖代谢紊乱、高血压、肌肉骨骼方面的表现。
但最重要的还是实验室的定性诊断,如血清生长激素测定、血清胰岛素样生长因子1的测定、口服葡萄糖抑制生长激素试验,以明确体内有生长激素不适当过度分泌。
明确定性诊断后还要进行定位诊断,明确病变的部位,只要结合影像学检查如垂体磁共振,确定是否是垂体生长激素瘤引起的肢端肥大症。
此外因为肢端肥大症患者会并发其他的疾病如骨质疏松等,可以做长骨的平片、骨密度的检查以帮助确诊。
肢端肥大症的诊断,先是从患者的体征初步判断,比如患者唇舌肥厚、面貌宽大丑陋,进一步的定性诊断,需要进行实验室的生长激素水平测试实验,具体病变部位的定位,需要借助磁共振等影像学的检查,此外因为肢端肥大症患者会并发一些其他的疾病,比如骨质疏松等,所以可以做长骨的平片、骨密度的检查等帮助确诊。
对于肢端肥大症的患者,如果患者患有面容异常时候,应该立即于内分泌科以及神经外科就诊,完善相关的检查以排查肢端肥大症,例如可以完善血液的检查,以及垂体的核磁共振检查。
血液学检查方面,包括血清生长激素的测定,血清胰岛素样生长
因子的测定,性激素,甲状腺功能,以及促肾上腺皮质激素的测定。
其中血清生长激素以及血清胰岛素样生长因子是可以确诊肢端肥大症的两个指标。
而且血清胰岛素样生长因子还可以评估患者病情的活动情况。
除此之外,垂体核磁共振检查是用来评估垂体瘤的大小位置,以及是否有压迫症状等。

中医辨证施治肢端肥大症和巨人症良方巨人症和肢端肥大症系脑垂体分泌生长激素过多,引起组织、骨骼及内脏的增生肥大及内分泌代谢紊乱的疾病发病在青春期前、骺部未闭合者为巨人症;发病在青春期后、骺部已闭合者为肢端肥大症。
多数病人起病在青春期至成人后继续发展,形成“肢端肥大性巨人症”。
一、病因病机(1)胃火亢盛:凡阳盛之体,或恣食辛热厚味,或恣饮酒浆以致胃火亢盛,腐熟水谷功能增强,故食欲亢盛。
(2)肝经郁热:长期情志不遂,郁怒伤肝,肝气郁结,郁久化火,火热之邪循经走窜,肝经“过阴器”,故可出现性欲亢进。
(3)痰瘀内阻:饮食、情志等因素致脾、肝功能失调,致体内痰瘀内生,阻于体内形成本病。
(4)精气血亏虚:本症疾病后期,由于机体长期处于超负荷状态,使精气血过度耗竭而出现精气血亏虚的临床表现。
(5)肝肾不足:各种原因所致肝肾不足,而肝开窍于目,故可出现视力、视野障碍及精神萎靡不振等症。
二、临床表现与诊断1.临床表现(1)巨人症:单纯巨人症较少见,可在儿童期或少年期起病,成年以后半数以上继发肢端肥大症,患者生长发育过度,身高多在2m左右,生长过速可持续到20岁以上。
食欲增强,肌肉发达,性器官发育早;大多数病人肢体特别长,下半身较上半身长,手指甚长,可有轻度凸颌、脊柱后凸、侧凸及膝外翻等骨骼畸形。
生长至高峰后逐渐衰退表现精神不振,智力迟钝,肌肉松弛无力,毛发稀疏脱落性功能减退,常不生育;代谢率低,抵抗力降低,易继发感染死亡。
少数伴有垂体性糖尿病。
(2)肢端肥大症:一般始于20~30岁,起病缓慢,患者感觉头痛、乏力,肢端逐渐增大,手、足及头的体积渐增面貌粗陋,面部皱纹粗厚,眶上嵴、颧骨及颧弓增大突出耳、鼻增大,舌厚大,下颌大而前突,牙齿稀疏,指、趾端粗短,皮肤粗糙增厚,多色素沉着,皮脂溢出增多。
言语模糊,发音低沉,男性性欲旺盛,或性欲减退及阳痿;女性常闭经,或月经稀少,溢乳。
血脂、血压增高,动脉硬化和垂体性糖尿病为本病的重要表现。

肢端肥大症的名词解释_分类_病因_临床表现_治疗方法肢端肥大症的名词解释肢端肥大症(acromegaly)是腺垂体分泌生长激素(GH)过多所致的体型和内脏器官异常肥大,并伴有相应生理功能异常的内分泌与代谢性疾病。
生长激素过多主要引起骨骼、软组织和内脏过渡增长,在青春期少年表现为巨人症(gigantism),在成年人则表现为肢端肥大症,可出现颅骨增厚、头颅及面容宽大、颧骨高、下颌突出、牙齿稀疏和咬合不良、手脚粗大、驼背、皮肤粗糙、毛发增多、色素沉着、鼻唇和舌肥大、声带肥厚和音调低粗等表现。
生长激素异位分泌较罕见,过多的GHRH促使垂体GH细胞增生常见于癌性肿瘤,罕见于下丘脑错构瘤、胶质瘤和神经节细胞瘤等肢端肥大症的分类1.非GHRH依赖型占绝大多数,升高的GH通过负反馈机制抑制下丘脑GHRH释放;95%以上为垂体GH腺瘤,极少数为异位GH肿瘤分泌(肺癌和胰腺癌等)。
2.GHRH依赖型主要由于下丘脑原位肿瘤或其他内脏的肿瘤异位产生GHRH,刺激垂体前叶增生并分泌过多的GH。
肢端肥大症的病因儿童时期与青春期患病时生长激素分泌增多可导致骨骺闭合延迟、长骨生长加速而发生巨人症;青春期后骨骺已融合则形成肢端肥大症;少数青春期起病至成年后继续发展形成巨人症。
垂体前叶分泌GH受下丘脑产生的GHRH(生长激素释放激素)和下丘脑、胰腺等组织产生的生长抑素控制。
GH进入循环后可刺激肝脏合成胰岛素样生长因子(IGF,生长介素),引起指端肥大、骨关节增生、心肌肥厚、内脏肥大增生、胰岛素抵抗、结肠息肉和肿瘤发生等。
多激素分泌性GH腺瘤可同时分泌PRL(催乳素)、TSH(促甲状腺素)和ACTH(促肾上腺皮质激素释放激素);GH腺瘤可伴随McCune-Albright综合征(多发性骨纤维不良、皮肤咖啡斑和性早熟等),也可伴随MEN-1(多内分泌腺瘤病1型)、Carney综合征(皮肤和心脏黏液瘤、Cushing综合征和GH腺瘤)。

2023肢端肥大症及其并发症的现状、治疗与管理策略肢端肥大症患者长期过量分泌的生长激素(GH)和胰岛素样生长因子-1(IGF-I)促进全身软组织、骨和软骨过度增生,导致患者出现典型的肢端肥大症症状、体征,并可引起呼吸系统、心血管系统、消化系统和糖代谢等多器官/系统合并症及并发症,严重危害患者生命健康。
近年来,随着国内外肢端肥大症研究的不断开展和相关指南/共识的制定,为肢端肥大症及其合并症及并发症的诊治提供了更多强而有力的依据。
实现生化控制是肢端肥大症治疗的主要目标,也是降低合并症及并发症发生风险的重要举措,其中,第一代生长抑素类似物[SSAs,如醋酸兰瑞肽缓释注射液(预充式)(兰瑞肽ATG)、醋酸奥曲肽微球(奥曲肽LAR)]在实现生化控制方面具有良好的疗效,是临床治疗肢端肥大症的一线用药,相信随着SSA在临床中的广泛应用,未来将有更多肢端肥大症患者从中受益。
11月1日是世界肢端肥大症日,肢端肥大症(以下简称肢大)是一种慢性、进行性且可能致死的疾病,绝大多数由分泌生长激素GH的垂体腺瘤引起,肢大可能并发内分泌系统、心血管系统、呼吸系统和骨骼系统等多系统疾病,导致临床负担增加、患者生活质量和生存率下降∖对临床而言,采取有效的措施对肢大及其合并/并发症进行治疗和管理,依然任重道远。
至关重要—肢大可能产生多种合并症及并发症,亟需有效的治疗与管理肢大患者确诊时中位年龄为40.5~47.0岁,延迟诊断长达4.5~9.0年以上,延迟诊断会显著增加肢大及其并发症的发生率和治疗难度,许多患者在确诊时已表现出晚期疾病的相关特征IK合并症是由于原发疾病导致的病症,而并发症是同时出现了两个或是两个以上完全不同的病症,由于肢大延迟诊断的存在,以及肢大与共病疾病之间的因果关系,导致无法判断肢大患者出现的疾病属于合并症还是并发症,文中将保留两种名词。
2020《肢端肥大症合并症诊断和治疗共识:最新进展》等国内外指南/共识指出3-5,肢大患者可能伴有多种合并症及并发症,对患者生命健康造成严重危害(表1)。


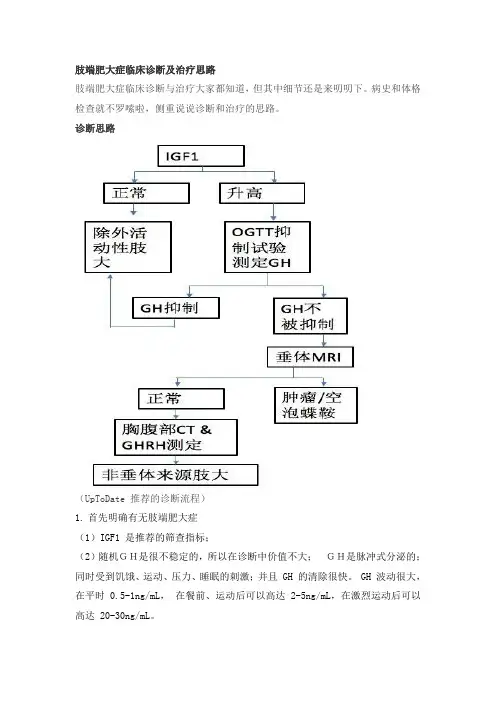
肢端肥大症临床诊断及治疗思路肢端肥大症临床诊断与治疗大家都知道,但其中细节还是来叨叨下。
病史和体格检查就不罗嗦啦,侧重说说诊断和治疗的思路。
诊断思路(UpToDate 推荐的诊断流程)1.首先明确有无肢端肥大症(1)IGF1 是推荐的筛查指标;(2)随机GH是很不稳定的,所以在诊断中价值不大;GH是脉冲式分泌的;同时受到饥饿、运动、压力、睡眠的刺激;并且 GH 的清除很快。
GH 波动很大,在平时 0.5-1ng/mL,在餐前、运动后可以高达 2-5ng/mL,在激烈运动后可以高达 20-30ng/mL。
(3)所以要做 OGTT 抑制 GH 实验;2014 年 TES 推荐的标准是 GH<1ng/mL, 可排除肢端肥大症。
特别注意:(1)注意标准的 OGTT 的葡萄糖抑制实验测定时间点:0、 30、 60、 90 min (注意这个点是常规糖尿病 OGTT 筛查中不测定的), 120 min;(2)糖尿病患者是否需要做葡萄糖 GH 抑制实验呢?这个问题目前存在争议,有些学者认为需要,有些认为不需要。
(3)是否 GH 没有被抑制到 1ng/mL 以下,就可以完全排除肢端肥大症?这个问题,保险的做法是还需要明确临床症状考虑:垂体卒中;病程进展过程中,如垂体核磁有明确的肿瘤,可行手术,术后病理 GH(+),也可明确诊断。
2.接着确定病因肢端肥大症 95% 的病因是垂体腺瘤。
在青少年的巨人症中应该考虑到可能有GPR101 基因的微修复(NEJM)。
3. 并发症管理推荐所有明确肢端肥大症的患者评估:高血压、糖尿病、心血管疾病、骨关节炎、呼吸睡眠暂停、(上述应该进行动态评估及长期随访)结肠镜看有无息肉、甲状腺结节(如果查体触及)、其他垂体前叶功能。
治疗思路(2014 年 TES 指南推荐治疗流程)1.治疗目标2014 年 TES 指南及 Uptodate 均给出这样的目标:IGF1 在该年龄阶段正常范围;随机 GH<1.0ng/mL。
2020《中国肢端肥大症诊治指南》要点解读由中国垂体腺瘤协作组牵头,汇集了来自神经外科、内分泌科、放射治疗科、放射影像科、病理科等多个专科的20余位领域内顶尖专家,共同编写了《中国肢端肥大症诊治指南(2020版)》。
2020版指南结合国内外垂体腺瘤研究进展、肢端肥大症(以下简称肢大)诊治的循证证据和我国国情,制定了肢大诊断、治疗和随诊的规范流程。
2020版指南更新要点如下:诊疗模式更新要点1. 强调多学科合作诊疗(MDT)模式。
肢大作为一种复杂的内分泌代谢疾病,其诊治需要内分泌科、神经外科、放射治疗科、放射影像科、眼科、病理科和妇产科等多学科共同参与。
MDT的诊疗模式能够提高肢大患者临床控制率、生化缓解率,提高患者生活质量、改善和缓解相关并发症并降低死亡率。
MDT的诊疗模式还能促进各学科医生共同协作,提高医师综合诊疗能力,促进肢大科学研究的发展,并极大地推动肢大诊治的规范化、精准化和个性化。
2. 强化垂体瘤卓越诊疗中心(PTCOE)的任务。
经20余年的实践提高,一些成立时间早、发展成熟的垂体腺瘤治疗中心的MDT团队已经进一步建设为垂体瘤卓越诊疗中心(简称PTCOE)。
PTCOE具有先进的临床诊疗技术、丰富的诊疗经验、完善的患者随访体系和较强的科学研究能力。
新版指南提倡,PTCOE积极为患者提供高质量诊疗服务外,应该在专科医师培训、患者教育和科学研究上承担更多的责任,推动我国肢大的整体诊疗水平和研究能力的提高。
诊断更新要点1. 修订肢大诊断界值和治疗后生化缓解标准。
2020版指南推荐肢大诊断标准为OGTT-GH谷值≥1.0 μg/L。
同时对肢大治疗后生化缓解目标中空腹或随机血清GH水平也重新进行了修订,由GH<2.5 μg/L(2013年版)下调至GH<1.0μg/L 。
本版指南标准的修订,是基于多项大型临床研究证实,术后GH<1.0 μg/L可改善患者长期预后和降低死亡率,使肢大患者生存率与正常人群无显著差异。