浆膜腔积液理学检验
- 格式:doc
- 大小:13.50 KB
- 文档页数:1



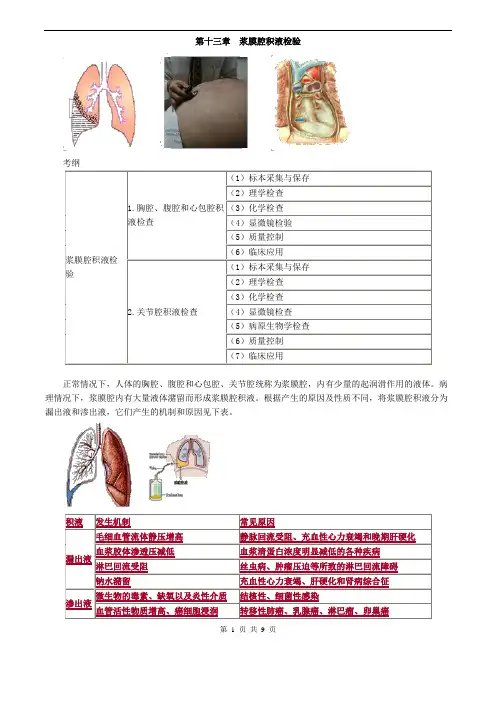
第十三章浆膜腔积液检验正常情况下,人体的胸腔、腹腔和心包腔、关节腔统称为浆膜腔,内有少量的起润滑作用的液体。
病理情况下,浆膜腔内有大量液体潴留而形成浆膜腔积液。
根据产生的原因及性质不同,将浆膜腔积液分为漏出液和渗出液。
漏出液与渗出液产生机制和原因见表1-13-1。
表1-13-1漏出液与渗透液产生机制和原因第一节胸腔、腹腔和心包腔积液检查本节考点:(1)标本采集与保存(2)理学检查(3)化学检查(4)显微镜检验(5)质量控制(6)临床应用(一)标本采集与保存积液标本分别行胸腔穿刺术、腹腔穿刺术和心包腔穿刺术采集。
胸腔穿刺适应证为:①原因不明的积液或伴有积液症状。
②需进行诊断性或治疗性穿刺的患者。
腹腔穿刺的适应证为:①新发生的腹腔积液。
②已有腹腔积液且有突然增多或伴有发热的患者。
③需进行诊断或治疗性穿刺的患者。
心包腔穿刺的适应证为:①原因不明的大量心包积液。
②有心包填塞症状需进行诊断性或治疗性穿刺的患者。
穿刺成功后,留取中段液体于无菌的容器内。
理学检查、细胞学检查和化学检查各留取2ml,厌氧菌培养留取1ml,结核杆菌检查留取1Oml。
由于积液极易出现凝块、细胞变性、细菌破坏和自溶等,所以留取标本后应及时送检,不能及时送检的标本可加入适量乙醇以固定细胞成分。
理学检查和细胞学检查宜采用EDTA-Na2抗凝,化学检查宜采用肝素抗凝。
另外,还要留取1份不加任何抗凝剂,用于检查积液的凝固性。
(二)理学检查1.量:正常浆膜腔内均有少量的液体。
病理情况下液体增多,其量与病变部位和病情严重程度有关,可由数毫升至上千毫升。
2.颜色:肉眼观察浆膜腔积液颜色,分别以淡黄色、黄色、红色、白色、绿色等描述。
一般渗出液颜色随病情而改变,漏出液颜色较浅。
正常浆膜腔液为淡黄色。
病理情况下可出现不同的颜色变化及临床意义(表1-13-2)。
表1-13-2 浆膜腔积液的颜色变化及临床意义的浑浊,乳糜液因含有大量脂肪呈浑浊外观。
漏出液因其所含细胞、蛋白质少,且无细菌而呈清晰透明外观。
第十三章浆膜腔积液检验考纲正常情况下,人体的胸腔、腹腔和心包腔、关节腔统称为浆膜腔,内有少量的起润滑作用的液体。
病理情况下,浆膜腔内有大量液体潴留而形成浆膜腔积液。
根据产生的原因及性质不同,将浆膜腔积液分为漏出液和渗出液,它们产生的机制和原因见下表。
第 1 页共9 页第 2 页 共 9 页一、胸腔、腹腔和心包腔积液检查 (一)标本采集与保存1.细菌学 结核杆菌标本量-10ml ;厌氧菌培养-1ml 。
2.化学(肝素抗凝)及免疫学-2ml 。
3.常规及细胞学(EDTA-Na 2抗凝)-2ml 。
4.观察凝固现象留取标本后应及时送检,不能及时送检的标本可加入适量乙醇以固定细胞成分。
(二)理学检查1.量 正常浆膜腔内均有少量的液体。
2.颜色 正常为淡黄色。
【临床意义】漏出液颜色较浅,渗出液颜色随病情而改变。
如表:浆膜腔积液的颜色变化及临床意义3.透明度 细胞、细菌和蛋白含量有关。
漏出液清晰透明,渗出液不同程度浑浊。
4.凝块 正常浆膜腔液无凝块。
渗出液由于含有较多的纤维蛋白原和细菌,细胞破坏后释放凝血活酶,可自行凝固。
漏出液不易凝固,渗出液自行凝固。
5.比密 其高低与其所含溶质的多少有关。
漏出液<1.015,渗出液>1.018。
(三)化学检查1.蛋白质(1)检测原理1)黏蛋白定性检验:又称Rivalta试验。
浆膜间皮细胞在炎症反应刺激下分泌黏蛋白增加,黏蛋白是一种酸性糖蛋白,其等电点为pH3~5,在稀乙酸溶液中产生白色雾状沉淀。
2)蛋白质定量检验:浆膜腔积液中蛋白质定量,采用与血清蛋白质相同的双缩脲法测定。
积液蛋白电泳可对积液的蛋白组分进行分析。
(2)参考值Rivalta试验:漏出液阴性;渗出液阳性。
蛋白质定量:漏出液<25g/L;渗出液>30g/L。
(3)方法学评价:Rivalta试验是一种简便快速过筛试验,无须特殊仪器,但只能测定黏蛋白,积液蛋白质定量可测定清蛋白、球蛋白、纤维蛋白原等蛋白质的含量,蛋白电泳可对蛋白组分进行分析,故蛋白质定量和蛋白电泳有助于积液的性质判断。

第一节:理学检查第一节理学检查一、浆膜腔液量浆膜腔液积液量可因病情或部位及抽取目的而异,可由数毫升数百毫升。
二、浆膜腔液颜色意义正常浆膜腔液多为深浅不一的黄色,一般滤出液较淡,渗出液较深。
红色多为血性,可能因结核、肿瘤、出血性动脉瘤等引起,也可因穿刺损伤所致;乳白色见于胸导管或淋巴管破裂(即乳糜液);乳酪色多为大量脓细胞所致;绿色则见于绿脓杆菌感染。
三、浆膜腔液透明度滤出液多比较透明;渗出液常因细胞、细菌等原因呈不同程度混浊;乳糜液则因含大量脂肪呈混浊。
四、浆膜腔液凝固性滤出液中含纤维蛋白原少,一般不凝固或放置久后仅有少量纤维蛋白析出;渗出液因含纤维蛋白原较多并存在大量细胞和组织碎解产物,故可自凝并有凝块出现。
五、浆膜腔液比重滤出液小于1.016;渗出液多在1.018以上。
六、浆膜腔液pH 滤出液pH为7.41~7.51;渗出液则较低。
第二节:化学检查一、浆膜腔液李凡他试验意义滤出液多为阴性,渗出液多为阳性。
二、浆膜腔液蛋白测定意义滤出液一般小于25g/L;渗出液多大于30g/L。
三、浆膜腔液葡萄糖测定意义一般滤出液或大多数渗出液都为正常,少数如结核性、类风湿关节炎、恶性肿瘤转移等渗出液可减低。
四、浆膜腔液乳糜测定意义阴性(乙醚抽提法)。
阳性乳糜液,见于结核、肿瘤等疾病(因淋巴循环障碍引起)。
五、浆膜腔液乳酸脱氢酶与血清乳酸脱氢酶比值测定意义比值大于0.6多为渗出液,乳酸脱氢酶(LDH)绝对值大于500U/L可提示为恶性积液第三节:显微镜检查一、浆膜腔液细胞计数意义滤出液多低于300×106/L,渗出液一般超过1000×106/L。
二、浆膜腔液细胞分类意义1.红细胞增加:多见于恶性肿瘤、结核和其他出血性疾病等。
2.中性多核粒细胞增加:见于化脓性渗出液。
3.淋巴细胞增加:见于慢性炎症、病毒或结核感染,以及结缔组织病等渗出液。
4.嗜酸性粒细胞增加:多见于变态反应和寄生虫病所致的渗出液,其他如脓胸、肺梗死、充血性心力衰竭、SLE、霍奇金病、间皮瘤等,也可见于多次穿刺刺激等。
浆膜腔积液检验技术要求1 标本采集、转运和贮存1.1 浆膜腔积液包括胸水、腹水、心包腔积液等,实验室应与临床共同制订标本采集和处理的标准操作程序,并向临床提供正确的标本采集容器和抗凝剂(必要时)。
不同检查项目的标本采集要求见表1。
时检测,染色后的标本置于2℃~8℃条件下保存,宜48h内完成检测。
2 理学检查浆膜腔积液理学检查主要包括颜色、透明度和凝固性等。
实验室应规定浆膜腔积液理学检查指标描述和报告的规范用语。
3 化学和免疫学检查1 浆膜腔积液化学检查主要包括蛋白质、乳酸、葡萄糖和酶学测定等;免疫学检查主要包括肿瘤标志物、免疫球蛋白测定等。
2 葡萄糖测定应在标本采集后1h内完成,无法及时检测的标本应用氟化钠抗凝管采集;其他化学检查宜在2h内完成;宜同时检测血清标本中的相应物质并进行比较。
3 严重化脓标本不宜进行pH检测。
4 细胞学检查4.1 浆膜腔积液细胞学检查主要包括细胞计数和分类计数等。
4.2 细胞数量过多、浑浊或血性标本宜用等渗盐水进行稀释;有凝块的标本不能用于细胞计数和分类计数,但可用于细胞病理学检查,需先轻轻搅动凝块释出细胞并进行洗涤处理。
4.3 细胞计数方法可参见。
4.4 细胞分类计数宜采用细胞离心法制备涂片,应先洗涤细胞,以提高涂片中的细胞数量并保持细胞形态。
涂片自然干燥,宜使用改良瑞氏染色方法染色后进行细胞分类计数,发现可疑恶性细胞时,应及时通知临床送细胞病理学检查;发现结晶时,应在报告中注明。
5 病原学检查怀疑感染时,所有标本应进行革兰染色涂片和培养。
怀疑厌氧菌感染,则加做厌氧菌培养;腹水、肝脓肿穿刺液宜常规进行厌氧菌培养。
怀疑寄生虫感染时,应将标本离心后取沉渣进行涂片,宜使用改良瑞氏染色方法进行检查,查找有无微丝蚴、包虫棘球蚴头节和小钩、阿米巴滋养体等。



浆膜腔积液检验【考点总结+精选习题】第十三单元浆膜腔积液检验考点一、浆膜腔积液采集要求与保存(掌握)表1-13-1浆膜腔积液采集要求与保存考点二、浆膜腔积液常见颜色与临床意义(掌握)表IT3-2浆膜腔积液常见颜色与临床意义考点三、漏出液与渗出液鉴别(掌握)表1-13-3漏出液与渗出液鉴别考点四、关节腔积液检查(掌握)1.理学检查:正常关节腔内液体量很少,为O.l~2.0ml,呈淡黄色、草黄色或无色黏稠、清晰透明、无凝块的液体。
2.结晶及其常见疾病:①尿酸结晶:痛风;②焦磷酸钙结晶:软骨症;③胆固醇结晶:结核性关节炎、类风湿关节炎;④类固醇结晶:急性滑膜炎。
1.浆膜腔积液中嗜酸性粒细胞增多常见于()。
A.变态反应性疾病B.伤寒C.化脓性感染D.大叶性肺炎E.结核病【答案】A【解析】浆膜腔积液中嗜酸性粒细胞增多常见于:①胸腔积液见于血胸和气胸、肺梗死、真菌或寄生虫感染、间皮瘤、过敏综合征;②腹腔积液见于腹膜透析、血管炎、淋巴瘤、充血性心力衰竭等。
2.积液LD/血清LD比值为()时,考虑为良性积液。
A.>0.6B.>0.5C.<0.5D.>1E.<0.6【答案】E【解析】当积液LD/血清LD比值VO.6时,考虑为良性积液;当积液LD/血清LD比值>0.6时,考虑为恶性积液。
3.漏出液的形成原因如下,不包括()。
A.淋巴回流受阻B.水钠潴留引起细胞外液增多C.毛细血管流体静脉压升高D.血管通透性增加E.血管内胶体渗透压下降[答案]D【解析】漏出液的形成原因如下:①毛细血管流体静压增高;②血浆胶体渗透压减低;③淋巴回流受阻;④钠水潴留。
4.漏出液白细胞分类时,以()细胞为主。
A.淋巴细胞伴少量红细胞B.中性粒细胞C.淋巴细胞及间皮细胞D.嗜酸性粒细胞E.淋巴细胞伴中性粒细胞【答案】C【解析】漏出液中细胞较少,以淋巴细胞和间皮细胞为主,渗出液中细胞种类较多。
5.渗出液蛋白质定量值应大于()。


浆膜腔积液细胞病理学检查R733.1A1672-5085(2011)10-0446-02浆膜腔积液是细胞病理学检查的常用标本之一。
检查的首要任务是确定积液中是否存在恶性肿瘤细胞,对于存在的恶性肿瘤细胞进行分型,为临床提供诊疗依据。
在诊断中,无论细胞的排列方式如何都必须遵循恶性肿瘤细胞的诊断标准,因为在一些良性病变中间皮细胞的形态是复杂多变的。
1.浆膜腔积液形成的原因人体有胸腔、腹腔、心包腔、关节腔统称为浆膜腔。
由脏层和壁层构成。
在生理情况下,有少量起润滑作用的液体。
在病变情况下,腔内出现液体,形成浆膜腔积液。
2.浆膜腔积液的处理方法2.1离心沉淀法体液是临床细胞学检查的常用标本之一,目前利用体液标本收集细胞的方法很多,而离心沉淀法仍是目前普遍使用收集细胞的方法。
根据我们的经验认为离心沉淀法制作一张良好的细胞学涂片,应注意的情况如下:(1)细胞室接受标本后,应立即处理。
如标本量较少,应全部离心,如送检标本量多,可以抗凝后,静置一会,将上层液弃去,底部的液体用两玻璃试管分装,2000转/分离心5分钟,去掉上清液,管口的液体可用滤纸吸去。
离心速度不要过高,否则细胞聚集变形。
(2)对于含血液较多的标本,可先以1000转/分离心2分钟,使细胞很好的分离,再调至3000转/分离心5分钟,这样有利提取中间层细胞,而不至于混入过多的红细胞成分。
注意要先用吸管吸去上清液后,再吸中间层细胞,决不能倾去上清液,防止中间层细胞丢失。
(3)将沉淀物吸在载波片上,以推制血涂片的方法制取,以30至45度角匀速向前推进,一般情况涂片4张即可。
对于细胞成分较少的标本,吸取的沉淀物要多一点,推片角度要大一些,速度稍快,可以不留尾部,当推片至片尾时停顿,形成直线段,体积较大的细胞多聚集于此,有利于镜检者观察,反之对于细胞成分多的标本,吸取的标本要少一点,推动的角度要小一点,速度要快一点。
胶冻状胸水的沉淀物粘稠,推片法制片较困难,可采用棉签将其涂匀,因含有多量的粘液,细胞成分较少,可多涂几张片子。
浆膜腔积液检验摘要】在病理情况下,浆膜腔内液体的产生和吸收平衡遭到破坏,过多的液体在腔内积聚形成积液。
目的讨论浆膜腔积液检验。
方法理学检验、化学检验、显微镜检验。
结论对浆膜腔积液进行检查有助于医生对患者临床表现进行诊断。
【关键词】浆膜腔积液检验在病理情况下,浆膜腔内液体的产生和吸收平衡遭到破坏,过多的液体在腔内积聚形成积液。
一理学检验(一)量因部位及病情而异,可由数毫升至数升。
(二)颜色漏出液多为淡黄色;渗出液为深黄色或其他颜色。
(三)透明度漏出液多为清亮的液体;渗出液常因含大量细胞、细菌、乳糜等而呈不同程度的浑浊。
(四)凝固性漏出液中含纤维蛋白原甚少,一般不凝固,放置后可有微量纤维蛋白析出;渗出液含纤维蛋白原较多,并有大量细胞和组织分解产物,故可自凝并有凝块出现。
(五)比密漏出液比密多在1.015以下;渗出液比密多在1.016以上。
(六)pH漏出液的pH为7.46±0.05,渗出液的ph则较低,如脓胸穿刺液可低至6.93~6.95±0.06~0.16,结核性胸水的pH一般<7.39。
二化学检验(一)浆膜黏蛋白定性(Rivalta反应)试验[结果判断]阴性:清晰不显雾状。
可疑(±):渐呈白雾状。
阳性(+):加后呈白雾状。
(2+):白薄云状。
(3+):白浓云状。
[临床意义]漏出液为阴性反应;渗出液为阳性反应。
因渗出液中含较多浆膜黏蛋白,但如漏出液经长期吸收,蛋白浓缩后,也可呈阳性反应。
有人主张用高血清一腹白蛋白的梯度(SAAG:血清白蛋白浓度减去腹水白蛋白浓度)来鉴别漏出液与渗出液,漏出液是指高SAAG≥11g/L,渗出液是指低SAAG<11g/L。
SAAG≥11g/L常会出现门脉高压;梯度越大,门脉压越高,SAAG<11g/L,一般不出现门脉高压。
(二)蛋白定量测定[检测方法]同血清总蛋白测定,自动生化分析仪法。
[临床意义]漏出液蛋白总量多在30g/L以下;渗出液多在30g/L以上。
明德中医药研究所
浆膜腔液理学检验
临床评价:
1.浆膜腔通常指胸膜腔(胸腔)、腹膜腔(腹腔)和心包腔等。
在生理条件下,这些浆膜腔分别有少量液体(<5 0m1)在腔内起润滑作用,这些液体由浆膜壁层产生,由脏层吸收,是一个连续的保持动态平衡的过程。
在病理情况下,浆膜腔可形成积液,即胸腔积液(胸水)、腹腔积液(腹水)、心包积液等。
浆膜腔液的检验目的,是根据积液产生的原因、理化特点,将其分为漏出液(transudate)和渗出液(exudate)两大类,同时寻找病因,以助临床有效的诊断和治疗。
2. 浆膜腔液的理学检验通常包括积液的量、颜色、透明度、比密、有无凝块等。
漏出液和渗出液在理学、化学以及显微镜检查方面均有不同之处。
漏出液和渗出液的鉴别(1)浆膜腔积液的量:一般随病情、积液部位和抽取的目的的不同而变化,从数毫升至数千毫升不等。
颜色:(1)黄色:一般漏出液为淡黄色,渗出液则颜色较深;(2)红色:多为血性,首先应排除穿刺性损伤(穿刺损伤时血液分布不均,继续穿刺时积液渐变清,也可形成小凝块),病理性可见于结核感染、肿瘤、出血性动脉瘤;(3)乳酪色:是大量脓细胞存在的表现;(4)乳白色,是乳糜性或假性乳糜性积液的特征,前者是胸导管或淋巴管阻塞所致,后者是血浆中乳糜颗粒增加所致;乳糜性积液中的胆固醇低于血清中的胆固醇,而假性乳糜积液中的胆固醇则高于血清中的胆固醇;(5)绿色:可为绿脓杆菌感染的结果。
透明度:漏出液常为透明的液体,或轻微混浊;渗出液因含大量细胞或细菌等而有不同程度的混浊;而乳糜性积液更因大量乳糜微粒存在而混浊。
比密:一般有两种测法,即比重计法或硫酸铜比重法(当标本量少时采用)。
漏出液比密多在1.018 以下,而渗出液则多在1.018 以上。
凝块:漏出液中因纤维蛋白原等凝血因子蛋白成份少,故不发生凝固,而渗出液中则可因纤维蛋白原等增多而发生凝固。
3.良、恶性积液的诊疗和预后不同,故对两者的鉴别极为重要。
一般恶性积液为渗出液,而良性积液既可为漏出液,也可为渗出液。
故良、恶性积液无明显界限。
以腹水而言:(1)结核性腹膜炎,一般为渗出液(约占82.69%),但也可接近漏出液;(2)肝硬化,一般为漏出液,但如合并感染时则呈渗出液(约占57.5%);(3)肿瘤性腹水(在男性多来自胃肠道恶性肿瘤、在女性多来自卵巢肿瘤;以及恶性淋巴瘤、腹膜间皮瘤等)传统上多认为血性,但有资料表明,渗出液占68.9%,漏出液占22.2%,乳糜性占
4.4%,而真正血性的仅占 4.4%,可见腹水主要是渗出液造成的。
明德中医药研究所。