颅内血肿清除术护理常规.doc
- 格式:doc
- 大小:20.52 KB
- 文档页数:2

颅内血肿微创清除术的护理
颅内血肿清除术后,在护理方面首先要注意密切观察病人的病情。
因为手术后有可能出现再出血,以及出现术后的水肿加重,是可以出现病情加重的,一旦出现症状加重,要及时的复查。
检查有再出血,出血量大的需要二次手术清除血肿,检查水肿严重的需要加强脱水。
另外要注意预防并发症,如果病人处于昏迷状态,容易出现坠积性肺炎,要按时的翻身拍背,帮助把肺中的痰液排出来。
而如果存在肢体活动不灵、肢体瘫痪的话,要多进行肢体的热敷按摩以及多帮助肢体活动,预防出现静脉血栓。

颅内血肿护理常规疾病定义:颅内血肿(intracranial hematoma)是颅脑损伤中最多见,最危险,却又是可逆的继发性病变。
由于血肿直接压迫脑组织,常引起局部脑功能障碍的占位性病变症状和体征以及颅内压增高的病理生理改变若为及时处理可导致脑疝危及生命早期发现和及时处理可在和大程度上改善预后。
分类:1、根据血肿的来源和部位分为:(1)硬脑膜外血肿(EDH):出血积聚于颅脑和硬脑膜之间。
(2)硬脑膜下血肿(SDH):岀血集聚在硬脑膜下腔是最常见的颅内血肿。
(3)脑内血肿(ICH):出血聚集在脑实质内。
2、根据血肿引起颅内压增高及早期脑疝症状所需时间分:(1)急性型3天内出现症状。
(2)亚急性型3天-3周出现症状。
(3)慢性型3周以上才出现症状。
硬脑膜外血肿一、病因:与颅骨损伤有密切关系,骨折或颅骨的短暂变形撕破位于骨沟内的硬脑膜动脉或静脉窦引起出血,或骨折的板障出血。
硬膜外血肿一般多见于颅盖部颞区。
出血来源以脑膜中动脉最常见。
二、临床表现:(一)意识障碍可以是原发性脑损伤直接所致也可以是血肿导致颅内压增高、脑疝引起,后者长发生于伤后数小时至1-2天。
典型的意识障碍是在原发性意识障碍之后。
经过中间清醒期,再度出现意识障碍,并渐次加重。
如果原发性脑损伤较严重或血肿形成较迅速,也可能不出现中间期清醒期。
少数病人可无原发行昏迷,而在血肿形成后出现昏迷。
(二)颅内压增高及脑疝表现头疼、恶心、呕吐剧烈。
一般成人幕上血肿大于20ml、幕下血肿大于10ml即可引起颅内压增高症状。
幕上血肿者大多经历小脑幕切迹疝,然后合并枕骨大孔疝,故严重的呼吸循环障碍场常发生在意识和瞳孔改变之后。
幕下血肿者可直接发生枕骨大孔疝,较早发生呼吸骤停。
三、辅助检查:一般外科检查外CT是最主要的辅助检查若发现颅骨内板与脑表面之间有双凸镜形或弓形密度增高影,可有助于确诊。
四、诊断:根据临床表现和辅助检查有助于确诊。
五、治疗原则:如急性硬脑膜外血肿确诊明确,原则上立即手术清除血肿,缓解颅高压,避免形成脑疝术后。


颅内血肿清除术护理常规
【观察要点】
1、密切观察病情变化如血压、意识、瞳孔等,观察72小时,稳定后再根据医嘱酌情观察。
2、保持呼吸道通畅,准备好吸痰用具,随时准备做好气管切开的配合和护理。
3、严密观察有无颅内压增高的临床表现,并注意观察低血钾征象。
4、注意引流装置妥善固定,防止脱落。
保持引流管通畅。
【护理措施】
1、同神经外科疾病一般护理常规。
2、保持引流管周围敷料干燥,如有外渗或切口处皮下肿胀,及时通知医生。
注意引流液颜色及量的变化。
3、颅内压增高清醒者及手术后清醒者取头高位(15—30度),昏迷者头偏向一侧,休克者平卧位。
4、躁动患者应加保护性约束。
5、外伤性癫痫者按癫痫护理常规。
【健康教育】
1、饮食以高蛋白、高维生素、低脂肪易消化的食物(如鱼、瘦肉、鸡蛋、蔬菜、水等)为宜。
2、注意劳逸结合,保证睡眠,可适当的进行户外活动(颅骨缺损者应戴好安全帽外出,并有家属陪护,防止意外发生)。
3、告知患者颅骨缺损的修补时间一般在脑外伤术后的半年后。
4、加强功能锻炼,必要时可行一些辅助治疗,如高压氧等。
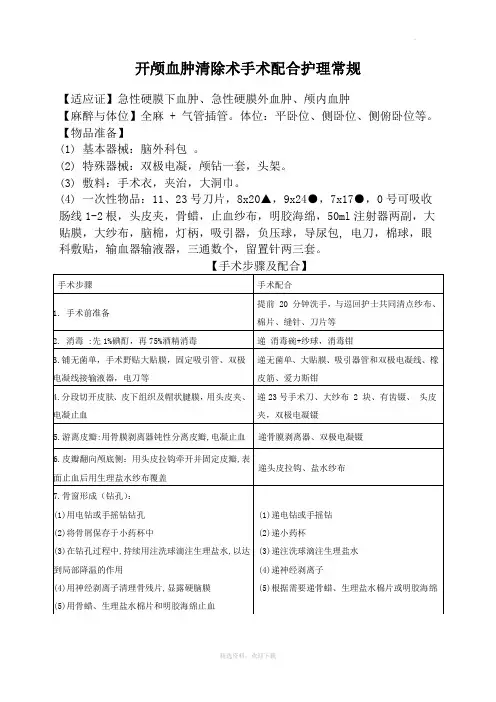
开颅血肿清除术手术配合护理常规
【适应证】急性硬膜下血肿、急性硬膜外血肿、颅内血肿
【麻醉与体位】全麻 + 气管插管。
体位:平卧位、侧卧位、侧俯卧位等。
【物品准备】
(1) 基本器械:脑外科包。
(2) 特殊器械:双极电凝,颅钻一套,头架。
(3) 敷料:手术衣,夹治,大洞巾。
(4) 一次性物品:11、23号刀片,8x20▲,9x24●,7x17●,0号可吸收肠线1-2根,头皮夹,骨蜡,止血纱布,明胶海绵,50ml注射器两副,大贴膜,大纱布,脑棉,灯柄,吸引器,负压球,导尿包, 电刀,棉球,眼科敷贴,输血器输液器,三通数个,留置针两三套。
,
Welcome !!! 欢迎您的下载,资料仅供参考!。


颅内血肿清除术护理常规
按颅脑外科疾病手术一般护理常规。
【护理评估】
1、评估病史,了解患者颅内血肿发生的原因。
2、评估患者生命体征、神志、瞳孔,准确判断病情。
评估是否有颅高压症状及神经系统定位体征。
3、了解实验室及特殊检查结果,结合CT结果判断血肿大小。
4、评估患者的心理及社会支持状况。
【护理措施】
1、术前准备:同开颅术前准备。
2、术后护理
(1)根据患者情况选择合适体位。
拔除引流管后抬高床头15°~20°。
(2)术日禁食,以后遵医嘱给予饮食。
(3)严密观察神志、瞳孔及生命体征变化及颅高压征象,预防脑疝发生。
(4)保持引流管通畅,观察引流量及颜色。
(5)做好心理护理,减轻患者的紧张、焦虑情绪。
(6)指导患者床上活动和适当的功能锻炼。
【健康指导】
1、保持情绪稳定,自发性出血者将血压控制在正常范围内。
忌烟酒。
2、注意休息,1个月后复查CT。

颅内血肿清除术相关解剖知识:额叶、顶叶、颞叶、枕叶。
麻醉方式:全身麻醉药。
手术体位:根据手术部位,采用合适的体位。
手术切口:选择血肿距表面最近避开重要的骨瓣开颅。
用物准备:小小手术包,脑外科包,手术衣,布类,大腹单,双极电凝,颅骨钻,一次性用物:吸引管、窥镜辅助套、10ML注射器2具、50ML空针1具、头皮夹、脑棉片、止血海绵、骨蜡、引流管、脑外科贴膜、21#、11#刀片、缝线。
手术步骤及护理操作配合:一.手术视野皮肤消毒:碘酒、酒精。
铺单:对折中单1张铺于头、颈下方。
治疗巾3张,用4张小贴膜粘贴。
递中单1/3折叠覆盖托盘,斜铺中单2张,中单1张围头及托盘,铺中单覆盖肢体,铺大单。
贴脑外科贴膜,做一器械布袋。
二.切开头皮及皮瓣新:21#刀切开头皮及帽状腱膜。
头皮夹止血、电凝止血。
翻转皮瓣,头皮拉钩牵开固定在托盘上。
皮瓣用盐水纱布块覆盖。
三.剥离骨膜,递颅骨钻钻孔。
50ML注射器冷却热量。
递线据导板和线据锯开颅骨,咬骨钳咬平骨缘,骨蜡止血。
四.切开因硬脑膜:11#刀切开,脑膜镊,脑膜剪切开。
如脑膜外或脑膜下有血肿应先清除。
五.清除颅内血肿:递双极电凝切开2—3CM的脑皮质,递脑压板和吸引器,向脑深部分离直达血肿颅腔内,清除血肿。
双极电凝止血、小脑棉片止血、止血海绵。
六.冲洗伤口,放置引流管,递双氧水(双氧水海绵)和生理盐水冲洗伤口,彻底止血。
6×17圆针1#线缝硬膜边缘在颞肌上,放置12#或14#红尿管或专用引流管,角针固定。
七.缝合切口:清点脑棉、纱块、器械。
9×17圆针4#线缝合帽状腱膜及皮下,9×28角针4#线缝头皮。
敷料覆盖切口,绑带包扎。
器械护士配合重点:动作迅速,双极电凝用湿纱布擦洗,脑棉片数目。
巡回护士护理重点:双耳塞棉球,颅骨钻使用,双极电凝使用频率,肾水准备(视情况)。

颅内血肿护理常规
【概念】
是颅脑损伤中最多见、最严重、可逆性的继发性病变。
由于血肿直接压迫脑组织,引起局部脑功能障碍及颅内压增高,若不及时处理,可导致脑疝危及生命。
【护理评估】
1、病人意识状态。
2、病人有无颅内压增高、脑疝等并发症。
3、术后血肿复发的可能性。
【护理常规】
1、严密观察病情、观察病人的意识状态、生命体征、瞳孔等变化,及时发现颅内压增高的迹象。
2、颅内压增高者,积极采取措施降低颅内压,同时做好术前准备。
3、术后注意病情变化,判断颅内血肿清除效果并及时发现术后血肿复发迹象。
4、术后放置引流管应采取头低足高位。
保持引流通畅,注意观察引流液的性质和量。
5、术后不使用强力脱水剂,亦不严格限制水分摄入,以免颅内压过低。
【健康指导】
1、加强营养,进食高热量,高蛋白,富含维生素、纤维素的饮食。
2、指导患者勿牵拉、扭曲、折叠引流管,保持引流通畅。


颅脑外伤急诊颅内血肿清除术的围术期护理[摘要] 目的探讨颅脑外伤急诊颅内血肿清除的围术期的护理。
方法对本院收治的56例颅脑外伤患者行急诊颅内血肿清除术的临床护理资料进行回顾性分析并总结经验。
结果通过术前准确评估病情及迅速地采取有效的护理措施及完善各项准备,术中密切配合医生,术后严密观察病情,加强呼吸道护理及症状护理,加强营养及基础护理,预防并发症,及早进行康复训练,本组患者无一例发生护理并发症。
伤后0.5~1年按gos疗效判定标准:恢复良好35例、中残9例、重残8例、植物生存状态1例、死亡3例。
结论正确、有效的围术期护理可以保证治疗效果,减少并发症,降低患者的致死致残率,提高患者的治愈率及改善预后。
[关键词] 颅脑外伤;颅内血肿;急诊;围术期护理[中图分类号] r473.6[文献标识码] a[文章编号] 1674-4721(2012)04(c)-0120-02颅内血肿是脑损伤中最常见最严重的继发性病变,具有起病急、病情重、变化快、致死率、残率高等特点,需要施行急诊手术清除颅内血肿。
本科从2009年8月~2010年8月收治了56例行急诊颅内血肿清除术的患者,经精心治疗和护理取得满意效果,现报道如下:1 资料与方法1.1 一般资料本组患者中,男36例,女20例;年龄15~82岁。
致伤原因:车祸42例、坠落伤9例、暴力打击伤5例。
脑损伤的类型及程度:硬脑膜外血肿25例,硬脑膜下血肿18例,两者复合8例,硬脑膜下血肿合并脑内血肿5例。
其中,合并不同程度的脑挫裂伤12例,合并脑疝10例,合并其他脏器损伤9例。
glasgow﹙gcs﹚评分3~5分5例、6~8分20例、9~12分25例、13~15分6例。
入院后经头颅ct扫描及结合病史和临床表现确诊颅内血肿,均在气管插管全麻下行手术治疗,其中44例行开颅血肿清除术,12例行去骨瓣减压术。
1.2 护理1.2.1 术前护理1.2.1.1 伤情评估急性脑外伤患者由于颅内高压,入室后要立即检查患者头部及全身情况,重点检查受伤部位、出血情况、瞳孔大小、对光反应、四肢活动、有无复合伤,了解有无神经系统病征及颅内压增高征象,进行gcs评分以判断意识障碍的程度,每15分钟观察1次。
颅内血肿清除术健康教育
颅内血肿清除术健康教育处方
一、疾病知识
颅内血肿――指当脑损伤后颅内出血聚集在颅腔的一定部位而且达到相当的体积后,
造成颅内压增高,脑组织受压而引起相应的临床症状,是脑损伤中最常见最严重的继发性
病变。
二、饮食指导
因病人消耗能量大,疾病的修复需要较多的营养。
所以,必须进高蛋白、高热量、高
维生素等营养丰富的食物。
对意识障碍者应暂禁食,24h后意识状态仍无改善者下胃管给
予鼻饲。
三、休息和活动指导
1、卧床休息患者应绝对卧床休息,床头抬高15°~30°,头偏向一侧,可减轻头部淤
血和脑水肿,防止呕吐物呛入气道,引起吸入性肺炎,翻身时尽量避免搬动头部。
头部置
冰袋冷敷,保持安静,尽量减少不必要的搬动,减少探视。
2.早期康复护理是缩短住院日、降低致残率的关键。
患者生命体征稳定,48小时后可进行康复护理。
四、出院指导
1.保持大便通畅可以防止脑疝的形成。
使用泻药,避免高压灌肠。
脑疝发生在强迫排
便时。
2.告知患者出院后,应按照医生的建议继续服药和功能锻炼,外出时注意安全。
,
如果感到疼痛或不适,请及时到医院来。
一个月后,医院将重新检查头骨CT。
3、注意卧床姿势,瘫痪肢体应置于功能位,防止足下垂及内翻,做被动运动及按摩,以促进血液循环,减轻肌肉痉挛,防止肌肉,韧带,肌腱挛缩,帮助患者在床上先活动大
关节,后活动小关节,用手指或手掌由患肢末端至近心端方向轻轻地揉捏,旋转按摩,循
序渐进,逐渐练习抬头,坐起,协助坐在床边,两腿下垂,站立,走路等。
颅内血肿清除术
麻醉方式:全身麻醉
手术物品准备:
1、手术器械开颅基础器械包 1 个、干持物钳 1 套、蛇型自动拉勾 1 套、若为小脑出血则再备后颅窝撑开器 1 个。
2、敷料基础辅料包 1 个、大腹包 1 个、手术衣 4~6 件
3、一次性物品骨蜡、切口膜、止血纱布、明胶海绵、棉片、小纱布、缝
针、丝线若干。
4、药品常用生理盐水、平衡液、双氧水、止血用生物胶。
5、仪器双极电凝器 1 套、开颅电钻 1 套、中心吸引 1 套
手术体位:根据血肿的部位选择合适的体位
手术步骤:
1.皮肤消毒
常规 1%聚吡咯酮碘皮肤消毒,铺无菌巾,贴无菌切口膜
2.头皮切开和止血
2.在耳上方做“∩”形切口,切开皮肤,止血后上头皮夹。
2.2 切开皮下组织、帽状腱膜。
2.3 分离颞肌,剥离骨膜,将皮瓣翻向耳侧,电凝止血。
用双2-0 丝线或皮肤固定勾固定皮瓣,充分暴露术野
3.打开骨瓣、硬膜
3.1 用电钻在颅骨上钻 4 个孔,孔间插入线锯导板,用线锯将颅骨锯开,骨
瓣放入双氧水中浸泡。
3.2 骨窗周围用骨蜡封闭止血。
用 6*17 圆针 3-0 丝线将骨窗周围硬脑膜悬吊于附近的骨膜或帽状腱膜上。
3.3 用 11 号刀片在脑膜沟处切开脑膜,用窄神经剥离子轻松分离后,脑膜
剪“∩”形剪开脑膜
4.清除血肿
4.1 脑穿针蘸水湿润后探查血肿部位及深度,电凝器止血后用窄脑压板轻轻
拉开脑组织,用小号吸引器吸出脑内血肿,电凝器仔细止血,生理盐水反复冲洗,
也可用双氧水小棉片放入腔内止血。
4.2 将坏死组织一并切除。
可将止血纱布剪成小块铺于出血腔内,再在表
面喷可吸收生物胶。
5.缝合硬膜。
5.1 清点用物后,用6*17 圆针 3-0 丝线严密缝合硬脑膜。
5.2 若硬脑膜从颅骨内分离而有渗血时,可在颅骨与硬脑膜之间垫一明胶
海绵, 6*17 圆针 3-0 丝线悬吊止血。
再次清点用物。
6.放置引流管
同前
7.关颅
7.1 将骨瓣复位, 8*20 圆针 2-0 丝线缝合骨膜数针以固定骨瓣。
9*25 三角针 2-0 丝线缝合帽状腱膜及皮肤。
7.2 双氧水或 1%聚吡咯碘消毒皮肤,小纱布覆盖切口,绷带包扎切口。