前庭性偏头痛
- 格式:pptx
- 大小:615.81 KB
- 文档页数:15

2019前庭性偏头痛中国多学科专家共识解读导读随着《前庭性偏头痛诊疗多学科专家共识(2019)》相继在《中华医学杂志》(英文版)以及《中华内科杂志》刊登,前庭性偏头痛(V M)这种“曾经的”相对少见、比较疑难、眩晕为主的疾病再次进入大家的视野。
在中国卒中学会第五届学术年会暨天坛国际脑血管病会议2019(C S A&TI SC2019)的眩晕论坛上,来自解放军总医院第六医学中心的戚晓昆教授对最新版的《前庭性偏头痛诊疗多学科专家共识》进行了解读。
1、前庭性偏头痛概念及机制前庭性偏头痛(vestibular migraine, VM)是临床上常见的具有遗传倾向的以反复发作头晕或眩晕、可伴有恶心、呕吐,伴或不伴头痛症候的一种可以诊断的独立疾病体。
VM概念的提出是经过一个漫长的演化过程的。
1917年,Boenheim首次提出“vestibular migraine”,即VM概念。
1984年Kayan和Hood首次对偏头痛和眩晕关系进行描述。
1999年Dieterich和Brandt再次提出VM这一概念,但仍未被广泛认可。
直到Neuhauser在2011年首次将VM作为独立疾病体,自此得到广泛接受。
2012年,Barany学会和IHS共同制定了VM概念及其诊断标准,后被2013年国际头痛疾病分类诊断标准第3版试行版(ICHD—Ⅲβ)、2018年ICHD-Ⅲ所采用。
来自德国的Brandt等人对23915例头晕病因分析的研究结果显示,VM占到了头晕病因的第四位(11.8%)。
戚晓昆教授2012年的研究显示,VM占有眩晕主诉患者病因的第三位(8.4%)。
VM是反复发作性眩晕的常见疾病之一,VM是良性阵发性位置性眩晕(BPPV)之后,导致复发性眩晕的第2大常见病因。
目前VM的发生机制尚不清楚,主要有以下假说:皮质扩布抑制、神经递质异常、三叉神经-血管功能异常、离子通道缺陷、中枢信号整合异常及遗传基因异常等。


前庭性偏头痛怎么治疗呢?在日常生活中,偏头痛的症状时有发生,尤其是在过度用脑之后,或者晚上没有睡好觉的情况下,或者长期疲劳,都容易出现偏头痛,偏头痛是非常复杂的,也有不同的分类,其中一种叫前庭性偏头痛,这种疼痛具有明显的症状,下面介绍一些有效治疗措施。
★第一、前庭性偏头痛,试试中医治疗1.多用祛风药和引经药。
因头居高巅之上唯风可到,故而治疗头痛多用祛风之药如川芎、白芷、柴胡、全虫、蜈蚣等。
同时还多用引经药,比如太阳经常用川芎、羌活,少阳经常用柴胡、黄芩,阳明经常用白芷、葛根,太阴经常用苍术,少阴经常用细辛、独活,厥阴经常用吴茱萸、藁本。
2.因人而异。
瘦人多火注意防治其热,肥人多湿防治其痰,头痛多主于痰,痛甚者火多。
3.分期论治。
发作期以祛邪为主(寒、热、湿),缓解期调理气血,若反复缠绵,还可添加全虫、蜈蚣、僵蚕、地龙、琥珀、穿山甲、羚羊角、麝香等祛痰活血化瘀的虫蚁类药物治疗。
★第二、前庭性偏头痛的诱发因素众多。
大部分前庭性偏头痛严重头晕症状持续两三天就会逐渐缓解,但如果生活方式不健康,可能会反复发作,影响日常生活工作。
“对于每次发作持续时间久、复发频繁的前庭性偏头痛患者,则需要在专科医生指导下进行治疗。
”王新志教授认为,前庭性偏头痛患者痛苦异常,临床并不少见,应该透过现象看本质,鉴别诊断,辨证施治。
★第三、前庭性偏头痛的认识前庭性偏头痛是最常见的引起患者反复发作眩晕的疾病之一。
据流行病学调查显示,偏头痛的人群中眩晕的发生率较无偏头痛的人群高。
2012年国际头痛学会的偏头痛学组和Barany学会前庭疾病分类学组将偏头痛与眩晕之间的交集统一定性,命名为前庭性偏头痛,并制定了相关的诊断指南。

前庭性偏头痛例临床分析xx年xx月xx日CATALOGUE目录•引言•诊断与评估•临床特征•病例报告与分析•讨论与总结01引言前庭性偏头痛是一种常见的眩晕疾病,由血管舒缩功能障碍引起。
前庭性偏头痛定义根据症状和体征,前庭性偏头痛可分为多种类型,如前庭偏头痛、外周前庭神经炎等。
前庭性偏头痛分类定义和分类前庭中枢与外周神经连接前庭感觉中枢与外周神经相互连接,当受到刺激时,可引起眩晕、平衡障碍等症状。
血管舒缩功能障碍血管舒缩功能障碍是前庭性偏头痛的主要发病机制之一,可导致血流动力学异常,进而引发眩晕。
发病机制1症状与表现23前庭性偏头痛患者可出现强烈的眩晕感,表现为天旋地转、站立不稳等。
眩晕部分患者会出现头痛症状,多为单侧搏动性疼痛,也可表现为胀痛、刺痛等。
头痛前庭性偏头痛患者还可能出现耳鸣、耳闷胀感、恶心呕吐、视觉模糊等症状。
这些症状会影响患者的正常生活和工作。
其他症状02诊断与评估•2013年国际头痛疾病分类第三版(ICHD-3)诊断标准:至少5次发作,其中至少一半的发作表现为旋转性眩晕或不稳感,持续时间不超过1分钟,伴随至少2个以下症状:1)头痛或偏头痛的先兆症状;2)眩晕或失衡的先兆症状;3)不能观察到异常的神经系统症状和体征。
诊断标准03前庭功能检查包括眼球震颤、前庭诱发肌源性电位等检查,有助于了解前庭功能受损情况。
评估方法01详细询问病史和体格检查了解患者的头痛和眩晕发作情况,特别是眩晕发作的持续时间、频率和伴随症状。
02神经影像学检查对于疑似前庭性偏头痛患者,一般不需要常规进行神经影像学检查。
鉴别诊断表现为发作性眩晕,持续时间短暂,反复发作,伴有听力下降、耳鸣等耳蜗症状。
前庭阵发症梅尼埃病前庭神经炎偏头痛性眩晕表现为发作性眩晕、伴有耳鸣、耳闷胀感和听力下降,每次发作持续时间较长,多超过24小时。
表现为突发性剧烈眩晕,伴有恶心、呕吐、走路不稳等症状,一般无头痛症状。
表现为头痛和眩晕交替出现,眩晕持续时间一般较短,伴有偏头痛先兆症状。

前庭性偏头痛的诊治进展前庭性偏头痛( vestibular migraine,VM)是指反复发生的前庭症状伴偏头痛性头痛或存在偏头痛其他症状的疾病。
2012 年国际头痛协会和巴拉尼协会发布了共识性VM 诊断标准,并在2018 年出版的正式国际头痛疾病分类第三版( international classification of headache diseases 3rd edition,ICHD-Ⅲ) 中继续保留。
VM 在人群中的总患病率为1% ~3%, 在偏头痛患者中的患病率为10. 3% ~ 21. 0% ,是眩晕门诊最常见的眩晕疾病之一。
但由于临床医师对VM 的认识不足,导致本病诊断正确率不高,有资料显示,首诊时仅有约2%的患者被疑诊本病,最终也仅有约20%的患者被确诊。
一、V M 的发病机制VM 的病理生理学机制尚不完全清楚,目前多认为与离子通道缺陷、皮层扩布性抑制、炎症及遗传易感性有关。
VM 患者脑内离子通道功能缺陷可能是发作性的,在触发因素刺激下发生异常,使细胞外钾升高。
环绕软脑膜动脉的三叉神经末梢因钾离子浓度升高发生去极化,导致神经递质如P 物质和降钙素基因相关肽(calcitonin gene-related peptide,CGRP) 释放,从而使脑血管扩张、通透性增加,局部出现炎症反应,进一步刺激三叉神经血管系统的痛觉感受器。
此外,三叉神经纤维随小脑前下动脉分支到达内耳,在化学因素和电刺激下兴奋,使内耳血流量及血管通透性发生改变,血浆蛋白渗出到内耳,引起眩晕。
VM 与遗传密切相关,目前已发现40 个与偏头痛显著相关的基因。
近期有学者发现,VM 的发病与5-羟色胺6 受体(5-hydroxytryptamine 6 receptor, 5-HT6R)基因有关。
5-羟色胺(5-hydroxytryptamine, 5-HT)可与CGRP 等神经递质的受体结合,影响神经递质的释放,引起脑血管的收缩和舒张,从而发挥不同的痛觉调制作用。

相见不相识,容易被忽视的前庭性偏头痛平时生活中偶尔出现头晕头痛的症状一般不用大惊小怪,但对于偏头痛患者来说,如果头痛发作时觉得房子都要转起来的情况就要注意了,要警惕前庭性偏头痛的可能性,好多患者当成眩晕症、脑动脉供血不足治疗,效果一般不佳。
下面,请跟着中国医科大学附属盛神经内科黄瑞博士一起了解容易被忽视的前庭性偏头痛。
偏头痛是一种原发性头痛类型,世界约1/10的人群备受其影响。
在偏头痛患者中,眩晕或头晕是最常见的主诉之一,终生发病率约52%。
前庭性偏头痛是一种反复发作性的眩晕疾病,眩晕发作多伴有偏头痛性头痛、畏光畏声、视觉先兆的偏头痛性症状,伴有偏头痛病史。
与偏头痛中女性占有优势一样,男女两性发生前庭性偏头痛的比例范围为1:2~4.5。
前庭性偏头痛可以出现在不同年龄,一般在7至74岁。
大多数患者(约3/4)在发生偏头痛后都会出现前庭性偏头痛。
约半数患者在偏头痛发作后>5年发生前庭性偏头痛,约1/4的患者在偏头痛发生后>10后出现前庭性偏头痛。
约40%的前庭性偏头痛患者符合慢性偏头痛标准。
一、临床表现前庭性偏头痛患者可出现自发性或位置性眩晕。
有些患者先出现一段时间的自发性眩晕,随后转为位置性眩晕。
通常表现为旋转性而不是前后摆动的感觉,有些患者可能仅有或同时伴随更多的症状(如头晕、头昏、眼花、浮沉感、晕动病样感、头部游泳样或摇摆样感觉)。
视觉性眩晕是前庭性偏头痛的另一主要特征,是身处移动变换的场景(商业区、电影院)中诱发产生的眩晕。
同时伴发恶心和平衡失调,但并非VM发作的特异性症状。
前庭性偏头痛发作期最常见的偏头痛症状是头痛。
然而只有3%的VM发作以严重疼痛为主要特征,20%的患者报告有严重前庭症状。
畏光、畏声、恐嗅和视觉或其他先兆,是VM常见的伴随症状。
听力丧失及耳鸣并不是前庭性偏头痛患者的主要症状,但在部分文献中亦有报道。
听力丧失为轻度且十分短暂,在疾病的发展过程中无加重趋势,这一点可与梅尼埃病相鉴别。
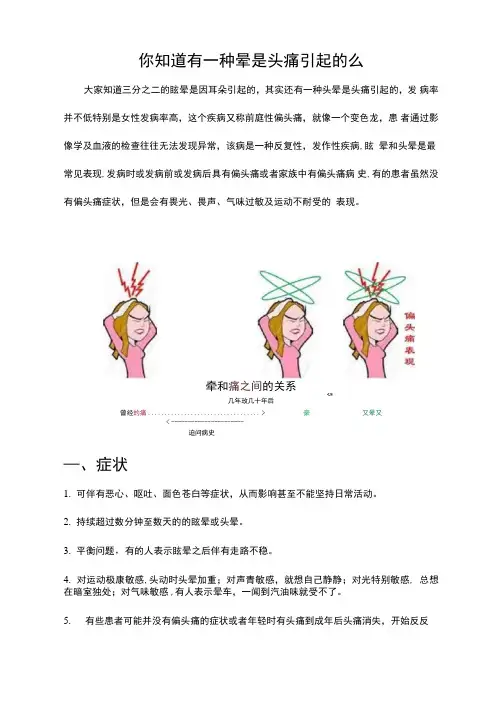
你知道有一种晕是头痛引起的么大家知道三分之二的眩晕是因耳朵引起的,其实还有一种头晕是头痛引起的,发病率并不低特别是女性发病率高,这个疾病又称前庭性偏头痛,就像一个变色龙,患者通过影像学及血液的检查往往无法发现异常,该病是一种反复性,发作性疾病,眩晕和头晕是最常见表现,发病时或发病前或发病后具有偏头痛或者家族中有偏头痛病史,有的患者虽然没有偏头痛症状,但是会有畏光、畏声、气味过敏及运动不耐受的表现。
牵和痛之间的关系5几年玫几十年后曾经的痛.................................. > 豪又晕又< ----------------------迫问病史—、症状1.可伴有恶心、呕吐、面色苍白等症状,从而影响甚至不能坚持日常活动。
2.持续超过数分钟至数天的的眩晕或头晕。
3.平衡问题,有的人表示眩晕之后伴有走路不稳。
4.对运动极康敏感,头动时头晕加重;对声青敏感,就想自己静静;对光特别敏感, 总想在暗室独处;对气味敏感r有人表示晕车,一闻到汽油味就受不了。
5.有些患者可能并没有偏头痛的症状或者年轻时有头痛到成年后头痛消失,开始反反复复头晕。
6、有的病人头晕时可能伴有耳鸣或者听力轻度下降。
二、诱发因素1、情绪变化和波动,如:焦虑、抑郁、紧张、烦躁、生气等2、内分泌激素水平波动,如:月经前后、更年期等3、不良的睡眠行为及睡眠质呈差等4、精神及体力方面过度疲劳5、压力过大6、饮食和生活规律的改变,生活习惯的改变等三、预防和治疗为了防止偏头痛性眩呈的发作应注意:1.生活规律,注倉劳逸结合,勿熬夜,少接触强光强声如手机、电脑、电视等的强光刺激均会加大发作频率,避免精神刺激、过度紧张。
2.对于前庭性偏头痛患者很多诱发神经兴奋性增高的因素都需要尽呈避免,如酒精、咖啡、浓茶、碳酸饮料等;拒绝巧克力、乳制品;避免坚果、干酪胺、肉类食物等。
合理的药物治疗前庭性偏头痛药物治疗主要包括急性期治疗和预防治疗。

前庭性偏头痛诊断标准前庭性偏头痛(Vestibular Migraine,VM)是一种常见的头痛类型,其特点是头痛伴随着前庭症状。
前庭性偏头痛的诊断标准是非常重要的,它可以帮助医生准确诊断患者的病情,从而采取相应的治疗措施。
目前,国际上对于前庭性偏头痛的诊断标准主要有国际头痛学会(IHS)和巴塞尔头痛研究组(Bárány Society)发布的标准。
本文将对这两个标准进行介绍和比较,以帮助医生更好地诊断和治疗前庭性偏头痛患者。
IHS发布的前庭性偏头痛的诊断标准包括以下几个方面,首先,患者应具备头痛发作的特征,包括头痛持续时间为5-72小时,头痛的特征符合偏头痛的特点,如搏动性、中度至剧烈的疼痛等。
其次,患者应具备前庭症状,如眩晕、视觉异常、听觉异常等,这些症状应在头痛发作期间出现。
最后,其他原因引起的前庭症状应被排除,如内耳疾病、中枢神经系统疾病等。
如果患者符合以上所有标准,则可以被诊断为前庭性偏头痛。
与IHS标准相比,巴塞尔头痛研究组发布的前庭性偏头痛的诊断标准更加注重前庭症状的特点。
根据该标准,前庭性偏头痛的诊断需要患者至少有5次头痛发作,每次头痛发作持续5-72小时,且伴随着至少一个前庭症状,如眩晕、视觉异常、听觉异常等。
此外,患者的前庭症状应符合特定的模式,如眩晕持续时间为5分钟至72小时,视觉异常包括视野缺失、视觉幻觉等。
最后,其他原因引起的前庭症状应被排除。
如果患者符合以上所有标准,则可以被诊断为前庭性偏头痛。
综合来看,无论是IHS还是巴塞尔头痛研究组发布的前庭性偏头痛的诊断标准,都强调了头痛发作伴随前庭症状的特点。
而巴塞尔头痛研究组的标准更加详细和具体,对前庭症状的特点和模式有更为明确的要求。
因此,在临床实践中,医生可以根据实际情况选择合适的诊断标准,结合患者的病史、症状和体征,进行综合判断和诊断。
总的来说,前庭性偏头痛的诊断标准对于医生准确诊断患者的病情至关重要。

前庭性偏头痛:诊断标准(全文)1 前言早在19世纪,一些神经病学家就已发现偏头痛与眩晕之间的关联,但仅在100多年后,才对偏头痛引起的眩晕开展了系统的研究。
在过去的30年内,前庭性偏头痛的诊断分类已渐成型,可累及1%的普通人群。
尽管如此,但因缺乏广泛认可的前庭性偏头痛诊断标准,故而影响了临床和研究中对患者的识别。
为此,Barany学会(从事前庭研究的基础科学家、耳鼻喉学家及神经病学家组成的国际组织)授权了一个分类小组以研究前庭性偏头痛的诊断标准。
分类的形式按照国际头痛疾患分类的形式。
Barany学会分类委员会之前发布过前庭症状定义的专家共识,作为对前庭疾患分类的首次尝试及准备。
对前庭性偏头痛进行定义的主要目的是令其在前庭及头痛领域获得广泛认可。
因此,本分类的草稿在国际头痛学会(IHS)分类委员会偏头痛分类分委员会中进行了讨论。
分歧主要集中在如何平衡诊断标准的敏感性及特异性。
此类冲突广泛存在于所有医学分类工作中,因为特异性高的标准不可避免地会排除确实存在该状况的患者(假阴性),而敏感性高的标准会纳入不存在此状况的患者(假阳性)。
经讨论,删除了曾提出的可能的前庭性偏头痛,保留了前庭性偏头痛及很可能的前庭性偏头痛。
Barany学会和IHS讨论产生的其他变动包括对急性发作的持续时间进行更严格的规定以及强调排除鉴别诊断。
最终通过的诊断标准是IHS分类委员会和Barany学会前庭疾患分类委员会达成一致意见的结果。
这些诊断标准将纳入有望于2014年发布的第3版国际头痛分类(ICHD-3)的附录中,其中的新疾患尚需进一步研究确认有效性。
此外,前庭性偏头痛的分类也是正在纂写中的Barany学会前庭疾患分类的一部分。
新版的ICHD-3将仅纳入前庭性偏头痛,而Barany分类将同时纳入很可能的前庭性偏头痛。
2 前庭性偏头痛的诊断标准曾用术语:偏头痛关联性眩晕/头晕、偏头痛相关性前庭病、偏头痛性眩晕。
前庭性偏头痛A 至少5次中重度的前庭症状发作,持续5min-72h;B 既往或目前存在符合ICHD诊断标准的伴或不伴先兆的偏头痛;C 50%的前庭发作时伴有至少一项偏头痛性症状:①头痛,至少有下列两项特点:单侧、搏动性、中重度疼痛、日常体力活动加重头痛;②畏光及畏声;③视觉先兆;D 难以用其他前庭或ICHD疾患更好地解释。


前庭性偏头痛诊断标准前庭性偏头痛(PTH)是一种具有特定特征的持久性头痛,其表现为前庭结构的发炎症状,主要发生在头顶、眼周、颞部,表现为剧烈的疼痛感,症状可能会持续数天或数周,可能伴有眼睛疼痛或灼痛感,疲倦,眼睛紧张痉挛,甚至精神紧张,情绪低落,头部被套住的感觉。
当患者出现颞部肿胀、面部肿胀等症状时,可以确认患有PTH。
针对前庭性偏头痛,以下是常规诊断标准:一、实验室检查:1.CT或MRI扫描:可查看前庭的变化,包括前庭管的狭窄、植物器官的发育情况、头部血液供应情况等,从而判断前庭病变的程度。
2.血常规:可发现炎症性反应,并可通过检测一些特定指标来衡量炎症情况,从而发现疾病的发病机制。
3.激素:可以发现身体激素代谢的变化,并通过检测一些特定指标来衡量激素的代谢情况,从而判断其病变的程度。
4.其他:如血清学检查、脑脊液检查等,可以有效地发现头痛的病因,进而进行治疗。
二、特殊检查:1.眼睛测试:可以检查眼部受损情况,从而发现头痛的原因及相关病理变化。
2.耳鼻咽喉检查:可以检查前庭发炎情况,从而捕捉疾病的发病机制,分析病患情况及症状的发展。
3.颅神经系统功能检查:可以判断患者头痛的发病机制,指导临床治疗。
三、药物治疗:1.抗炎药:可以减轻前庭炎症,改善症状,缓解头痛。
2.止痛药:可以立即减轻头痛,改善头痛症状。
3.抗酸药:可以降低头痛的发作频率,减少症状发作的次数。
4.维生素:可以通过改善营养状况来缓解头痛,增强肌肉和神经系统功能,从而缓解症状。
以上就是前庭性偏头痛的常规诊断标准,虽然前庭性偏头痛的治疗目前还没有一个完美的答案,但是可以通过以上诊断标准有效地发现头痛的病因,进而制定出有效的治疗方案,缓解患者的症状。
前庭性偏头痛的治疗,不仅要寻求药物治疗,还应采取有效的非药物措施,如正确的饮食、营养摄入、运动锻炼、改善情绪、增强肌肉功能等,以达到痊愈疾病的目的。
前庭性偏头痛诊断标准
一、头痛特点。
1.1 头痛发作。
前庭性偏头痛的头痛发作通常持续时间较长,一般为4-72小时。
头痛的特点为搏动性或跳动性,常伴随恶心、呕吐和光、声过敏。
在头痛发作期间,患者常有活动性加重的特点。
1.2 头痛特征。
头痛的特征包括单侧头痛、中度至重度疼痛、头痛发作期间伴随恶心、呕吐和光、声过敏。
二、前庭症状。
2.1 前庭症状发作。
前庭性偏头痛的前庭症状包括眩晕、视觉幻觉、听力异常等,这些症状可以出现在头痛发作期间或头痛发作前后。
2.2 前庭症状特征。
前庭症状的特征为持续时间较短,通常为数秒至数分钟,且伴随头痛发作。
三、排除其他疾病。
在进行前庭性偏头痛诊断时,需要排除其他疾病,如内耳疾病、脑血管疾病、颅内占位性病变等。
通过详细的病史询问、神经系统检查、影像学检查等手段,排除其他可能引起类似症状的疾病。
综上所述,前庭性偏头痛的诊断标准主要包括头痛特点、前庭症状和排除其他疾病。
在临床实践中,医生应结合患者的病史、体格检查和辅助检查结果,综合判
断是否符合前庭性偏头痛的诊断标准。
希望通过本文的介绍,能够对前庭性偏头痛的诊断有所帮助。
前庭性偏头痛的相关知识前庭性偏头痛,又称为偏头痛性眩晕、偏头痛等位征、偏头痛相关性前庭病。
大约有1%的人患有前庭性偏头痛,占头晕门诊的10%,但在目前的临床实践中,常被漏诊误诊,很多医生对这一类疾病认识不足。
流行病学:头痛和眩晕之间的关联,最早希腊医生卡帕多西亚在公元前131年描述过,但仅在19世纪才对偏头痛引起的眩晕开展了系统的研究。
而在最近的25年对其研究飞速发展。
大约1%的人患有前庭性偏头痛,在40到50岁的妇女发病率大约是5%,在头晕门诊中占10%,这个病在临床上是普遍存在的,但没有得到重视,临床上有误诊和漏诊。
平均的发病年龄是在40岁也有报道,最晚的年纪是在72岁发病,女性和男性的比例是5:1,尤其是绝经后的妇女,孤立的发作性眩晕,头晕取代年轻时的偏头痛,又叫偏头痛等位症。
30%的患者从没有头晕及头痛两种情况同时发生。
前庭性偏头痛是引起反复发作性眩晕的常见疾病,是一种常染色体显性遗传病,患者表现为发作性眩晕或不稳感,而这些患者在发病时或发病前同时具有偏头痛史。
发作时可伴有先兆,如眼前闪光、暗点、视野缺损、恐声、畏光、偏侧头痛等,这对诊断极其重要。
眩晕持续数秒至数小时,甚至数天,眩晕发作的频率很不规则,有可能为数天至数年发作1次,频度的变化与偏头痛的诱因有关。
引起偏头痛的诱因主要有压力过大、体力过劳、食品或饮料、强大的感觉系统刺激、情绪波动、睡眠不足。
70%的患者是偏头痛先于前庭性偏头痛,52%的患者头痛及头晕间隔时间要超过5年,26%的患者要超过甚至于10年。
85%的患者在偏头痛后12个月内。
多数患者伴有焦虑和抑郁,年轻时的头痛症状,年老时被头晕所取代。
有些妇女可能在每次月经来潮前发作1次前庭性偏头痛。
发病机制不清楚,累及各级前庭系统。
诊断标准:A至少5次中、重度的前庭症状发作,持续5分钟到72小时。
B既往有偏头痛病史;经常发生在典型的偏头痛数年后。
50%的前庭发作时伴有至少一项偏头痛的症状:1、头痛:单侧、波动性、中重度疼痛、日常体力活动加重,2、畏光及畏声。
前庭性偏头痛诊断标准前庭性偏头痛(Vestibular Migraine,VM)是一种以头痛伴随前庭功能障碍为主要表现的偏头痛类型。
它是一种常见的神经系统疾病,严重影响患者的生活质量。
由于其症状多样化,诊断标准一直备受关注。
本文将就前庭性偏头痛的诊断标准进行详细介绍,以便临床医生更好地识别和治疗该疾病。
首先,前庭性偏头痛的诊断标准主要包括以下几个方面,头痛特征、前庭症状、头痛与前庭症状的关系、排除其他原因等。
头痛特征是前庭性偏头痛的重要表现之一,一般表现为典型的偏头痛特征,如单侧搏动性头痛、持续时间4-72小时等。
同时,前庭症状也是诊断的重要依据,包括眩晕、眼球震颤、平衡障碍等。
此外,头痛与前庭症状之间的关系也需要考虑,一般应符合头痛与前庭症状同时存在、或前庭症状在头痛前后出现。
最后,需要排除其他原因引起的前庭症状,如内耳疾病、中枢神经系统疾病等。
其次,前庭性偏头痛的诊断标准还需结合患者的病史和体格检查结果。
患者的病史包括头痛的发作频率、持续时间、伴随症状等,体格检查主要是针对前庭功能的检查,如眼球震颤检查、平衡功能检查等。
这些信息对于诊断前庭性偏头痛至关重要,有助于排除其他原因引起的前庭症状,同时也有助于评估疾病的严重程度和预后。
最后,前庭性偏头痛的诊断标准还需要借助辅助检查进行进一步确认。
目前,辅助检查主要包括脑影像学检查(如头颅MRI、颅内血管造影等)、前庭功能检查(如前庭功能评估、眼震图等)。
这些检查有助于排除其他疾病,同时也有助于评估疾病的严重程度和预后。
综上所述,前庭性偏头痛的诊断标准是一个综合性的诊断过程,需要综合考虑头痛特征、前庭症状、病史、体格检查和辅助检查等多方面的信息。
只有全面、准确地评估患者的症状和体征,才能更好地诊断和治疗前庭性偏头痛,提高患者的生活质量。
希望本文能够对临床医生和患者有所帮助,促进前庭性偏头痛的早期诊断和治疗。