糖尿病强化治疗方案
- 格式:doc
- 大小:23.00 KB
- 文档页数:2

·论著·糖尿病新世界2020年12月糖尿病新世界DIABETES NEW WORLD[作者简介]朱丽娟(1974-),女,本科,副主任医师,主要从事内分泌相关临床诊治工作。
随着社会经济水平的快速发展,人均营养摄入量明显增加,导致2型糖尿病(T2DM)发病率呈逐年上升趋势,T2DM 又称成人发病型糖尿病,为进展性疾病,占糖尿病患者总数的90%以上,多发于35岁以上中老年人群,发病原因有肥胖、不良生活方式、遗传等,该病血糖不易控制,后期易发生多种严重并发症,严重影响患者的身心健康和生活质量[1]。
在T2DM 自然病程中,高血糖为胰岛素抵抗和胰岛β细胞功能缺陷所导致的后DOI:10.16658/ki.1672-4062.2020.23.004新诊断2型糖尿病早期胰岛素强化治疗后3种治疗方案对胰岛β细胞功能及胰岛素抵抗的影响评价朱丽娟临沧市第一人民医院血液内分泌科,云南临沧677000[摘要]目的研究分析新诊断2型糖尿病早期胰岛素强化治疗后3种治疗方案对胰岛β细胞功能及胰岛素抵抗的影响。
方法选择该院于2019年1—12月期间收治的120例2型糖尿病患者为该次研究对象,予以早期胰岛素强化治疗,二甲双胍口服,后将其随机分为A、B、C3组,各40例,A 组采用基础胰岛素类似物治疗,B 组采用预混胰岛素类似物治疗,C 组采用磺脲类促胰岛素分泌剂治疗,均治疗1年,观察治疗前后FPG、2hPG、HbA1c 指标,计算HOMA-IR、AIR、HOMA-β等,并对数据进行分析统计。
结果治疗后3组FPG、2hPG 和HbA1c 较治疗前均明显下降,差异有统计学意义(P <0.05),治疗后A、B 两组之间HOMA-IR、AIR、HOMA-β指标比较差异无统计学意义(P >0.05),3组间HOMA-IR 对比差异无统计学意义(P >0.05),A、B 组的AIR、HOMA-β的恢复均高于C 组,差异有统计学意义(P <0.05)。


最新:2型糖尿病短期胰岛素强化治疗专家共识解读(全文)导语:短期胰岛素强化治疗是强化血糖控制的重要方法之一,有助于快速减轻高糖毒性,改善患者预后。
近日,《2型糖尿病短期胰岛素强化治疗专家共识(2021年版)》1(以下简称“共识”)重磅发布,以2017年《2型糖尿病短期胰岛素强化治疗临床专家指导意见》2为基础,结合最新的循证医学证据和研究新进展,内容涵盖的定义和临床获益、治疗的适用人群、血糖控制目标和治疗方案、短期胰岛素强化治疗的后续血糖管理等,以期指导临床医生合理规范的使用胰岛素短期强化治疗方案。
短期胰岛素强化治疗的定义、流程和临床获益1997年,一项土耳其研究证实短期胰岛素强化治疗可使患者病情缓解3,为T2DM 的治疗开辟了新思路,至此T2DM 患者早期胰岛素强化的探索进程拉开序幕。
随着循证证据的累积,多项研究证实,T2DM早期短期胰岛素强化治疗可以诱导病情缓解4-6,且0细胞功能改善和胰岛素敏感性的改善对于缓解均具有重要意义7。
短期胰岛素强化治疗是指在生活方式干预的基础上,通过每日多次(3〜4次)皮下注射胰岛素或使用胰岛素泵持续皮下胰岛素输注(CSII),使血糖快速达标的一种治疗方法1。
新版共识推荐,对于新诊断的T2DM 患者,当糖化血红蛋白(HbA1c )>9. 0%或空腹血糖(FPG ) >11. 1 mmol/L ,或伴有明显高血糖症状时,可采用短 期胰岛素强化治疗(图1 )。
对于已诊断的T2DM 患者,口服降糖 药治疗后HbAlc >9%或胰岛素治疗后HbAlc >7% ,可进行短期胰岛素强化治疗(图2)1。
一项纳入382例新诊断中国T2DM 患者的随机对照研究显示,短期胰岛素强化治疗显著修复0细胞功能并改 善胰岛素敏感性(P 均<0. 0001 ),且短期胰岛素强化治疗使近50% 患者获得1年以上糖尿病缓解6。
对于不同病程的T2DM 患者,短 期胰岛素强化治疗均可不同程度地改善胰岛0细胞功能8。

两种方法短期强化治疗对新诊断2型糖尿病患者岛素分泌恢复效果的比较摘要:目的:比较持续胰岛素泵皮下注射胰岛素(csii)和一日四次皮下注射胰岛素(msii)各2周强化降糖治疗前后胰岛b细胞第一时相胰岛素分泌恢复的效果。
方法:将初治的2型糖尿病患者随机分为两组,csii组20例患者,msii组20例患者。
治疗前后均进行口服葡萄糖耐量试验(ogtt),测定0、5、10、15min血浆胰岛素,0、15min血浆血糖,比较各组患者治疗前后自身及相互之间的胰岛b细胞第1时相胰岛素功能变化情况。
结果:两组治疗前后各点血浆胰岛素均明显升高,差异有统计学意义(p<0.01);csii组升高更为明显,与msii组比较差异有统计学意义(p<0.01)。
结论:持续胰岛素皮下注射胰岛素和一日四次皮下注射胰岛素均可以部分恢复新诊断2型糖尿病患者胰岛b细胞第一时相胰岛素分泌,前者的作用更加明显。
关键词:2型糖尿病胰岛素泵强化治疗第一时相胰岛素【中图分类号】r4 【文献标识码】a 【文章编号】1671-8801(2013)06-0007-02我国20岁以上的成年人糖尿病患病率为9.7%,目前我国可能已成为世界上糖尿病患病人数最多的国家[1]。
作为糖尿病主体的2型糖尿病,其发病以胰岛素分泌缺陷和/或胰岛素作用缺陷为主要特点。
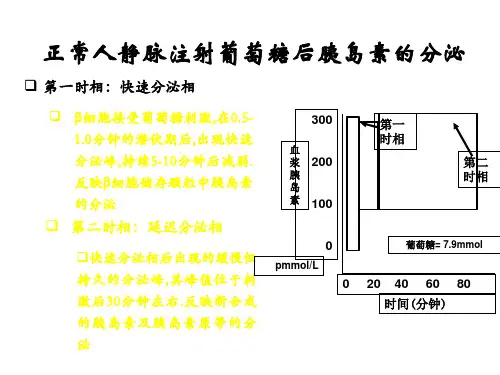
其中胰岛素分泌缺陷主要表现为第一时相消失、第二时相延迟。
胰岛素第一时相分泌的意义在于抑制肝糖输出、维持餐后血糖的稳定。
目前认为,早期胰岛素强化治疗可有效控制血糖,减少高血糖的毒性作用,胰岛素分泌功能和胰岛素抵抗可随之改善,以后的血糖控制更为容易[1]。
本实验应用持续胰岛素泵皮下注射和一日四次皮下注射胰岛素的方法对新诊断的2型糖尿病患者各进行2周强化治疗,比较两种方法对第一时相胰岛素分泌恢复的效果。
1 对象与方法1.1 对象。
观察对象40例,为本院2011年06月至2012年05月新诊断的依从性较好的2型糖尿病住院患者(符合who1999年诊断标准),空腹血糖大于13mmol/l和或餐后2h血糖大于16mmol/l。

[讨论] 什么是“三短一长”胰岛素治疗方案三短一长”方案是临床上常用的胰岛素强化治疗方法之一。
因大多数人每日3次正餐,“三短一长”方案是指每次正餐前注射短效胰岛素或超短效胰岛素类似物,早餐前或睡前注射长效胰岛素或其类似物。
该方案比较接近生理性胰岛素分泌的模式“三短一长”方案中长效胰岛素或其类似物补充了基础胰岛素的不足,每餐前注射短效胰岛素或超短效胰岛素类似物补充了餐时胰岛素的不足。
该方案可较精细、周到地调控全天血糖。
理想的基础胰岛素的作用应能覆盖全天24小时,无明显峰值,避免空腹和餐前低血糖。
方案中长效胰岛素或其类似物(如甘精胰岛素)较符合要求。
餐时胰岛素注射后能在进餐后30分钟左右达到峰值,从而通过抑制肝糖输出和促进葡萄糖的利用以降低餐后高血糖。
此外,理想的餐时胰岛素还能在血糖下降到正常水平时其作用降至基础水平,避免下餐前出现低血糖。
方案中采用的短效人胰岛素或超短效胰岛素类似物(如门冬胰岛素)起效快、作用时间短,能较好地模拟生理性餐时胰岛素分泌。
方案的适宜和不适宜对象下列情况可采用“三短一长”方案:在基础胰岛素和口服药物联合治疗后,餐后血糖控制欠佳或者需要进餐时间灵活的患者;在预混胰岛素治疗的基础上,血糖仍然未达标或反复出现低血糖者;血糖较高如空腹血糖超过13.9mmol/L的初发2型糖尿病患者。
所有的1型糖尿病患者都可以采用这种胰岛素治疗方案。
凡是低血糖发生后对患者可能造成的危害比血糖达标的益处更大时,不宜长期采用“三短一长”胰岛素强化治疗,包括:严重低血糖高危患者(如最近有严重低血糖史者、对低血糖缺乏感知者、肾上腺皮质功能不全、β-阻滞剂治疗者、垂体功能低下者);幼年或高龄患者;有糖尿病晚期并发症者(已行肾移植者除外);有其他缩短预期寿命的疾病或医疗情况者;酒精中毒和有药物成瘾者;精神病或智障者。
“三短一长”方案如何实施?胰岛素每日总量依据个体血糖等情况估计。
基础餐时胰岛素分配是以胰岛素总剂量的5 0%作为基础量,剩余部分分配到餐前注射。


山东医药2021年第61卷第14期两种短期胰岛素强化治疗方案对不同HbA1c水平2型糖尿病患者的疗效及安全性比较吕丹,刘秀玲,石燕萍,刘阁玲唐山市工人医院,河北唐山063000摘要:目的对比基础+餐时4次胰岛素皮下注射及预混胰岛素类似物3次皮下注射两种短期胰岛素强化治疗方案对不同糖化血红蛋白(HbA1c)水平2型糖尿病患者的疗效与安全性。
方法选取2型糖尿病患者160例,随机分为两组,A组采用基础+餐时4次胰岛素皮下注射方案,B组采用预混胰岛素类似物3次皮下注射方案,强化治疗14天。
根据入选时的HbA1c水平,以HbA1c<9%、HbA1c≥9%对患者进行分层,比较血糖、达标时间、胰岛素用量、低血糖发生情况。
结果HbA1c<9%者,治疗后A、B两组FBG、2h PG及二者下降程度比较差异均无统计学意义(P均>0.05),血糖达标时间A组较B组缩短(P<0.01),达标时胰岛素用量B组较A组减少(P<0.05),两组血糖达标率、低血糖发生率比较差异均无统计学意义(P均>0.05);HbA1c≥9%者,治疗后A、B两组FBG、2h PG及二者下降程度比较差异均无统计学意义(P均>0.05),达标时间A组较B组缩短(P<0.01),两组达标时胰岛素用量、血糖达标率、低血糖发生率比较差异均无统计学意义(P均>0.05)。
结论2型糖尿病患者采用基础+餐时4次胰岛素皮下注射及预混胰岛素类似物3次皮下注射两种胰岛素强化治疗方案均能显著降低血糖,安全性较高。
对于HbA1c较低的2型糖尿病患者,基础+餐时4次血糖达标时间短,预混3次胰岛素用量更少;对于HbA1c较高的患者,基础+餐时4次方案血糖达标时间短。
关键词:2型糖尿病;糖化血红蛋白;胰岛素强化治疗;血糖达标doi:10.3969/j.issn.1002-266X.2021.14.011中图分类号:R587.1文献标志码:A文章编号:1002-266X(2021)14-0045-032型糖尿病的主要发病机制是胰岛β细胞功能进行性衰退和胰岛素抵抗,严格控制血糖能够延缓β细胞功能的衰退,减轻胰岛素抵抗[1]。

胰岛素强化治疗方案胰岛素强化治疗方案是针对糖尿病患者的一种治疗方法,旨在通过增加胰岛素的使用来控制血糖水平,以降低并发症的风险。
糖尿病是一种慢性疾病,患者需要长期的治疗和管理,而胰岛素强化治疗方案可以有效地帮助患者控制血糖,减少糖尿病相关的并发症。
首先,胰岛素强化治疗方案适用于那些口服药物无法控制血糖的糖尿病患者。
在这种情况下,医生会根据患者的血糖水平和个体情况,制定相应的胰岛素注射方案。
通常情况下,胰岛素强化治疗方案会在口服药物的基础上进行,以达到更好的血糖控制效果。
其次,胰岛素强化治疗方案的实施需要患者和医生的密切配合。
患者需要严格按照医生的建议进行胰岛素注射,同时定期监测血糖水平,并及时向医生反馈。
医生会根据患者的血糖变化情况,调整胰岛素注射剂量和时间,以确保血糖在合理范围内。
此外,胰岛素强化治疗方案还需要患者在日常生活中进行合理的饮食控制和运动锻炼。
饮食控制可以帮助患者减少血糖的波动,避免出现低血糖或高血糖的情况。
而适量的运动可以提高身体对胰岛素的敏感度,有助于血糖的稳定。
最后,胰岛素强化治疗方案的长期效果需要患者和医生共同努力。
患者需要坚持定期复诊,接受医生的监测和指导,及时调整治疗方案。
医生则需要根据患者的情况,制定个性化的治疗方案,以确保患者能够长期保持良好的血糖控制。
总之,胰岛素强化治疗方案是一种有效的糖尿病治疗方法,可以帮助患者更好地控制血糖,减少并发症的发生。
然而,这种治疗方案需要患者和医生的密切配合,以及长期的坚持和调整。
希望通过本文的介绍,能够让更多的糖尿病患者了解胰岛素强化治疗方案,并在医生的指导下进行有效的治疗和管理。

[讨论] 什么是“三短一长”胰岛素治疗方案三短一长”方案是临床上常用的胰岛素强化治疗方法之一。
因大多数人每日3次正餐,“三短一长”方案是指每次正餐前注射短效胰岛素或超短效胰岛素类似物,早餐前或睡前注射长效胰岛素或其类似物。
该方案比较接近生理性胰岛素分泌的模式“三短一长”方案中长效胰岛素或其类似物补充了基础胰岛素的不足,每餐前注射短效胰岛素或超短效胰岛素类似物补充了餐时胰岛素的不足。
该方案可较精细、周到地调控全天血糖。
理想的基础胰岛素的作用应能覆盖全天24小时,无明显峰值,避免空腹和餐前低血糖。
方案中长效胰岛素或其类似物(如甘精胰岛素)较符合要求。
餐时胰岛素注射后能在进餐后30分钟左右达到峰值,从而通过抑制肝糖输出和促进葡萄糖的利用以降低餐后高血糖。
此外,理想的餐时胰岛素还能在血糖下降到正常水平时其作用降至基础水平,避免下餐前出现低血糖。
方案中采用的短效人胰岛素或超短效胰岛素类似物(如门冬胰岛素)起效快、作用时间短,能较好地模拟生理性餐时胰岛素分泌。
方案的适宜和不适宜对象下列情况可采用“三短一长”方案:在基础胰岛素和口服药物联合治疗后,餐后血糖控制欠佳或者需要进餐时间灵活的患者;在预混胰岛素治疗的基础上,血糖仍然未达标或反复出现低血糖者;血糖较高如空腹血糖超过13.9mmol/L的初发2型糖尿病患者。
所有的1型糖尿病患者都可以采用这种胰岛素治疗方案。
凡是低血糖发生后对患者可能造成的危害比血糖达标的益处更大时,不宜长期采用“三短一长”胰岛素强化治疗,包括:严重低血糖高危患者(如最近有严重低血糖史者、对低血糖缺乏感知者、肾上腺皮质功能不全、β-阻滞剂治疗者、垂体功能低下者);幼年或高龄患者;有糖尿病晚期并发症者(已行肾移植者除外);有其他缩短预期寿命的疾病或医疗情况者;酒精中毒和有药物成瘾者;精神病或智障者。
“三短一长”方案如何实施?胰岛素每日总量依据个体血糖等情况估计。
基础餐时胰岛素分配是以胰岛素总剂量的5 0%作为基础量,剩余部分分配到餐前注射。

三种胰岛素强化方案治疗2型糖尿病疗效和安全性观察刘晓蓉;李杨;蔡传元【期刊名称】《安徽医药》【年(卷),期】2014(000)005【摘要】目的:比较三种不同胰岛素强化治疗方案对2型糖尿病(T2DM)疗效及安全性。
方法将66例T2DM患者随机分为三组:门冬胰岛素30组(n=22)、短效人胰岛素+甘精胰岛素组(MDI)(n=21)和短效人胰岛素持续皮下输注组(CSII)(n=23)。
观察三组治疗前后血糖的变化、血糖达标时间、胰岛素用量、低血糖发生率。
结果三组方案治疗后血糖下降均有显著差异(P<0.01),门冬胰岛素30组胰岛素用量较MDI组无显著差异(P>0.05),较CSII组显著增加(P<0.05),CSII组与MDI组胰岛素用量无显著差异(P>0.05);三组间血糖控制及达标时间、低血糖发生率均无显著差异(P<0.05)。
结论门冬胰岛素30组疗效及安全性较胰岛素泵或一天4次胰岛素皮下注射相当,且操作简单,依从性好,适合在基层医院推广。
【总页数】4页(P934-937)【作者】刘晓蓉;李杨;蔡传元【作者单位】安徽省红十字朝阳医院内分泌科,安徽淮南 232001;安徽省红十字朝阳医院内分泌科,安徽淮南 232001;安徽省红十字朝阳医院内分泌科,安徽淮南 232001【正文语种】中文【相关文献】1.两种胰岛素强化治疗方案对血糖控制不佳2型糖尿病的临床疗效和安全性比较[J], 张兰;何继东;欧阳晓波;杨秀蓉;唐建;刘莉;袁一平2.甘精胰岛素联合赖脯胰岛素强化治疗2型糖尿病临床疗效和安全性观察 [J], 蒋婵;夏碧文;刘雪芳;曾炼坤3.应用动态血糖监测系统评价两种胰岛素强化治疗方案对2型糖尿病的疗效和安全性 [J], 曹慧;韩淑艳4.两种胰岛素强化治疗方案对血糖控制不佳2型糖尿病的临床疗效和安全性比较[J], 郭美桃5.新诊断超重/肥胖2型糖尿病在短期胰岛素强化治疗后转换不同降糖方案的临床疗效和安全性研究 [J], 徐礼五;钟兴;齐晓玲;李晓蕾;陈斌因版权原因,仅展示原文概要,查看原文内容请购买。
2型胰岛素强化治疗方案首先,对于2型糖尿病患者来说,控制饮食是治疗的基础。
合理的饮食结构和定时定量的进食有助于控制血糖水平。
患者应避免高糖、高脂肪和高热量的食物,多食用蔬菜水果和粗粮,控制饮食热量,避免过度饮食。
此外,适量的运动对于控制血糖也非常重要,患者应根据医生建议进行适当的运动。
其次,口服药物是2型糖尿病的常规治疗方法。
磺脲类药物、双胍类药物、α-葡萄糖苷酶抑制剂等都是常用的口服药物,可以帮助患者控制血糖。
然而,随着病情的发展,口服药物可能无法满足患者的治疗需求,这时就需要考虑加入胰岛素治疗。
胰岛素治疗是2型糖尿病强化治疗的关键。
首先需要明确的是,胰岛素治疗并不意味着口服药物可以停止使用,而是在口服药物的基础上加入胰岛素。
胰岛素治疗的具体方案需要根据患者的血糖水平、饮食、运动等因素进行个体化调整。
一般来说,初始阶段可以选择一天注射1-2次的胰岛素,根据血糖水平逐渐调整剂量和注射次数。
在进行胰岛素治疗时,患者需要注意以下几点。
首先是注射部位的选择,可以选择腹部、臂部、臀部等部位进行注射,每次注射部位可以轮换,避免在同一部位反复注射。
其次是注射时间和剂量的控制,患者需要按照医生的建议进行胰岛素的注射,避免自行增减剂量或改变注射时间。
最后是定期监测血糖水平,患者需要定期检测空腹血糖和餐后血糖,根据监测结果调整胰岛素的剂量和注射时间。
总之,2型糖尿病的强化治疗方案包括饮食控制、运动、口服药物和胰岛素治疗。
患者在接受治疗的过程中需要密切配合医生的指导,定期复诊,及时调整治疗方案。
通过科学合理的治疗方案,患者可以更好地控制血糖水平,减少并发症的发生,提高生活质量。
糖尿病强化治疗方案四次注射法(四次注射法 R,R,R,N)餐时+基础胰岛素:根据睡前和三餐前血糖的水平分别调整睡前和三餐前的胰岛素用量,每3-5 天调整一次,根据血糖水平每次调整的剂量为1-4 单位,直到血糖达标。
目前临床上常使用的方案,符合大部分替代治疗。
三次注射法(R,R,R+N或诺和锐,诺和锐,诺和锐+N)每日三次预混胰岛素类似物:根据睡前和三餐前血糖血糖水平进行胰岛素剂量调整,每3-5 天调整一次,直到血糖达标确定起始量(0.3-0.8U/Kg.d)多数病人18~24U/天根据血糖u/餐= 0.05(血糖值mmol/L-5.4)×体重尿糖:餐前尿糖定性“+”,一个“+”需4μ胰岛素三餐前剂量分配:将日总剂量除以3,午餐前减2U加到早餐前。
早餐前>晚餐前>午餐前,睡前NPH起始剂量4-8单位,一般不超过16U胰岛素替代治疗使用程序2型糖尿病↓确定起始量(0.3-0.8U/Kg.d)↓强化分次(三短+NPH或PZI或超长效)↓(早RI 25-30% 中RI15-20% 晚RI 20-25% 睡前NPH20%)(三次:总量除3得均数,早均数+2,中均数-2;晚均数)根据血糖调整剂量↓血糖控制稳定,转为一日两次或改饮食+口服药物)1型糖尿病↓确定起始量(0.5-0.8U/Kg.d)↓强化分次(三短+NPH或PZI或超长效)↓(早RI 25-30% 中RI15-20% 晚RI 20-25% 睡前NPH20%)根据血糖调整剂量↓血糖控制稳定,转为一日两次(预混胰岛素或RI+PZI:早2/3,晚1/3左右)1、替代治疗要求:符合生理模式 40 U/日基础+餐前大剂量基础:1u/h, 约24u/日 (无IR 状态)餐前大剂量:6-8u/餐前2、(CSII胰岛素泵治疗)设定基础量和餐前量起始总量0.5/日/kg另一方法起始基础量0.22/日/kg泵前总量减少15-25% 其中50%为基础量,50%为追加量3、按空腹血糖估算:u/餐= 0.003(血糖值mg/d-100)×体重u/餐= 0.05(血糖值mmol/L-5.4)×体重4、按4次尿糖估算:无糖尿病肾病,肾糖阈基本正常餐前尿糖定性“+”多少估算,一个“+”需4μ胰岛素5、原用口服降糖药剂量 5U/片,总量不超过30U(6片量)胰岛素强化治疗初始剂量的确定多数病人可从每日18-24单位开始国外主张1型病人按0.5-0.8u/Kg体重,不超过1.0u/Kg体重.2型初始剂量按0.3-0.8u/Kg体重,最大剂量可超过1.0u/Kg体重.INS替代后,日剂量需求大(IR(胰岛素抵抗) 状态)再联合口服药治疗:如增敏剂,a—糖苷酶抑制剂。
临床上常用的胰岛素强化治疗方案糖尿病是一种终身性的疾病、如果不加以控制,并发症发生率很高。
国内外研究证实新诊2型糖尿病的早期胰岛素强化治疗可显著改善胰岛素β细胞功能,减少或延缓并发症的出现,使患者重建“对饮食治疗的反应性”,强化血糖控制可以明显降低并发症发生风险。
标签:糖尿病:胰岛素;强化治疗胰岛素强化治疗可通过减少β细胞负担和降低葡萄糖毒性使β细胞休息,从而降低β细胞功能下降的速度,延缓糖尿病自然病程的发展[1]。
新诊断的糖尿病患者早期强化血糖控制,确实可以长期获益。
而对于糖尿病病史较长,已出现心脑血管并发症或合并多种危险因素的患者,应尽量平稳血糖,避免低血糖反应造成的不良反应。
下面介绍四种胰岛素强化治疗的方案。
1 胰岛素泵:空腹血糖较高患者常难以获得满意的血糖水平控制,如果采用胰岛素泵治疗,即可使血糖获得较快速理想的控制,从而逆转高血糖的毒性作用,胰岛素泵是胰岛素强化治疗方案的最有效手段,它的工作原理是最大程度模拟人体的健康胰腺,精细地持续释放微量的胰岛素,更符合生理状态的胰岛素分泌,控制每餐之间和夜间的血糖,减少血糖波动,对高血糖和“黎明现象”的控制更加有效,也明显减少低血糖的風险,减少胰岛素用量,避免过大剂量导致体重增加,在控制血糖方面优于多次皮下注射,故胰岛素泵有人工胰腺之称,观察表明它可以明显降低血糖及糖化血红蛋白水平,这可能与胰岛素泵降低了全天血糖浓度曲线下的面积、改善靶器官胰腺受体敏感性有关。
2三短一长:即三餐前注射短效胰岛素或速效胰岛素类似物,每天注射一次长效胰岛素类似物。
速效胰岛素类似物可于进餐前注射,注射后无需等待即可进餐。
起效快,达峰快,作用时间短,更符合进餐时的生理要求。
短效胰岛素注射后需等待20—30分钟进餐,作用可持续至下一餐前。
容易发生餐前低血糖。
长效胰岛素类似物提供的基础胰岛素水平稳定,血糖控制较好,低血糖发生几率小。
3 三短一中:即三餐前注射短效胰岛素或速效胰岛素类似物,睡前注射一次中效胰岛素。
糖尿病强化治疗方案
四次注射法(四次注射法 R,R,R,N)餐时+基础胰岛素:根据睡前和三餐前血糖的水平分别调整睡前和三餐前的胰岛素用量,每3-5 天调整一次,根据血糖水平每次调整的剂量为1-4 单位,直到血糖达标。
目前临床上常使用的方案,符合大部分替代治疗。
三次注射法(R,R,R+N或诺和锐,诺和锐,诺和锐+N)每日三次预混胰岛素类似物:根据睡前和三餐前血糖血糖水平进行胰岛素剂量调整,每3-5 天调整一次,直到血糖达标
确定起始量(0.3-0.8U/Kg.d)多数病人18~24U/天
根据血糖u/餐= 0.05(血糖值mmol/L-5.4)×体重
尿糖:餐前尿糖定性“+”,一个“+”需4μ胰岛素
三餐前剂量分配:将日总剂量除以3,午餐前减2U加到早餐前。
早餐前>晚餐前>午餐前,睡前NPH起始剂量4-8单位,一般不超过16U
胰岛素替代治疗使用程序
2型糖尿病
↓
确定起始量(0.3-0.8U/Kg.d)
↓
强化分次(三短+NPH或PZI或超长效)
↓(早RI 25-30% 中RI15-20% 晚RI 20-25% 睡前NPH20%)
(三次:总量除3得均数,早均数+2,中均数-2;晚均数)根据血糖调整剂量
↓
血糖控制稳定,转为一日两次或改饮食+口服药物)
1型糖尿病
↓
确定起始量(0.5-0.8U/Kg.d)
↓
强化分次(三短+NPH或PZI或超长效)
↓(早RI 25-30% 中RI15-20% 晚RI 20-25% 睡前NPH20%)根据血糖调整剂量
↓
血糖控制稳定,转为一日两次(预混胰岛素或
RI+PZI:早2/3,晚1/3左右)
1、替代治疗要求:符合生理模式 40 U/日基础+餐前大剂量
基础:1u/h, 约24u/日 (无IR 状态)
餐前大剂量:6-8u/餐前
2、(CSII胰岛素泵治疗)设定基础量和餐前量
起始总量0.5/日/kg
另一方法起始基础量0.22/日/kg
泵前总量减少15-25% 其中50%为基础量,50%为追加量
3、按空腹血糖估算:
u/餐= 0.003(血糖值mg/d-100)×体重
u/餐= 0.05(血糖值mmol/L-5.4)×体重
4、按4次尿糖估算:无糖尿病肾病,肾糖阈基本正常
餐前尿糖定性“+”多少估算,一个“+”需4μ胰岛素
5、原用口服降糖药剂量 5U/片,总量不超过30U(6片量)
胰岛素强化治疗初始剂量的确定
多数病人可从每日18-24单位开始
国外主张
1型病人按0.5-0.8u/Kg体重,不超过1.0u/Kg体重.
2型初始剂量按0.3-0.8u/Kg体重,最大剂量可超过1.0u/Kg体重.
INS替代后,日剂量需求大(IR(胰岛素抵抗) 状态)再联合口服药治疗:如增敏剂,a—糖苷酶抑制剂。