梅毒
- 格式:pptx
- 大小:1.36 MB
- 文档页数:33





梅毒的名词解释梅毒,也称梅贝尔氏梅毒,是一种由梅毒螺旋体引起的性传播疾病。
它得名于15世纪末至16世纪初活跃在意大利的军人吉奥瓦尼·巴蒂斯塔·代·梅贝尔,是第一位描述并研究该疾病的人。
梅毒是一种多系统累及的慢性感染性疾病,可影响皮肤、黏膜、内脏器官和神经系统等。
人们通常将梅毒分为三期,即初期、继发期和隐源期。
初期梅毒是感染后最早出现的症状,通常在感染后3到4周出现,但有时也可能迟至3个月。
常见的初期症状是梅毒性溃疡,即硬性下疳,它是一个没有痛感的圆形溃疡,往往伴有局部淋巴结肿大。
由于疼痛轻微或不明显,初期梅毒易被忽视,这也是该病在初期传播的原因之一。
继发期梅毒是感染后未经治疗或治疗不当的情况下发展而来。
在继发期,梅毒螺旋体扩散到全身,引发一系列全身性症状。
皮肤病变是继发期最常见的表现之一,患者往往发生梅毒性斑丘疹或梅毒性疹,其特征是红色斑丘疹,发生在全身不同部位,尤其是手掌和足底。
另外,梅毒还可以引发眼部和内脏器官的损害,导致视力损失、心血管疾病等。
隐源期是梅毒最后一期,也被称为晚期梅毒。
在隐源期,梅毒螺旋体仍在患者体内存在,但症状已经消失或减轻,隐源期可能会持续多年。
如果患者在此期间未经治疗,梅毒可进一步影响神经系统,导致神经梅毒。
神经梅毒的症状包括头痛、视觉障碍、肌肉无力和神经系统异常。
如果不及时治疗,神经梅毒可能导致智力障碍和行动迟缓。
梅毒的诊断主要依赖于临床症状和实验室检测。
在初期,医生通常会检测患者的血清反应性试验,例如梅毒螺旋体抗体试验。
如果反应性结果呈阳性,需要进一步进行更准确的检测,例如梅毒螺旋体DNA检测或暗场显微镜检查。
治疗梅毒的主要方法是使用抗生素,尤其是青霉素类药物。
对于初期和继发期梅毒,通常只需一次性注射剂量即可,而隐源期患者可能需要多次注射剂量。
抗生素治疗能够有效杀灭体内梅毒螺旋体,预防疾病进一步发展。
预防梅毒的最佳方法就是避免不安全的性行为,包括使用安全套和定期进行性病筛查。

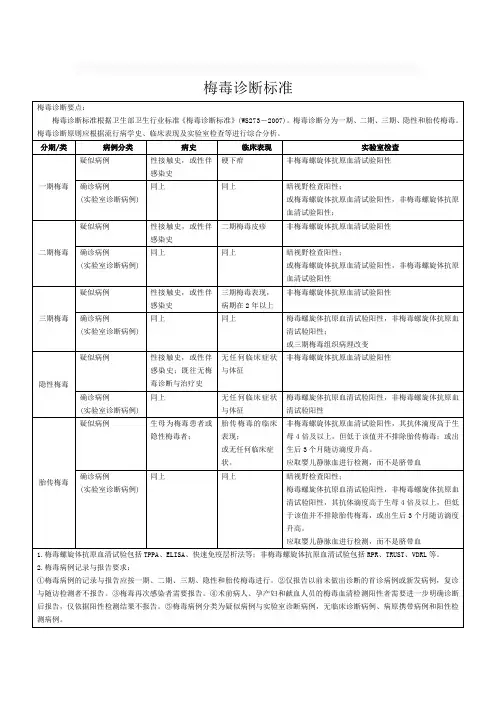



梅毒诊断标准梅毒的诊断标准主要依据病史、临床表现和实验室检查,包括非螺旋体抗原血清学检查、螺旋体抗原血清学检查和脑脊液检查等。
一、病史1、不洁性行为史、嫖娼、配偶或性伴侣有梅毒感染等。
2、孕妇感染梅毒史,所生子女出生时存在梅毒感染。
3、输血史,尤其是早期梅毒患者接受过输血或血液制品者。
二、临床表现1、早期梅毒(1)一期梅毒:主要表现为阴部出现无痛溃疡(硬下疳),通常在受感染后2~4周出现。
(2)二期梅毒:主要表现为皮疹和扁平湿疣以及骨关节、眼、神经、内脏等部位的病变。
皮疹可表现为全身丘疹、斑疹等,通常在感染后8~10周出现。
(3)三期梅毒(内脏梅毒):主要表现为内脏器官的严重病变,如心脏血管梅毒、头部梅毒等。
通常在感染后2年左右出现。
2、潜伏梅毒(隐性梅毒)无任何临床症状,但血清学检查阳性,感染期限不定,但通常在感染后2年以内。
3、三期复发梅毒主要表现为皮肤黏膜的严重损害,并可累及全身各内脏器官,甚至危及生命。
三、实验室检查1、非螺旋体抗原血清学检查:如快速血浆反应素试验(RPR),可检测血清中的反应素抗体。
主要用于诊断一期和二期梅毒,以及判断疗效和复发。
2、螺旋体抗原血清学检查:如梅毒螺旋体颗粒凝集试验(TPPA),可检测血清中的特异性抗体。
主要用于诊断三期梅毒,以及判断疗效和复发。
3、脑脊液检查:主要用于诊断神经梅毒,包括脑脊液VDRL和TPPA 等检查。
根据病史、临床表现和实验室检查,可以诊断梅毒。
诊断后应及时进行治疗,以避免病情加重和传播。
神经梅毒的诊断与鉴别诊断神经梅毒是一种由梅毒螺旋体引起的神经系统感染,其发病率逐年上升。
本文将详细介绍神经梅毒的诊断与鉴别诊断,以帮助医生和患者更好地了解和治疗这种疾病。
一、神经梅毒的症状及病史神经梅毒的症状繁多,患者可能会出现一些神经系统症状,例如头痛和呕吐等。
此外,视物模糊、记忆力减退和四肢无力等症状也较为常见。
部分患者还可能出现精神方面的问题,如抑郁和焦虑等。

梅毒(syphilis)是由梅毒螺旋体感染人体而发生的常见性传播疾病,已经问世数百年了,目前在世界范围均有分布,是十分重要的性传播疾病;可以分为获得性梅毒、先天梅毒和妊娠梅毒等。
梅毒是一种感染梅毒螺旋体的性传播全身慢性传染病。
若能在梅毒的早期时积极检查,对症治疗都能够彻底治愈,如果不能积极有效治疗发展到二三期则会导致严重并发症,死亡机率也相对更高。
因此,梅毒本身不可怕,不积极治疗才可怕。
梅毒的临床分期一、早期梅毒:病期2年以内,又分为以下几类:1、一期梅毒:即硬下疳2、二期梅毒:3、早期潜伏梅毒:凡有梅毒感染史且病期2年以内,无临床症状或者症状已经消失,物理检查缺乏梅毒的表现,脑脊液检查阴性,而仅有梅毒血清反应阳性者。
二、晚期梅毒(三期):病期2年以上,分为以下几类:1、晚期良性梅毒:包括皮肤、粘膜、眼和骨胳的晚期梅毒损害2、心血管梅毒3、神经梅毒4、晚期潜伏梅毒梅毒的临床症状表现一期梅毒的临床症状表现:男性多在龟头、冠状沟及系带附近,包皮内叶或阴茎、阴茎根部、尿道口或尿道内,后者易被误诊。
硬下疳常合并包皮水肿。
有的病人可在阴茎背部出现淋巴管炎,呈较硬的线状损害。
硬下疳出现一周后,附近淋巴结肿大,其特点为不痛,皮表不红肿,不与周围组织粘连,不破溃,称为无痛性横痃(无痛性淋巴结炎)。
硬下疳如不治疗,经3-4周可以自愈。
二期梅毒的临床症状表现:为梅毒的泛发期。
自硬下疳消失至二期梅毒疹出现前的时期,称为第二潜伏期。
二期梅毒疹一般发生在硬下疳消退后3-4周,相当于感染后9-12周。
二期梅毒是梅毒螺旋体经淋巴结进入血行引起全身广泛性损害。
除引起皮肤损害外,尚可侵犯内脏及神经系统。
三期梅毒的临床症状表现:三期梅毒临床表现如下:①发生时间晚(感染后2-15年),病程长,如不治疗,可长达10-20-30年,甚至终生;②症状复杂,可累及任何组织器官,包括皮肤、粘膜、骨、关节以及各内脏,较易侵犯神经系统,易与其它疾病混淆,诊断困难;③体内及皮损中梅毒螺旋体少,传染力弱,但破坏组织力强,常造成组织缺损,器官破坏,可致残废,甚至危及生命;④抗梅治疗虽有疗效,但对已破坏的组织器官则无法修复。
, 梅 毒Syphilis概 述n梅毒(syphilis)是由梅毒螺旋体(苍白螺旋体)引起的一种全身慢性传染病。
n主要通过性接触传播,可通过胎盘传染给胎儿。
n临床表现复杂,可侵犯全身各器官,造成多器官损害。
n早期主要侵犯皮肤黏膜,晚期可侵犯血管、中枢神经系统及全身各器官。
病原学n梅毒螺旋体(Treponemiapallidum,TP),1905年被发现,在分类学上属螺旋体目,密螺旋体科,密螺旋体属。
n TP通常不易着色,故又称苍白螺旋体,由8~14个整齐规则、固定不变、折光性强的螺旋构成,长4~14μm,宽0.2μm,以旋转、蛇行、伸缩三种方式运动。
n TP系厌氧微生物,离开人体不易生存。
n煮沸、干燥、日光、肥皂水和普通消毒剂均可迅速将其杀灭,但其耐寒力强。
梅毒螺旋体流行病学n梅毒呈世界性流行,据WHO估计,全球每年约有1200万新发病例,主要集中在南亚、东南亚和次撒哈拉非洲。
n于1505年经印度传入我国广东省,至今已近500年。
传染源n梅毒是人类特有的疾病,显性和隐性梅毒患者均是传染源,感染者的皮损分泌物、血液中含大量TP。
传播途径1.性接触传染约95%患者通过性接触由皮肤黏膜微小破损传染。
2.垂直传播妊娠4个月后TP可通过胎盘及脐静脉由母体传染给胎儿。
分娩过程中新生儿通过产道时皮肤擦伤处发生接触性感染。
3.其他途径冷藏3天以内的梅毒患者血液仍具有传染性,可经医源性途径输入此种血液发生感染;少数患者可通过接吻、握手、哺乳或接触污染衣物、用具而感染。
发病机制1. 梅毒螺旋体从完整的黏膜和擦伤的皮肤进入人体后,经数小时侵入附近淋巴结,2~3日经血液循环播散全身,因此,早在硬下疳出现之前就已发生全身感染及转移性病灶,所以潜伏期的病人或早期梅毒病人血液都具有传染性。
发病机制2. 梅毒侵入人体后,经过2~3周潜伏期(称第一潜伏期),即发生皮肤损害(典型损害为硬下疳)这是一期梅毒。
由于免疫的作用,使梅毒螺旋体迅速地从病灶中消除,螺旋体大部分被杀死,硬下疳自然消失,进入无症状的潜伏期,此即一期潜伏梅毒。
梅毒诊断标准1 1 范围本标准规定了梅毒的诊断依据、诊断原则、诊断和鉴别诊断。
本标准适用于全国各级各类医疗、疾病预防控制机构及其工作人员对梅毒的诊断和报告。
2 2 术语和定义下列术语和定义适用于本标准。
2.1 梅毒syphilis梅毒是苍白螺旋体( Treponemapallidum )(又名梅毒螺旋体)感染人体所引起的一种系统性、慢性经典的性传播疾病,可引起人体多系统多脏器的损害,产生多种多样的临床表现,导致组织破坏、功能失常,甚至危及生命。
2.2 前带现象prozone phenomenon非梅毒螺旋体抗原试验(如RPR试验)中,有时由于血清抗体水平过高,抗原抗体比例不合适,而出现弱阳性、不典型或阴性的结果,但临床上又有典型的二期梅毒体征,将此血清稀释后再做血清学试验,出现了阳性的结果,称为“前带现象”。
3 3 缩略语下列缩略语适用于本标准。
VDRL venereal disease research laboratory 性病研究实验室(玻片试验)USR unheated serum reagin 血清不需加热的反应素(玻片试验)TRUST toluidine red unheated serum test 甲苯胺红血清不需加热试验RPR rapid plasma reagin 快速血浆反应素(环状卡片试验)FTA-ABS fluorescent treponemal antibody-absorption荧光螺旋体抗体吸收(试验)TPHA Treponema pallidum hemagglutination assay 梅毒螺旋体血凝试验TPPA Treponema pallidum particle agglutination assay梅毒螺旋体颗粒凝集试验ELISA enzyme-linked immuno-sorbent assay 酶联免疫吸附试验4 4 诊断依据4.1 一期梅毒4.1.1 流行病学史:有多性伴,不安全性行为;或性伴有梅毒感染史。