微血管减压术治疗颅神经疾病图文稿
- 格式:docx
- 大小:213.37 KB
- 文档页数:8

七尺男儿当众落泪,只因三叉神经痛微血管减压术“彻底”治疗三叉神经痛病例误以为牙痛,反复治疗未见效果张义民(化名)今年49岁,两年前出现左侧面部疼痛,尤其是进食后咀嚼时明显加重,一直认为是上火牙痛,没有特别处理,直到两个月后喝水都无法张口疼痛难忍,只好到西京医院口腔医院就诊,检查后并无异常,医生告诉他很可能是三叉神经痛,这样的病人比较多,最好到相关科室进行就诊。
经过多方打听,了解到唐都医院神经外科治疗该病比较强权威,在门诊医生告诉张义民,他的这种情况比较多见,不用过分担心,根据目前的治疗情况可以考虑两种治疗方案,一是采取药物进行控制,药物只是控制疼痛,不能延缓或者治愈疾病;二是进行外科手术,但是目前还未接受药物治疗可以暂时不用考虑。
门诊给张义民进行口服卡马西平以及芬必得进行治疗,效果良好,可以有效的控制疼痛,但是咀嚼食物以及喝凉水还会有隐隐的刺痛感,经过两年的药物治疗,药量从之前的每次一片,每天两次增加到每天三次,每次三片,但是疼痛无法控制,而且出现了不良反应头晕恶心而且每天无精打采,根本无法进行正常的工作生活。
但是因为惧怕手术,张义民一直没有考虑手术,他带着希望做过各种治疗,针灸、封闭等等都未见效果,因为实在无法忍受剧痛,让他才彻底下定决心通过手术来改变这一切。
详细咨询,终获“新生”经过详细咨询,张义民了解到唐都医院神经外科贾栋主任对于三叉神经痛的治疗比较擅长,于是带着之前的检查资料以及病例来到贾栋主任的门诊,贾主任详细了解病情后告诉张义民目前他的情况只能是选择手术,药物剂量已经达到最大剂量,而且已经出现了不良反应,不能再加量。
决定手术的张义民向主管医生江伟叙述病情因为疼痛几乎三四秒就抽痛一次,让他十分痛苦,几次落泪。
经过详细的检查,终于在入院后三天安排了手术,由贾栋主任亲自实施了微血管减压术手术,术后麻醉清醒后,张义民觉得自己的右侧面部已经没有了疼痛的感觉,但是自己还是不相信,于是让家人端来一杯凉开水小心的抿着水没什么感觉,于是大口的喝了一口还是没什么感觉……尝试了好几次,疼痛都没有再次出现。

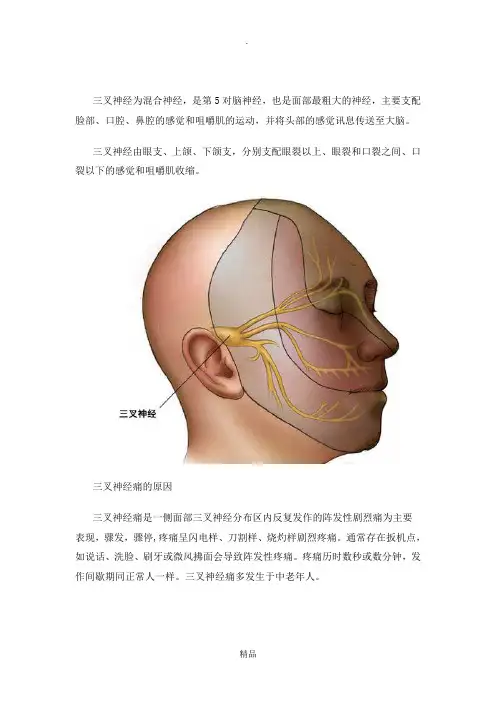
三叉神经为混合神经,是第5对脑神经,也是面部最粗大的神经,主要支配脸部、口腔、鼻腔的感觉和咀嚼肌的运动,并将头部的感觉讯息传送至大脑。
三叉神经由眼支、上颌、下颌支,分别支配眼裂以上、眼裂和口裂之间、口裂以下的感觉和咀嚼肌收缩。
三叉神经痛的原因三叉神经痛是一侧面部三叉神经分布区内反复发作的阵发性剧烈痛为主要表现,骤发,骤停,疼痛呈闪电样、刀割样、烧灼样剧烈疼痛。
通常存在扳机点,如说话、洗脸、刷牙或微风拂面会导致阵发性疼痛。
疼痛历时数秒或数分钟,发作间歇期同正常人一样。
三叉神经痛多发生于中老年人。
目前认为三叉神经感觉根(Trigeminal sensory root,TSR)入脑桥区(Trigeminal root entry zone,REZ)受血管压迫是主要病因。
此外,多发性硬化、REZ区域的良恶性肿瘤、动静脉畸形、后颅凹畸形、局灶性脑梗塞、牙源性感染导致的颌骨骨髓炎等,也可导致三叉神经痛,均相对少见。
三叉神经痛患者术前核磁检查显示血管压迫近年来显微血管减压术是临床上治疗三叉神经痛采用最多的方法。
疗效可达90%以上,且复发率低。
三叉神经微血管减压手术的过程1. 麻醉满意患者取右侧侧卧位,于乳后方发际内画线,长约100px,常规消毒铺巾.2.沿画线切开头皮及枕肌,暴露出左侧乳突根部,乳头牵开器牵开软组织,电凝止血,3.颅钻钻孔,咬骨钳扩窗直径约50px,骨蜡封闭骨缘之血.尖刀切开硬脑膜,倒T形剪开硬脑膜,切口周围铺棉片。
4. 架显微镜,进行镜下操作.5. 轻牵小脑,缓慢释放小脑延髓池脑脊液,待小脑塌陷后逐渐显露三叉神经,术中见岩静脉压迫三叉神经, 小心分离静脉并用垫棉垫离三叉神经,用垫棉将靠近三叉神经的小血管隔离神经。
使三叉神经压迫的血管都完全分离固定。
6.缝合硬脑膜,冲洗创面,放置人工硬脑膜,将骨渣放进骨孔处,耳脑胶固定,逐层缝合.术终。
如有侵权请联系告知删除,感谢你们的配合!。

手术日期Operating Date: 主刀医生Operating surgeon:第一助手First Assistant:第二助手Second Assistant:麻醉方式Anesthesia Type: 全麻麻醉人员Anesthesiologist:术前诊断:右侧三叉神经痛Pre-operative Diagnosis:Right trigeminal neuralgia术后诊断:右侧三叉神经痛Post-operative Diagnosis:Right trigeminal neuralgia手术名称:开颅右侧三叉神经微血管减压术Procedure Performed:Microvascular decompression of right trigeminal nerve术中发现Findings(Normal+ Abnormal):术中打开骨瓣后发现硬膜张力可。
探查发现右三叉神经第三支被小脑上动脉袢向头侧推挤成弓状,右三叉神经第一、二支之间REZ处有一血管(似静脉)穿过。
充分剪开三叉神经周围蛛网膜使其松解(脑干发出处至入硬脑膜处),充分游离弧形的小脑上动脉袢,游离责任血管和三叉神经各支之间的接触,在三叉神经与责任血管之间放入撕成絮状的涤纶小团,使三叉神经与责任血管充分隔开。
手术经过Description of Operative Procedure:1.全麻成功后。
侧卧位,头架固定。
划右侧乳突后枕下发际内S形切口,常规消毒铺巾。
2.右侧乳突后枕下发际内S形切口,依次切开皮肤、皮下组织、肌肉层,直达骨膜。
气钻钻颅后铣一小骨瓣约2*3cm ,磨咬扩大骨窗上缘及外侧缘,暴露右侧横窦和乙状窦起始部。
3.放射状剪开脑膜,探查发现左侧三叉神经根部下背侧有一动脉压迫,局部蛛网膜增厚粘连,充分松解三叉神经入脑干部的蛛网膜,并在三叉神经根部与血管之间放入涤纶片0.5*1cm,充分隔开三叉神经根部与血管。
4.双极电凝、明胶海绵严密止血后,反复用生理盐水冲洗、鼓肺、压颈后未见明显出血,生物蛋白胶填充固定。






微血管减压术治疗颅神经疾病集团文件版本号:(M928-T898-M248-WU2669-I2896-DQ586-M1988)微血管减压术治疗颅神经疾病(综述)脑外科王志军目前,微血管减压术已成为治疗三叉神经痛、面肌痉挛及舌咽神经痛等颅神经疾病的成熟手段。
现重点将近年来在手术技术和并发症预防方面的进展综述如下。
一、病例选择经卡马西平、苯妥英钠等药物治疗,酒精或肉毒毒素注射,射频热凝甚至伽玛刀等治疗,或外周神经撕脱等疗效不明显,仍有面部剧痛或面肌痉挛的原发病人及微血管减压术后复发的病人。
二、术式的选择及微血管减压术的优缺点等近一个世纪以来,三叉神经痛、面肌痉挛和舌咽神经痛的治疗方法发生了很大改变。
常用的治疗方法包括:酒精或肉毒毒素注射、经皮穿刺射频热凝术、神经根切断术、微血管减压术、伽玛刀等。
但经过多年的临床实践,目前多数学者对原发性颅神经疾病的首选治疗方法为微血管减压术。
其优点在于:保留各颅神经的功能,较少遗留永久性神经功能障碍;手术采用后颅窝入路,还可发现其他引起颅神经疾病的病因,如肿瘤、动脉瘤、动静脉畸形等;手术采用显微外科技术,减少了手术损伤。
缺点是手术需要开颅,有一定风险,有开颅术后固有的并发症。
此外,术后尚有一定的复发率。
目前,微血管减压术的长期有效率可达80%以上,优秀的可达95%以上,复发率绝大多数低于10%,个别的高于10%,死亡率一般低于1%。
三、手术技术1. 病人的体位侧卧,患侧向上,取侧卧位或公园椅位,头颈超过手术床头顶端,头架固定,头面部向健侧旋转10o或15o,头稍向前屈,肩部用绷带向臀部牵拉,使头颈肩夹角大于90o。
若是三叉神经减压术,头的矢状线与床面保持平行,从而使Ⅶ、Ⅷ颅神经根的位置低于三叉神经;若是面神经或舌咽神经减压术,头的矢状线应向下斜15o,使面神经或舌咽神经根充分暴露。
有的采用斜卧位或仰卧位。
最后,将病人身体牢牢固定在手术床上,以便必要时术中可旋转手术床。
2. 设计切口先通过触诊确定患侧枕区的骨性标志,以便术者辨认横窦、乙状窦的走行及其交界处。
根据以上解剖结构设计手术切口,暴露出最佳的颅骨钻孔位置。
切口长3cm~5cm。
常用的切口有3种:①直切口:与耳后发际平行,位于发际内大约0.5cm,颈部瘦长的人切口稍短,粗短的人切口稍长且向内侧倾斜一定角度。
②横切口:乳突后上2横指开始向后与项下线平行切开,适用于大部分病人,颈部特别粗短的例外。
③斜行切口:从乳突上2横指开始向下斜20o~30o发际内切开,适用于颈部短粗型的病人。
无论采用何种切口,要求术区的3/4位于横窦与乙状窦连接部的下方,1/4位于上方。
有的学者采用S形切口。
3. 骨窗钻孔前要充分暴露好一些重要的骨性标志,如二腹肌沟。
乳突导静脉是一个横窦和乙状窦交界处的良好标志。
骨窗有两种:①圆形骨窗,直径2~3cm;②三角形骨窗。
三叉神经减压术选三角形骨窗时,骨窗顶端位于横窦与乙状窦的连接部。
面神经或低组颅神经减压时,骨窗顶端到颈静脉球边缘。
4. 硬膜切开硬脑膜切开分“⊥”字形、“十”字形及瓣状切开3种。
三叉神经减压要求切开横窦与乙状窦连接部邻近的外侧硬膜,形成沿岩骨至小脑幕下的最佳入路,面神经及低组颅神经减压时做瓣状或十字切开,且要切开偏下些。
5. 探查桥脑旁区与桥小脑角切开并悬吊硬脑膜后,用橡皮片及棉片保护小脑半球并轻轻向桥小脑角深入,即可排出脑脊液,可观察到小脑半球从岩骨和小脑幕下降。
然后放入显微脑压板,脑压板的作用是将小脑拉向手术者而增加脑脊液排出量,而不只是简单的向中线方向压迫小脑。
采用仰卧位时,其优点是脑脊液可自行流出,小脑半球自动下沉,术中几乎不用牵拉小脑半球。
三叉神经减压要探查桥脑旁区。
缓慢的向桥脑旁区深入,看到岩静脉及其入口。
用显微双极电凝电凝岩静脉后部分切断,再次电凝岩静脉后完全切断。
在深入桥小脑角的过程中,首先遇到的结构是面听神经,位置较表浅,暴露面听神经后要用小棉片保护。
岩静脉常由两至三条回流至岩上窦的静脉组成。
如果岩静脉出血,有时较汹涌。
可以边用吸引器吸除血液,边用明胶海绵填塞,控制住岩上窦处的出血后,再寻找撕脱的岩静脉近端,找到后电凝岩静脉,出血即可控制。
面神经减压采用小脑外侧入路,在脑干附近寻找Ⅶ、Ⅷ颅神经及压迫血管。
舌咽神经等低组颅神经手术,采用小脑外下入路,将小脑、扁桃体牵拉起来,在颈静脉孔处寻找Ⅸ、Ⅹ、Ⅺ颅神经及其周围压迫的血管。
6. 神经减压有两条原则:①一定有一条或几条血管压迫致病,术者的任务就是要找到它;②颅神经根进出脑干区(root entry or exit zone, REZ)的长度可能不同,尤其是三叉神经,最长的可达硬脑膜孔处。
因此,要从神经根的进脑干处一直探查到神经根远端,全段血管都要减压。
减压前,根据压迫血管的情况分为四类:无血管压迫、动脉性压迫、静脉性压迫和动静脉混合性压迫,另有一种特殊情况:即如血管贯穿神经根或介于两个相邻的神经根之间(如面听神经根之间)并对有关神经造成了压迫,这称为贯穿型压迫。
三叉神经微血管减压时要锐性分离附着于三叉神经根和压迫动脉上的蛛网膜。
最常见的是小脑上动脉的嘴腹侧袢导致的压迫。
切开蛛网膜,使血管袢游离后,在二者之间放入涤纶片减压。
如为贯穿型压迫,则将压迫血管尽可能推向神经远端,然后在血管与神经之间放入减压片。
作者采用“围套式减压”,即将减压材料剪成0.5~0.7cm×1.5~2.0cm的长方形,其中一端略修剪以利于自神经和血管之间插入。
对非贯穿型的病人,将减压材料自血管与神经根之间由后方插入并包绕颅神经根一周后前后两断端对合,以两银夹固定;对贯穿型病人,则要沿神经长轴切开神经根,尽可能将血管推向三叉神经根远端,离三叉神经感觉根进入脑干处0.5cm以上,最好达近硬脑膜处,再行“围套式减压”。
有的作者是在血管袢和脑干之间放入减压片,如果因为血管的原因导致减压片不易放入血管袢和脑干之间时,则用生物胶将血管袢粘到硬膜上进行减压。
压迫耳蜗或前庭神经的常见血管是小脑前下动脉袢。
要从前庭神经到小脑绒球处锐性解剖蛛网膜,以便观察神经的REZ。
对面神经造成压迫的最常见血管是小脑后下动脉。
要锐性分离该血管上的蛛网膜,并将之移向神经根远端,然后在血管与神经根之间植入减压片。
Kondo是在血管袢与脑干之间植入减压片。
如压迫血管介于面听神经之间,则按贯穿型压迫的方法处理。
作者仍采用“围套式减压”。
暴露低组颅神经和延髓侧方时,可将牵开器放置于小脑下外侧,这样显露良好。
同样锐性分离蛛网膜,找到压迫血管后进行减压。
减压方法同前。
减压材料的选择:减压术进行初期,多采用明胶海绵、肌肉等;目前,多数采用特氟隆和涤纶片等。
7. 关颅微血管减压后,撤出牵开器,仔细检查小脑半球表面。
用温盐水轻轻冲洗术区,然后缝合硬脑膜。
再次用骨蜡严密封闭乳突气房。
并于硬膜外贴附一层明胶海绵。
有人用甲基丙烯酸树脂或钛网颅骨成形。
有的用开颅时取下的游离骨瓣复位重建。
严密缝合肌肉和筋膜以防止脑脊液漏。
四、并发症的预防1. 听力丧失的预防术中应用脑干诱发反应(brainstem evoked response, BSER)监测对预防听力丧失帮助甚大,术后听力丧失的发生率明显降低。
其它因素对减少听力丧失也有很大影响。
一个常见的错误是显露Ⅸ、Ⅹ颅神经时入路太高,在显露下方的Ⅸ、Ⅹ颅神经前先显露了面听神经。
三叉神经减压时存在同样的情况。
应沿岩骨-小脑幕交界处深入显露三叉神经,而不要直接显露面听神经。
然而,三叉神经减压的确需要进行必要的牵拉,这会带给面听神经一定的张力,从而造成听力丧失。
如果进行三叉神经减压时,BSER波幅开始下降,可能与蛛网膜对面听神经的粘连有关。
此时,应在稍低位置上对与面听神经粘连的蛛网膜进行锐性分离。
这样会减轻对面听神经造成的张力而改善BSER。
低组颅神经减压时对面听神经施加的张力相对较小,因此造成听力丧失的危险要小。
对面听神经进行减压时要分别从上方和下方深入来暴露面听神经,而不要直接从面听神经的近端牵拉。
在减压过程中如果BSER出现变化,应立即减轻或去除牵拉,至少应调整一下牵开器的位置。
这样会明显改善BSER。
术中应经常观察牵开器位置的变化。
偶尔会出现减压术后BSER的变化并不随着牵开器的位置的改变或牵拉力量的改变而改善的情况,此时应检查面神经的全长,往往会发现这多是因为涤纶片或移位的责任血管对面听神经造成的刺激导致的。
这时应对涤纶片及责任血管作适当的调整。
Kondo认为,如果观察到BSER发生变化,必要时每次牵拉的时间不要超过5分钟,间隔2分钟后再牵拉,如果超过5分钟,BSER的潜伏期就可能会延长,波幅会降低。
而且牵拉时的方向要与面听神经垂直,而不是沿其长轴的方向牵拉。
Hatayama和M?ller的研究表明:术中BSER监护时,除了要注意Ⅴ波潜伏期延长外,更要注意Ⅴ波波幅的降低。
2. 脑脊液漏的预防多因硬脑膜缝合不严密或未严密封闭乳突气房所致。
故切开硬脑膜前及缝合硬脑膜后,均应用骨蜡封闭乳突气房,有的用生物胶封闭乳突气房。
缝合硬脑膜时要严密,可从切口附近取筋膜或肌肉加固缝合,必要时可配合生物胶粘合硬脑膜。
关颅时注意按项颈部切断层次对合,保证腱膜缝合覆盖切口全长。
最后,要强调的是应使用显微外科技术,在手术显微镜下进行以上操作,才能取得良好效果。
另外,近几年已有部分学者使用神经内窥镜辅助进行以上操作,取得了一定经验,值得重视。
总之,微血管减压术已成为难治性颅神经疾病的首选治疗方法。
只要不断总结手术经验,注意并发症的预防,就会取得优良的手术效果。