内科医师规范化培训临床问诊检查操作-意识障碍的问诊评分标准
- 格式:docx
- 大小:21.03 KB
- 文档页数:2

第一项:组织安排组织安排指整个问诊的结构与组织,包括:引言、问诊主体(主诉、现病史、过去史、系顾、个人史、家族史)和结束语.询问者应按项目的序列系统地问病史,对交谈的目的、进程、预期结果应心中有数.评分标准:5分.问诊的开始、中间和结束清楚明了,开始先自我介绍,讲明自己问诊的作用,能系统地询问一系列问诊内容(包括主诉、现病史、过去史等),最后获得全部必要的资料.有明确的结束语,若涉及已问过的前一部分内容则应先有解释.3分.大部分问诊是有秩序的,但有些还应组织得更好些;或者主体部分组织较好,但开始和结束不很明确.1分.问诊缺乏连贯性和组织性.第二项:时间顺序是指主诉和现病史中症状或体征出现的先后次序。
询问者应问清症状开始的确切时间。
跟踪自首发至目前的演变过程,根据时间顺序追溯症状的演进可避免遗漏重要的资料。
评分标准:5分.虽然收集资料时,不必严格地按症状出现先后提问,但能获得足够资料以便能按时间顺序口述或写出主诉、现病史及有关症状.3分. 仅获得部分必要的资料及其时间线索,无法编写出有关症状的先后顺序.1分.未获得编写症状先后顺序所必要的资料.第三项:过渡语言是指问诊时用于两个项目之间转换的语言,是向病人说明即将讨论的新项目及其理由。
过渡性语言对促进交流也很重要.不用或使用不当,都会妨碍医患之间和谐关系的发展,甚至使病人产生敌意或不合作.良好的过渡性语言例子有:(1)过渡到家族史:“现在我想和你谈淡你的家族史;你也知道,有些疾病在有血缘关系的亲属中有遗传倾向,为了获得一个尽可能完整的家谱,预测和治疗未来的疾病,我们需要了解这些情况.让我们先从你的父母开始吧,他们都健在吗?”(2)过渡到系统回顾,“我已经问了你许多问题,你非常合作,现在我想问问全身各个系统的情况,以免遗漏,这对我了解你的整个健康状况非常重要”。
评分标准:5分.由一个方面转向另一个方面时,会用过渡性语言,提问恰当、解释清楚,以确保病人提供有关的和必要的信息.如“现在我要问几个有关你家庭的问题,因为我们发现有些疾病可以出现在有血缘关系的亲属中,从而有助于我们了解什么是你们家族中危害健康的因素。

临床执业医师实践技能大纲知识点:意识障碍的病史采集
吉林医疗考试交流群:73783885
(1)现病史
1)昏迷起病缓急、发生过程、历时长短、昏迷的演化过程。
意识障碍时有无伴恶心呕吐、呕吐物的性状;有无伴有抽搐、头部外伤和耳道内流血;意识障碍是首发症状还是在某些疾病基础上转化的;意识障碍系首次发生,还是反复多次。
2)相关鉴别问诊:急性意识障碍者有皮肤、黏膜发绀者,则应询问有无硝基苯、亚硝酸盐、吸人过麻醉毒品。
有皮肤出血、黄疸应问有无肝胆疾病或溶血病。
皮肤淤点者应注意败血症、流行性脑膜炎、亚急性细菌性心内膜炎的病史特征。
急性意识障碍伴呼吸缓慢者应问有无吗啡、巴比妥类药物中毒或黏液性水肿相关病史。
意识障碍有水肿者应问有无肾病、甲状腺功能减退等病史。
3)诊疗经过问诊:意识障碍后有无经过转诊治疗,曾到过医院做过检查,血、尿、肝肾功能、脑脊液、腹部B超、脑部CT,MRI等,结果如何。
4)意识障碍后的治疗疗效再评估。
(2)相关既往及其他病史的问诊
有无外伤、药物、毒品和毒物服用,毒物或煤气等化学物接触。
有无癫痫、高血压,心、肝、肾和肺部疾病。
有无糖尿病等代谢病。
吉林事业单位考试网
中公教育官方资料,严谨非法盈利行为!
中公教育官方网站:
中公教师考试网站站:。

内科临床诊疗流程及操作规范一、接诊1. 问诊问诊- 详细询问患者的主诉、现病史、既往史、家族史等。
- 注意询问与本次发病有关的诱因、症状的起始、发展、演变及伴随症状。
2. 查体查体- 全面系统地检查患者的生命体征、身高、体重等。
- 根据患者的主诉和症状,有针对性地进行体格检查。
3. 辅助检查辅助检查- 根据病情,合理选择实验室、心电图、影像学等检查项目。
- 确保检查结果的准确性和时效性。
二、诊断1. 初步诊断初步诊断- 根据患者的病史、体征和辅助检查结果,做出初步诊断。
- 初步诊断应明确、准确,避免使用模糊不清的诊断术语。
2. 确立诊断确立诊断- 对初步诊断进行验证和补充,如需要,进行二次查房、多学科会诊等。
- 确立诊断应依据充分的病史、体征、辅助检查和治疗反应。
三、治疗1. 治疗原则治疗原则- 根据患者的病情,制定合理的治疗方案。
- 治疗方案应个体化,充分考虑患者的年龄、性别、体质、经济状况等因素。
2. 药物治疗药物治疗- 合理选择药物,注意药物的适应症、禁忌症、不良反应等。
- 注意药物的相互作用,避免不必要的药物不良反应。
3. 非药物治疗非药物治疗- 如营养支持、心理治疗、康复训练等。
- 非药物治疗应与药物治疗相结合,以提高治疗效果。
四、出院1. 出院诊断出院诊断- 出院诊断应与入院诊断相呼应,如有更改,需做好记录。
2. 出院医嘱出院医嘱- 包括药物治疗、生活方式调整、复诊时间等。
- 出院医嘱应明确、具体,便于患者理解和执行。
3. 后续跟进后续跟进- 建立患者档案,进行随访和跟踪,以确保治疗效果。
- 对于需要长期治疗的患者,应制定长期治疗计划,并提供相应的支持和指导。
以上是内科临床诊疗流程及操作规范的基本内容,希望能够帮助到您。


意识障碍的评定量表严重脑损伤患者度过急性阶段进入病情稳定的恢复阶段后,多数患者进入VS。
此时对病情评估相对于急性期而言,要求比较全面,并且尽量能够反应预后及转归。
Coma recovery scale-revised (CRS-R):美国Edison的JFK医学中心New Jersey神经科学研究所的Giacino和Johnson康复研究所的Kalmar、Whyte等于2004年发表的JFK 昏迷恢复量表的修改版。
早在1991年Giacino等就制定了CRS。
它包括听觉、视觉、运动、言语反应、交流及唤醒水平等6方面。
最低得分代表反射性活动,最高则代表认知行为。
CRS 为欧美广泛使用,其有效性经多篇报道证实,可以用以判断预后和指导康复。
由于使用者的意见反馈及Aspen工作组对MCS概念及诊断标准的提出并适应与VS的鉴别需要,2004年提出了现行的修改版CRS-R。
CRS-R从0到23分,对原量表进行了较大修改,增加了敏感度高、区分神经行为变化好的条目,对部分条目重新命名,删除了一些不适合的条目。
CRS-R更能适合鉴别MCS与VS,满足诊断与康复治疗的需要。
Wessex head injury matrix (WHIM):于2000年由英国南安普敦大学康复研究部的Shiel、Horn及剑桥的Wilson等根据之前的大宗昏迷患者自发行为或对刺激产生反应行为的时间观察所制定。
145个行为表现分成交流、注意、社会行为、专注、视觉知晓、认知等6个亚量表,然后排列成62个条目。
这62个条目按顺序分等级排列。
在昏迷的恢复过程中,根据观察排在最前面的条目应该首先出现,故能够检测患者细微的变化。
临床应用表明:WHIM 较之GCS、GLS等能够反应VS和MCS患者的变化,而后两者往往分数固定不变。
尤其对MCS 患者更加敏感。
需要指出的是,WHIM中的条目顺序并非绝对不变,某些患者可能出现先后次序的不同。
Sensory modality assessment and rehabilitation techniques (SMART):SMART是由伦敦皇家神经残疾医院设计的一个用于评价和治疗的工具。
问诊技巧及评分标准标准化病人问诊及问诊规范一、问诊的概念及重要性问诊是医师通过对患者或有关人员的系统询问而获取病史资料的过程,又称为病史采集。
问诊的重要性何在?通过问诊可了解疾病的发生、发展、诊病经过、既往健康及患病情况等,对现病的诊断有很重要的意义,尤其是对某些疾病的早期,患者尚无病理形态改变时先出现症状,有利于早期诊断疾病。
二、问诊的方法与技巧1、接触病人时从礼节性交谈开始,医生先作自我介绍,语言亲切和蔼、友善,缩短医患之间的距离,使问诊能顺利进行。
2、问诊一般从主诉开始,逐渐深入有目的、有层次、有顺序的进行询问,如先问:“你哪里不舒服?”、“你这症状有多长时间(有多久)?”3、避免暗示性提问和逼问,暗示性提问是一种能为患者提供带倾向性的特定答案的提问方式,很易使患者为满足医生而随声附和,如“你的胸痛放射到左手吗?”,恰当的提问应是“你除胸痛外还有什么地方痛吗?”4、避免重复提问,提问时要注意系统性、目的性和必要性,以及要全神贯注的倾听病人的回答。
5、问诊时医生语言要通俗,避免使用特定意义的医学术语,如心悸、隐血、心绞痛、里急后重,尿频尿急等。
6、及时核定患者陈述中的不确切或有疑问的情况,如病情与时间,某些症状与检查结果等,提高病史的真实性。
三、问诊内容(住院病历所要求的内容)(一)一般项目包括姓名、性别、年龄、民族、婚姻、地址、工作单位、职业、入院日期、记录日期、病史陈述者及可靠程度等11项。
(二)主诉:患者感受最主要的痛苦或最明显的症状或体征,也就是本次就诊的重要原因以及患病到就诊的时间。
如“活动后心悸气短2年,下肢水肿2周。
”记录主诉要简明,不可采用诊断用语(病名),如:“患心脏病2年”或“患糖尿病1年”。
当有下列两种特殊情况时,可用以下方式记录:①如病情没有连续性时,可记录“20年前发现心脏杂音,2周来气短、浮肿”;②如当前无症状,诊断和入院目的又十分明确时,可记录为“白血病复发2 周,要求入院化疗”或“发现胆囊结石2月,入院接受手术治疗”。
临床执业医师实践技能大纲知识点:意识障碍的体格检查吉林医疗考试交流群:73783885意识障碍的体格检查(1)内科检查:体温、血压。
呼吸的快、慢和节律。
皮肤和黏膜有无潮红、发绀、蛛蜘痣、淤点、皮肤干燥。
注意头、面部有无伤痕及头颅骨折,心脏杂音、心律、心率、肺部哕音,肝大、脾大、腹水征、腹肌紧张、水肿等,并注意检查眼、耳、鼻、口腔及咽部。
(2)神经系统检查:1)意识障碍程度:根据言语对答、疼痛刺激、反射情况,判断意识障碍的程度。
一般分为嗜睡、昏睡及昏迷,不同程度的意识障碍以及去皮质状态与无动性缄默等特殊表现的意识障碍。
2)眼部体征眼球运动:浅昏迷时眼球有水平或垂直的自发性游动,随昏迷加深,中脑及脑桥受累时眼球游动消失。
两眼球明显分开斜眼提示中脑受损。
两眼球偏向偏瘫对侧,表示病灶在偏瘫对侧的大脑半球,如偏向偏瘫侧表示病变位于偏瘫对侧的脑干。
两眼向下偏斜见于丘脑及丘脑底部病变与广泛的中脑损害。
如昏迷病人无自发眼球游动时,可用眼头运动反射或玩偶眼现象及眼前庭反射观察反射性眼球活动。
如昏迷病人有完好的两眼反射性水平协同运动,病变多位于大脑半球;疾病早期就出现眼球运动受损,昏迷常系脑干病损所致;如于晚期出现眼球运动受损则提示天幕上病变继发脑干损害(天幕疝)。
瞳孔:幕上病变一般不影响瞳孔。
如发生早期天幕疝时,病侧瞳孔扩大,光反射消失。
脑干的不同平面受损引起瞳孔或大或小。
镇静药或吗啡中毒时瞳孔缩小似针尖,阿托品类药物中毒时瞳孔散大。
眼底:视乳头水肿提示颅内压增高。
颅脑外伤或颅内出血后l2~24小时可出现视乳头水肿。
视网膜出血及渗出物见于尿毒症、糖尿病、高血压、动脉硬化及血液病。
玻璃体下出血见于蛛网膜下腔出血。
3)脑膜刺激征:脑膜炎与蛛网膜下腔出血等有脑膜刺激征,脑疝也可有该征,严重的脑膜刺激征可引起角弓反张。
深昏迷时脑膜刺激征常消失。
4)运动:注意体位、肢体姿势、不自主运动及肌张力。
如无自主运动可施以疼痛刺激,观察有无瘫痪。
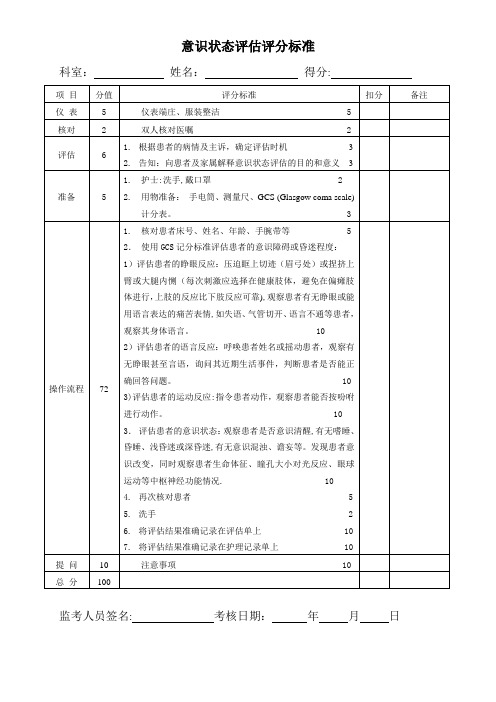
患者意识的判定标准患者意识的判定是指医务人员通过观察患者的表现和进行一系列的测试,来评估患者的意识状态。
意识是人类最基本的生理功能之一,对于评估患者病情和制定治疗方案具有重要的指导意义。
患者的意识状态可以分为清醒、嗜睡、昏迷等不同的级别。
下面将详细介绍患者意识的判定标准。
一、观察观察是判断患者意识的最基本方法之一、通过观察患者的表情、态度、言谈举止等方面的变化,可以初步判断出患者的意识情况。
以下是观察意识的主要表现:1.神志清楚:患者表情自然,言语流利,思维敏捷,能够正常回答问题和与人交流。
2.嗜睡:患者反应迟钝,需要用语言或轻拍等刺激才能唤醒,唤醒后很快又入睡。
3.昏睡:患者迟钝或无法醒来,对刺激反应较差。
4.昏迷:患者无意识,无法唤醒,对外界刺激无反应。
二、问诊问诊是判断患者意识的另一种重要方法。
通过询问患者本人或陪护人关于患者的昏迷发生前的情况、起病症状、伴随症状等信息,可以更全面地了解患者的意识情况。
以下是问诊意识的相关问题:1.发病前状况:患者是否有头晕、头痛、恶心、呕吐等不适感。
2.起病症状:患者昏迷是突发还是逐渐出现,是否有发热、抽搐、烦躁等症状。
3.意识丧失程度:患者的昏迷程度是逐渐加重还是一下子就完全失去意识。
4.相关症状:患者在昏迷期间是否有呼吸困难、心跳加快或减慢、血压升高或降低等症状。
三、神经系统检查神经系统检查是进一步判定患者意识的必要手段,可以通过检查患者的神经功能来推断患者的意识情况。
以下是神经系统检查的主要内容:1.瞳孔反射:观察瞳孔直径,检查对光反射的反应。
正常情况下,当光线直接照射到患者的眼睛时,瞳孔应该迅速收缩。
如果瞳孔对光反射迟钝或不反射,可能意味着患者的意识状态异常。
2.眼球运动:检查患者的眼球是否能够自主运动,是否有共同运动障碍。
常用的检查方法有水平注视、垂直注视、斜视等。
3.肢体活动:观察患者肢体的主动活动情况,如手指握拳、脚趾屈伸等。
可以通过命令患者进行相应的肢体活动,如抬手、摇头等测试患者的肢体活动情况。