内耳畸形CT
- 格式:ppt
- 大小:17.27 MB
- 文档页数:42
耳部-颞骨轴位(水平位)HRCT解剖(图文)耳部疾病的诊断除了临床体格检查、听力检查、前庭功能检查外,影像学检查越来越成为诊断治疗中必不可少的手段。
随着CT、MRI 的普及,耳和颞骨影像学检查已成为耳和侧颅底临床常规的辅助诊断项目。
CT 对骨和钙化组织显影清晰,可兼顾骨与软组织的显示,在一般耳部疾病的应用中价值较高。
MRI可多轴向成像以提供全面观察;可避免骨质干扰骨管腔细小软组织结构的显示,而且对软组织特性反映较好,故常用于耳、听道、侧颅底肿瘤的软组织病变检查。
CT 观察骨结构以骨算法扫描最为清晰,如用普通扫描则应加骨窗(扩大窗宽,提高窗平)显示,以利观察细小骨质改变。
耳部CT 常用轴位和冠位,本期重点介绍耳部轴位CT 检查。
耳部轴位又称水平位,病人仰卧,取听-毗线,于外耳孔上方10mm 处,可用 130KV、100MA、3-6S、1-3MM 层厚和间距用骨质窗位条件,往下连续扫描,要求扫完整个岩锥。
横断面CT 对于外耳道前后壁、中耳前后外壁、听小骨、耳道前后壁、耳迷路、面神经膝部和垂直段、乙状窦、静脉孔及颈动脉管等结构显示较清楚。
由于头位的关系,显示的结构有时二侧不对称,需要以同一平面进行对比。
这里仅就典型的层面进行讨论。
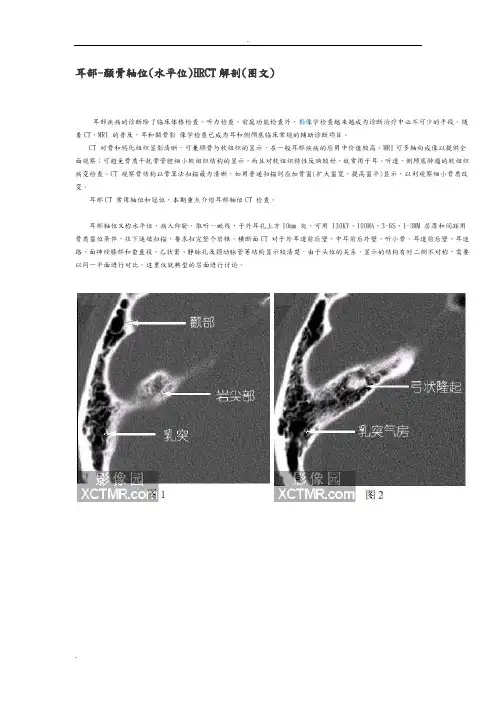
图1.-图4.显示岩尖部和上半规管。
图5.起出现听道。
图6.出现耳蜗顶旋,同时在听道外侧有一通向上鼓室的通道,是面神经迷路段。
听道的听神经到达耳蜗为止,前庭神经止于前庭和半规管,唯有面神经向鼓室方向延伸,形成面神经迷路段。
图7.的重要结构为面神经出迷路段后有一膨大区,为膝状神经节,由此向前有一分支为岩大浅神经,向后为面神经鼓室段,此结构呈“T”型,垂直于岩大浅神经和面神经鼓室段的是面神经迷路段。
前庭和后半规管在此层面出现,同时出现颈动脉的升段。
图8.为典型的前庭层面。
在上鼓室出现锤砧关节,呈冰淇淋(Ice-cream)样结构,前端似冰淇淋的是锤骨头,后方似蛋桶状的为砧骨体。
耳蜗侧可见面神经鼓室段。




内耳畸形的分类和干预
张李芳;王树峰
【期刊名称】《中国听力语言康复科学杂志》
【年(卷),期】2024(22)2
【摘要】近年来,内耳畸形领域的研究取得了显著进展,特别是在影像学诊断技术与内耳畸形分类方法的优化、内耳畸形干预方式的探讨方面。
本文系统综述了内耳畸形的分类方法及干预方式,旨在为探索更适用于临床应用的内耳畸形分类提供依据。
【总页数】7页(P214-220)
【作者】张李芳;王树峰
【作者单位】北京社会管理职业学院(民政部培训中心)
【正文语种】中文
【中图分类】R764.73
【相关文献】
1.内耳畸形影像学诊断及分类的研究进展
2.感音神经性聋患者内耳高分辨率CT检查内耳畸形的分类
3.内耳畸形的分类
4.内耳畸形CT分类在人工耳蜗植入手术中的应用
5.内耳畸形的影像分类及相关基因研究
因版权原因,仅展示原文概要,查看原文内容请购买。


CT检查技术一颅脑CT扫描技术适应症CT对颅脑疾病具有很高的诊断价值,适用于颅脑外伤、脑血管意外、脑肿瘤、新生儿缺氧缺血性脑病、颅内炎症、脑实质变性、脑萎缩、术后和放疗后复查以及先天性颅脑畸形等颅脑外伤CT是首选的检查方法,CT能迅速、准确地定位颅内血肿及脑挫伤,对亚急性、慢性期脑损伤,平扫后需增强扫描,对发现等密度血肿有意义CT检查能显示病变的部位、形态、大小、数目以及病变与周围的关系,对颅内肿瘤的定位和定性有重要意义CT是无创性检查方法,准确性高,故是新生儿及婴儿首选的检查方法相关准备1 、检查前,应向病人说明检查床移动和机架倾角的安全性、检查所需时间及扫描过程中保持体位不动等2 、要求受检者去掉头上发卡、耳环等金属饰物,冠状扫描时需摘掉活动假牙3 、对不合作者可在检查前采用药物镇静,成人一般用安定10mg ,静脉注射或肌肉内注射;小儿水合氯醛保留灌肠扫描技术头部CT 扫描分为常规扫描和特殊扫描常规扫描有平扫与增强特殊扫描有脑血管造影和脑血流灌注等扫描方式有非螺旋扫描和螺旋扫描常规检查一般用非螺旋扫描,特殊检查用螺旋扫描颅脑CT 的检查体位除横断位外,还有冠状位扫描基线是CT扫描前在体表或定位像上确定能最佳显示病变或一些解剖结构的扫描起始线听眦线(OML)或称眶耳线,是外耳孔与眼外眦的连线。
与听眶线夹角12°~15°。
头部CT 检查常以此线作为扫描基线听眉线(EML)或称眶上缘线,是眉上缘的中点与外耳道的连线。
与听眶线夹角30°。
经该线扫描的图像对显示第四脑室和基底节区组织结构较好听眶线(RBL)或称眶下缘线,又称大脑基底线,即瑞氏线,是眶下缘与外耳道的连线。
用此线扫描,断面经过眼窝、颅中窝和颅后窝上部CT平扫横断位扫描扫描体位:取仰卧位,下颌内收,头先进,两外耳孔与台面等距扫描基线:听眦线扫描范围:从听眦线平面连续向上扫描至头顶扫描参数:扫描视野25cm ,普通CT 层厚10mm ,层距10mm ,层数10 ~12 层;多层螺旋CT 可用较薄的层厚和层距,扫描范围可在定位像上设定欲观察颅后窝及桥小脑角病变,扫描层面则与听眦线的耳端成15°~20 °角扫描发现较小病变时,可在病变区域做重叠扫描或加作薄层扫描病变位于颅底部的加作图像堆积扫描,以减少颅底骨质引起的伪影冠状位扫描扫描体位:仰卧位或俯卧位仰卧位是病人仰卧于检查床上,肩背部垫高,两膝屈曲,头部下垂并尽量后仰,使听眦线与台面趋于平行俯卧位是病人俯卧于检查床上,头置于头架内,下颌尽可能前伸并紧靠床面,头颅后仰,两外耳孔与台面等距扫描范围包括整个被检部位层厚和层距视被检部位的大小选择3 ~5mm增强扫描技术颅脑增强扫描分为平扫后增强和直接增强扫描两种方法对怀疑血管性、感染性及占位性病变,在平扫的基础上,需加作增强扫描;脑瘤术后随访可直接增强扫描扫描前准备:增强扫描前4~6h空腹,扫描前为病人做碘过敏试验扫描方法:横断面和冠状面均能进行增强扫描,扫描参数与平扫相同,以2.5~3.5ml/s的速度注射对比剂50ml,再对平扫范围进行增强扫描特殊扫描技术脑CT血管造影(CTA):脑CTA 检查应在螺旋CT 机上先行颅脑CT 平扫,以确定病灶位置。



内耳畸形的分类倪道凤【期刊名称】《听力学及言语疾病杂志》【年(卷),期】2019(027)001【总页数】5页(P1-5)【作者】倪道凤【作者单位】中国医学科学院北京协和医院耳鼻咽喉科北京 100730【正文语种】中文【中图分类】R764.7+3随着人工耳蜗植入(cochlear implantation,CI)的广泛开展,内耳畸形(inner ear malformation,IEM)的分类越来越受到重视,近年来国内同道用高分辨率CT(high-resolution computerized tomography,HRCT)和磁共振成像(magnetic resonance imaging,MRI)作了深入广泛的研究,报告了大量病例[1~5],但限于临床所见病例和病种的原因,各有侧重,难以盖全。
最近,读到Springer出版集团2017年出版的日本学者Kimitaka Kaga编著的《Cochlear Implantation in Children with Inner Ear Malformation and Cochlear Nerve Difiniciency》[6],该书对内耳畸形分类作了详细系统介绍,很有参考价值,介绍如下。
自18世纪以来颞骨解剖、X线、CT、MRI等方法先后用于临床,随着这些新的研究评估方法的运用,内耳畸形的分类在不断进展,使之越来越完善和细化;特别是21世纪以来随着HRCT和MRI在耳科临床的应用,各种内耳畸形陆续被揭示,2002年,Sennaroglu and Saatci[7]基于迷路、前庭终器、耳蜗前庭神经和内听道的胚胎学和CT发现,提出了耳蜗前庭畸形新的分类,目前,这种分类在世界范围内已广泛采用。
在《Cochlear Implantation in Children with Inner Ear Malformation and Cochlear Nerve Difiniciency》一书中Levent Sennaroglu and Münir Demir Bajin对IEM作了系统的阐述。
耳部-颞骨轴位(水平位)HRCT解剖(图文)耳部疾病的诊断除了临床体格检查、听力检查、前庭功能检查外,影像学检查越来越成为诊断治疗中必不可少的手段。
随着CT、MRI 的普及,耳和颞骨影像学检查已成为耳和侧颅底临床常规的辅助诊断项目。
CT 对骨和钙化组织显影清晰,可兼顾骨与软组织的显示,在一般耳部疾病的应用中价值较高。
MRI可多轴向成像以提供全面观察;可避免骨质干扰骨管腔内细小软组织结构的显示,而且对软组织特性反映较好,故常用于耳、内听道、侧颅底肿瘤的软组织病变检查。
CT 观察骨结构以骨算法扫描最为清晰,如用普通扫描则应加骨窗(扩大窗宽,提高窗平)显示,以利观察细小骨质改变。
耳部CT 常用轴位和冠位,本期重点介绍耳部轴位CT 检查。
耳部轴位又称水平位,病人仰卧,取听-毗线,于外耳孔上方10mm 处,可用130KV、100MA、3-6S、1-3MM 层厚和间距用骨质窗位条件,往下连续扫描,要求扫完整个岩锥。
横断面CT 对于外耳道前后壁、中耳前后内外壁、听小骨、内耳道前后壁、内耳迷路、面神经膝部和垂直段、乙状窦、静脉孔及颈动脉管等结构显示较清楚。
由于头位的关系,显示的结构有时二侧不对称,需要以同一平面进行对比。
这里仅就典型的层面进行讨论。
图1.-图4.显示岩尖部和上半规管。
图5.起出现内听道。
图6.出现耳蜗顶旋,同时在内听道外侧有一通向上鼓室的通道,是面神经迷路段。
内听道的听神经到达耳蜗为止,前庭神经止于前庭和半规管,唯有面神经向鼓室方向延伸,形成面神经迷路段。
图7.的重要结构为面神经出迷路段后有一膨大区,为膝状神经节,由此向前有一分支为岩大浅神经,向后为面神经鼓室段,此结构呈“T”型,垂直于岩大浅神经和面神经鼓室段的是面神经迷路段。
前庭和后半规管在此层面出现,同时出现颈内动脉的升段。
图8.为典型的前庭层面。
在上鼓室出现锤砧关节,呈冰淇淋(Ice-cream)样结构,前端似冰淇淋的是锤骨头,后方似蛋桶状的为砧骨体。