新生儿脑室周围-脑室内出血的研究现状
- 格式:pdf
- 大小:156.88 KB
- 文档页数:2





小脑出血破入脑室微创脑室外引流临床观察摘要目的探讨分析小脑出血破入脑室微创脑室外引流的临床疗效。
方法28例进行微创室外引流的小脑出血并破入脑室患者作为实验组,并选取同期50例行开颅手术治疗小脑出血并破入脑室患者作为对照组。
对比观察两组患者临床疗效。
结果经治疗和随访,对照组有26例患者日常生活活动能力恢复良好,占52.00%;实验组有22例患者日常生活活动能力恢复良好,占78.57%;两种手术方式对患者日常生活能力改善情况比较,差异有统计学意义(P<0.05)。
两组患者治疗死亡率上比较,差异无统计学意义(P>0.05)。
结论微创脑室外引流治疗小脑出血破入脑室患者对改善患者日常生活能力效果显著,优于传统的开颅手术,值得临床上广泛推广使用。
关键词小脑出血破入脑室;微创脑室外引流;开颅手术;临床疗效高血压严重并发症包含高血压脑出血,该病致残率和死亡率较高,近年来,其发病率也逐年升高,高达60%~80%,其中有大约10%为小脑出血[1]。
因为高血压患者一般年龄较大,患者机体素质低下,预后较差,传统的开颅手术给患者带来的创伤较大,患者耐受力差,手术疗效及患者预后都不理想。
本文旨在探讨研究小脑出血破入脑室微创脑室外引流的临床疗效,现报告如下。
1 资料与方法1. 1 一般资料选取2010年3月~2013年8月在本院进行微创室外引流的小脑出血并破入脑室患者28例作为实验组,其中男18例,女10例;年龄59~80岁,平均年龄(68.9±5.7)岁;其中有14例患者为小脑蚓部出血,左侧和右侧半球出血患者分别有7例;小脑实质内有10~20 ml出血量。
并选取同期行开颅手术治疗小脑出血并破入脑室患者50例作为对照组,其中男30例,女20例;年龄62~81岁,平均年龄(67.8±6.4)岁;其中有29例患者为小脑蚓部出血,左侧和右侧半球出血患者分别有11例和10例;小脑实质内有10~20 ml出血量。
新生儿缺氧缺血性脑病缺氧缺血性脑病(hypoxic—ischemicencephalopathy,HIE)是指各种围生期窒息引起的部分或完全缺氧、脑血流减少或暂停而导致胎儿或新生儿脑损伤。
早产儿发生率明显高于足月儿但由于足月儿在活产新生儿中占绝大多数,故以足月儿多见。
HIE是引起新生儿急性死亡和慢性神经系统损伤的主要原因之一。
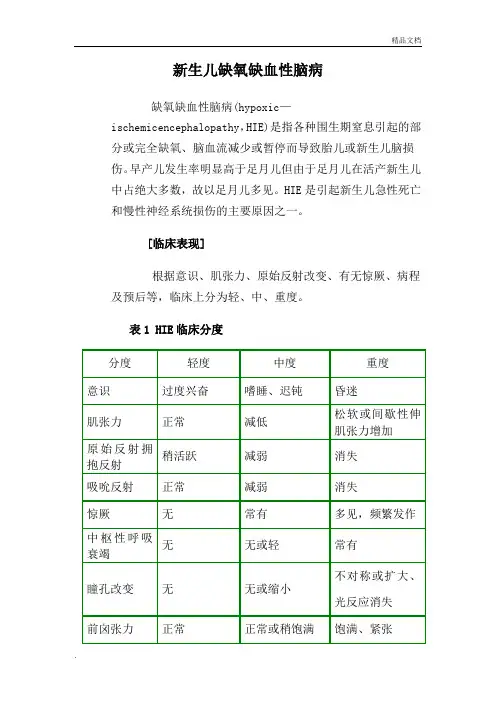
[临床表现]根据意识、肌张力、原始反射改变、有无惊厥、病程及预后等,临床上分为轻、中、重度。
表1 HIE临床分度急性损伤、病变在两侧大脑半球者,症状常发生在生后24h 内,其中50%~70%可发生惊厥,特别是足月儿。
惊厥最常见的表现形式为轻微发作型或多灶性阵挛型,同时有前囟隆起等脑水肿症状体征。
病变在脑干、丘脑者,可出现中枢性呼吸衰竭、瞳孔缩小或扩大、顽固性惊厥等脑干症状,常在24—72h病情恶化或死亡。
部分患儿在宫内已发生缺血缺氧性脑损伤,出生时Apagar评分可正常,多脏器受损不明显,但生后数周或数月逐渐出现神经系统受损症状。
[诊断要点]1.有围生期缺氧病史,如母亲有高血压、妊高症、胎儿宫内胎动增强、胎心增快或减慢、羊水被污染。
出生后有窒息。
2.有神经系统的症状体征。
3.血清肌酸磷酸激酶同工酶(creatinekinase,CPK—BB) 正常值<10U/L,脑组织受损时升高。
4.神经元特异性烯醇化酶(neuron—specificenolase,NSE) 正常值<6~tg/L,神经元受损时血浆中此酶活性升高。
5.B超具有无创、价廉、可在床边操作和进行动态随访等优点,对脑室及其周围出血具有较高的特异性。
6.CT扫描有助于了解脑水肿范围、颅内出血类型,对预后的判断有一定的参考价值,最适检查时间为生后2~5天。
7.核磁共振(MRl) 分辨率高、无创,具有能清晰显示颅后窝及脑干等B超和CT不易探及部位病变的特点。
8.脑电图可客观地反应脑损害程度,判断预后及有助于惊厥的诊断。





新生儿颅内出血临床与CT表现分析作者:骆泽斌吕天祥高兴壮来源:《中国医学创新》2012年第26期【摘要】目的:提高对新生儿颅内出血的临床与CT表现的认识。
方法:对62例新生儿颅内出血作回顾性分析。
结果:新生儿颅内出血临床症状主要以中枢神经系统兴奋或抑制状态为主要特征,意识表现如哭闹不安、嗜睡、昏迷等;颅内压增高表现如前卤隆起、惊厥等;呼吸方面表现如呼吸增快或缓慢,不规则或呼吸暂停等。
新生儿颅内出血CT主要表现为:硬膜下血肿71.0%(44/62);蛛网膜下腔出血38.7%(24/62);脑室周围-脑室内出血27.4%(17/62)。
结论:CT是检查新生儿颅内出血较好的影像学方法,有助于临床制定治疗方案。
【关键词】新生儿;颅内出血;CT新生儿颅内出血(intracraninal hemorrhage of newborn ICH)是新生儿早期多发的非常严重的疾病,是常见的一种颅脑损伤。
因为新生儿颅内出血常常发生在孕妇分娩过程中及分娩前、后期,病情急且重,严重者引起死亡,甚至可能留有伤残。
所以ICH是造成新生儿早期死亡的重要原因之一[1]。
对于新生儿颅内出血的诊断,临床医生因核磁共振(MRI)检查时间长且对急性颅内出血显示不敏感,而首选CT检查[2]。
对此笔者通过对新生儿颅内出血62例分析,着重探讨新生儿颅内出血临床表现与相应的CT表现及其形成原因。
1资料与方法1.1一般资料本组病例选自2006年6月-2010年6月收住入院的新生儿颅内出血62例,其中男43例,女19例。
年龄1 h~20 d。
62例新生儿颅内出血的CT表现中,硬膜下出血28例,蛛网膜下腔出血24例,脑室周围-脑室内出血17例,脑实质出血者1例。
62例中,有难产病史47例,缺血缺氧性脑病27例,早产儿15例。
1.2方法采用Philips Mx8000 Dual螺旋CT机。
扫描参数为120 kv,300 Mas。
扫描层厚8 mm,间距8 mm。
新生儿颅内出血的整体化护理【摘要】目的:探讨新生儿颅内出血的整体化护理程序,提高新生儿颅内出血的护理效果。
方法:通过对我院收住的71例新生儿颅内出血患儿实施入院评估、护理计划的制定及护理措施的执行,做出护理效果的评价。
结果:经整体化护理,有效70例,死亡1例,提高了患儿的存活率,减少了并发症和后遗症的发生。
结论:整体化护理能提高治愈率,提升护理人员素质,体现了人性化护理模式。
【关键词】新生儿;颅内出血;整体化护理新生儿颅内出血是新生儿常见的严重疾病,是常见的一种脑损伤,由产伤和缺氧引起,也是造成围生新生儿死亡的主要原因之一[1]。
部位包括硬膜下出血、蛛网膜下腔出血、脑室周围室管膜下-脑室内出血,小脑出血和脑实质出血。
以室管膜下-脑室内出血最常见,预后较差。
近年由于产科技术的进步,产伤所致的硬膜下出血明显减少,而早产儿缺氧所致的脑室周围-脑室内出血已成为新生儿颅内出血最常见的类型,新生儿颅内出血死亡率高,部分存活的小儿常常有各种神经系统的严重后遗症,如脑积水,脑性瘫痪,癫痫和智力障碍等,应积极防治。
我院2011年1月~2013年1月共收治71例新生儿颅内出血,实施整体化护理取得了满意效果,现报告如下。
1 临床资料1.1一般资料本组71例新生儿颅内出血患儿均为我院住院患儿,均由头颅ct确诊。
男43例,女28例;早产儿41例,足月儿26例,过期产儿4例;阴道分娩27例,剖宫产44例;缺氧史52例,产伤19例;出血部位:硬脑膜下出血24例,原发性蛛网膜下腔出血42例,脑室周围—脑室内出血4例,小脑出血1例。
临床表现:意识改变,颅内压增高。
其中眼部症状16例,肌张力改变28例,原始反射消失或减弱17例,呼吸改变5例。
2 护理2.1护理评估①一般情况:询问孕妇围生期健康史,胎儿有无宫内窘迫、患儿有无窒息史,有无产伤和窒息等不正常生产史及家长对该病预后的认识程度。
②专科情况:ⅰ观察患儿意识状态:有无兴奋、易激惹、嗜睡、反应迟钝或昏迷;ⅱ评估肌张力及肢体活动情况,有无肌张力减低或消失,观察并记录惊厥的次数;ⅲ检查患儿的各种反射情况,如吸吮、拥抱反射有无减弱或消失,观察瞳孔是否等大及有无对光反应;ⅳ评估有无缺氧、循环衰竭及程度。
新生儿颅内出血的护理措施新生儿颅内出血是常见的一种脑损伤,发生率较高,尤其是早产儿和低出生体重儿。
出血主要包括硬膜下出血、原发性蛛网膜下腔出血、脑室周围与脑室内出血以及小脑出血四种类型。
以蛛网膜下腔出血、脑室周围及脑室内出血多见。
目前,由于接产技术的不断提高,因缺氧引起的脑室管膜下出血及脑室内血已成为新生儿颅内出血的主要病理类型,与早产儿存在胚胎生发基质有关。
脑血管组织毛细血管丰富,结构疏松,对缺氧、高碳酸血症和酸中毒极为敏感,容易发生坏死、崩解而出血。
此外,缺氧使脑血管自主调节功能受损,血管被动扩张血管破裂出血,还直接损伤毛细血管壁引起出血。
若患儿同时合并有新生儿呼吸窘迫综合征、胎粪吸入综合征、硬肿征、缺氧缺血性脑病等较严重疾病,颅内出血发生均较高。
可能由于各种原因引起血流速度变化,脑血流增减和脑静脉压增加等,而脑室管膜下生发基质未成熟的血管破裂,导致脑室内出血。
足月儿由于胚胎生发层退化至足月时基本消失,故脑室及脑室管膜下出血较少出现。
1临床表现颅内出血的症状和体征与出血的部位及出血量有关,常见者包括:①意识形态的改变:如激惹、过度兴奋、冷淡、嗜睡、昏迷等;②眼症状:凝视、斜视、眼球上转困难、眼球震颤等;③颅内压增高表现:脑性尖叫、前囟隆起、角弓反张、惊厥等;④呼吸改变:增快或缓慢、不规则或呼吸暂停等;⑤肌张力:早期增高,以后减低;⑥瞳孔:不对称、对光反射不良、固定和散大;⑦其他:无原因可解释的黄疸和贫血。
各类型颅内出血的特点如下。
1.1 硬膜下出血多数为产伤所致的小脑天幕、大脑镰撕裂和大脑表浅静脉破裂所造成的急性大量出血,在数分钟或几小时内神经系统症状恶化、呼吸停止死亡;亚急性者,在出生后24小时后出现症状,以惊厥为主,有局灶性脑征,如偏瘫、眼斜向瘫痪侧等;亦有症状在新生儿期不明显,而在出生后数月后产生慢性硬脑膜下积液,有惊厥发作、发育迟缓和贫血等。
1.2 原发性蛛网膜下腔出血出血起源于蛛网膜下腔的桥静脉,典型症状是出生后第2天发作惊厥,发作间歇情况良好,大多数预后良好,个别病例可因粘连而出现脑积水后遗症。
早产儿脑室周围-脑室内出血与脑室周围白质软化的诊断建议中华医学会儿科学分会新生儿学组《中华儿科杂志》编辑委员会早产儿常见脑损伤主要为脑室周围一脑室内出血(PVH—IVH)和脑室周围白质软化(PVL),与早产儿中枢神经系统的解剖生理学和神经生物学发育不成熟密切相关。
前者为出血性病变,常导致脑室内出血后脑积水和脑室周围出血性髓静脉梗死等严重并发症。
后者为缺血性病变,也与官内感染有关。
其中局部PVL的病理特征是白质少突胶质细胞前体的急性坏死,在后期可形成多发小囊腔。
弥漫性PVL又称为弥漫性白质损伤,其病理特征是白质少突胶质细胞前体的凋亡性死亡,少见出现囊腔改变。
局部和弥漫性PVL最终均导致脑白质容量减小和髓鞘化受损。
PVH—IVH和PVL是引起早产儿早期死亡、脑瘫、视、听和认知障碍的主要原因。
早产儿发生PVH-IVH或PVL,临床症状多不明显或缺乏特异性,因而早期常规影像检查十分重要。
为提高我国对早产儿PVH-IVH和PVL的诊断水平,新生儿学组为此特制订早产儿PVH-IVH与PVL的诊断建议,并附PVH-IVH和PVL的B超诊断图像,以供临床参照诊断。
【临床诊断】一、胎龄任何胎龄早产儿均有可能发生PVH-IVH或PVL,其中PVH—IVH主要好发于34周以下早产儿,PVL主要好发于32周以下早产儿。
二、围产史可具有下列任一异常围产史:宫内缺血缺氧史,出生时窒息和抢救史,宫内感染史,或母亲有绒毛膜羊膜炎、细菌性阴道病等孕期感染史。
也可无明显异常围产史。
三、出生后病史部分脑损伤早产儿曾患有呼吸系统或循环系统疾患,或曾进行过机械通气治疗。
四、临床症状(一)PVH—IVH:临床症状明显与否,取决于脑室内出血的严重程度及有无并发症。
1.I级或部分Ⅱ级PVH—IVH多无明显临床症状。
2.Ⅱ级或部分Ⅲ级P'VH—IVH可表现为轻度抑制,自发动作减少,肌张力降低,眼球偏斜。
I临床症状常有好转间隙。
3.部分Ⅲ级和Ⅳ级PVH—IVH病程进展常较迅速,表现为意识障碍、严重肌张力低下、呼吸节律不整或呼吸暂停,继之出现昏迷、前囟突起、光反射消失、呼吸停止以及强直性惊厥。