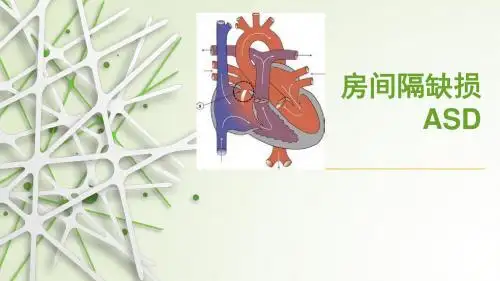
房间隔缺损(房间隔缺损补片修补术)临床路径
- 格式:doc
- 大小:38.00 KB
- 文档页数:6




心血管外科临床路径内容培训记录心外科临床路径内容培训记录时间:地点:示教室参加人员:全科人员主要内容:我科进入临床路径病种的诊疗及护理工作的具体内容发言人:宋兵我科临床路径病种入选的主要为为简单先心病,房间隔缺损,室间隔缺损,动脉导管未闭,和部分瓣膜病,在临床路径表单中医师和护士对所做的内容进行选项,按照卫生厅临床路径的评估方案,对临床路径实施过程和效果进行评价、分析,并提出临床路径管理的改进措施,加强对患者从入院到出院的全过程监控,严格按照既定临床路径实施诊查、治疗、护理,密切关注患者病情变化、治疗和护理效果,患者病情变化时要及时采取针对性措施,保证临床路径的顺利实施。
设立紧急情况警告值管理制度,当患者处于危险边缘时要迅速给予有效的干预措施和治疗,科主任、护士长为责任人,将临床路径表单、临床路径变异记录、患者满意度调查表归入科室临床路径管理本中,并对病历进行登记。
“先心病”病种的具体要求及流程:1、适用对象:先心病:房间隔缺损,室间隔缺损,动脉导管未闭。
(二)诊断依据。
根据《外科学》1.病史:外伤史。
2.体格检查。
3.辅助检查。
(三)选择治疗方案的依据。
根据《外科学》1.年龄。
2.活动水平。
3.全身状况允许手术。
4.治疗方式。
(四)标准住院日。
(五)进入路径标准。
1.第一诊断必须符合疾病编码。
2.先天性。
3.除外合并其他部位的疾病。
5.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备。
1.必须的检查项目:(1)血常规、血型、尿常规+镜检;(2)电解质检查、肝功能测定、肾功能测定、凝血功能检查、感染性疾病筛查(乙肝,丙肝,梅毒,艾滋病);(3)胸部X线平片、心电图;(4)骨科X线检查。
2. 根据患者病情可选择的检查项目:CT、下肢血管超声、血气分析、肺功能检查、超声心动图等。
(七)预防性抗菌药物选择与使用时机。
1.按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行,并根据患者的病情决定抗菌药物的选择与使用时间。





室间隔缺损修补术手术图解一、手术切口位置右心房、右心室、肺动脉及左心室切口二、各个切口位置适应于不同缺损(一)右心房切口--膜部、隔瓣下型、室间隔中部肌型VSD适用于膜部、隔瓣下及室间隔中部肌型VSD的修补,对于嵴上型及低位近心尖区的缺损暴露困难(二)右心室切口--嵴下型VSD除了肌型多发性VSD以外,其他各种VSD均可以获得良好的暴露,对于右心室流出道狭窄、肺动脉瓣狭窄、双腔右心室也可以同时修补,右心室切口造成的损伤与瘢痕,对于心功能有影响,因子目前不主张右心室切口(三)肺动脉切口-干下型VSD适用于干下型VSD,切口暴露满意、对心功能影响小,操作简单,并发症少(四)左心室切口--中下部肌型VSD室间隔中下部较大的肌型缺损,左心室为一个单一缺损,但是右心室看起来为多发缺损,所以从左心室入,但是对于心功能影响大三、具体不同的切口手术方法(一)经右心房切口VSD修补术膜周部、隔瓣下型、中部肌型VSD用细线或是静脉拉钩牵开三尖瓣前叶,暴露VSD边缘1、间断平行褥式缝合法修补VSD用3-5个带小垫片平行褥式间断缝合,从VSD后下缘,第一针缝线可以从圆锥乳头肌止点开始,顺时针方向缝合,距离VSD肌肉缘3-5mm进针,仍由缺损缘右室面出针,缝线需要有一定的深度,但是不能超过室间隔厚度二分之一,避免损伤走行于VSD后下缘左心室内膜下的传导束,缝合在三尖瓣隔叶止点时候,带垫片褥式缝线可以缝在三尖瓣隔瓣根部,避免损伤房室结缝合在VSD后上缘,即三尖瓣隔叶与前叶交界时,这部分邻近主动脉瓣,有时仅有稍有的组织与主动脉瓣环隔离,缝线可以从三尖瓣前叶根部和心室漏斗皱褶进针,必要时候穿过主动脉瓣环,此时可以从主动脉根部灌注少量心脏停搏液,看清主动脉瓣膜在进针,以防损伤主动脉瓣然后转至室上嵴继续缝合,缝合完后再上垫片,然后打结2、连续缝合法修补VSD使用4-0或5-0prolene线,从肌性缘12点钟方向开始缝合,然后缝针在比VSD大的涤纶补片上,如此方法往返穿过肌性边缘和涤纶补片,然后将补片推向VSD,缝针按逆时针方向连续缝合,达到室间隔中心纤维体、主动脉瓣根部和三尖瓣环,缝线穿过三尖瓣隔叶根部,希氏束穿过中心纤维体和三尖瓣后,进入室间隔,沿VSD下缘向室间隔的左侧行走,为了避免损伤传导束造成心脏传导阻滞,另一头缝线按顺时针方向穿过室间隔心肌时候,应沿虚线的路径,离开VSD后下缘3-5mm,后下缘时候深度不能超过室间隔二分之一缝合到三尖瓣环附近时,距离瓣环2mm穿过三尖瓣瓣叶根部,并平行褥式缝合返回右心室,穿过补片,如果反复穿过三尖瓣根部和补片,直至与另一头缝线相遇打结如果腱索和乳头肌影响VSD的充分显露,可以切断三尖瓣隔叶和部分前瓣叶,沿三尖瓣环留下2-3mm的阻滞边缘,以利于看清VSD边缘,补片闭合VSD后,用6-0prolene沿三尖瓣环将瓣叶重新缝合到瓣叶边缘(二)经肺动脉修补干下型VSD在肺动脉主干,用细线做两针牵引缝合,中间做2.5cm左右纵行切口,也可以做横切口,注意不要损伤瓣环或是瓣叶,用小拉钩将瓣膜向下牵引,找到VSD,注意大小、形态和与瓣膜的关系1、间断褥式缝合自肺动脉瓣窦内径瓣环穿出,然后穿过补片上缘做褥式缝合,缝后将补片推下靠拢,缝线一一打结,完成上缘的修补,VSD的其余边缘可以连续缝合2、连续缝合法修补干下型VSD先从下缘开始缝合,补片的上缘缝合在肺动脉瓣右叶的基部,在补片和肺动脉后叶基部反复往返缝合(三)经左心室切口修补肌部VSD经右心切口暴露肌部VSD,由于室间隔右心室面肌小梁粗乱,左心室面单个VSD在右心室面表现为多发性VSD在前降支动脉外侧1cm处做一个纵行切口,向心尖部延长,向上不能延长太长,以免损伤二尖瓣的前乳头肌四、手术并发症室间隔缺损修补容易发生右束支传导阻滞,这个没有关系,但是如果发生完全房室传导阻滞,两周不能恢复,需要安装永久起搏器。
房间隔缺损(房间隔缺损补片修补术)
临床路径
一、房间隔缺损(房间隔缺损补片修补术)临床路径标
准住院流程
(一)适用对象。
第一诊断为房间隔缺损(继发孔型)(ICD-10:Q21.1)
行房间隔缺损补片修补术(ICD-9-CM-3:
35.51001/35.61002)。
(二)诊断依据。
根据《临床诊疗指南-心血管外科学分册》(中华医学会
编著,人民卫生出版社)
1.病史:可有心脏杂音,活动后心悸、气促等。
2.体征:可以出现胸骨左缘2-3肋间收缩期柔和杂音,
第二心音固定分裂等。
3.辅助检查:心电图、胸部X线平片、超声心动图等。
(三)治疗方案的选择。
根据《临床技术操作规范-心血管外科学分册》(中华医
学会编著,人民军医出版社)
房间隔缺损(继发孔型)直视修补术(ICD-9-CM-3:
35.51/35.61/35.71)。
(四)标准住院日一般不超过15天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:Q21.1房间隔缺损(继发
孔型)疾病编码。
2.有适应征,无禁忌征。
3.不合并重度三尖瓣关闭不全、中度及以上肺动脉高压
的患者。
4.当患者同时具有其他疾病诊断,但在住院期间不需要
特殊处理也不影响第一诊断的临床路径流程实施时,可以进
入路径。
(六)术前准备(术前评估)不超过4天。
1.必需的检查项目:
(1)血常规、尿常规、粪常规;
(2)肝肾功能、电解质、血型+交叉配血、凝血功能、
感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);
(3)心电图、胸部X线平片、超声心动图。
2.根据情况可选择的检查项目:如心肌酶、NT-proBNP、
甲状腺功能、24小时动态心电图、肺功能检查、血气分析、
心脏增强CT、颅脑MR、冠脉造影等。
(七)预防性抗菌药物选择与使用时机。
抗菌药物使用:按照《抗菌药物临床应用指导原则》(国
卫办医发〔2015〕43号)执行,并根据患者的病情决定抗菌
药物的选择与使用时间。可使用二代头孢类抗菌素,如头孢
呋辛钠,术前0.5-1小时静脉注射。
(八)手术日一般在入院5天内。
1.麻醉方式:全身麻醉。
2.体外循环辅助。
3.手术植入物:缺损补片材料、胸骨固定钢丝等。
4.术中用药:麻醉和体外循环常规用药。
5.输血及血液制品:视术中情况而定。
(九)术后住院恢复3-10天。
1.术后转监护病房,持续监测治疗。
2.病情平稳后转回普通病房。
3.必须复查的检查项目:血常规、血电解质,胸部X线
平片,超声心动图。必要时查心电图、肝肾功能等。
4.必要时抗菌药物使用。
(十)出院标准。
1.病人一般情况良好,体温正常,完成复查项目。
2.引流管拔除,切口愈合无感染。
3.没有需要住院处理的并发症。
(十一)变异及原因分析。
1.围手术期并发症等可造成住院日延长或费用超出参考
费用标准。
2.手术耗材的选择:由于病情不同,使用不同的内植物
和耗材,导致住院费用存在差异。
3.医师认可的变异原因分析。
4.其他患者方面的原因等。
(十二)费用标准:32400-36000元。
二、房间隔缺损(房间隔缺损补片修补术)临床路径表单
适用对象:第一诊断为房间隔缺损继发孔型(ICD-10: Q21.1)
行房间隔缺损补片修补术(ICD-9-CM-3:35.51001/35.61002)。
患者姓名: 性别: 年龄: 门诊号: 住院号:
住院日期: 年 月 日 出院日期: 年 月 日 标准住院日:≤15天
时间 住院第1天 住院第2-4天 住院第3-5天(手术日)
主
要
诊
疗
工
作
□ 询问病史及体格检查
□ 完成住院病历和首次病程
记录
□ 开检查检验单
□ 上级医师查房
□ 初步确定诊治方案和特殊
检查项目
□ 汇总检查结果 □ 完成术前准备与术前评估 □ 术前讨论,确定手术方案 □ 完成术前小结、上级医师查房记录等病历书写 □ 向患者及家属交待病情及围手术期注意事项 □ 签署手术知情同意书、自费用品协议书、输血同意书 □ 气管插管,建立深静脉通路
□ 手术
□ 术后转入重症监护病房
□ 向患者家属交代手术情况
及术后注意事项
□ 术者完成手术记录
□ 完成术后病程记录
重
点
医
嘱
长期医嘱: □ 按先心病护理常规 □ 二级护理 □ 饮食 □ 患者既往基础用药 □ 若有感染可使用抗生素 □ 营养心肌、补液、化痰(视患者情况而定) 临时医嘱: □ 血尿粪常规,血型,凝血功能,生化全套,感染性疾病筛查 □ 胸片、心电图、超声心动图 □ 其他特殊医嘱(视患者情况而定) 长期医嘱:同前 临时医嘱: □ 拟于明日在全麻体外循环下行房间隔缺损修补术 □ 备皮 □ 备血 □ 术前灌肠 □ 术前禁饮禁食 □ 术前镇静药(酌情) □ 手术带药 □ 其他特殊医嘱 长期医嘱:
□ 按心外科术后护理常规
□ 重症监护
□ 持续血压、心电及经皮血氧
饱和度监测
□ 呼吸机辅助呼吸+吸痰护理
□ 各种管道护理
□ 禁食
□ 血管活性药物
□ 营养心肌药物
□ 补液
□ 化痰、制酸、止痛(视患者
情况而定)
□ 临时医嘱:
□ 迁床
□ 血气分析
□ 鱼精蛋白、止血药物
□ 利尿、补钾治疗
□ 明日查血常规及相关指标
□ 预防用抗生素
□ 床边胸片
□ 其他特殊医嘱
主要
护理
工作
□ 入院介绍 □ 入院评估 □ 静脉抽血 □ 疾病相关知识宣教 □ 饮食指导 □ 病人相关检查配合的指导 □ 执行入院后医嘱 □ 心理支持 □ 术前准备(备皮、禁饮禁食
等)
□ 术前宣教
□ 随时观察患者病情变化
□ 记录生命体征
□ 记录24小时出入量
□ 定期记录重要监测指标
病情
变异
记录
□无 □有,原因: 1. 2. □无 □有,原因: 1. 2. □无 □有,原因:
1.
2.
护士
签名
医师
签名
日期
住院第4-6日 (术后第1天) 住院第5-10日 (术后第2天至出院前) 住院第9-15日
(术后第6-10天)
主
要
诊
疗
工
作
□ 医师查房 □ 清醒后拔除气管插管 □ 转回普通病房(视患者情况而定) □ 观察切口有无血肿,渗血 □ 拔除胸管(根据引流量) □ 拔除尿管 □ 医师查房 □ 安排相关复查并分析检查结果 □ 观察切口情况 □ 检查切口愈合情况并拆线
□ 确定患者可以出院
□ 向患者交代出院注意事项复
查日期
□ 开出院诊断书
□ 完成出院记录
重
点
医
嘱
长期医嘱: □ 按心外科术后护理常规 □ 一级护理 □ 饮食 □ 氧气吸入 □ 定时(必要时持续)监测血压、心率及经皮血氧饱和度 □ 血管活性药物 □ 营养心肌药物 □ 补液 □ 化痰、制酸、止痛、强心、利尿、补钾(视患者情况而定) 临时医嘱: □ 迁床(回普通病房) □ 预防用抗生素 □ 换药 □ 复查血常规及相关指标 □ 其他特殊医嘱 长期医嘱:
□ 按心外科术后护理常规
□ 饮食
□ 改二级护理
□ 停监测
□ 停吸氧
□ 停血管活性药物
□ 停补液
临时医嘱:
□ 拔除深静脉置管并行留置针
穿刺(视病情恢复定)
□ 复查胸片、超声心动图以及血
常规及相关指标
□ 换药
临时医嘱:
□ 通知出院
□ 出院带药
□ 拆线换药
主要
护理
工作
□ 随时观察患者情况 □ 记录生命体征 □ 记录24小时出入量 □ 术后康复指导、饮食指导 □ 病人一般状况及切口情况 □ 鼓励患者下床活动,利于恢复 □ 术后康复指导 □ 帮助办理出院手续
□ 健康宣教(饮食、活动、康
复、复诊指导)
病情 变异 □无 □有,原因: 1. □无 □有,原因: 1. □无 □有,原因:
1.
记录 2. 2. 2.