脑室出血后脑积水的形成因素进展分析
- 格式:pdf
- 大小:1.49 MB
- 文档页数:1

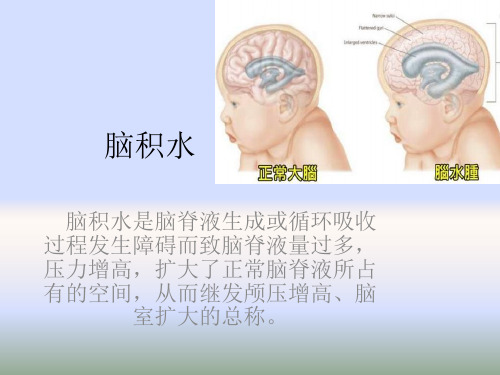
脑积水病理、影像学诊断脑积水病理、影像学诊断1. 脑积水病理脑积水是指脑内脑脊液(CSF)的异常蓄积,导致脑室扩大和颅内压增高的一种疾病。
脑积水可由多种原因引起,包括先天性畸形、感染、肿瘤和脑出血等。
在脑积水病理中,脑室系统的正常排泄通路受阻,脑脊液在脑室中潴留,导致脑室扩张和颅内压增高。
1.1 先天性脑积水先天性脑积水是指在胎儿期或早期发生的脑积水,常见的原因包括脑部发育不良、先天性脑脊膜疝和先天性中枢神经系统缺陷等。
先天性脑积水可导致脑室严重扩张,并可能影响脑功能和发育,严重时可导致智力发育迟缓和运动障碍等。
1.2 获得性脑积水获得性脑积水是指在后天获得的脑积水,常见的原因包括炎症性脑病、感染、颅脑外伤和肿瘤等。
获得性脑积水的发生机制与脑室排液通路的阻塞或破坏有关。
2. 影像学诊断影像学在脑积水的诊断中起着重要的作用,主要通过颅脑CT和脑磁共振(MRI)来观察脑室系统的扩张和解剖变化。
下面将介绍两种常用的影像学诊断方法。
2.1 颅脑CT颅脑CT是一种无创的影像学检查方法,可以提供关于脑室实际大小、骨骼结构和颅内异常情况的信息。
在脑积水的诊断中,颅脑CT可以显示脑室系统的扩张程度和形态变化,以及是否有其他异常结果,如肿瘤或炎症等。
2.2 脑磁共振(MRI)脑磁共振(MRI)是一种高分辨率的影像学检查方法,通过使用磁场和无线电波来脑部详细的断层图像。
对于脑积水的诊断,脑MRI可以提供更详细的脑室系统信息,包括脑室系统的大小、形态、水平和脑室周围结构的状况。
MRI还可以评估脑组织状态和其他可能引起脑积水的病变。
结论脑积水是脑内脑脊液异常蓄积导致脑室扩张和颅内压增高的疾病。
先天性和获得性脑积水是脑积水的常见类型,常见的病因包括脑部发育不良、感染、炎症和肿瘤等。
影像学诊断是脑积水的重要手段,颅脑CT和脑MRI可以提供脑室系统的详细信息,帮助医生准确诊断和治疗脑积水。
请注意,以上内容仅供参考,具体的诊断和治疗需要根据实际情况来确定。

【摘要】随着社会进步及医疗技术的提高,创伤性脑损伤发生率及病死率逐年下降,但仍有较高比例的患者因严重并发症而遗留不同程度的神经功能障碍。
创伤性脑积水(PTH )作为创伤性脑损伤后的严重并发症之一,现越来越被重视。
笔者检索近10年来国内外PTH 研究,对PTH 的流行病学特征、发生机制、危险因素、诊断及治疗作一述评,为今后PTH 的临床决策、预防与治疗提供参考。
【关键词】创伤性脑积水脑室腹腔分流术诊疗进展杨小锋,主任医师,博士生导师,现担任浙江大学医学院附属第一医院神经外科神经损伤与修复中心主任,国际医疗中心(余杭院区)急诊创伤中心主任,中华医学会创伤学分会委员兼神经创伤学组组长,中国医师协会神经修复学专业委员会常委,中国医师协会神经外科医师分会神经重症专家委员会副主任委员,浙江省医师协会神经修复学专业委员会主任委员,浙江省医学会创伤学分会副主任委员兼神经创伤学组组长等。
对颅脑创伤患者一体化救治、神经重症处置、神经创伤修复与康复有着丰富经验和深入理解,在《Journal of Neurotrauma 》《Trauma 》等SCI 收录期刊发表论文近40篇。
先后获得浙江省科技进步奖、中华医学奖、华夏医学奖等奖项。
脑积水是由脑脊液循环动力学异常引起的各脑室及蛛网膜下腔内脑脊液的异常积聚,使其部分或全部异常扩大[1]。
根据发病原因,可分为原发性脑积水与继发性脑积水,其中继发于创伤性脑损伤后的脑积水称为创伤性脑积水(posttraumatic hydrocephalus ,PTH )。
创伤性脑损伤是一个全球性的公共卫生问题[2],其发病率及病死率均较高。
PTH 作为创伤性脑损伤后的严重并发症之一,于1914年被首次报道[3],现越来越被重视。
本文就PTH 的流行病学特征、发生机制、危险因素、诊断及治疗作一述评,为今后PTH 的临床决策、预防与治疗提供参考。
1PTH 的流行病学特征根据不同研究的诊断及分类标准,PTH 发病率为0.7%~51.4%[4-7]。

脑外伤后脑积水发生的危险因素分析陈唯实;罗飚;徐建基【期刊名称】《中国实用神经疾病杂志》【年(卷),期】2016(019)022【摘要】目的分析脑外伤后发生脑积水的危险因素.方法回顾性分析我院2007-04-2013-12收治的急性脑外伤患者230例,根据是否发生脑积水分为2组,A组为发生脑积水组,B组为未发生脑积水组,将2组性别、年龄、有无脑室出血等指标进行比较,研究发生脑积水的相关性.结果性别、年龄和硬膜外血肿三项因素与脑外伤术后发生脑积水无关(P>0.05).而入院时GCS评分3~5分、有硬膜下血肿、脑室出血、外伤性蛛网膜下腔出血(tSAH)均是脑外伤术后脑积水发生的单危险因素(P <0.05).COX模型进行多因素分析得出2个影响术后脑积水发生率的独立因素,按照其价值大小排列(Wald值):入院GCS评分、有tSAH.根据相对危险度可得出,入院GCS评分3~5分可增加脑积水发生率2.217倍,存在tSAH则可增加脑积水风险1.475倍.结论入院时GCS评分3~5分、有硬膜下血肿、脑室出血、tSAH是脑外伤后发生脑积水的单一危险因素,其中入院GCS评分低和存在tSAH尤其需引起临床医生注意,但临床并无主要预防方法,需进一步研究.【总页数】2页(P5-6)【作者】陈唯实;罗飚;徐建基【作者单位】广东台山市人民医院神经外科台山 529200;广东台山市人民医院神经外科台山 529200;广东台山市人民医院神经外科台山 529200【正文语种】中文【中图分类】R651.1+1【相关文献】1.脑外伤后脑积水发生的风险因素分析 [J], 黄强2.颅脑外伤后脑积水的发生及相关危险因素的研究进展 [J], 孙硕;周辉;施辉3.颅脑外伤后脑积水发生危险因素及二元 Logistic回归分析 [J], 孔成; 厉航; 童民锋4.神经外科康复单元脑外伤后脑积水发生危险因素分析 [J], 胡安明;王宇;孙炜5.颅脑外伤后脑积水的发生及相关危险因素的研究进展 [J], 马兴才;农大环;陈艳;廖佳琪因版权原因,仅展示原文概要,查看原文内容请购买。

山东医药2021年第61卷第2期脑出血后血肿周围水肿形成机制的研究进展范敬争,姜玉艳天津医科大学总医院,天津300052摘要:血肿周围水肿的形成是脑出血后二次脑损伤发生的关键因素,与脑出血患者的生存预后紧密相关。
脑出血后,血管源性因素(血块的形成及回缩、血肿周围静水压的下降、血浆蛋白的外渗)、炎症反应、凝血级联反应、红细胞溶解产物、补体成分等参与了脑出血后血肿周围水肿的形成和发展,造成了神经功能进一步恶化,使脑细胞发生不可逆损伤。
因此,抑制脑出血后血肿周围水肿的形成可使脑出血患者获益。
关键词:脑出血;脑水肿;病理机制doi:10.3969/j.issn.1002-266X.2021.02.024中图分类号:R743.34文献标志码:A文章编号:1002-266X(2021)02-0092-03脑出血是急性脑血管病中最严重的一种,是目前中老年人主要致死性疾病之一。
我国是脑出血的高发国家,每年由于各种原因导致的脑出血患者超过150万,且呈逐年增高的趋势[1]。
临床上单纯解决脑出血的占位效应不能明显改善脑出血患者的预后,因此,脑出血后二次脑损伤的产生和发展是影响患者疗效和预后的关键因素。
二次脑损伤包括血肿周围水肿的形成及神经细胞的缺失、变性或死亡,而血肿周围水肿是二次脑损伤发生的关键因素。
动物实验表明,血肿周围水肿量起初增长很轻微,2h后开始增多,3~4d达到高峰,随后水肿缓慢下降,直到出血后7d仍然存在[2]。
脑出血后血肿周围水肿的演变分为三个阶段:第一阶段,发生在出血最初几小时,这个过程包括血块回缩、静水压下降导致血浆渗出到血肿周围形成血管源性水肿,其同时造成血肿周围的脑血流量轻微下降,进而引起血块周围暂时性缺血;第二阶段,发生在出血之后的24~48h,此阶段主要是炎症反应及凝血酶激活引起的细胞毒性水肿,其直接造成血脑屏障破坏、脑组织代谢活性降低及随后的脑血流量下降;第三阶段,发生在出血3d后,此阶段主要是红细胞溶解破坏和血红蛋白毒性引起的延迟期水肿,其所诱导的神经毒性等血液成分同时能造成神经损伤。

脑出血临床研究进展脑出血是一种严重的神经系统疾病,具有高发病率、高致残率和高死亡率的特点,给患者家庭和社会带来了沉重的负担。
近年来,随着医学技术的不断进步,脑出血的临床研究取得了许多重要的进展,为改善患者的预后提供了新的希望。
一、脑出血的发病机制研究脑出血的发病机制复杂,涉及多种因素的相互作用。
目前认为,高血压是导致脑出血最常见的危险因素,长期高血压会导致脑小动脉壁发生玻璃样变性和纤维素样坏死,使血管壁变薄、脆性增加,在血压剧烈波动时容易破裂出血。
此外,脑淀粉样血管病、动脉瘤、动静脉畸形、抗凝或溶栓治疗等也可能导致脑出血的发生。
近年来,炎症反应在脑出血发病中的作用受到了广泛关注。
研究发现,脑出血后血肿周围会出现炎症细胞浸润和炎症因子释放,如白细胞介素-1β、肿瘤坏死因子α等,这些炎症反应会加重脑组织损伤。
同时,氧化应激、细胞凋亡、血脑屏障破坏等也在脑出血的病理生理过程中发挥着重要作用。
二、脑出血的诊断技术进展早期准确的诊断对于脑出血的治疗和预后至关重要。
传统的诊断方法主要依靠头颅 CT 检查,能够快速明确出血的部位、范围和出血量。
随着影像学技术的不断发展,磁共振成像(MRI)在脑出血的诊断中也发挥着越来越重要的作用。
特别是磁敏感加权成像(SWI)技术,能够更敏感地检测出微量出血和微出血灶,对于评估脑出血的病因和预后具有重要意义。
此外,一些新的生物标志物也被发现有助于脑出血的诊断和预后判断。
例如,血清神经元特异性烯醇化酶(NSE)、S100B 蛋白等在脑出血后会明显升高,其水平与脑损伤的严重程度和预后密切相关。
三、脑出血的治疗进展1、内科治疗血压管理:控制血压是脑出血内科治疗的关键。
目前认为,对于收缩压在 150 220 mmHg 之间且无急性降压禁忌证的患者,将收缩压快速降至 140 mmHg 是安全有效的。
但对于收缩压大于 220 mmHg 的患者,应谨慎降压,避免血压下降过快导致脑灌注不足。
重型颅脑损伤患者发生脑积水现状及相关危险因素调查分析摘要目的分析重型颅脑损伤患者发生脑积水的现状及相关危险因素。
方法回顾性分析2017年5月至2019年4月间于本院神经外科接受治疗的重型颅脑损伤患者187例,依据患者是否发生脑积水分为脑积水组31例、对照组156例;对两组患者一般资料及手术和病理资料。
结果:187例患者中有31例出现外伤性脑积水,发生率16.6%,均为正常颅压性脑积水,其中慢性脑积水患者28例(90.3%),急性脑积水患者3例(9.7%)。
两组患者年龄、去骨瓣减压术、硬膜下积液、脑室出血及创伤性蛛网膜下腔出血对比,差异有统计学意义(P<0.05);性别及硬膜外血肿对比差异无统计学意义(P>0.05)。
年龄、去骨瓣减压术、硬膜下积液、脑室出血及创伤性蛛网膜下腔出血为患者发生创伤性脑积水的独立危险因素(P<0.05)。
结论:重型颅脑损伤患者脑积水发生率较高,多为正常颅压性脑积水和慢性脑积水;年龄、脑积水组去骨瓣减压术、硬膜下积液、脑室出血及创伤性蛛网膜下腔出血是发生脑积水的相关危险因素。
关键词:重型颅脑损伤;脑积水;硬膜下积液;创伤性蛛网膜下腔出血Investigation and analysis of hydrocephalus status and related risk factors in patients with severe head injuryAbstract Objective To analyze the current status of brain hydrops and related risk factors in patients with severe head injury. Methods A retrospective analysis of 187 patients with severe craniocerebral injury who underwent neurosurgery in our hospital from May 2017 to April 2019was performed in 31 patients with hydrocephalus and 156 patients in the control group. The general data and surgical and pathological data of the patients in the hydrocephalus group and the control group were compared.Results Traumatic hydrocephalus occurred in31 of 187 patients, with an incidence of 16.6%, all of which were normal intracranial hydrocephalus. Among them, 28 patients (90.3%) had chronic hydrocephalus and 3 patients (9.7%) had acute hydrocephalus. There were significant differences between the two groups in age, decompressive craniectomy, subdural effusion, intraventricular hemorrhage and traumatic subarachnoid hemorrhage (P<0.05). There was no statistical difference in gender and epidural hematoma. Academic significance (P>0.05). Age, decompressive craniectomy, subdural effusion, intraventricular hemorrhage, and traumatic subarachnoid hemorrhage are independent risk factors for traumatic hydrocephalus in patients (P<0.05).Conclusion The incidence of hydrocephalus complications in patients with severe craniocerebral injury is high, mostly normal intracranial hydrocephalus and chronic hydrocephalus. Age, hydrocephalus decompressive decompression, subdural effusion, intraventricular hemorrhage and traumatic subarachnoid hemorrhage are risk factors for hydrocephalusKeywords:severe craniocerebral injury; hydrocephalus; subdural effusion; traumatic subarachnoid hemorrhage创伤性颅脑损伤是因头部遭受突然暴力冲击或震动引起的一种常见神经外科疾病,致死、致残率较高,而重型颅脑损伤的临床治疗更是医护人员面临的重点和难点[1-2]。
临床医药文献杂志Journal of Clinical Medical 2019 年第 6 卷第 13 期2019 Vol.6 No.13
198
脑室出血后脑积水的形成因素进展分析
王刚
(广西壮族自治区合浦县人民医院神经外科,广西北海 536100)
【摘要】脑积水主要是因颅脑疾病导致分泌大量的脑脊液和(或)吸收、循环障碍,使颅内增加了过多的脑脊液,形成蛛网膜下腔增扩和(或)脑室系统增扩的一种情况。
当前已有大量研究证实脑室出血(IVH)是引发脑积水的独立危险因素。
脑积水患者的认知功能会有所下降,生活质量严重降低,造成患者家庭乃至社会的经济负担。
现对IVH后脑积水形成因素进展进行如下分析。
【关键词】脑室出血;脑积水;形成因素
【中图分类号】R743.34 【文献标识码】A 【文章编号】ISSN.2095-8242.2019.13.198.01
脑积水是临床的一种常见病症,有相关统计指出自发性脑出血患者中有超出50%合并有IVH,其中又有35%的患者出现IVH后脑积水。
发展至今,尚未明确脑出血后慢性脑积水的形成机制,因此早期防治效果也并不理想。
很多研究学者从脑积水的形成原因、分子水平和基因水平出发展开研究,并取得了一定进展。
1 血红蛋白和铁离子
在ICH与IVH形成的数天之内,患者血液中的红细胞发生列解,大部分的铁离子与血红蛋白开始释放,且这两种物质对脑出血进展有重要作用。
相关研究显示,将血红蛋白直接注入脑室,能够使LCN2(脂质运载蛋白2)表达上升,且对小鼠应用LCN2基因敲除引发的脑室扩张发生率较低,由此可见LNC2参加血红蛋白的调节,对脑出血后脑积水的治疗可作为治疗的靶点[1]。
此类研究也正是了IVH后脑积水形成受血红蛋白影响。
将自体血注射至SD大鼠脑室中,SD大鼠侧脑室发生了扩张,且脑室周围沉淀了更多的铁离子,HO-1与含铁蛋白表达水平上升。
有研究在SD大鼠侧脑室注入了三氯化铁溶液200 μL,脑积水模型成功建成,同时发现1 d之中铁离子就可引发急性脑室扩张,并形成脑积水,进一步进行去铁敏注射可使脑积水症状明显改善。
上述一系列研究体现了铁离子对IVH造成脑积水有一定影响。
2 蛛网膜下腔纤维化
2004年Cherian S等提出脑出血后蛛网膜颗粒慢性纤维化是影响脑脊液正常循环吸收并发慢性脑积水的一项重要机制,该理论在后期也受到广大学者认可。
但是蛛网膜下腔以及蛛网膜慢性纤维化主要是根据尸检和病理检查而提出,在对于一些实验研究来说尚存在很多矛盾。
从猪IVH分析,采取脑室注水进行脑室内压变化曲线观察,判断脑脊液的吸收阻力,结果显示出血后7 d已经吸收完全脑室内积血,CSF环动力学指标趋于正常值,但仍存在严重的脑积水。
同样大鼠的IVH模型的CSF循环阻力不同于脑积水程度的现象也存在,因此对脑积水现象与CSF吸收障碍间的关系并不能确定。
当前针对蛛网膜下腔纤维化和脑积水产生机制的关系仍存在疑问。
3 炎 症
相关研究提出,早产新生儿脑性瘫痪的主要致病因素就是炎症。
对新生儿胚层出血后脑积水患儿进行尸检显示,受炎症影响形成疤痕组织可促使脑积水循环通路形成,脑脊液吸收部位蛛网膜颗粒无法正常吸收,因此将其作为可能影响脑积水形成的重要机制。
出血后TGF-β1(转化生长因子)通过血小板释放,有利于顺利合成细胞外机制蛋白,蛛网膜下腔出现纤维化,使脑脊液循环流动遭受破坏,进而引发脑积水。
研究指出,对于脑积水因蛛网膜下腔出血所致的患者中,TGF-β1处于正常表达水平值,对新生儿IVH后脑积水患者的脑脊液进行分析,其TGF-β1为高表达状态。
上述这些研究结果说明,脑积水的形成过程可能与脑出血后炎症有一定相关性[2]。
4 纤 毛
随着MRI与CT等临床诊疗技术的发展与应用,有利于脑出血尽早发现,并实施手术治疗。
即便如此,但是脑积水仍具有较高的发生率,这也使得研究人员对脑积水的形成机制产生了新的想法。
纤毛通过细胞微管为主的方式在细胞表面突出的一种结构,广泛分布于人体内,可以说各类型细胞表面均有所存在。
从当前基因信息学研究来看,纤毛与机体中有超出1000中蛋白存在。
纤毛自身具有普遍性和复杂性特点,对人体有重要作用。
如果存在纤毛缺陷或缺失,将会引发早期发育异常,长短不一的纤毛布满脑室系统,纤毛运动在一定程度上影响着脑脊液的运动,脑积水、脑水肿以及脑发育异常与纤毛异常有一定关系,但是因其位置特殊,相关研究报道并不多。
有项研究指出,纤毛功能障碍会造成脉络丛功能与室管膜功能障碍,由此而引发脑积水。
另有一项研究在脑室壁上滴加3%的双氧水,结果显示脑室纤毛由30~40 HZ的摆动频率急速降低为0 HZ,通过电子显微镜观察发现脑室纤毛存在严重损伤和缺失。
由此我们可以考虑,脑出血后血细胞代谢所产生的各种高氧化物对于脑室壁纤毛可能有一定影响。
5 结束语
脑积水具有极高的致残率和致死率,严重降低了患者生活质量,加强对其形成机制进行研究,深入开展各方面探索,探寻全新的脑积水预防与治疗方案,为广大患者制造福音。
参考文献
[1] 邬迎喜,贺世明,陆丹,等.脑室出血合并脑积水行脑室外引流
高危因素的临床分析[J].现代生物医学进展,2017,17(16):3064-3067.
[2] 万晓强,郑念东,卫正洪,等.动脉瘤性蛛网膜下腔出血并发慢性
脑积水的危险因素研究[J].卒中与神经疾病,2017,24(4):345-347.
本文编辑:吴卫。