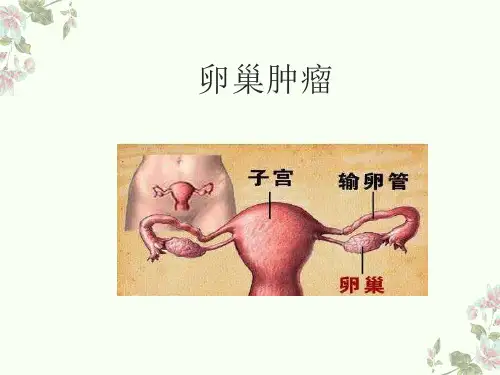
卵巢上皮性肿瘤
- 格式:doc
- 大小:29.00 KB
- 文档页数:5

什么是粘液性肿瘤
粘液性囊腺瘤是一种常见的上皮性肿瘤,主要来源于卵巢表面上皮,多发生在30-50岁的女性。
如果不及时治疗,可能
会导致病变,影响身体健康。
以下将介绍粘液性囊腺瘤的病理变化。
良性粘液性囊腺瘤的囊性肿块大小不一,一般直径为15-30cm,甚至50cm以上,表面光滑,内含浓稠粘液。
囊内壁光滑,很少有。
镜下上皮为单层高柱状粘液上皮,胞浆含清亮粘液,核位于基底部。
间质为纤维结缔组织。
胞浆含大量粘液。
交界性粘液性囊腺瘤是一种低度恶性癌,形态结构介于良、恶性粘液性囊腺瘤之间。
肉眼观与良性粘液性囊腺瘤无明显区别,但半数病例囊内壁可见和包膜增厚,或为简单分支,但多为生长活跃有复杂纤细分支的。
镜下,上皮高柱状,增生成
2-3层,并失去极向,有轻或中度异型性,核分裂像可见。
间
质少,但无间质浸润。
粘液性囊腺癌大部分患者年龄在40-60岁。
病理变化与交界性粘液性囊腺瘤相似,但恶性程度更高。
治疗需及早进行。
良性及交界性粘液性囊腺瘤偶尔可自行穿破,使粘液性上皮种植在腹膜上继续生长并分泌粘液,形成腹膜假粘液瘤。
预防疾病常识分享,对您有帮助可购买打赏。

卵巢上皮性肿瘤的临床治疗体会发表时间:2012-08-14T17:52:59.420Z 来源:《中外健康文摘》2012年第19期供稿作者:王冉[导读] 二线化疗主要用于复发和难治性卵巢癌。
选择化疗方案前应了解一线化疗用什么药物及药物累积量王冉(黑龙江省齐齐哈尔滨市公安医院161000)【中图分类号】R737.31【文献标识码】A【文章编号】1672-5085(2012)19-0150-02 卵巢上皮性肿瘤为最常见的卵巢肿瘤,多见于中老年妇女,很少发生在青春期前和婴幼儿。
卵巢上皮性肿瘤分为良性、交界性和恶性。
交界性肿瘤是指上皮细胞增生活跃及核异型,核分裂相增加,表现为上皮细胞层次增加,但无间质浸润,是一种低度潜在恶性肿瘤,生长缓慢,转移率低,复发迟。
卵巢上皮性癌发展迅速,不易早期诊断,治疗困难,死亡率高。
1 良性肿瘤若卵巢肿块直径小于5cm,疑为卵巢瘤样病变,可作短期观察。
一经确诊为卵巢良性肿瘤,应手术治疗。
根据患者年龄、生育要求及对侧卵巢情况决定手术范围。
年轻、单侧良性肿瘤应行患侧卵巢囊肿剥出或卵巢切除术,尽可能保留正常卵巢组织和对侧正常卵巢;即使双侧良性囊肿,也应争取行囊肿剥出术,保留正常卵巢组织。
围绝经期妇女可行单侧附件切除或子宫及双侧附件切除术。
术中剖开肿瘤肉眼观察区分良、恶性,必要时作冰冻切片组织学检查明确性质,确定手术范围。
若肿瘤大或可疑恶性,尽可能完整取出肿瘤,防止囊液流出及瘤细胞种植于腹腔。
巨大囊肿可穿刺放液,待体积缩小后取出,穿刺前须保护穿刺周围组织,以防囊液外溢,放液速度应缓慢,以免腹压骤降发生休克。
2 恶性肿瘤治疗原则是手术为主,辅以化疗、放疗及其他综合治疗。
(1)手术:是治疗卵巢上皮癌的主要手段。
应根据术中探查及冰冻病理检查结果,决定手术范围。
卵巢上皮癌第一次手术彻底性与预后密切相关。
早期(FIGOI-Ⅱ期)卵巢上皮癌行应全面确定分期的手术,包括:留取腹水或腹腔冲洗液进行细胞学检查;全面探查盆、腹腔,对可疑病灶及易发生转移部位多处取材作组织学检查;全子宫和双附件切除(卵巢动静脉高位结扎);盆腔及腹主动脉旁淋巴结清除;大网膜和阑尾切除。

2024上皮性卵巢癌规范化维持治疗专家共识要点解读(全文)遵循专家共识,实施规范化维持治疗。
卵巢癌是常见的女性生殖系统恶性肿瘤之一,发病率居女性生殖系统肿瘤第三位,病死率居首位。
2020年,中国每年新发病例约5.5万例,且逐年增加,死亡病例约3.8万例[1]。
由于缺乏有效的筛查手段,且早期患者症状隐匿,患者就诊时多为晚期,预后不佳,中国卵巢癌患者5年生存率仅约38.9%[2]O近年来,随着抗血管生成药物、聚腺昔核糖聚合酶抑制剂(PARP抑制剂)的出现及多项维持治疗研究结果的公布与更新,卵巢癌患者的生存期及生活质量显著提升,也逐步改变了卵巢癌的临床治疗策略。
鉴于维持治疗时间较长,用药不仅要考虑疗效,也要注重患者的安全性、耐受性,药物之间的相互作用等,才能为卵巢癌患者带来整体获益。
为贯彻落实《关于加强医疗机构药事管理促进合理用药的意见》,对上皮性卵巢癌的维持治疗药物最新进展、相互作用、代谢途径和不良反应等进行了归纳总结,为临床该类药物处方和医嘱提供参考。
2022年,广东省药学会发布《上皮性卵巢癌规范化维持治疗专家共识》[3](后称《共识》)本期内容,特别整理解读《共识》中一线维持治疗部分总结整理,以飨读者。
卵巢癌常见病理类型及基因改变上皮性卵巢癌的早期症状常不明显,约2/3的卵巢上皮性癌患者诊断时已是晚期,最常见的是高级别浆液性癌。
约50%的上皮性卵巢癌存在同源重组修复缺陷(HRD),同源重组修复(HRR)通路相关的基因突变是导致HRD的主要原因,卵巢癌中常见的HRR突变有:BRCA1、BRCA2、ATM、BARD1等,其中BRCA1/2突变占14%〜15%,在高级别浆液性卵巢癌中BRCA1/2突变更加常见,约22.6%存在胚系BRCA1/2突变,约6%-7%存在体细胞BRCA1/2突变,BRCA1的突变频率高于BRCA2o上皮性卵巢癌的一线维持治疗初始治疗原则是以手术为主,部分I期以及全部II-IV期上皮性卵巢癌患者术后需接受术后辅助治疗。


卵巢肿瘤分类有哪些
卵巢肿瘤可有多种分类,所以我们也需要通过这些分类进行了解治疗,科学地解决这些疾病降低它产生的危害,常见的表现有上皮性肿瘤,还有生殖细胞肿瘤以及继发性肿瘤。
卵巢囊肿占妇科肿瘤的第三位,良性卵巢肿瘤大多发生在20-44岁,恶性卵巢肿瘤发生在40-50岁,幼女也可患卵巢肿瘤,常为恶性,而绝经后期患肿瘤也多为恶性卵巢肿瘤的种类繁多。
1973年世界卫生组织(WHO)按照组织发生学起源制定了国际统一的卵巢肿瘤分类方法,将肿瘤分为九大类,依次为:1、普通“上皮性”肿瘤;2、性索间质肿瘤;3、脂质(类脂质)肿瘤;
4、生殖细胞肿瘤;
5、性腺母细胞瘤;
6、非卵巢特异性软组织肿瘤;
7、未分类肿瘤;
8、继发性(转移性)肿瘤;
9、瘤样病变。
其中最常见的有以下几种:
(一)上皮性肿瘤。
最常见,占卵巢肿瘤的50~70%,其中以浆液性肿瘤最多见,其次为粘液性肿瘤。
以其组织学及细胞学特点,它们各有良性、交界性(低度潜在恶性瘤)及恶性之分。
上皮腺瘤占卵巢恶性肿瘤的90%。
(二)生殖细胞肿瘤。
来源于胚胎时期的生殖细胞,占卵巢肿瘤约25%,在生殖细胞肿瘤中,良性有成熟型囊性畸胎瘤(皮样囊肿),恶性有内胚囊瘤、未成熟畸胎瘤及无性细胞瘤等。
(三)性索间质肿瘤。
占卵巢肿瘤的6%,主要有颗粒细胞瘤、卵泡膜细胞瘤及纤维瘤。
(四)继发性(转移性)肿瘤约占1~9%,最常见为来自胃肠道的转移癌,镜下可见印戒细胞,又称库肯勃氏瘤。

卵巢癌的预后卵巢恶性肿瘤是女性生殖系统常见的恶性肿瘤之一。
由于卵巢位于盆腔深部,早期病变不易发现,一旦出现症状多属晚期。
随着紫杉醇的问世及铂类联合应用,卵巢上皮性癌5年生存率以达40%,但是其死亡率仍居妇科恶性肿瘤首位。
其主要原因是70%的卵巢上皮癌患者在就诊时已为晚期,而治疗后70%的患者将会复发。
我们将从以下几点为大家简单的介绍一下几种常见的不同组织学类型的卵巢的预后。
1.卵巢交界性肿瘤或低度潜在恶性肿瘤卵巢交界性肿瘤占卵巢上皮性肿瘤的9-16%。
患者发病年龄较轻,平均34-44岁,易发生于生育年龄的妇女;常为早期,I-II期患者占80%;肿瘤恶性程度较低,缺乏可确认的间质浸润;对化疗不敏感;晚期复发多见,复发多仍为卵巢交界性肿瘤。
2.上皮性卵巢癌1)早期卵巢上皮性癌早期卵巢上皮性癌(FIGO I/II期卵巢癌)最基本、最重要的治疗手段就是全面分期手术。
低危组包括所有FIGO IA和IB期肿瘤分化好的患者,预后良好,90%以上患者可长期无瘤存活。
高危组包括所有IA和IB中低分化的患者,以及IC期和所有卵巢透明细胞癌患者,预后不良。
约30-40%有高危因素的患者有复发的危险,25-30%患者在首次手术后5年内死亡。
2)晚期卵巢上皮性癌晚期卵巢上皮性癌影响预后的因素如下:(1)年龄:年轻=<50岁者,预后较好;(2)期别:是主要影响预后的因素,期别越晚,预后越差;(3)病理分级:高中低分化的5年生存率分别为59%、25%、7%左右;(4)初次手术肿瘤切除的彻底性,或残留肿瘤体积大小:残留愈大,预后愈差;(5)肿瘤组织类型:浆液性癌、透明细胞癌较粘液性癌及子宫内膜样癌,预后更差;(6)腹膜后淋巴结转移阳性,预后差;(7)肿瘤细胞减灭术后4周的血清CA125水平下降不满意(不及术前的50%)或术后2个月未降至正常,预后差。
3)复发性卵巢上皮癌卵巢癌复发的迹象和证据:CA125升高,出现胸腹水,体检发现肿块;影像学检查发现肿块;不明原因肠梗阻。

卵巢肿瘤的治疗原则摘要】卵巢肿瘤是指发生于卵巢上的肿瘤。
它是女性生殖器常见肿瘤之一。
卵巢恶性肿瘤还是妇科恶性肿瘤中死亡率最高的肿瘤。
虽然近年来无论在卵巢恶性肿瘤的基础研究还是临床诊治方面均取得很大的进展,但遗憾的是其5年生存率仍提高不明显,徘徊在30%。
【关键词】卵巢肿瘤分类治疗(一)卵巢上皮性肿瘤1.良性肿瘤若卵巢囊肿直径<5cm,疑卵巢瘤样病变,可短期观察。
卵巢良性肿瘤一经确诊,应手术治疗。
根据病人年龄、生育要求及对侧卵巢情况决定手术范围。
年轻、单侧肿瘤病人应行患侧肿瘤剥除术或卵巢切除术,尽可能保留正常卵巢组织和对侧正常卵巢;即使是双侧良性肿瘤,也应争取行肿瘤剥除术,保留正常卵巢组织。
围绝经期妇女可行单侧附件切除或子宫及双附件切除术。
术中剖视肿瘤区分良、恶性,同时行冷冻切片检查明确肿瘤性质,确定手术范围。
2.交界性肿瘤根据肿瘤分期采用不同的治疗。
(1)早期(包括工期和Ⅱ期)行全子宫和双附件切除术。
年轻、希望保留生育功能及卵巢功能的工期病人可考虑行患侧附件切除术或卵巢囊肿剥除术,术后不必加用化疗或放疗。
(2)晚期(包括Ⅲ期和Ⅳ期)治疗方法同晚期卵巢癌。
3.恶性肿瘤治疗原则以手术和化疗为主,辅助以放疗和其他综合治疗。
(1)手术:早期卵巢上皮性癌应行全面分期手术。
手术起关键性作用,尤其是首次手术更为重要。
一旦疑为恶性肿瘤,应尽早剖腹探查。
先吸取腹水或腹腔冲洗液做细胞学检查,然后全面探查盆、腹腔,包括横膈、肝、脾、消化道、腹膜后各组淋巴结及内生殖器等。
对可疑病灶及易发生转移部位应多点活检。
根据探查结果,决定肿瘤分期及手术范围。
对晚期病例应放弃以往仅做剖腹探查及取活组织检查的做法,尽量争取手术治疗。
(2)化学药物治疗:为主要的辅助治疗。
卵巢上皮性癌对化疗较为敏感,即使已广泛转移,化疗也能取得一定疗效。
既可用于预防复发,也可用于手术未能全部切除者,病人可获得暂时缓解,甚至长期存活。
对无法施行手术的晚期病人,化疗可使肿瘤缩小,为手术创造条件。

病理学:卵巢肿瘤2014 年第164 题病理学X 型题良性畸胎瘤可以出现的组织有A. 脑组织B. 皮肤及其附属器C. 甲状腺组织D. 软骨组织题目解析畸胎瘤是来源于生殖细胞的肿瘤,具有向体细胞分化的潜能,大多数肿瘤含有至少两个胚层或三个胚层的组织成分。
本题可参考《病理学》人卫8 版教材P298。
本题答案ABCD考点讲解【2017 年大纲病理学(十二)生殖系统疾病8. 卵巢浆液性肿瘤、黏液性肿瘤的病理变化,性索间质性肿瘤、生殖细胞肿瘤的常见类型及其病理变化。
】本题的音频讲解点击这里哦当前浏览器不支持播放音乐或语音,请在微信或其他浏览器中播放13:24 卵巢肿瘤来自医学生考研一、卵巢上皮性肿瘤卵巢上皮肿瘤是最常见的卵巢肿瘤,占所有肿瘤的90%,绝大多数上皮肿瘤来源于覆盖在卵巢表面的腹膜间皮细胞,由胚胎时期覆盖在生殖嵴表面的体腔上皮转化而来。
依据上皮类型可分为浆液性、黏液性和子宫内膜样。
1. 浆液性肿瘤(1)浆液性囊腺瘤是卵巢最常见的肿瘤,其中浆液性囊腺癌占全部卵巢癌的1/3。
(2)病理变化肉眼观:典型的浆液性囊腺瘤由单个或多个纤维分隔的囊腔组成,囊内含有清凉的液体;良性瘤囊内壁光滑,一般无囊壁的上皮性增厚和乳头状突起,交界性囊腺瘤可见较多的乳头,大量实质性组织和乳头在肿瘤中出现时应怀疑为癌。
镜下:良性瘤囊腔由单层立方或矮柱状上皮覆盖,具有纤毛,与输卵管上皮相似,具有乳头状结构形成,无异型性;交界瘤上皮细胞层次增加,达两至三层,乳头增多,细胞异型,核分裂象增加;囊腺癌除细胞层次增加超过三层外,最主要的特征是伴有明显的癌细胞破坏性间质浸润,乳头分支多而复杂,呈树枝状分布,或呈未分化特点,常可见砂砾体。
2. 卵巢黏液性肿瘤(1)黏液性肿瘤较浆液性肿瘤少见,占所有卵巢肿瘤的25%,其中80% 是良性,双侧发生较少见。
黏液性囊腺癌的预后一般好于浆液性囊腺癌。
(2)病理变化肉眼观:肿瘤表面光滑,由多个大小不一的囊腔组成,腔内充满富含糖蛋白的粘稠液体,较少形成乳头。

卵巢上皮性肿瘤的病理及分类
卵巢上皮性肿瘤是一种常见的卵巢肿瘤,对女性的健康威胁极大。
此类肿瘤可以分为良性、交界性和恶性,其中良性浆液性囊腺瘤是最常见的一种。
此类肿瘤多发生于20-40岁的女性,多数为单侧,但也有约20%的可能性是双侧的。
交界性浆液性囊腺瘤是一种低度恶性潜能肿瘤,虽然细胞增生活跃,但无间质浸润,预后比浸润癌为好。
恶性浆液性囊腺瘤约占浆液性肿瘤的30%,为卵巢恶性肿瘤中最常见的类型,多发生于40-60岁的女性,约半数为双侧性。
粘液性囊腺瘤是另一种常见的卵巢上皮性肿瘤,多发生于30-50岁的女性,多数为单侧,很少为双侧。
交界性粘液性囊腺瘤也是一种低度恶性癌,形态结构介于良、恶性粘液性囊腺瘤之间,五年存活率为95%-98%。
卵巢上皮性肿瘤来源于卵巢表面的生发上皮,具有分化为各种苗勒上皮的潜能,向输卵管上皮分化,形成浆液性肿瘤;向宫颈黏膜分化,形成黏液性肿瘤;向子宫内膜分化,形成子宫内膜样肿瘤。
此类肿瘤多见于中老年妇女,很少发生在青春
期前和婴幼儿。
治疗方案因患者的具体情况而异,需要结合患者的年龄、病理类型、病程等因素进行个体化治疗。
女性朋友在日常生活中,应该注意保护卵巢,避免不孕、初潮早等危险因素。
上皮间充质转化在上皮性卵巢肿瘤侵袭和转移中的作用郭融【摘要】卵巢恶性肿瘤是常见的女性生殖系统三大恶性肿瘤之一,大多数起源于卵巢表面上皮.其中上皮性卵巢癌(epithelial ovarian carcinoma,EOC)是死亡率最高的妇科恶性肿瘤.上皮间充质转化(epithelial to mesenchymal transition,EMT)是胚胎发育过程中的基本现象.近年研究发现,EMT不仅参与胚胎形成、组织的再生和修复,而且与上皮细胞性肿瘤的恶性进展也存在重要的联系.EMT的形成机制和进展的相关研究对于上皮性肿瘤的防治有重要意义,因此关于EMT在上皮性肿瘤形成和侵袭过程中的机制研究受到越来越多的关注.综述上皮性卵巢癌中EMT形成机制及其与卵巢上皮性肿瘤微环境和上皮性卵巢肿瘤相关信号通路的关系.%Ovarian malignant cancer is the third most common gynecologic cancer. Most ovarian cancers are classified as "epithelia"and were believed to arise from the surfaceof the ovary. The epithelial to mesenchymal transition is generally considered to be a critical progress in embryogenesis and organ development. Recent researches demonstrated that epithelial to mesenchymal transition was essential to not only for embryogenesis but also for tissue regeneration and wound healing. However, epithelial to mesenchymal transition has a more sinister role in epithelial ovary tumor progression and metastasis. Considerable attention has centred around the mechanistic investigation of epithelial to mesenchymal transition in the epithelial ovary tumor progression and metastasis. In this review,we summarize microenvironment.nurcroRNAs and major signaling pathwaysthat participate in the epithelial-mesenchymal transitions during both development and tumor metastasis.【期刊名称】《国际妇产科学杂志》【年(卷),期】2012(039)001【总页数】5页(P52-56)【关键词】上皮间充质转化;卵巢上皮性肿瘤;卵巢表面上皮细胞;Wnt信号通路【作者】郭融【作者单位】200001 上海交通大学医学院附属仁济医院妇产科【正文语种】中文卵巢恶性肿瘤是常见的女性生殖系统三大恶性肿瘤之一,占原发性卵巢肿瘤的50%~70%,上皮性卵巢癌(epithelial ovarian carcinoma,EOC)是卵巢恶性肿瘤最常见的组织类型,是女性生殖系统肿瘤疾病中死亡率最高的恶性肿瘤[1]。
医诊通肿瘤卵巢上皮性癌的发生率居女性生殖系统恶性肿瘤的第三位,其致死率一直高居妇科肿瘤的首位。
近年来虽然肿瘤灭活技术有了改进和发展,但患者的预后依然没有突破性进展,这与人们长期以来对卵巢上皮性癌的定义及发生机制认识不清密切相关。
主要来源于上皮的卵巢肿瘤有浆液性肿瘤、卵巢子宫内膜样肿瘤、透明细胞肿瘤、Brenner肿瘤、黏液性肿瘤,下面分别介绍一下上皮来源肿瘤的类型及预后相关的一些知识。
什么是上皮源性肿瘤上皮源性肿瘤是一种常见的卵巢肿瘤,其发病率在卵巢肿瘤中居于首位。
上皮源性肿瘤是指起源于卵巢表面上皮组织的肿瘤,主要分为良性、恶性和交界性三类。
良性肿瘤细胞不具有侵袭性,生长缓慢,对周围组织不会形成侵犯;恶性肿瘤是指肿瘤细胞具有侵袭性,可以通过血管和淋巴管向周围组织和器官转移;交界性肿瘤是介于良性和恶性之间的一种肿瘤类型。
浆液性肿瘤浆液性肿瘤是卵巢上皮肿瘤中最常见类型,占卵巢肿瘤的30%~40%,包括70%的良性、5%~10%的交界性、20%~25%的恶性。
良性浆液性肿瘤以50岁左右居多,双侧发生率10%~20%。
治疗可选择单纯肿瘤切除或一侧附件切除,预后好。
交界性浆液性肿瘤患者平均年龄30~50岁,通常无症状,少数因肿瘤破裂或扭转发生疼痛,预后良好,10年生存率达96%~100%,复发率约5.3%。
手术切除是交界性浆液性肿瘤最主要的治疗方式,术后一般无需化疗,可长期随访。
低级别浆液性癌平均年龄45岁,肿瘤起源于卵巢的良性肿瘤到交界性再到恶性的过程。
低级别浆液性癌是惰性过程,肿瘤局限在卵巢预后好,可采取单纯切除,5年生存率85%。
高级别浆液性癌是高度恶性肿瘤,占卵巢上皮癌的60%,患者平均年龄53岁,可见腹部包块、腹水,70%是双侧性。
高级别浆液性癌的起源是输卵管伞端上皮细胞,预后差,发现时大多是进展期,需要给予灭活并辅以化疗,术后残留肿瘤的大小是主要的预后因素,总体上中位生存期平均1.7年,5年生存率仅9%。
卵巢上皮性交界性肿瘤的特征与治疗卵巢上皮性交界性肿瘤是20世纪70年代初被提出的诊断名词,是不伴有间质浸润的具有恶性潜能的肿瘤,生物学行为介于良性与恶性之间。
上皮性交界性肿瘤包括浆液性、黏液性、子宫内膜样、浆黏液性、透明细胞交界性肿瘤和交界性Brenner瘤这6种病理类型。
随着上皮性交界性肿瘤的深入研究,对其发生发展有了深刻了解,在诊断与诊治层面也有了明显突破。
早期诊断、诊治措施以及预后始终是人们关注的焦点,为让大家明白上皮性交界性肿瘤有哪些重要问题,我们为大家做一个具体的研究,同时提出一些注意事项,供大家参考。
1交界性肿瘤特征1.1临床特征卵巢上皮性交界性肿瘤平均患病年龄约46岁,自15岁开始,55-59岁达到高峰,和卵巢癌相比,比卵巢癌年轻十岁,年发病率约4.5/10万人,5年和10年生存率分别约95%和90%。
卵巢上皮性肿瘤中良性占绝大部分,交界性肿瘤不到5%,其中浆液性和黏液性交界性肿瘤最常见,透明细胞交界性肿瘤和交界性Brenner瘤罕见。
患者最常见的临床表现是无症状的盆腔包块,肿瘤体积较大时可有腹痛、腹胀等。
肿瘤标志物CA125、CA199等对于鉴别良性、交界性和恶性卵巢肿瘤有一定的参考价值,但特异性较低,子宫肌瘤、子宫内膜异位症、炎性病变、妊娠期、排卵期、月经期等其他非恶性病变时也可升高。
37-55%的浆液性交界性肿瘤病例为双侧性,黏液性交界性肿瘤原发性为单侧,双侧发生要首先排除阑尾、胃肠道、胰腺胆道转移可能。
1.2病理组织学特征以往黏液性肿瘤分为胃肠型和子宫颈内膜型两大类,2014年版WHO将黏液性肿瘤(子宫颈内膜型)归为浆黏液性肿瘤,因为它的形态学和生物学行为上均类似于浆液性肿瘤,黏液性肿瘤仅指胃肠型。
黏液性交界性肿瘤缺乏间质浸润,细胞轻-中度异型,当局部或散在多灶出现重度细胞异型时,应诊断为黏液性交界性肿瘤伴上皮内癌,局限于卵巢的上皮内癌,预后很好,接近100%。
交界性肿瘤可以伴有微浸润和微浸润性癌,两者浸润灶最大径<5mm,不足以诊断为浆液性癌,这两者容易出现双侧卵巢受累、肿瘤外生性生长以及腹膜种植,但文献中病例数量不足,无法对其临床意义得出确切结论,也无证据表明采用随诊或其他治疗对其复发和生存有影响。
第二节卵巢上皮性肿瘤
卵巢上皮肿瘤是最常见的卵巢肿瘤,占原发性卵巢肿瘤50%-70%,占卵巢恶性肿瘤85%-90%。
多见于中老年妇女,很少发生在青春期前和婴幼儿。
肿瘤来源于卵巢表面的生发上皮,生发上皮来自原始体腔上皮,具有分化为各种瞄勒上皮的潜能,向输卵管上皮分化,形成浆液型肿瘤;向宫颈粘膜分化,形成粘液性肿瘤;向子宫内膜分化,形成子宫内膜样肿瘤。
卵巢上皮性肿瘤分为良性、交界性和恶性。
交界性肿瘤是一种低度恶性潜能肿瘤,上皮细胞增生活跃、细胞层次增加、核异型及核分裂象增加,但无间质浸润。
临床表现为生长缓慢、转移率低、复发迟。
【病因】
未产、不孕、初潮早、绝经迟等是卵巢癌的危险因素,多次妊娠、哺乳和口服避孕药是保护因素。
针对这些现象,有学者提出持续排卵的假说。
理论上,持续排卵使卵巢表面上皮不断损伤和修复,修复过程中卵巢表面上皮细胞可能发生突变,增加卵巢上皮包涵囊肿形成的机会,从而诱发卵巢癌。
5%-10%卵巢上皮肿癌有家族史或遗传史。
绝大多数遗传性卵巢癌和BRCAI基因突变有关,少数和13号染色体的BRCA2基因突变相关,与遗传性非息肉性结直肠癌综合症也有关。
【病理】
卵巢上皮肿瘤组织学类型主要有:
1、浆液型肿瘤
⑴浆液性囊腺瘤:约占卵巢良性肿瘤的25%。
多为单侧,球形,大小不等,表面光滑,
囊性,壁薄,囊内充满淡黄色清亮液体。
镜下见囊壁为纤维结缔组织,内衬单层柱状上皮。
⑵交界性浆液性囊腺瘤:占卵巢浆液性囊腺瘤的10%。
中等大小、多为双侧,较少在
囊内乳头状生长,多向囊外生长。
镜下见乳头分枝纤细而密,上皮复层不超过3层,细胞核轻度异型,核分类象<1/HP,无间质浸润,预后好。
⑶浆液性囊腺癌:占卵巢良性肿瘤的75%。
多为双侧,体积较大,囊实性。
结节状或分
叶状,灰白色,或有乳突状增生,切面为多房,腔内充满乳头,质脆,出血、坏死。
镜下见囊壁上皮明显增生,复层排列,一般在4-5层以上。
癌细胞为立方形或柱状,细胞异型明显,并向间质侵润。
2、粘液性肿瘤
⑴粘液性囊腺瘤:占卵巢良性性癌的20%,恶变率为5%-10%。
多为单侧,圆形或
卵圆形,体积较大,表面光滑、灰白色。
切面常为多房,囊腔内充满胶东样黏液,含粘蛋白和糖蛋白,囊内很少有乳头生长。
镜下见囊壁为纤维结缔组织、内衬单层柱状上皮;可见杯状细胞及嗜银细胞。
偶可自行破裂,瘤细胞种植在腹膜上继续生长并分泌黏液,在腹膜表面形成胶东样黏液团块,极似卵巢癌转移,癌细胞呈良性,分泌旺盛,很少见细胞异型和核分裂,多限于腹膜表面生长,一般不侵润脏器实质,称为腹膜粘液瘤。
⑵交界性粘液性囊腺瘤:一般较大,单侧较多,表面光滑,常为多房。
切面见囊壁增
厚,有实质区和乳头状形成,乳头细小、质软。
镜下见细胞轻度异型性,细胞核大、深染,有少量核分裂,增生上皮向腔内突出形成短粗乳头,上皮细胞不超过3层,无间质侵润。
⑶粘液性囊腺瘤:占卵巢上皮性癌20%。
多为单侧,瘤体较大,囊壁可见乳头或实质
区,切面为囊实性,囊液混浊或血性。
镜下见腺体密集,间质较少,上皮细胞超过3层,异型明显,并有间质侵润。
3、卵巢子宫内膜样肿瘤良性肿瘤,较少见。
多为单方,表面光滑,囊壁衬以单层柱状上
皮,似正常子宫内膜。
囊内被覆扁平上皮,间质内可有含铁血黄素的吞噬细胞。
交界性瘤很少见。
卵巢子宫内膜样癌占卵巢上皮性癌的2%,多为单侧,中等大,囊性或实性,有乳头生长,囊液多为血性。
镜下特点与子宫内膜癌极相似,多为高分化腺癌或腺棘皮癌,常并发子宫内膜癌,不易鉴别何者为原发。
组织学分G1、G2和G3级,组织学分及对预后的影响较组织学类型更重要,分级越高,预后越差。
【治疗】
首选手术治疗。
较小的卵巢良性肿瘤常采用腹腔镜手术,恶性肿瘤多采用剖腹手术。
1、良性肿瘤根据患者年龄、生育要求及对侧卵巢情况决定手术范围。
年轻、单侧良
性肿瘤应行肿瘤剥出或卵巢切除术,保留患侧正常卵巢组织和对侧正常卵巢;双侧良性肿瘤应行肿瘤剥除术。
绝经后期妇女应行子宫及双侧附件切除术。
术中切下肿瘤后应剖开肿瘤观察判断肿瘤良、恶性,必要时作冷冻切片组织学检查,明确性质以确定手术范围。
疑恶性肿瘤应尽可能完整取出,防治肿瘤被剥破、囊液流出,癌细胞种植于腹腔。
巨大良性肿瘤可穿刺放液,待体积缩小后取出,穿刺前须保护穿刺周围组织,以防止被囊液污染。
放液速度应缓慢,以免腹压骤降发生休克。
2、交界性肿瘤主要采用手术治疗。
参照卵巢癌手术方法进行全面的手术分期或肿瘤
细胞减灭术。
复发病例也应采取手术治疗。
年轻希望保留生育功能的Ⅰ期患者可保留正常的子宫和对侧卵巢。
化疗只适用于有残留病灶和复发患者。
3、恶性肿瘤
⑴手术治疗:是治疗卵巢上皮性癌的主要手段。
第一次手术的彻底性与预后密切
相关。
早期(FIGOⅠ、Ⅱ期)卵巢上皮性癌应行全面确定分期的手术,手术程序是:
经正中切口进入盆腹腔,留取腹水或腹腔冲洗液进行细胞学检查;全面探查盆、
腹腔,可对疑似病灶及易发生转移部位多处取材做组织学检查;全子宫和双附
件切除(卵巢动静脉高位结扎);尽可能切除所有明显的肿瘤病灶;大网膜、盆
腔及腹主动脉旁淋巴结切除。
经全面确定分期手术并符合下列条件者,可施行保留生育功能(保留子宫和对
侧附件)的手术:
①年轻,渴望生育
②ⅠA期
③细胞分化好(G1)
④对侧卵巢外观正常
⑤有随诊条件
亦有主张完成生育后视情况再行手术切除子宫及双侧附件。
晚期卵巢癌行肿瘤细胞减灭术,手术的主要目的是切除所有原发病灶,尽可能
切除所有转移灶,必要时可切除部分肠管、膀胱或脾脏等。
残余肿瘤直径越小
越好。
对于手术不能切除的患者,可先行1-2疗程先期化疗后在进行手术。
⑵化学药物治疗:卵巢上皮性癌对化疗较敏感,即使已有广泛转移也能取得一定疗效。
除经过全面准确的手术分期、G1的ⅠA期和ⅡB期患者不需化疗外,其他患者均需化疗。
术后化疗可杀灭残留病灶。
控制复发,以缓解症状、延长生存期化疗也可用于治疗复发。
暂无法施行手术的晚期患者,可先化疗使肿瘤缩小,为以后手术创造条件。
常用化疗药物有顺铂、卡铂。
紫杉醇、环磷酰胺、依托泊苷等。
近年来多采用铂类药物联合紫杉醇的化疗方案,早期患者常采用静脉化疗,3-6个疗程,疗程间隔4周。
晚期患
者可采用静脉腹腔联合化疗或静脉化疗,6-8疗程,化疗间隔3周。
老年患者可用卡铂或紫杉醇单药化疗。
复发和难治性卵巢癌根据患者对铂类药物是否敏感选择再次应用铂类药物或吉西他滨、脂质体阿霉素。
拓扑替康。
依托泊苷等。
表- 卵巢癌常用化疗方案
静脉化疗方案:
紫杉醇175mg/m^2,>3小时静滴,卡铂(AUC6),>1小时静滴
紫杉醇135mg/m^2,>3小时静滴,或顺铂75mg/m^2,>6小时静滴
多西紫杉醇75mg/m^2,>1小时静滴,卡铂(AUC5),>1小时静滴
顺铂50mg/m^2,静滴1次,环磷酰胺600mg/m^2,静滴1次
单药化疗(适用于老年患者):紫杉醇175mg/m^2,>3小时静滴,或卡铂(AUC5-6),>1小时静滴
静脉腹腔联合化疗方案:
紫杉醇135mg/m^2,>24小时静滴,第1日:顺铂50-100mg/m^2,第2日腹腔注射;紫杉醇60mg/m^2,第8日腹腔注射。
注:AUC指曲线下面积,根据患者的肌酐清除率计算卡铂剂量。
⑶放射治疗:外照射对于卵巢上皮性癌的治疗价值有限,可用于锁骨上和腹股沟淋巴结转移灶和部分紧靠盆壁的局限性病灶的局限治疗。
⑷其他治疗:免疫治疗和激素治疗正在研究中。