医学影像-肺寄生虫病
- 格式:pdf
- 大小:256.99 KB
- 文档页数:17

肺包虫CT诊断目的:探讨肺包虫病的CT影像特点,提高对该病CT诊断的认识。
方法:回顾我院2001~2009年内就诊患者7例,均行胸部X线正侧位投照,并行CT 扫描,且均经手术病理证实。
结果:肺包虫病CT表现为,可单发或多发囊性病灶,单发较多,5例为单发囊性病灶,2例为多发囊性病灶,病灶呈圆形或椭圆形,边缘清晰锐利,右肺较多见,囊内密度均匀一致,比较典型的征象为囊内子囊。
1例合并感染及囊壁钙化。
合并感染时内部密度可不均匀增高,外囊壁可见弧形或蛋壳状钙化,囊内可见无定形条片状钙化,并可见“新月征”、”双边征”、“水上荷花征”及“飘带征”。
结论:肺包虫在CT影像上的表现比较有特征性,能较好地显示病变及并发症,因此CT在肺包虫病的定性诊断中具有较高的价值。
标签:肺包虫病;CT;囊性病灶肺包虫病为细粒棘球绦虫幼虫(棘球蚴)在肺内寄生所致,是肺部较常见的寄生虫病,人畜共患疾病。
肺包虫的发生率仅次于肝脏,远比在肌肉、脾、肾、脑和骨骼等部位发生的几率高。
由感染至出现症状一般间隔3~4年,甚至可达一、二十年。
症状因囊肿的大小、数目、部位及有无并发症而不同,囊肿较小时,一般无明显症状,常经体检或因其他疾病检查时发现。
囊肿增大引起压迫或并发感染时,可有咳嗽、咳痰、胸痛、咯血等症状。
当囊肿巨大或位于肺门附近时,可致呼吸困难、吞咽困难及其他相关症状。
本病最多见于畜牧地区,在我国主要分布在甘肃、新疆、宁夏、青海、内蒙古、西藏等省区。
现将我院2001~2009有完整临床资料的7例患者的CT表现进行回顾性分析和讨论,以提高对该病CT诊断的认识。
1 资料与方法1.1 一般资料2001~2009年来我院就诊患者7例,其中,男5例,女2例,年龄17~59岁,均为蒙古族,并且有牛、羊等牲畜接触史,5例患者有临床症状,2例患者体检时发现。
棘球蚴皮内试验和补体结合试验均呈阳性。
1.2 临床表现早期单纯性囊肿或囊肿较小时一般不引起临床症状,长大到一定程度对周围组织有压迫的时候则可以有咳嗽、咳痰、胸痛和发热等表现,偶有咳血表现。

羊肺丝虫病的流行病学鉴别诊断与防治措施羊肺丝虫病是一种由羊肺丝虫寄生在羊肺部引起的寄生虫病。
该病在全球范围内都有分布,特别是在东亚、东南亚和非洲国家较为常见。
下面将介绍羊肺丝虫病的流行病学鉴别诊断与防治措施。
流行病学鉴别诊断:1. 临床症状:羊肺丝虫病的潜伏期一般为1-2年,临床症状包括慢性咳嗽、咳痰、胸痛、乏力、食欲减退等,严重时可导致肺功能减退、肺部感染和肺部出血等并发症。
2. 影像学检查:通过胸部X线片或CT扫描可以观察到肺部异常阴影,如肺部实变、结节、囊肿等。
3. 血液检查:检测患者血液中的丝虫抗原及相应抗体,以确认感染情况。
4. 镜检:通过肺组织切片的镜检可以观察到成虫或幼虫,从而确诊。
防治措施:1. 疫苗接种:对于高风险地区的人群,可以进行羊肺丝虫疫苗接种,以预防感染。
疫苗接种可以有效提高人体对羊肺丝虫的抵抗能力,减少感染的风险。
2. 预防感染源:羊肺丝虫病的主要传播途径是通过食用被感染的绵羊肺部组织而引起的。
预防感染源措施包括避免食用未经治疗的绵羊肺部组织和充分煮熟食用绵羊肉。
对于养殖场的绵羊,要做好定期检查和治疗,避免绵羊被感染。
3. 药物治疗:对于已经感染的患者,可以通过使用抗丝虫药物进行治疗。
常用的抗丝虫药物包括伊维菌素和阿苯达唑等,这些药物可以杀灭体内的成虫和幼虫,减轻症状。
4. 健康教育:通过加强公众对羊肺丝虫病的认识,宣传相关的防治知识,提高人们的防范意识。
尤其是对于居住在高风险地区的人群,要加强健康教育,教育他们如何预防感染,避免食用未经处理的绵羊肺部组织。
羊肺丝虫病的流行病学鉴别诊断与防治措施包括临床症状观察、影像学检查、血液检查和镜检等方法,通过综合分析这些结果可以确定是否感染。
防治措施包括疫苗接种、预防感染源、药物治疗和健康教育等,通过这些措施可以有效预防和治疗羊肺丝虫病。

1.根据本病人的症状,考虑产生病症的主要疾病是什么?诊断依据是什么?肺吸虫感染,其次是结核性胸膜炎。
浙江义乌地区是肺吸虫病流行区,因间歇性咳嗽1个月余伴右侧胸痛1周,加重3d为,于1996年5月2日急诊入院。
住院后发热1天、咳嗽气促胸痛,嗜酸性粒细胞增多。
6月初突然痰中带血丝、伴有盗汗,发现胸腔有胸水,施胸腔穿刺术,抽出淡黄色液体300ml,以上症状肺吸虫和结核性胸膜炎患者均可出现。
胸水涂片检出抗酸分枝杆菌,结核菌PCR检测阳性。
证明存在结核感染的可能。
2.本病例突然发现胸腔有积水,提示哪些疾病的可能性较大?胸腔积液为临床常见症状,其常见原因是结核,其次为肿瘤,少见的是寄生虫病。
肺吸虫和结核杆菌无可侵犯肺部,两者均可出现咳嗽、咳痰、咳血痰,侵犯胸壁,出现胸水。
3.本病患者从事的工作可以高度怀疑可能的是那种寄生虫病?间歇性咳嗽1个月余伴右侧胸痛,外周血嗜酸性粒细胞增多,均为肺吸虫病诊断依据。
病史显示从事血吸虫病、肺吸虫病流行病学调查及病原体分离工作20年;有食腌蟹、腌虾等习惯。
口服吡喹酮(25mg/kg, Tid 连服3天),病情缓解,体症消失而出院。
胸水涂片检出抗酸分枝杆菌,结核菌PCR检测阳性,结核性胸膜炎诊断也成立。
4.该病人住院半月出院,在疾病治疗上应还须注意什么问题?应继续观察,注意结核的彻底治疗(只口服异烟肼、乙胺丁醇并肌注链霉素半个月)1.此病例最终证实属于哪种寄生虫病?是怎样感染本病的?诊断为华支睾吸虫病,患者虽没有食生鱼的习惯,但其生平喜爱钓鱼和下河捕鱼,韶山地区又是华支吸虫流行区,淡水湖中鱼感染肝吸虫的机会较多,在钓鱼和捕鱼过程中都有可能手和嘴接触肝吸虫的囊蚴而被误食入造成感染。
2,为什么在粪便中查不到华支睾虫虫卵?有几种可能性?华支睾吸虫卵体积小,每日从粪便中排出的虫卵数相对较小,在粪检中漏检的可能性较大,同时检出率也与检查方法有关。
普通门诊检验中较多采用粪便直接涂片法最容易漏检,如采用粪便自然沉淀法,或十二指肠液引流后再离心取沉淀涂片检查,检出率较高,但一般患者都不易接受。





肺吸虫病影像近日,看到人民网的一篇报道,讲述的是一位23岁的云南姑娘小夏,3年前因低热、咳血就医,被误诊为结核病,一直抗结核治疗病情却没有好转,右肺上叶多发空洞并形成“隧道”样改变,最后确诊为肺吸虫病。
右肺上叶多发空洞,壁稍厚,并可见隧道样改变追问病史,小夏平时爱吃生螃蟹。
我想说,又是生吃食物惹的祸。
这让我想起了不久前朋友圈发的病例,也是云南一位女孩,她的脑子、全身肌肉,每个部位都长满了虫子,全身寄生虫的感染,囊虫病。
有密集恐惧症的请略过图像。
据说,她从10岁就开始吃生猪肉了。
这一切的都是生吃肉、海鲜等等造成的,病从口入。
很多寄生虫都寄生在食物中,人通过生吃这些食物,这些虫子直接的进入人体生长。
今天我们来讲讲开头病例讲的肺吸虫感染有哪些重要的影像学表现,来提高肺吸虫的诊断率,减少临床上的误诊。
肺吸虫病是一种在国内广泛分布的食源性寄生虫病,多侵及肺、腹腔、大脑等脏器,淡水蟹、蝲蛄是肺吸虫的中间宿主,人因生食含肺吸虫囊蚴的溪蟹或蝲蛄,囊蚴进入消化道发育成幼虫,在小肠中脱囊而出,穿越肠壁进入腹腔沿肝脏上行,穿过膈肌达胸腔,主要寄生在肺内或胸腔内。
卫氏并殖吸虫在肺内发育成虫并产卵,而斯氏并殖吸虫在人体内不能发育为成虫,以童虫阶段寄生于人体,其成虫主要寄生于果子狸、犬、猫、豹等哺乳动物,动物粪便内含大量虫卵,是主要的传染源。
肺吸虫童虫或成虫向上经纵膈、颈部疏松组织移行到脑内,引起肺吸虫脑病。
儿童肺吸虫脑病的发病率明显高于成人,尤其男童易接触蟹、蝲蛄等传染源,儿童颈部相对较短,颈部软组织相对疏松,肺吸虫极易进入颅内引起脑内感染。
肺吸虫脑病影像表现:病变常为幕上半球皮质和皮髓质交界区,累及单侧大脑,多为单发,少数为多发。
易受累脑叶为大脑中动脉分布区,即顶、颞、枕叶,基底节区、丘脑较少受累,原因可能为肺吸虫病沿颈内动脉向上爬行入脑,大脑中动脉是颈内动脉延续,且较粗大,所以沿大脑中动脉进入顶、颞、枕叶机会较大。
儿童肺吸虫脑病最常见影像学表现是脑出血,血肿位于大脑凸面皮质和皮髓质交界区,为肺吸虫在脑内穿行游走损伤脑组织导致血管破裂所致,因单一血肿与其他病因引起脑出血鉴别困难。

第三章病例分析——肺炎一、概念肺炎是指终末气道、肺泡腔及肺间质的炎症,病因以感染为最常见,其他尚有理化因子、免疫损伤,药物因素等。
病原体主要有细菌、病毒、真菌、寄生虫等。
当人体免疫力降低,呼吸道防御功能下降时,病原体可侵入下呼吸道,引起肺泡毛细血管充血、水肿,肺泡内纤维蛋白渗出和细胞浸润。
临床上出现发热、咳嗽、咳痰、气促、胸痛等症状,肺部可闻及固定的湿啰音,出现肺实变体征,胸片出现相应改变。
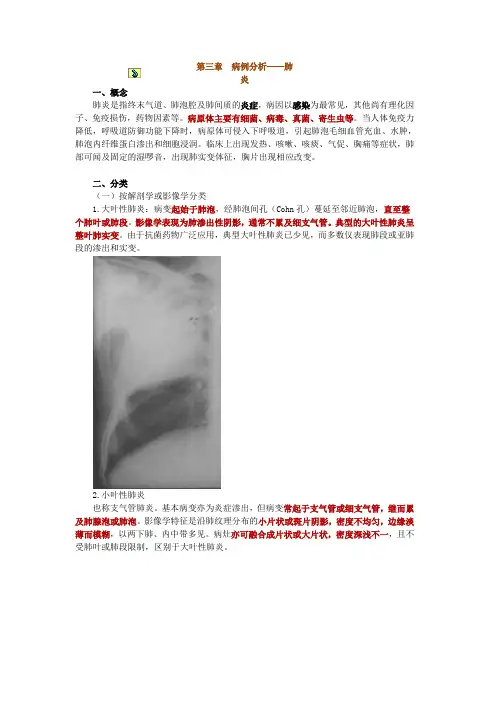
二、分类(一)按解剖学或影像学分类1.大叶性肺炎:病变起始于肺泡,经肺泡间孔(Cohn孔)蔓延至邻近肺泡,直至整个肺叶或肺段。
影像学表现为肺渗出性阴影,通常不累及细支气管。
典型的大叶性肺炎呈整叶肺实变。
由于抗菌药物广泛应用,典型大叶性肺炎已少见,而多数仅表现肺段或亚肺段的渗出和实变。
2.小叶性肺炎也称支气管肺炎。
基本病变亦为炎症渗出,但病变常起于支气管或细支气管,继而累及肺腺泡或肺泡。
影像学特征是沿肺纹理分布的小片状或斑片阴影,密度不均匀,边缘淡薄而模糊,以两下肺、内中带多见。
病灶亦可融合成片状或大片状,密度深浅不一,且不受肺叶或肺段限制,区别于大叶性肺炎。
3.间质性肺炎病变位于肺泡壁及其支持组织,影像学上表现为弥漫性不规则条索状及网织状阴影,其间可散布有密度增高的小点状阴影。
(二)按病原体分类1.细菌性肺炎常见细菌有肺炎链球菌、流感嗜血杆菌、金黄色葡萄球菌、肺炎克雷白杆菌、铜绿假单胞菌、卡他莫拉菌等。
此外,分类学上不属于细菌、但某些特征类似于细菌的肺炎支原体、肺炎衣原体,以及分类学上属于细菌的细胞内病原体军团菌常被统称作“非典型病原体”,也是肺炎的常见病原体。
2.病毒性肺炎以儿童最常见,主要有腺病毒、呼吸道合胞病毒、麻疹病毒等。
3.真菌性肺炎大多为条件致病性真菌。
引起肺炎的真菌主要有念珠菌、曲霉菌、隐球菌和毛霉菌。
真菌性肺炎大多为继发性的,如免疫抑制、长期应用广谱抗生素以及其他重危患者。
4.寄生虫性肺炎(肺寄生虫病)阿米巴原虫、弓形体、肺吸虫和棘球绦虫、血吸虫等均可以引起或主要引起肺部感染。

肺部感染的影像诊断肺炎是指终末气道、肺泡和肺间质的炎症。
可由细菌、病毒、真菌、寄生虫等致病微生物,以及放射线、吸入性异物等理化因素引起。
根据引起肺炎的原因,分为细菌性肺炎、病毒性肺炎、真菌性肺炎、非典型病原体肺炎、其它肺炎。
按解剖部位可分为大叶性肺炎、小叶性肺炎、间质性肺炎。
按病程分为急性肺炎、迁延性肺炎、慢性肺炎。
影像表现极其复杂多变,从影像表现诊断病原菌难度很大,但随着精准医学影像的发展,一切都成为可能,影像诊断无限接近病理也是我们的追求目标。
肺部基本病变影像常见表现如下:1、急性气管支气管炎多表现为双肺纹理增粗紊乱。
2、小叶性肺炎或支气管肺炎,主要可见沿着支气管血管束分布的斑点及斑片影。
3、如果是肺部感染,一般表现为肺部斑片影。
4、如果是间质性改变,通常会表现为小叶间隔增厚、牵拉的支气管扩张、肺部磨玻璃影,或者是蜂窝肺等表现。
5、如果是肺部恶性肿瘤,一般表现为肺部结节影,或者大于3cm 者称为肺部肿块影。
6、如果是肺结核,常见于双肺上叶或下叶背段,见到斑片影等表现。
7、如果是肺部肺栓塞,多会表现三角形楔形影。
肺部影像常见的6大基本病变:1渗出与实变实变是指肺泡、细支气管内的气体被渗出物(液体、蛋白、纤维素、细胞等)或病理组织所替代。
多见于各种炎症、浸润性肺结核、肺水肿、肺出血和真菌病等。
最常见的是炎性渗出。
由于病理性液体可沿着肺泡孔向邻近肺泡扩散,因而病灶呈逐渐移行状态,与正常肺组织分界不明显。
当病灶处于渗出性病变时可见单发或多发斑片状、云絮状磨玻璃样稍高密度影,大小不等,密度不均,边缘模糊。
当病灶进展至实变期时,密度较高且均匀。
大片实变的肺组织内可见含气支气管影,称之为空气支气管征或支气管气像。
MRI上由于肺泡内的气体被液性物质所取代,故在T1WI呈较低信号,T2WI呈较高信号。
临床上渗出与实变常见于肺炎、肺结核、肺出血、肺水肿等。
图1 渗出性病变X线及CT图像胸部X线正位片(a)示左肺纹理增多、模糊;CT肺窗(b)和纵膈窗(c)示两下肺片状高密度影,边缘模糊。
医学影像诊断学学习指南一、学习内容与要求本课程主要内容:包括总论、中枢神经系统、头颈部、呼吸系统、循环系统、乳腺、消化系统和腹膜腔、泌尿生殖系统和腹膜后间隙、骨骼肌肉系统。
本课程教学希望通过理论学习和实践相结合的方式,达到以下的目的:1.根据各系统的特点掌握该系统的影像检查方法的评价。
2.掌握各系统的医学影像诊断要点及相应疾病的比较影像学。
3.熟悉各种影像中的脏器形态、密度和信号,掌握在不同图像中人体解剖及疾病的影像特点与辨别方法。
二、理论教学内容共分8个章节,160学时。
第一章总论一、目的和要求目的:掌握不同成像技术的特点和临床应用。
要求:熟悉X线、CT、MRI、DSA等成像原理与特点并了解相关防护知识。
二、主要内容1.不同成像技术的特点和临床应用:(1)X线图像的特点和临床应用;(2)CT图像的特点和临床应用;(3)MRI图像的特点和临床应用。
2.不同成像技术和方法的比较及综合应用:(1)不同成像技术和方法的比较;(2)不同成像技术和方法的综合应用。
3.医学影像诊断原则与诊断步骤:(1)医学影像诊断原则;(2)医学影像诊断步骤。
4.正确书写影像诊断报告三、学习重点重点:X线、CT、MRI、DSA成像原理与X线特性。
第二章中枢神经系统一、目的和要求目的:掌握中枢神经系统常见疾病的X线、CT、MRI诊断要点。
要求:掌握中枢神经系统正常医学影像解剖和常见病的影像表现并了解其鉴别诊断。
二、主要内容1.正常影像学表现:(1)正常X线表现;(2)正常声像图表现;(3)正常CT表现;(4)正常MRI表现。
2.异常(基本病变)影像学表现:(1)异常X线表现;(2)异常声像图表现;(3)异常CT表现;(4)异常MRI表现。
3.观察、分析和诊断。
4.不同成像技术的临床应用。
5.颅内肿瘤:(1)神经上皮瘤;(2)脑膜瘤;(3)垂体腺瘤;(4)颅咽管瘤;(5)松果体瘤;(6)听神经瘤;(7)脑转移瘤。
6.颅脑损伤:(1)脑挫裂伤;(2)弥漫性脑损伤;(3)颅内血肿;(4)硬膜下积液;(5)脑外伤后遗症。
14例肺吸虫病误诊为结核的原因及胸部CT表现分析刘雪艳;严晓峰;吕圣秀;李春华【摘要】Objective To investigate the clinical manifestations and chest CT features of paragonimiasis patients,and to analyze the causes of paragonimiasis being misdiagnosed as pulmonary tuberculosis.Methods The clinical and CT imaging features of 14 patients who were diagnosed as paragonimiasis in our hospital from January 2011 to March 2015 were retrospectively analyzed,and the reasons why paragonimiasis was misdiagnosed as tuberculosis were summarized.Results In 14patients,there were 12 cases with clear epidemiological history.Clinical manifestations included 8 cases with cough,expectoration and chest pain,4 cases with fever and night sweating,5 cases with shortness of breath,2 cases with skin rash,3 cases with migratory subcutaneous mass,10 cases with Eosinophils increased,4 cases with CT imaging,4 cases with peribronchitis,9 cases with lung infiltrates showing unilateral or bilateral patchy and patchy shadow,Boundary blur;6 cases with typical tunnel signs,2 cases with cystic shadow,and 11 cases with pleural effusion.The lesions showed wandering in 4cases.Positive reactions were observed when 14 patients underwent antibody test of serum lung fluke.After treatment with praziquantel,the clinical symptoms improved markedly.Conclusion Chest CT has important value in the differential diagnosis of paragonimiasis and tuberculosis.Radiologists should correctly interpret CT imaging changes and should also pay attention to differencesof the imaging features of the chest CT and the serials in various periods between paragonimiasis and tuberculosis.Suspected imaging changes should take the initiative to ask patients about their medical history,dig out epidemiological history,and carry out physical examination if necessary.Misdiagnosis and missed diagnosis can be avoided as much as possible when the diagnosis is finally combined with laboratory examinations.%目的探讨肺吸虫病患者的临床表现、胸部CT特征,分析肺吸虫病误诊肺结核的原因.方法对2011年1月至2015年3月本院收治临床确诊14例肺吸虫病患者的临床及CT系列片影像学表现进行回顾性分析,总结肺吸虫病误诊肺结核的原因.结果 14例患者,有明确流行病学史12例;临床表现:咳嗽、咳痰、胸痛8例;发热、盗汗4例;气促5例;皮疹2例;皮下游走性包块3例.嗜酸性粒细胞分类增高10例.影像学表现:支气管周围炎4例;肺浸润性改变9例,表现为单侧或双侧斑片、条片状影,边界模糊;典型“隧道征”6例;囊状影2例.胸腔积液11例.病灶呈游走性4例.14例患者行血清肺吸虫抗体检查(ELISA法),均呈阳性反应.经吡喹酮治疗后,临床症状明显好转.结论胸部CT在肺吸虫病及肺结核的鉴别诊断中具有重要价值,放射科医师应正确判读肺吸虫病的CT影像学改变,还应重视肺吸虫病各期胸部CT及系列片影像学特点与肺结核的差异.可疑影像学改变应主动询问患者病史、挖掘流行病学史,必要时进行体格检查;最终结合实验室检查,尽可能避免误诊、漏诊.【期刊名称】《临床肺科杂志》【年(卷),期】2018(023)001【总页数】4页(P119-122)【关键词】并殖吸虫病;体层摄影术;误诊【作者】刘雪艳;严晓峰;吕圣秀;李春华【作者单位】400036重庆,重庆市公共卫生医疗救治中心;400036重庆,重庆市公共卫生医疗救治中心;400036重庆,重庆市公共卫生医疗救治中心;400036重庆,重庆市公共卫生医疗救治中心【正文语种】中文并殖吸虫病是并殖吸虫寄身于人体各器官所致的一种人畜共患寄生虫病,虫体主要寄生于肺部,故又称肺吸虫病。
肺寄生虫病
________________
X 线 & CT
北大一院放射科王仁贵
致病因素——————————
病菌:血吸虫、肺吸虫、包虫、阿米巴原虫 环境:卫生差、地方病、疫区密切接触史
血吸虫病——————————
分布:我国南方十几个省市
途径:尾蚴→经皮肤/粘膜→肺毛细血管(1)→体循环→经肠系膜血管→门脉(成虫)
成虫产卵→经肝静脉→肺部血管(2)
病理改变—————————— 初期:尾蚴入肺→充血、出血、嗜酸细胞浸润(2周内)
后期:虫卵入肺发育为成熟卵→分泌毒素→(1 -3月)肺组织坏死、急性炎性反应、血管内膜炎→虫卵周围嗜酸细胞积聚 — 嗜酸性脓肿
→上皮和巨噬细胞 — 粟粒样假结核结节
临床特征——————————
接触史:半月 - 2月内 — 疫水接触
急性期:1 - 2月内发病、突发高烧
腹疼肝大、水样或痢疾样腹泻
咳嗽、少痰呈泡沫状、咯血少
白细胞增高(以嗜酸为主)
慢性期:肝脾肿大、腹泻下痢、大便虫卵(+)
影像学表现(X线 -- CT)—————————— 粟粒结节:系嗜酸性脓肿 + 假结核结节
1 - 3 mm、边缘模糊或清楚
沿肺纹理分布、中下野多见
数量变化快、2 - 3月消失
中轴间质:不规则或结节状增厚、模糊
实变阴影:多发、1 - 3 cm、晕征、变化快
肉芽肿影:圆块状阴影、此征少见
肺吸虫病(肺蛭病)——————————
分布:浙江、台湾、福建、辽宁等地方病 途径:生食喇咕或蟹→肺吸虫囊蚴入消化道→脱出幼虫→穿肠壁入腹腔→穿膈入肺
在气管附近发育为成虫
病理改变—————————— 出血期= 破坏期:洞穴或隧道状破坏和出血
囊肿期= 组织反应期:细胞浸润→脓肿形成
肉芽增生→结节病灶
愈合期:大量肉芽和纤维组织增生、疤痕、钙化
病灶临近膈面和纵隔胸膜→肥厚粘连
临床特征——————————
病史:生食海鲜史
症状:全身症状轻 — 低烧、乏力、盗汗等
胸疼、阵咳、咯果酱样粘痰为特征
化验:痰有嗜酸细胞、夏柯雷登氏结晶、虫卵
影像学表现(X线 -- CT)—————————— 浸润影 = 出血期:片状不均磨玻璃影
1 - 3 mm、中下野多见、
囊状影 = 窟穴期:实变、坏死、囊变、不规则 结节影 = 包裹期:1-2 cm、空泡征、特征性毛刺 硬结影 = 愈合期:< 1 cm、边缘清、钙化灶
胸膜肥厚、粘连、积液等
肺包虫囊肿(肺包虫病)——————————
分布:西北、内蒙 — 牧区地方病
途径:犬绦虫卵→在胃或十二指肠孵化为蚴虫
钻入肠壁→经门脉入肝脏→经右心入肺 部位:肝脏、肺脏、肌肉、脾肾、脑、骨骼
病理改变—————————— 囊肿:呈球状(棘球蚴)、囊壁分内外两层
外层 — 机体反应性纤维膜
内层 — 生发层,有分泌和形成头节功能
板膜 — 内外层之间的透明蛋白质
囊液 — 含毛钩和头节
破裂:外囊 — 弧形透亮带
内囊 — 液平面、双透亮带、水上浮莲、空洞
感染 — 渗出、脓肿形成
临床特征——————————
病史:牧区生活或接触史
症状:小囊无全身症状
大囊 — 压迫感染:咳、痰、血、痛、热
破裂 — 粘液状咸味痰、白色膜状碎片 化验:Casoni’s 实验 & 补体结合实验(+)
影像学表现(X线 -- CT)—————————— 囊肿:边缘整齐的圆形阴影、密度均匀
单发或多发、常 < 10 cm、下后方多见
囊壁蛋壳样钙化、形状随体位/呼吸变化 破裂:外囊破裂 — 新月状 / 弧形透亮带
双囊破裂 — 囊内液平 + 弧形亮带(两层)
内囊陷落 — 漂浮于液平呈“水上浮莲征”
完全排空 — 囊状透亮影
破入胸腔 — 大量积液、液气胸
感染:边缘模糊、肺脓肿形成。