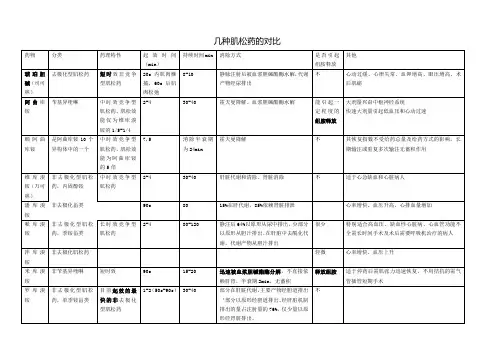
中,长效肌松药对麻醉恢复期病人恢复时间以及并发症发生率的对比.
- 格式:doc
- 大小:21.00 KB
- 文档页数:2



肌松监测在普通外科静吸复合麻醉患者麻醉恢复期的应用效果引言麻醉是外科手术过程中至关重要的环节,它不仅能够让患者在手术中不感到痛苦,还能够保障手术的顺利进行。
在麻醉中,肌肉松弛是一种常见的现象,它可以帮助麻醉医生更好地控制患者的肌肉活动,保持手术部位的稳定。
肌松药物的过度使用或者不足使用都会对病人的术中和术后造成一定的影响,因此肌松监测在麻醉过程中就显得非常重要。
本文将探讨肌松监测在普通外科静吸复合麻醉患者麻醉恢复期的应用效果。
一、肌松监测的意义在麻醉手术中,肌肉松弛剂的使用是不可缺少的一部分。
它能够通过抑制神经-肌肉传导,使得患者的肌肉得到充分的放松,从而方便手术操作的进行。
如果肌肉松弛剂的使用不当,就会出现以下几种情况:一是过量使用,导致患者在手术后麻醉状态无法快速恢复;二是不足使用,导致患者的肌肉活动过强,影响手术的进行。
肌松监测能够帮助医生更准确地控制肌肉松弛剂的使用,保障手术的顺利进行。
二、肌松监测技术肌松监测技术是指通过电生理学的方法,监测患者的肌肉活动情况,从而来判断肌肉松弛剂的使用情况。
目前比较常用的肌松监测技术有肌电图监测和加压式神经刺激监测。
肌电图监测是通过贴附在肌肉上的电极,来记录肌肉的电活动情况,从而判断肌肉的松弛程度;而加压式神经刺激监测则是通过给予患者一定的电刺激,来观察肌肉的反应情况,从而判断肌肉的松弛程度。
这两种监测技术都有其独特的优势,能够帮助麻醉医生更好地控制肌肉松弛剂的使用。
三、肌松监测在麻醉恢复期的应用效果1. 术中效果肌松监测在麻醉的术中阶段起到了至关重要的作用。
通过实时监测肌肉的松弛程度,麻醉医生能够根据患者的具体情况来调整肌肉松弛剂的使用量,从而保障手术的顺利进行。
肌松监测还能够帮助医生更好地控制手术的时间,减少手术时长,缩短麻醉的过程,降低手术的风险。
2. 术后效果肌松监测在术后的效果同样显著。
通过准确控制肌肉松弛剂的使用量,能够帮助患者在术后更快地苏醒,并且减少麻醉恢复期的并发症。



麻醉术后重症病人的管理目的:探讨麻醉术后重症病人的管理措施,确保病人术后安全。
方法:选择我院全麻下行手术的重症患者40例,术后对重症病人加强管理,回顾性分析其临床资料。
结果:40例患者中发生并发症8例,总发生率20%,均经对症处置恢复,无死亡病例。
结论:重症患者麻醉术后1h易发生各种并发症,应密切观察、加强患者管理,积极采取有效对症处理,保证麻醉术后安全。
标签:麻醉;术后;重症;管理;外科手术使用全身麻醉的患者越来越多,同时术后并发症的发生率也逐年上升。
重症患者处于麻醉后恢复期的患者呼吸、循环均不稳定,麻醉药物以及肌松药物的残留[1],容易导致各种危险的并发症。
手术结束后虽然大多数人能平稳度过麻醉后恢复期,但重症患者术后即刻发生并发症可能是突发的和危及生命的,并发症的发生与术前准备不充分,麻醉管理不当以及重症监护室的医生和护士处理不妥有关[2]。
为降低麻醉后恢复期并发症,保证病人术后安全,本文回顾分析我院2015年1月~2016年2月40例重症病人麻醉术后管理措施,现报告如下:1 临床资料本组40例重症患者,男28例、女12例;年龄11岁~82岁,平均年龄60.5岁;择期手术30例、急诊手术10例。
2管理措施2.1术后监护:全麻术后患者处于深度睡眠阶段,苏醒期内会产生不同程度的并发症状,术后1h内是并发症发生的危险时段,需要密切监护心电、血氧饱和度、尿量的变化,同时定时监测患者的动脉血气和血糖。
对于出现局部疼痛的患者,可以采取镇痛泵进行止痛。
患者去枕平卧,且头偏向一侧,待患者的病情稳定和清醒后采取半卧位,可以减轻患者的呼吸困难,有助于腹腔与盆腔引流,还可以减轻患者切口缝合处的张力,便于切口愈合。
此时患者常伴有躁动、紧张症状,医护人员应采用束缚等手段约束患者行为,以防患者因坠床或针头、引流管脱落而伤及自身。
2.2心理指导:护理人员及家属应多陪伴患者,消除孤寂心情,医务人员应与患者多做沟通、交流,要保持面带微笑,仪表整洁,服务态度温和、稳重,告知患者一些简单的医疗方案。


麻醉恢复室中全身麻醉术后呼吸异常的临床护理摘要:目的探讨在麻醉恢复室中,针对全身麻醉术后呼吸异常的临床护理效果。
方法:选取2022年9月至2023年9月我院收治的100例全身麻醉术患者为研究对象,按照数字随机表方法进行分组,对照组50例,术后在病房实施常规护理;观察组50例,在麻醉恢复室行麻醉恢复护理。
比较两组呼吸异常发生率、恢复情况和并发症情况。
结果:观察组的呼吸异常发生率为10%,明显低于对照组的36%,差异具有统计学意义(P<0.05)。
观察组的恢复优良率高于对照组,差异具有统计学意义(P<0.05)。
观察组的并发症发生率为6%,明显低于对照组的38%,差异具有统计学意义(P<0.05)。
结论:在麻醉恢复室中实施麻醉恢复护理,可有效降低全身麻醉术后呼吸异常的发生率,提高患者的恢复速度,并减少并发症的发生。
关键词:麻醉恢复室;呼吸异常;临床护理全身麻醉术后,患者需要在麻醉恢复室中度过麻醉恢复期。
在这个过程中,患者可能会出现各种并发症,其中呼吸异常是一种较为常见的并发症[1-2]。
为了降低全身麻醉术后呼吸异常的发生率,提高患者的恢复速度和减少并发症的发生,本研究在麻醉恢复室中实施了麻醉恢复护理。
1临床资料与方法1.1 临床资料选取2022年9月至2023年9月我院收治的100例全身麻醉术患者为研究对象,手术类型包括普外科手术、妇科手术、泌尿外科手术等。
按照数字随机表方法进行分组,对照组50例,术后在病房实施常规护理,男性患者27例,女性患者23例,年龄17-71岁,平均(42.13±5.61);观察组50例,在麻醉恢复室行麻醉恢复护理,男性30例。
女性20例,年龄19-69岁,平均(45.51±5.32)。
比较每组基本资料,未有明显差异(P>0.05),存在可比性。
1.2 方法对照组患者术后在病房实施常规护理,包括监测生命体征、保持呼吸道通畅等。
观察组患者在麻醉恢复室行麻醉恢复护理,具体措施包括:(1)呼吸监测:密切监测患者的呼吸频率、节律和深度,以及血氧饱和度等指标。

心脏手术中肌松药应用新进展首都医科大学附属北京安贞医院麻醉科( 100029 ) 赵丽云 卿恩明肌松药在心脏外科手术中不可缺少, 它协助机械通气, 减少其它麻醉药物的需要量, 防 止病人术中体动、降低氧耗。
而对于心脏手术后因残余肌松而需延长机械通气者时有报道, 多认为与低温体外循环( CPB )有关,特别是在应用甾类肌松药(如维库溴铵、泮库溴铵 等)的病人中发生率较高。
但肌松药的用法和用量也是很重要的因素。
如今提倡“快通道” 心脏麻醉, 旨在减少术后机械通气的时间从而降低术后肺部的并发症。
因此在心脏外科的麻 醉中,若术中及术后 ICU 肌松药用量过多,残余肌松的发生率增加,直接影响气管导管的 拔除,也增加机械通气时间和住院天数。
因此对各类肌松药的特点以及在心脏手术麻醉中的 特殊性要有足够的理解。
一 肌松药的体内过程1. 肌松药的分布 肌松药是高度解离的极性化合物,溶于水而相对不溶于脂肪,静脉注 药后,早期分布到血管丰富灌流量大的组织,如肝、肾、心、肺等,而占体重 50% ,血流 量仅占心排量 17% 左右的肌肉组织,肌松药在其细胞外液与血浆浓度之间相平衡的时间较 血流量高的组织所需时间长。
不同部位肌肉组织内的肌松药浓度达到峰值时间, 也因受心排 血量、心脏至该肌肉之间的距离和其血流量等因素的影响而有所不同。
如膈肌的血流量较肢 体骨骼肌的血流量较大, 膈肌起效明显较拇内收肌快。
有学者用放射自显影的方法测定了肌 松药在动物体内的分布。
在单次注射临床剂量的肌松药后连续观察 6h 后,才可在结缔组织 等一些血供差的组织内检测到肌松药分子。
2. 肌松药血药浓度的变化及药代动力学特征 根据一次静注肌松药其血药浓度的时间变 化,其药代动力学符合二室模型。
肌松药在血浆内浓度的衰减有两个时相, 开始时血药浓度 迅速降低, 这是肌松药在体内分布所引起,称为分布相。
在此时相,肌松药在血液以及细胞 外液分布,并结合在特异作用部位(神经肌肉接头处的受体)。
对临床常见全身麻醉方法的科普发布时间:2021-12-27T06:09:16.577Z 来源:《健康世界》2021年22期作者:黄艳[导读] 全身麻醉是全身麻醉药经呼吸道吸入,或者经静脉或肌肉注射进入体内,黄艳四川省巴中市恩阳区玉山中心卫生院四川巴中 636055 全身麻醉是全身麻醉药经呼吸道吸入,或者经静脉或肌肉注射进入体内,抑制中枢神经系统功能的麻醉方式,其抑制程度和血液内麻醉药浓度密切相关,是可控的、可逆转的麻醉方式。
下面重点科普临床常见的几种全身麻醉方法:1、吸入麻醉法1.1含义是指挥发性麻醉药或气体麻醉药,经呼吸系统吸收入血在中枢神经系统中达到一定的浓度,抑制中枢神经系统而产生全身麻醉的方法。
依据呼吸气体和空气接触方式、是否接入CO2吸收装置,将吸入麻醉分为紧闭式和半紧闭式、开放式和半开放式等类别。
1.2吸入流程(1)麻醉前准备。
准确评估患者全身状况,选择最佳麻醉方式,检查麻醉机、准备好气管插管用具及吸引器等。
监测生命体征并充足准备麻醉药品及急救药品。
(2)麻醉诱导。
适用于不宜用静脉麻醉及不易保持静脉开放的小儿等。
但不适用于体格强大者、嗜酒者等群体。
本法又分为缓慢诱导法及高浓度快速诱导法①缓慢诱导法。
具体为:左手将面罩固定于患者口鼻处,右手轻握气囊,吸入低浓度吸入性麻醉药如恩氟烷、异氟烷、七氟烷等;嘱病人稍深呼吸,逐渐增加麻醉药浓度,待患者意识消失并进入麻醉状态时,再开放静脉并静注肌松药和其他辅助药物后完成气管内插管。
②高浓度快速诱导法。
先用面罩吸入纯氧,于6L/min速率下去氮3min,再吸入高浓度麻醉药如5%恩氟烷,让患者深呼吸1-2次后改为中等浓度如3%恩氟烷,直至外科麻醉期。
再行气管插管,实施辅助或控制呼吸。
(3)麻醉维持。
麻醉诱导完成后即进入了麻醉维持阶段,在维持阶段应满足手术要求,使患者无疼痛、无意识、肌肉松弛但器官功能正常、应激反应得到抑制、水电解质及酸碱保持平衡、血液丢失得到及时补充。
麻醉恢复期病人的评估赵静【摘要】目的为了使患者平稳安全渡过术后麻醉恢复期.方法采用对患者进行密切的监测与系统的评估,针对存在的或潜在的问题及时对症处理,用入PACU时的Aldrete评分将患者分为三组,记录患者在PACU留观时间、并发症.结果通过对患者的评估评分,观察患者留观时间.分数越低,患者留观时间越长.而老年患者、手术时间较长、脑外科手术、颜面部手术患者入室评分较低,多集中在评分较低的组.结论通过Aldfete评分可详细了解患者在麻醉恢复期的病情及生命体征变化并有参考数据,从而改进护理质量,预防和治疗麻醉恢复期潜在的并发症,保障患者安全,同时使工作更加有序.【期刊名称】《西南军医》【年(卷),期】2011(013)003【总页数】2页(P480-481)【关键词】手术患者;麻醉恢复期;护理评估【作者】赵静【作者单位】650032,昆明,成都军区昆明总医院麻醉科【正文语种】中文【中图分类】R614手术后患者由于受各种麻醉药及肌松药的残余作用,加上手术创伤、失血失液、疼痛及其他用药的影响,容易发生各种并发症[1]。
而PACU(麻醉恢复室)良好的仪器设备和专职人员配备,为手术患者的病情观察,生命体征的监测提供了良好的环境,预防麻醉后并发症的发生、保障患者安全,降低术后死亡率起到了重要的作用。
准确的进行评估,能充分了解患者的需求,从而提高工作效率。
1 临床资料4000 例择期手术病人,术后入PACU监测治疗。
病人术前重要脏器官均无明显异常,术前ASA II-III级,年龄1~89岁,其中,全麻2960例(74%),硬膜外896例(22.4%),以及其他144例(3.6%)。
本组所收治手术病人均为手术结束时麻醉药作用尚未完全消失,或因手术、麻醉因素引起循环功能不稳定,并经责任麻醉医生确认须送入PACU继续进行监测治疗的患者。
其中,需呼吸机继续辅助呼吸的患者92例(2.3%),暂时保留气管导管的患者635例(15.8%),麻醉平面高于T5以上的患者87例(2.1%)。
肌松药残余作用的危害及评估北京大学人民医院杨拔贤写在课前的话近年来临床和实验研究都表明,即使应用中效肌松药,以临床或主观方法是很难完全避免术后肌松药的残余作用。
因此,对神经-肌肉功能的客观监测和评估,以及对肌松药残余作用的桔抗,对肌松药的安全应用是十分重要的。
通过本课程学习,您将能明确肌松药残余作用的危害及评估方法。
病例:女, 31 岁,体重 46kg 。
因附件肿物在全麻下行腹腔镜肿物切除术。
全麻诱导的药物为:丙泊酚 100mg +芬太尼 0.1mg +潘库溴铵8mg ,气管插管,机械通气,吸入安氟醚维持麻醉。
诱导后10min 开始手术, 45min 后结束。
停止吸入安氟醚, 10min 后病人清醒,唤之睁眼;自主呼吸恢复,呼吸12 次/min ,潮气量220 ~280ml ,带插管自主呼吸空气时, SpO2 为 95 %。
吸痰后拔管,送回普通病房。
1h 后拔除胃管, 5min 后循环骤停。
经心肺复苏恢复自主心跳和呼吸。
但出现明显的缺氧性脑损伤。
虽经过脑复苏,神志未能恢复,7 天后死于多器官功能衰竭。
专家意见:死因不明;手术损伤不大,出血很少;麻醉恢复,拔管指征明确。
死亡与手术及麻醉无明显相关。
病人是否出现迷走反射?肌松残余作用:是指在应用肌松药后神经肌肉功能恢复过程中,发生肌无力体征和症状,同时 TOFr 低于一定值 (<0.7 or <0.9) 。
一、肌松药残余作用的危害性(一)对呼吸功能的损害可能损害吸气流速,引起呼吸道梗阻或误吸入。
Fikermann 对 12 名自愿受试者进行了一项研究,研究的目的是检测加速度仪在测试肌松残余作用、肺功能、上呼吸道功能中的作用;同时观察肺功能、上呼吸道功能与拇内收肌 TOFr 之间的关系。
研究的方法是:以罗库溴铵0.01mg/kg 诱导,维持 TOFr为 0.5 和 0.8 在 5min 以上。
在肌松稳态时,评价呼吸功能、喉部及面部肌肉的功能。
中、长效肌松药对麻醉恢复期病人恢复时间
以及并发症发生率的对比研究
浙江大学医学院附属邵逸夫医院310016 王平钟泰迪
研究目的:探讨择期LC病人使用长效肌松药潘库溴铵与中效肌松药罗库溴铵后,比较两组患者PACU的恢复时间、低氧血症发生率,从而发现适合于LC 手术的NMBDS,以及判断术后肌无力的合适标准,以指导临床正确使用肌松药预防术后低氧血症的发生。
研究方法:60例择期行腹腔镜下胆囊切除术患者按计算机随机产生数字法分成2组:罗库溴铵组与潘库溴铵组。
用利多卡因1.5mg/kg、得普利麻2mg/kg、芬太尼2-4ug/kg,罗库溴铵组用0.6~1.0mg/kg诱导,潘库溴铵组用0.08~0.10mg/kg诱导。
手术结束后符合拔管指征(包括5秒抬头)以及TOF刺激4个反应后拔管。
患者进入PACU后即刻以及30分钟后分别测定一次TOF衰减率。
PACU护士观察病人有无肌肉无力的情况发生,记录病人SPO2以及发生恶心、呕吐的情况,并记录出PACU时间。
结果:1.TOF测定的比较:二组间有显著性差异, 罗库溴铵组在到达PACU 后即刻以及30分钟后分别测定的TOF值均显著高于潘库溴铵组(P<0.01)。
罗库溴铵组TOF<0.7以及TOF<0.9的患者均低于潘库溴铵组(P<0.01)。
2.患者缺氧的比较:罗库溴铵组患者明显低于潘库溴铵组,二组比较有显著差异(P<0.05)。
3.患者发生恶心、呕吐的比较:在PACU发生恶心、呕吐的患者均较少,二组之间无著性差异(P>0.05)。
4.PACU时间的比较:潘库溴铵组患者在PACU监测的时间比罗库溴铵组大大延长。
二组比较有非常显著差异(P<0.01)。
5.肌肉无力情况发生的比较:潘库溴铵组在到达PACU时发生肌肉无力情况的患者明显增多,与罗库溴铵组比较有非常显著差异(P<0.01)。
但临床征象抬头、抬脚5s之间统计学无显著性差异(P>0.05)。
30分钟后潘库溴铵组发生肌肉无力的患者仍然比罗库溴铵组多(P<0.05)。
6.无论患者使用何种肌松药,当TOF≥0.9时患者均不会出现低氧血症;当TOF≥0.7时,患者依然容易发生低氧血症。
在TOF≥0.9与TOF≥0.7之间患者低氧血症的发生率有非常显著差异(P<0.01)。
结论:使用长效NMBDS后在PACU时间明显延长,增加肌无力及低氧血症等并发症的的危险。
所以,对于LC手术来说,使用中效肌松药如罗库溴铵是更为理想的选择。
当使用加速度仪测TOF衰减率时,只有当TOF≥90%才是NMBDs恢复的最佳指标。