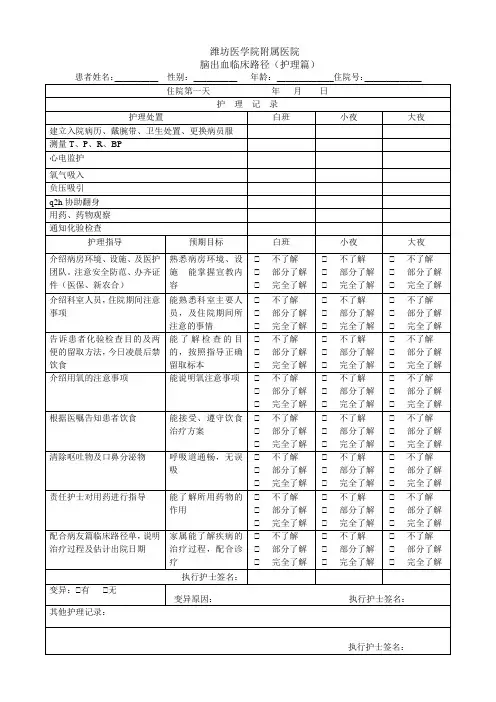
脑出血临床路径(护理篇) Word
- 格式:doc
- 大小:158.00 KB
- 文档页数:6

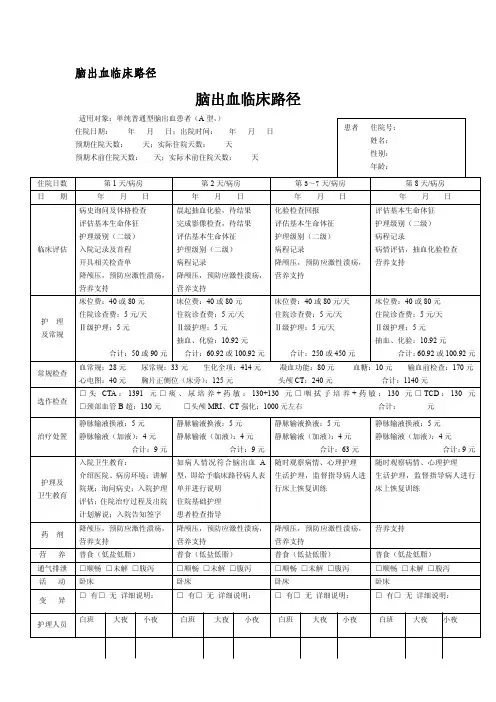
脑出血临床路径突发头痛或伴或不伴意识障碍,并伴有局灶症状和体征者↓急诊头颅CT证实脑内出血改变↓基底节区(壳核≥30ml,丘脑≥15ml),小脑(≥10ml或直径≥3cm,或合并明显的脑积水),脑叶(≥40ml),脑室出血(重症全脑室出血)急请脑外科会诊→行手术治疗的转脑外科进一步诊治↓不手术的转内科ICU继续治疗,病情平稳转入普通病房(ICU治疗略)↓重整医嘱,●一般处理:保持呼吸道通畅;吸氧;鼻饲(昏迷或有吞咽困难者在发病第2-3天即应鼻饲,给予高纤维、高能量饮食);保持尿便通畅;观察病情;缓解疼痛;卧床休息,床头抬高20-30度;减少探视,避免声光刺激和情绪激动;预防并发症(电解质紊乱、应激性溃疡、肺部感染、泌尿系感染等);采取勤翻身、肢体被动活动、气垫床等措施预防褥疮和深静脉血栓形成等并发症。
●康复治疗:早期将患肢置于或固定于功能位,如病情允许,危险期过后,应及早进行肢体功能、语言障碍及心理的康复治疗。
●控制危险因素:控制高血压、糖尿病、心脏病、血脂异常。
●药物治疗:调控血压(不要急于降压,先降颅压再决定是否降压,>180/100mmHg应降压,降压幅度不宜过大,血压过低应升压)、降低颅内压(脱水、抬高床头、镇痛、镇静)、止血药物(一般不用)、纠正水、电解质紊乱(不能进食的液体量1500-2500ml、补液、补钠、补钾)、对症治疗(镇静、镇痛、治疗高热、防治继发感染)、神经营养剂、监测神经功能和生命体征。
●7天左右复查肾功能、离子、血常规等及其他异常指标,7-10天复查1次头CT,病情变化随时复查头CT,必要时脑外科会诊,若病情平稳可行头MRA或CTA协助评价血管情况。
↓血肿显著吸收且无明显感染等并发症者预约出院。

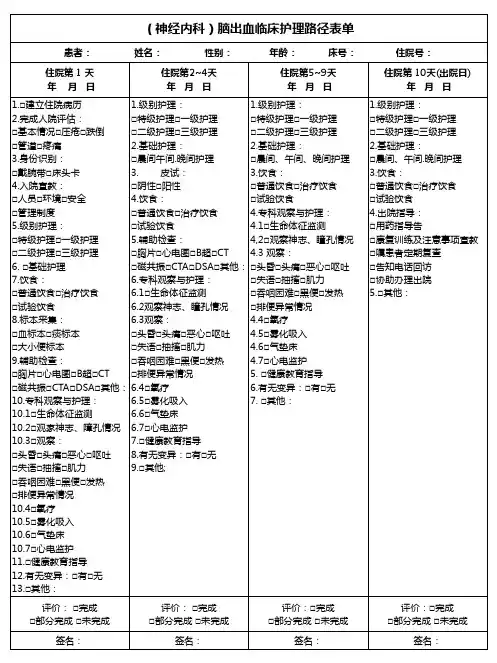
脑出血临床路径(2016年版)一、脑出血临床路径标准住院流程(一)适用对象、第一诊断为脑出血(ICD-10:I61)(二)诊断依据。
根据《中国脑出血诊治指南2014》(中华医学会神经病学分会,2015年)1、急性起病。
2、伴有局灶症状与体征者(少数为全面神经功能缺损),常伴有头痛、呕吐、血压升高及不同程度意识障碍、3。
头颅CT或MRI证实脑内出血改变。
4。
排除非血管性脑部病因(三)选择治疗方案得依据、根据《中国脑出血诊治指南2014》(中华医学会神经病学分会,2015年)1.一般治疗:监测命体征,维持呼吸循环稳定,检测控制体温。
2。
加强血压管理,避免血肿扩大3、控制血糖水平。
4。
脑出血病因检查及治疗。
5。
防治并发症:控制脑水肿,降低颅内压,控制痫性发作,预防深静脉血栓。
6。
选择适宜药物治疗。
7.必要时外科手术治疗、8、早期营养支持及康复治疗。
(四)临床路径标准住院日、标准住院日为10—28天、(五)进入路径标准。
1。
第一诊断必须符合ICD10:I61脑出血疾病编码、2.当患者同时具有其她疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断得临床路径流程实施时,可以进入路径。
(六)住院后检查得项目、1、必需检查得项目:(1200)(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血脂、心肌酶谱、凝血功能、血气分析、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(3)头颅CT 、胸片、心电图。
2.根据具体情况可选择得检查项目:(1)自身免疫抗体、肿瘤指标、出凝血指标等;(2)头颅MRI,MRV、CTA、MRA或DSA。
(七)选择用药、1.脱水药物:甘露醇、高渗盐水、甘油果糖、速尿与白蛋白等。
2.降压药物:根据患者血压情况选择静脉降压药物或口服降压药物。
3。
抗菌药物:遵循抗生素使用原则,根据患者情况及药敏结果选择适宜抗生素药物。
4.缓泻药。
5。
纠正水、电解质紊乱药物、6。
继发于出血性疾病得脑出血酌情应用止血药,消化道应激性溃疡出血根据实际情况选用胰岛素、抑酸剂等对症治疗药物。

脑出血临床路径(病友篇)尊敬的 :您好!这里是 医院神经内科,为了更加优质、高效地完成在我科期间的治疗和护理,出院后能更好地进行自我管理。
特请您认真阅读(其中个别内容需要您填写),感谢您的支持和配合,祝您早日康复!患者姓名性别年龄住院号住院日(第1天) 年 月 日 积极配合治疗护理温馨提示:患者注意事项□如实述说病情,填写入院相关资料,请认真阅读入院后的告知内容,请您本人或您授权的代理人签字确认 □熟悉住院环境,了解各项检查注意事项□了解健康宣教内容□配合医生、护士查体与处置□急性期绝对卧床休息,床头抬高15-30°,保持环境安全、安静,严格限制探视,避免各种刺激。
□卧床休息时,必须将床档抬起。
□呕吐时,头偏向一侧。
□有呛咳、呕吐者,不得进食。
□发病后24-48h在变换体位时应尽量减少头部的摆动,以防加重出血。
□了解吸氧、心电监护的注意事项□配合抽血化验、留取小便标本□配合急救治疗(静脉/口服给药、吸痰、留置胃管、尿管)□初步了解疾病相关知识□保持病室安静,限制探视□如为新农合患者,请您授予的代理人在入院后3日内携带床头审核身份认定书、参合本、身份证等到医院农合办公室登记备案□如为医保患者,请您授予的代理人在入院后3日内尽快完成住院备案审批手续。
贴心话:我们提示的内容说清楚了吗?□清楚了 □部分清楚 □不清楚您对今天工作了解的程度: □全知道 □部分知道 □不知道您对今天工作的满意程度: □满意 □较满意,还需要改进 □不满意不满意的原因:请留下您宝贵的意见,请在空格内打√医 院脑出血临床路径(病友篇)住院日(第2天) 年 月 日 积极配合治疗护理温馨提示:患者注意事项□您的责任护士会让您或家属再次了解疾病的简单知识以及各种药物的作用。
□尽量减少探视,保证患者有良好的修养环境。
□关注肢体障碍、吞咽障碍、意识障碍的症状及其他不适,请及时告知医护人员。
□如有意识障碍、肢体障碍、吞咽障碍、感觉障碍的患者必须有陪护人员,保持床单干净整洁、室内物品按规定放置,防止患者跌倒、坠床、形成压疮、发生烫伤以及误吸等。

脑出血临床路径(2016年版)一、脑出血临床路径标准住院流程(一)适用对象。
第一诊断为脑出血(ICD-10:I61)(二)诊断依据。
根据《中国脑出血诊治指南2014》(中华医学会神经病学分会,2015年)1.急性起病。
2.伴有局灶症状和体征者(少数为全面神经功能缺损),常伴有头痛、呕吐、血压升高及不同程度意识障碍。
3.头颅CT或MRI证实脑出血改变。
4.排除非血管性脑部病因(三)选择治疗方案的依据。
根据《中国脑出血诊治指南2014》(中华医学会神经病学分会,2015年)1.一般治疗:监测命体征,维持呼吸循环稳定,检测控制体温。
2.加强血压管理,避免血肿扩大3.控制血糖水平。
4.脑出血病因检查及治疗。
5.防治并发症:控制脑水肿,降低颅压,控制痫性发作,预防深静脉血栓。
6.选择适宜药物治疗。
7.必要时外科手术治疗。
8.早期营养支持及康复治疗。
(四)临床路径标准住院日。
标准住院日为10-28天。
(五)进入路径标准。
1.第一诊断必须符合ICD10:I61脑出血疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后检查的项目。
1.必需检查的项目:(1200)(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血脂、心肌酶谱、凝血功能、血气分析、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(3)头颅CT 、胸片、心电图。
2.根据具体情况可选择的检查项目:(1)自身免疫抗体、肿瘤指标、出凝血指标等;(2)头颅MRI,MRV、CTA、MRA或DSA。
(七)选择用药。
1.脱水药物:甘露醇、高渗盐水、甘油果糖、速尿和白蛋白等。
2.降压药物:根据患者血压情况选择静脉降压药物或口服降压药物。
3.抗菌药物:遵循抗生素使用原则,根据患者情况及药敏结果选择适宜抗生素药物。
4.缓泻药。
5.纠正水、电解质紊乱药物。
6.继发于出血性疾病的脑出血酌情应用止血药,消化道应激性溃疡出血根据实际情况选用胰岛素、抑酸剂等对症治疗药物。

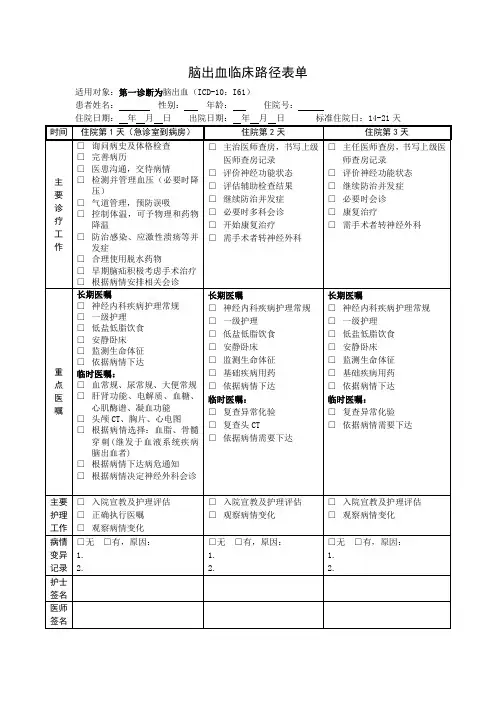
脑出血临床路径一、脑出血临床路径标准住院流程(一)适用对象。
第一诊断为脑出血( ICD-l0:161)。
(二)诊断依据。
根据《中国脑出血诊治指南(2014)》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015,48(6):435-444.)。
1.急性起病;2.局灶神经功能缺损症状(少数为全面神经功能缺损),常伴有头痛、呕吐、血压升高及不同程度意识障碍;3.头颅CT或MRI显示出血灶;4.排除非血管性脑部病因。
(三)选择治疗方案的依据。
根据《中国脑出血诊治指南(2014)》(中华医学会神经病学分会脑血管病学组制定,中华神经科杂志;2015,48(6):435-444.);以及《中国脑血管病临床管理指南》(中国卒中学会编写,北京:人民卫生出版社,2019)1.内科治疗:(1)尽量卧床休息,维持生命体征和内环境稳定,保持情绪稳定及大便通畅。
(2)控制血压:收缩压在150mmHg以上时,控制收缩压在140mmHg以下。
(3)血糖管理:控制血糖值在7.7-10mmol/L的范围内。
(4)控制体温。
2.药物治疗:神经保护治疗、传统医药治疗3.并发症及其他情况的预防与处理(1)控制脑水肿,必要时降低颅内压治疗;(2)控制癫痫发展、肺部感染,防治深静脉血栓。
4.必要时外科手术。
5.早期康复治疗。
(四)临床路径标准住院日为14-21天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10: 161脑出血疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后检查的项目。
1.必需的检查项目:( 1 )血常规、尿常规;( 2 )肝功能、肾功能、电解质、血糖、凝血功能、心肌酶谱;( 3 )头颅CT、胸片、心电图。
2.根据患者具体情况,可选择的检查项目: CTA、MRA。
(七)选择用药。
1.脱水药物:甘露醇、呋塞米等。
2.降压药物:可选用卡托普利、依那普利、尼群地平、硝苯地平等。

脑出血临床路径标准住院流程一、适用对象:第一诊断为脑出血(ICD10:I61.9)二、诊断依据:根据《中国脑血管病防治指南》(卫生部疾病预防控制中心.中华医学会神经病学分会编著,人民卫生出版社2007年1月第1版),脑出血分类及临床诊断要点:1、高血压性脑出血:①常于活动状态下发病;②大多数发病时有明显头痛和呕吐;③发病较急,多迅速进展,多与高血压有关;④可意识清楚或有意识障碍;⑤有颈内动脉系统和/或椎-基底动脉系统症状和体征;⑥应做头颅CT或MRI检查;⑦必要时腰穿,脑脊液一般可能含血。
2、脑动静脉畸形破裂出血:①多为急骤发病;②多数无前驱症状;③意识清楚或有意识障碍,可有明显头痛和呕吐;④有颈动脉系统和/或椎-基底动脉系统症状和体征;⑤必要时腰穿,脑脊液可能含血;⑥应做头颅CT或MRI检查。
3、脑动脉淀粉样血管病并出血:①发病多由于脑动脉淀粉样血管病引起,呈急性或亚急性起病;②意识清楚或有意识障碍,可有明显头痛和呕吐;③应进行头颅CT或MRI检查,以明确诊断;④必要时腰穿,脑脊液可有红细胞。
4、脑肿瘤并出血5、脑梗死并出血6、其他:继发于凝血功能障碍的疾病如白血病、血小板减少性紫癜、应用抗凝剂、溶栓剂等导致的脑出血7、原因未明三、选择治疗方案的依据:根据《中国脑血管病防治指南》(卫生部疾病预防控制中心,中华医学会神经病学分会编著,人民卫生出版社2007年1月第1版)1、外科手术治疗(开颅血肿清除术、立体定向血肿清除术、脑室外引流术)(1)适应证①头颅CT证实脑出血,占位明显;②患者有明显意识障碍;③有脑干受损、脑疝或急性脑积水表现者;④患者或家属签署知情同意书。
(2)禁忌证①有明显凝血功能障碍且不能纠正者;②呼吸、心跳、血压等基本生命体征极不稳定者;③患者家属拒绝手术者;④恶性肿瘤晚期、严重心、肺、肝、肾功能不全者。
(3)手术方法①开颅血肿清除术;②立体定向血肿清除术;③脑室外引流术。
2、内科药物治疗,建议:(1)稳妥运送;(2)控制脑水肿、降颅内压;(3)控制血压;(4)肾上腺皮质激素的应用;(5)止血剂的使用;(6)脑出血致内脏综合征的处理;(7)营养支持治疗;(8)康复治疗。

神经内科脑出血患者临床护理路径分析神经内科疾病是临床上的常见病,病情多变,发病急,涉及疾病种类繁杂,患者多为老年人。
其中,脑出血是神经内科常见病,俗称“脑溢血”,很容易造成一系列并发症的发生,比如消化道出血等,发病后,大多数会导致患者肢体或语言障碍,这样给护理工作带来很大的难度。
随着护理模式的逐步完善,临床护理路径刚好迎合了脑出血患者对护理的需求。
本文选取了20XX年9月—20XX年9月到我院神经内科就诊的脑出血患者90例,在护理中进行了临床护理路径,收到了很好的效果,现报道如下。
1临床资料与方法1.1临床资料随机选取20XX年9月—20XX年9月到我院神经内科就诊的90例脑出血患者,随机分为实验组45例,对照组。
其中,男52例,女38例。
年龄在46-78岁之间,平均59.6±0.1岁,出血量在9--67ml;对照组45-78岁,平均57.6±1.2岁,实验组45-19岁,平均58.6±0.8岁,41例患者为基底节区出血,脑叶出血19例,脑干出血12例,小脑出血12例。
两组患者在性别、年龄等基础资料上相互比较后,无显著差异,具有可比性(P >0.05)。
1.2方法将我院内科进行就诊的两组患者进行一般的常规护理,实验组在此基础上,行临床护理路径。
(1)临床护理路径。
首先,确定临床路径的小组,由主治医师牵头,带动护士长、住院医师、康复医师以及责任护士。
临床路径的内容包括任定入院确诊起直至患者痊愈出院的整个过程实施的护理方案(2)临床护理路径的主要方法。
①人性化的病房环境病房是患者就医治病时的重要场所,病房环境的好坏直接关系到在病房中是否舒心,对医院服务是否满意等。
护理人员在整理病房的时候,应该要保持好病房的清洁整齐,还可以布置些花卉,这样能让患者的精神愉悦。
同时,在病区可以设立一些关于脑出血知识的宣传栏,方便患者了解更多与该疾病相关的知识,加强患者自我保护的一种意识。
人性化的服务不仅要求护理人员帮助患者适应医院的环境,更要力求为患者为中心的服务环境。
脑出血临床路径表单适用对象:第一诊断为脑出血(ICD-10:I61)患者姓名:性别:年龄:住院号:住院日期:年月日出院日期:年月日标准住院日:14-21天时间住院第1天(急诊室到病房)住院第2天住院第3天主要诊疗工作□询问病史及体格检查□完善病历□医患沟通,交待病情□检测并管理血压(必要时降压)□气道管理,预防误吸□控制体温,可予物理和药物降温□防治感染、应激性溃疡等并发症□合理使用脱水药物□早期脑疝积极考虑手术治疗□根据病情安排相关会诊□主治医师查房,书写上级医师查房记录□评价神经功能状态□评估辅助检查结果□继续防治并发症□必要时多科会诊□开始康复治疗□需手术者转神经外科□主任医师查房,书写上级医师查房记录□评价神经功能状态□继续防治并发症□必要时会诊□康复治疗□需手术者转神经外科重点医嘱长期医嘱□神经内科疾病护理常规□一级护理□低盐低脂饮食□安静卧床□监测生命体征□依据病情下达临时医嘱:□血常规、尿常规、大便常规□肝肾功能、电解质、血糖、心肌酶谱、凝血功能□头颅CT、胸片、心电图□根据病情选择:血脂、骨髓穿刺(继发于血液系统疾病脑出血者)□根据病情下达病危通知□根据病情决定神经外科会诊长期医嘱□神经内科疾病护理常规□一级护理□低盐低脂饮食□安静卧床□监测生命体征□基础疾病用药□依据病情下达临时医嘱:□复查异常化验□复查头CT□依据病情需要下达长期医嘱□神经内科疾病护理常规□一级护理□低盐低脂饮食□安静卧床□监测生命体征□基础疾病用药□依据病情下达临时医嘱:□复查异常化验□依据病情需要下达主要护理工作□入院宣教及护理评估□正确执行医嘱□观察病情变化□入院宣教及护理评估□观察病情变化□入院宣教及护理评估□观察病情变化病情变异记录□无□有,原因:1.2.□无□有,原因:1.2.□无□有,原因:1.2.护士签名医师签名时间住院第4-12天住院第13-20天住院第14-21天(出院)主要诊疗工作□各级医生查房□评估辅助检查结果□评价神经功能状态□继续防治并发症□必要时相关科室会诊□康复治疗□通知患者及家属明日出院□向患者交代出院后注意事项,预约复诊日期□如果患者不能出院,在病程记录中说明原因和继续治疗的方案□再次向患者及家属介绍病人出院后注意事项,出院后治疗和家庭保健□患者办理出院手续,出院重点医嘱长期医嘱□神经内科疾病护理常规□一~二级护理□低盐低脂饮食□安静卧床□基础疾病用药□依据病情下达临时医嘱:□异常检查复查□复查血常规、尿常规、肾功能、电解质、血糖□必要时复查头颅CT□根据病情需要下达长期医嘱□神经内科疾病护理常规□二~三级护理□低盐低脂饮食□安静卧床□基础疾病用药□依据病情下达临时医嘱:□异常检查复查□明日出院出院医嘱□通知出院□依据病情给予出院带药及建议□出院带药主要护理工作□正确执行医嘱□观察病情变化□正确执行医嘱□观察病情变化□出院带药服用指导□特殊护理指导□告知复诊时间和地点□嘱其定期门诊复查病情变异记录□无□有,原因:1.2.□无□有,原因:1.2.□无□有,原因:1.2.护士签名医师签名。
脑出血临床路径脑出血-临床路径脑出血临床路径表单适用于对象:第一确诊为脑出血(icd-10:i61)患者姓名:性别:年龄:门诊号:住院号:住院日期:年月日出院日期:年月日标准住院日:8-14天时住院第1天(急诊室至病房或轻易至间卒中单元)□查问病史与体格检查(包含nihss评分、gcs评分及bathel评分)□健全病历□医患沟通交流,交代病情主□监测并管理血压(必要时升压)必须□气道管理:预防误吸,必要时经鼻诊插管及机械通气疗□掌控体温,可以考量低温化疗、冰帽、冰毯工作□预防病毒感染、症候群性溃疡等并发症□合理采用水解药物□早期脑疝积极主动考量手术化疗□记录诊治意见长期医嘱:□神经内科疾病护理常规□一级护理□高盐低脂饮食□安静卧床□监测生命体征□依据病情下发轻临时医嘱:□血常规、尿常规、大便常规点□肝肾功能、电解质、血糖、血脂、医心肌酶五音、心肌功能、血气分析、襄助感染性疾病筛查□头颅ct、胸片、心电图□根据病情挑选:头颅mri,cta、mra或dsa,骨髓外科手术、血型(例如手术)□根据病情下发病危通告□神经外科诊治主□入院传教及护理评估必须□恰当继续执行医嘱护□观测患者病情变化理工作住院第2天□主治医师验血,书写上级医师验血记录□评价神经功能状态□评估辅助检查结果□稳步预防并发症□必要时多科诊治□已经开始康复化疗□须要手术者转回神经外科□记录诊治意见长期医嘱:□神经内科疾病护理常规□一级护理□高盐低脂饮食□安静卧床□监测生命体征□基础疾病用药□依据病情下发临时医嘱:□复查异常化验□复查头ct(必要时)□依据病情须要□恰当继续执行医嘱□观测患者病情变化住院第3天□主任医师验血,书写上级医师验血记录□评价神经功能状态□稳步预防并发症□必要时诊治□康复化疗□须要手术者转回神经外科长期医嘱:□神经内科疾病护理常规□一级护理□高盐低脂饮食□安静卧床□监测生命体征□基础疾病用药□依据病情下发临时医嘱:□异常化验复查□依据病情须要下发□恰当继续执行医嘱□观测患者病情变化1病□无□有,原因:情1.变2.异记录护士签名医师签名时间第4-6天□各级医生查房□评估辅助检查结果□评价神经功能状态□继续防治并发症□必要时相关科室会诊□康复治疗长期医嘱:□神经内科疾病护理常规□一~二级护理□低盐低脂饮食□安静卧床□基础疾病用药□依据病情下达临时医嘱:□异常检查复查□复查血常规、肾功能、血糖、电解质□必要时复查ct□依据病情需要下达□无□有,原因:1.2.□无□有,原因:1.2.第7-13天□通知患者及其家属明天出院□向患者交待出院后注意事项,预约复诊日期□如果患者不能出院,在“病程记录”中说明原因和继续治疗的方案长期医嘱:□神经内科疾病护理常规□二~三级护理□低盐低脂饮食□安静卧床□基础疾病用药□依据病情下达临时医嘱:□异常检查复查□必要时行dsa、cta、mra检查□明日出院□正确执行医嘱□观察患者病情变化2第8-14天(出院日)□再次向患者及家属了解病出院后注意事项,出院后化疗及家庭保健□患者办理出院相关手续,出院主要用药工作重点医嘱出院医嘱:□通告出院□依据病情给与出院猛猛及建议□出院猛猛□恰当继续执行医嘱主要□观测患者病情变化护理工作□出院带药服用指导□特殊护理指导□告知复诊时间和地点□交待常见的药物不良反应□嘱其定期门诊复诊病情□无□有,原因:变异1.记录2.护士签名医师签名□并无□存有,原因:1.2.□并无□存有,原因:1.2.主要护理工作病情变异记录护士签名医师签名□观察患者病情变化□严格执行医嘱□肢体、吞咽功能评价□患者宣教□无□有,原因:1.2.□观察患者病情变化□严格执行医嘱□肢体、吞咽功能评价□患者宣教□无□有,原因:1.2.□出院带药服用指导□特殊护理指导□告知复诊时间和地点□交待常见的药物不良反应,嘱其定期门诊复诊□无□有,原因:1.2.3。
出血性中风(脑出血)中医临床路径路径说明:本路径适用于西医诊断为脑出血的住院患者。
一、出血性中风(脑出血)中医临床路径标准住院流程(一)适用对象中医诊断:第一诊断为中风病(TCD编码:BNG080)。
西医诊断:第一诊断为脑出血(ICD-10:I61.902)。
(二)诊断依据1.疾病诊断(1)中医诊断标准:参照国家中医药管理局脑病急症科研协作组《中风病中医诊断疗效评定标准》(试行,1995年)。
(2)西医诊断标准:参照中华医学会神经病学分会制定的《中国脑血管病防治指南》(饶明俐主编,中国脑血管病防治指南,人民卫生出版社,2007年)。
2.病类诊断(1)中经络:中风病无意识障碍者。
(2)中脏腑:中风病有意识障碍者。
3.证候诊断参照国家中医重点专科出血性中风(脑出血)协作组制定的“出血性中风(脑出血)中医诊疗方案”。
出血性中风(脑出血)临床常见证候:痰热内闭证元气败脱证肝阳暴亢,风火上扰证痰热腑实,风痰上扰证气虚血瘀证阴虚风动证(三)治疗方案的选择参照国家中医重点专科出血性中风(脑出血)协作组制定的“出血性中风(脑出血)中医诊疗方案”、中华中医药学会《中医内科常见病临床诊疗指南》(ZYYXH/T121-2008)。
1. 诊断明确,第一诊断为出血性中风(脑出血)。
2. 患者适合并接受中医治疗。
(四)标准住院日为≤28天(五)进入路径标准1.第一诊断必须符合出血性中风(脑出血)的患者。
2.适合内科保守治疗,无手术指征者,即壳核出血≤30ml,丘脑出血≤15ml,小脑出血≤10ml或直径≤3ml,无合并重症全脑室出血(脑室铸形)。
3.继发于脑梗死的出血,颅内-颅外血管交通性动静脉畸形、肿瘤性出血,血液病、淀粉样脑血管病、感染性动脉性、动脉炎引起大动脉炎、药的引起、系统性红斑狼疮、脑血管畸形或动脉瘤引起的脑出血患者,不进入本路径。
4.患者同时具有其他疾病,但在住院期间既不需要特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入本路径。
脑出血临床路径(2009年版)一、脑出血临床路径标准住院流程(一)适用对象。
第一诊断为脑出血(ICD-10:I61)(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.临床表现:急性起病,出现头痛伴或不伴意识障碍,并伴有局灶症状和体征者。
2.头颅CT证实脑内出血改变。
(三)选择治疗方案的依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.一般治疗:卧床休息,维持生命体征和内环境稳定,防治感染。
2.控制血压。
3.控制脑水肿、降低颅内压。
4.控制体温。
5.防治癫痫。
6.必要时外科手术。
7.早期康复治疗。
(四)临床路径标准住院日为8-14天。
(五)进入路径标准。
1.第一诊断必须符合ICD10:I61脑出血疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后检查的项目。
1.必需检查的项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血脂、心肌酶谱、凝血功能、血气分析、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(3)头颅CT 、胸片、心电图。
2.根据具体情况可选择的检查项目:头颅MRI,CTA、MRA或DSA,骨髓穿刺(继发于血液系统疾病脑出血者)。
(七)选择用药。
1.脱水药物:甘露醇、甘油果糖、速尿等。
2.降压药物:按照《中国脑血管病防治指南》执行。
3.抗菌药物:按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。
4.缓泻药。
5.纠正水、电解质紊乱药物。
6.继发于出血性疾病的脑出血酌情应用止血药,根据实际情况选用胰岛素、抑酸剂等对症治疗药物。
(八)监测神经功能和生命体征。
1.生命体征监测。
2.NIH卒中量表和GCS量表评分。
(九)出院标准。
1.患者病情稳定。
2.没有需要住院治疗的并发症。
(十)变异及原因分析。
1.脑出血病情危重者需转入ICU或NICU,转入相应路径。
脑出血病例分析与临床路径分析报告摘要:本报告旨在通过分析一例脑出血病例的临床路径,探讨其病因、症状、诊断和治疗方案。
病例患者为一名中年男性,主要症状为剧烈头痛、恶心呕吐、意识丧失等。
通过影像学检查以及医生的诊断,患者被确诊为脑出血病例。
治疗方案包括手术治疗、药物治疗和康复护理。
本报告旨在为临床医生提供参考和借鉴,以提高脑出血患者的诊断和治疗水平。
第一部分:疾病介绍脑出血是一种严重的脑血管疾病,指脑内血管突然破裂,造成血液进入脑实质并形成出血灶。
根据出血灶的部位和原因,可分为高血压性脑出血、动脉瘤破裂性脑出血、脑血管畸形破裂性脑出血等几种类型。
第二部分:病例分析本例患者为一名中年男性,平时有高血压病史。
患者主要症状为剧烈头痛、恶心呕吐、意识丧失等。
经过身体检查和影像学检查,患者被诊断为右侧大脑出血。
进一步的病情观察和护理措施使患者逐渐康复。
第三部分:临床路径分析根据该病例的临床表现和诊断,可以制定相应的临床路径。
临床路径是一个根据患者的特定病情和所需医疗服务而设计的管理系统,旨在提供最佳的诊断和治疗方案。
本例的临床路径包括初步评估、确诊和治疗等多个环节。
初步评估:包括对患者病情的详细了解和身体检查,以及一些非侵入性的辅助检查,如头颅CT、脑电图和心电图等,以确定出血的位置和程度。
确诊:在初步评估的基础上,根据患者的症状、体征和影像学检查结果,及时明确诊断为脑出血。
治疗:根据脑出血的类型和程度,选择相应的治疗方案。
对于急性期脑出血,手术治疗是常用的方法之一,可以通过开颅手术或经导管介入手术等方式,将血肿清除。
药物治疗主要包括降低血压、抗凝等药物的应用。
康复护理:在患者病情稳定后,进行康复护理,包括理疗、言语治疗、营养支持等,旨在帮助患者尽快恢复到最佳状态。
结论:通过对该脑出血病例的分析,我们了解了脑出血的病因、症状、诊断和治疗等方面的相关知识。
临床路径的制定可以提高诊断和治疗的效率和准确性,为患者提供更好的医疗服务。
脑出血临床路径一、脑出血临床路径标准住院流程(一)适用对象第一诊断为脑出血(ICD10:I61. 902)皮质下I61.0脑叶I61.1脑半球未特指部位I61.2小脑I61.4(二)诊断依据根据《神经病学》第二版(卫生部“十一五”规划教材,全国高等学校教材,人民卫生出版社)50岁以上中老年患者,有长期高血压病史,活动中或情绪激动时起病,发病突然,血压明显升高,出现头痛、恶心、呕吐等颅内压升高的表现,有偏瘫、失语等局灶性神经功能缺损症状和脑膜刺激征,可伴有意识障碍,应高度怀疑脑出血。
头颅CT检查有助于明确诊断。
(三)治疗方案1.一般治疗:卧床休息2-4周,维持生命体征稳定,维持水、电解质平衡,保持大小便通畅,预防和及时治疗褥疮、泌尿道和呼吸道感染等;2.控制血压;3.控制脑水肿、降低颅内压;4.控制体温;5.癫痫发作的预防和处理:如出现癫痫发作,应给予苯妥英钠或卡马西平等一线抗癫痫药处理;6.手术治疗:适应症:大脑半球血肿30ml以上、小脑半球血肿10ml以上者,在患者家属的要求和同意下,可作神经外科手术治疗;原发性脑室出血可考虑脑室引流治疗。
禁忌证:症状较轻、病情稳定者;7.早期康复治疗。
(四)临床路径标准住院日为14-21天。
(五)进入路径标准。
1.第一诊断必须符合ICD10:I61. 902脑出血疾病编码;2.当患者同时具有其他疾病诊断时,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后所必须检查的项目1.血、尿、大便常规2.血肝肾功能、血糖、血脂、电解质、凝血功能3.胸片、心电图4.头颅CT(七)选择用药1.脱水药物2.选择口服缓泻药3.抗菌药物4.抑酸药物5.胰岛素(八)辨证论治中医诊断要点主症:神志恍惚、迷蒙,甚至昏迷或昏聩,半身不遂,口舌歪斜,舌强言謇或不语,偏身麻木。
发病特点:大多数急性起病。
好发年龄:好发于50岁以上。
具有两个以上主症,结合年龄、诱因、先兆症状等方面的特点即可确定诊断。