机化性肺炎的MSCT征象分析
- 格式:pdf
- 大小:711.28 KB
- 文档页数:3
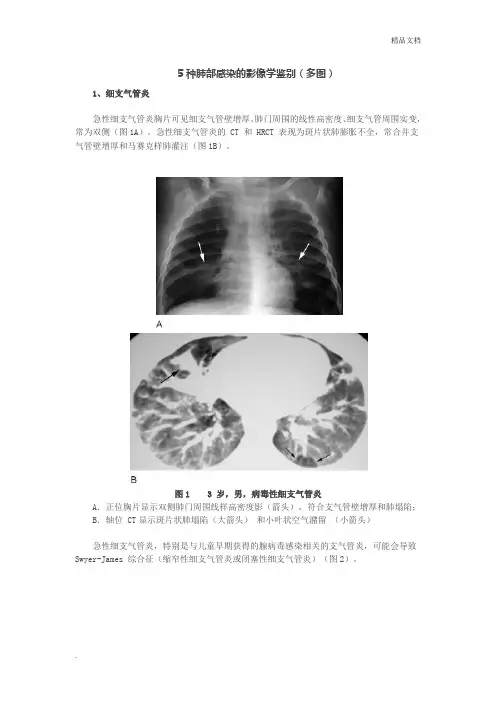
5种肺部感染的影像学鉴别(多图)1、细支气管炎急性细支气管炎胸片可见细支气管壁增厚、肺门周围的线性高密度、细支气管周围实变,常为双侧(图1A)。
急性细支气管炎的 CT 和 HRCT 表现为斑片状肺膨胀不全,常合并支气管壁增厚和马赛克样肺灌注(图1B)。
图1 3 岁,男,病毒性细支气管炎A.正位胸片显示双侧肺门周围线样高密度影(箭头),符合支气管壁增厚和肺塌陷;B.轴位 CT显示斑片状肺塌陷(大箭头)和小叶状空气潴留(小箭头)急性细支气管炎,特别是与儿童早期获得的腺病毒感染相关的支气管炎,可能会导致Swyer-James 综合征(缩窄性细支气管炎或闭塞性细支气管炎)(图2)。
图2 Swyer-James 综合征A.胸部正位片可见左侧肺门减小(箭头),左肺上叶密度相对降低,气管向左侧移位,表示左肺上叶体积减小;B.轴位 CT 可见左肺上叶密度相对降低,伴随支气管壁不规则增厚、扩张(箭头)2、大叶性肺炎特征是早期周围高密度影,迅速进展融合为均质的实变影(图3),少数情况下大叶性肺炎可以累及整个肺叶,此时称为气腔肺炎,大叶性肺炎或气腔肺炎常见空气支气管征(图4)。
大叶性肺炎或气腔肺炎可引起肺叶增大,即叶间裂膨出征(图5)。
图3 大叶性肺炎胸部正位片显示右肺中叶均匀实变影 ( 箭头 ),提示肺炎球菌性肺炎图4 气腔肺炎,空气支气管征肺炎球菌性肺炎的患者,胸部正位片可见均匀实变影,合并管状透亮影 ( 箭头 ),即空气支气管征图5 气腔肺炎,叶间裂膨出征胸部正位片可见右肺上叶均匀实变合并叶间裂向下移位,血液及痰中均发现克雷伯杆菌3、支气管肺炎支气管肺炎的表现为大片实变影,早期局限于1个或多个肺段(图6),接着进展为多灶性,常为双侧实变影。
图6 支气管肺炎A.胸部正位片可见右肺下叶斑片状实变影,符合支气管肺炎;B. 轴位 CT 可见右肺下叶多个小结节影,一些病灶呈分支状( 箭头 ),为典型的树芽征,这表示支气管内感染;C. 粗大标本可见树芽状混浊影(箭头)(引自Martha L.Warnock博士,加利福尼亚大学病理系名誉教授 )4、间质性肺炎典型的间质性肺炎的胸部X 线表现是双侧对称分布的线性或网状高密度影(图7)。

肺炎的影像学诊断肺炎的影像学诊断引言肺炎是一种常见且严重的呼吸系统感染疾病,其特点是肺实质发生炎症,导致气体交换功能受损。
影像学在肺炎的诊断和评估中起着重要的作用。
本文将介绍肺炎的影像学诊断的方法和常见特征。
X线检查X线检查是肺炎影像学诊断的最常用方法。
它是一种非侵入性、快速且经济实惠的检查方式。
在常规胸部X线检查中,肺炎的典型表现是肺实质的浸润和阴影增加。
通常可以观察到以下几个方面的表现:1. 斑片状浸润:肺炎的早期表现是局限性斑片状浸润,常见于胸片的下叶和胸外区域。
2. 大片状浸润:随着炎症的进展,肺炎可以呈现为较大范围的片状浸润,常见于胸片的肺野。
3. 肺叶实变:肺炎的极端表现是肺叶的实变,常见于胸片的上叶或下叶。
此外,X线检查还可以观察到气管位置和支气管的异常,如支气管炎树芽样阻塞。
CT扫描CT扫描是一种更加敏感和准确的肺炎影像学诊断方法。
它可以提供更多的细节和横断面图像,有助于描绘肺部的解剖结构和病变的范围。
常见的CT表现包括:1. 浸润阴影:与X线检查类似,CT扫描可以显示肺实质的浸润阴影,但更加清晰和详细。
浸润阴影可以是斑片状、大片状或结节状。
2. 空洞形成:在某些情况下,肺炎可能导致空洞形成,这些空洞可以通过CT扫描进行定位和评估。
3. 胸腔积液:在肺炎的严重情况下,胸腔积液也是一种常见的表现,CT扫描可以准确显示积液的情况。
此外,CT扫描还可以评估其他肺部病变,如肺不张、肺气肿等,并在误诊、复发或治疗监测中提供更多帮助。
磁共振成像相对于X线检查和CT扫描,磁共振成像(MRI)在肺炎的影像学诊断中应用较少。
然而,MRI可以提供更好的软组织对比度,并在某些特殊情况下提供有价值的信息。
MRI在儿童或孕妇等特殊人群中可能更适用,避免了X线辐射的风险。
结论肺炎的影像学诊断对于疾病的早期发现、定位和评估起着至关重要的作用。
X线检查、CT扫描和MRI是常见的肺炎影像学诊断方法。
每种方法都有其特点和适应症,医生应根据具体情况选择合适的影像学检查方法。
![[深度学习]“放射性肺炎”的临床病理特点及影像鉴别诊断要点(建议收藏)~~~](https://uimg.taocdn.com/386c5557c950ad02de80d4d8d15abe23482f03bb.webp)
[深度学习]“放射性肺炎”的临床病理特点及影像鉴别诊断要点(建议收藏)~~~放射性肺炎1【概述】放射性肺炎(radiation pneumonitis)是肺癌、食管癌、纵隔肿瘤、乳腺癌、淋巴瘤及胸部其他恶性肿瘤在放射治疗过程中部分正常肺组织不可避免地受到照射损伤后的炎症反应。
放射性肺炎的发生和严重程度与照射野、照射面积和总剂量密切相关。
有文献认为1 500cGy以下的照射很少发生放射性肺炎,而6 000cGy以上的照射量则几乎不可避免地会发生放射性肺炎。
2【相关临床】放射性肺炎和纤维化都可以引起限制性通气功能障碍,肺的顺应性降低,伴有肺通气/血流比例和弥散功能降低,有时可早于X线胸片异常出现。
轻者无症状,严重者可因肺广泛渗出或纤维化,在放疗后2~3周出现刺激性干咳,伴气急、心悸和胸痛,低热或不发热,少数患者可有高热或少量血痰。
气急程度随肺纤维化的程度加重。
如并发呼吸道感染,则症状加重,肺部可闻及干湿性啰音和胸膜摩擦音。
3【病理特点】病理上急性期肺泡与间质渗出改变;进展期为弥漫性肺泡损伤(肺炎)阶段,肺泡腔内充满蛋白、肺泡Ⅱ型细胞和巨噬细胞,肺泡管及呼吸性支气管内透明膜形成,肺泡间隔水肿与轻度炎症,毛细血管损伤广泛,胶原纤维沉积开始;晚期或纤维化期(修复期)许多细胞增殖,胶原纤维明显增生,肺结构扭曲。
一般来讲,急性期和进展期称为放射性肺炎,晚期称为放射性纤维化。
4【影像学检查与方案】胸部X线正侧位同时摄片有助于显示肺炎形态是否与照射野一致。
CT在显示放射性肺损伤的影像征象(如磨玻璃影等)上较胸片更为敏感,并且更有利于观察病变的边界、内部气道改变、与邻近结构的关系以及原发肿瘤病灶的放疗效果等。
5【影像诊断】X线:典型表现为与放射野相一致的条片状实变阴影,不受肺叶限制,密度大于普通感染病灶,边缘整齐,呈“刀切征”,病灶内支气管以扩张为主,邻近胸膜及纵隔器官有牵拉改变。
乳腺癌术后照射引起的放射性肺炎多在第1至第2肋间;肺癌放疗后的放射性肺炎多位于原发灶所在的肺叶;食管癌和淋巴瘤放疗后放射性肺炎多在两肺内带。


重症肺炎MSCT图像征象、临床肺部感染评分与病情严重程度的相关性研究石宏哲; 秦铮; 池卫华; 赵翠梅; 孙淑艳【期刊名称】《《中国CT和MRI杂志》》【年(卷),期】2019(017)007【总页数】3页(P79-81)【关键词】重症肺炎; MSCT图像征象; 临床肺部感染评分; 病情严重程度【作者】石宏哲; 秦铮; 池卫华; 赵翠梅; 孙淑艳【作者单位】河北省秦皇岛市工人医院重症医学科河北秦皇岛066200; 河北省秦皇岛市工人医院影像科河北秦皇岛066200; 河北省秦皇岛市工人医院儿科河北秦皇岛066200【正文语种】中文【中图分类】R563.1; R816.41肺炎是由于肺部炎症引起的一系列临床综合征,患者常有发热、咳嗽、咳痰等临床症状。
重症肺炎在肺部感染的基础上,由于患者未能及时就医或者治疗过程中用药未能控制病情,导致患者病情加重,炎症扩散引起全身感染过器官衰竭等现象,患者多有急性呼吸衰竭、高碳酸、低氧血症、血流动力学血紊乱等。
老年人及儿童是该病高发人群,老年人因年龄较大,自身免疫力下降,器官和功能呈逐渐减退趋势,且通常会伴有其他系统的慢性疾病,病情严重者,其预后较差,据研究报道,每年老年肺炎患者占重症肺炎的70%以上,发病患者在短期内较难控制肺部感染症状,加之病情进展快,而小儿因各项器官发育尚未完全,一旦发病,病程时间长且反复发作性高,故及时检出肺炎并评估其病情对临床治疗意义重大[1-3]。
MSCT是临床中诊断重症肺炎的影像学手段,既往文献报道,MSCT图像征象与肺部感染情况及病情严重程度密切相关,可对通过总结CT征象评估患者病情[4]。
为一步探讨重症肺炎MSCT图像征象、临床肺部感染评分与病情严重程度的相关性,本研究收集54例重症肺炎患者的临床资料及影像学资料进行相关分析,现报道内容如下。
1 资料与方法1.1 一般资料选取2017年1月至2018年10月我院收治的患者54例。
54例重症肺炎患者中,男性34例,女20例,年龄1~76岁,平均年龄(66.25±7.41)天;双侧肺部病变26例,一侧肺部病变28例。

周围型肺癌与局灶性机化性肺炎的CT影像特点及鉴别价值分析谭于飞; 李玲【期刊名称】《《中国CT和MRI杂志》》【年(卷),期】2018(016)004【总页数】4页(P60-62,76)【关键词】周围型肺癌; 局灶性机化性肺炎; CT征象; 影像特点【作者】谭于飞; 李玲【作者单位】河南省驻马店市中心医院呼吸与危重症科河南驻马店463000【正文语种】中文【中图分类】R445.3; R734.2周围型肺癌病理学特点是起源于细支气管或肺泡的癌组织本身呈浸润型发展,癌细胞被覆于肺泡壁表面,沿肺泡壁作伏壁状生长[1];而周局灶性机化性肺炎是一种肺部感染性病变,由多原因导致的肺组织损伤后的一种非特异性的病理反应,病理学特点为炎细胞浸润、间质纤维组织及纤维母细胞增生形成肉芽组织充满肺泡腔,为良性病变[2-3]。
虽然二者病理学特点不同,但其临床症状和体征没有较为明显的特异性,并且两者在影像学上也比较难以区分,尤其周围型肺癌癌灶在未形成肺叶或肺段支气管阻塞之前,在影像上仅呈现肺炎样大片或斑片状阴影,与肺炎难以区分鉴别[4-5]。
本院以我院近年收治的两种疾病患者为研究对象,对比分析两种不同病变患者的CT检查资料,探讨周围型肺癌与局灶性机化性肺炎的CT征象特点及二者的临床鉴别,以期提高对两种病变的认识及临床鉴别诊断的准确性。
现报道如下。
1 资料与方法1.1 一般资料收集我院2012年4月~2017年4月期间收治的经手术病理证实的80例周围型肺癌患者和60例局灶性机化性肺炎患者的临床资料,分别设为肺癌组(n=80)、肺炎组(n=60)。
纳入标准:(1)肺癌组:初诊发现癌变病灶且未经任何治疗;经穿刺和手术病理结果证实;CT初步表现为实性结节或肿块;符合周围型的相关特征;未合并肺内及远处转移。
(2)肺炎组:为首次住院,入院前未经任何治疗;经外科切除或经皮穿刺活检及病理证实;CT初步表现为孤立小结节或大肿块;符合肺炎的相关特征。



隐源性机化性肺炎的CT诊断隐源性机化性肺炎(Cryptogenic organizing pneumonia,COP)是一种临床病理命名的特发性间质性肺炎,原因不明,国内外文献多为个案报道,其CT影像表现多样,诊断较困难。
临床多数肺间质性类疾病较难治愈,但是COP使用糖皮质激素治疗效果显著,及时诊断并治疗,大都患者治愈较好,所以了解COP 的CT影像表现非常重要。
1资料与方法1.1一般资料回顾我院2009年9月~2013年8月经临床-影像---病理诊断为COP的患者62例,男46例,女16例,年龄20~75岁,中位年龄55岁,其中54例为亚急性或缓慢发病,从出现症状到明确诊断的时间约为2w~24个月,主要呼吸道症状有干咳(50例)、胸闷气短、活动后气急(8例)、咯少量痰(6例);全身症状有发热(26例,中度发热为主)、局部胸痛(18例)、体重减轻(6例)、乏力(8例)等。
12例患者在两侧中下肺部可闻及Velcro音(吸气相爆裂音)。
14例患者肺功能显示为轻度限制性通气功能障碍。
其余8例患者无明显临床症状及体征,为偶然胸片体检时发现及进一步CT检查。
1.2CT扫描方法采用GE16排CT,均常规平扫,56例增强,32例成像建薄。
1.3图像分析经多名高年资放射科医师共同讨论读片,将COP的CT征象分为肺实变影、磨玻璃影、结节影、各类线带状影等4大类型。
结节影包括小结节(直径≤1cm)和大结节(直径>1cm)两种;各类线带状影主要包括:由Murphy 等提出的各类线带状阴影,表现为起于支气管沿支气管放射状与胸膜相连的各类线带状影,或位于胸膜下与支气管无关的各类线带状影;Ujita等提出的小叶周围型线状影,表现为类似小叶间隔增厚的曲线的线状影,比较厚,呈拱形、弓形、多边形。
按病变在肺野的位置分為胸膜下、支气管血管束旁、胸膜下和支气管血管束旁、随机分布4类。
上肺分布指大部分病变在气管隆突水平以上,下肺分布指大部分病变在气管隆突水平以下。

急性纤维素性机化性肺炎3例临床和影像及病理研究目的提高对急性纤维素性机化性肺炎的认识。
方法回顾性分析我院自2013年4月~2014年3月,住院部所收治的3例急性纤维素性机化性肺炎患者的临床资料,总结3例患者的基本资料与特点。
结果3例患者均通过CT配合经皮肺穿刺的方式确诊,及时治疗后均达到满意治疗效果。
结论急性纤维素性机化性肺炎临床表现特异性不足,需通过组织病理学检查确诊,尽早干预治疗。
标签:机化性肺炎;纤维素;临床;影像;组织病理为了进一步提高对急性纤维素性机化性肺炎的认识,掌握其在影像学以及病理学方面的主要特点,本文对我院自2013年4月~2014年3月,住院部所收治的急性纤维素性机化性肺炎患者共计3例临床资料展开回顾分析,总结3例患者的基本资料与特点,取得了确切的结论,现具体报告如下。
1资料与方法1.1一般资料选取我院自2013年4月~2014年3月,住院部所收治的急性纤维素性机化性肺炎患者共计3例作为研究对象,对患者一般资料展开回顾分析。
3例患者中,男性患者2例,女性患者1例,患者年龄在41~49周岁,平均年龄为(43.5±1.2)岁。
1.2方法对所有患者的临床资料展开回顾分析。
根据患者病例基础资料统计其在影像学以及病理学方面的主要特点。
2结果病例1:男性患者,年龄41周岁,入院时间为2013年4月25日。
入院时主诉症状为发热、咳嗽、活动后气喘。
以上症状持续2个月后就医。
患者在门诊收治后给予胸部CT检查,CT检查结果显示患者存在上肺部成就型瘢痕病灶,肺部纹理明显增多,肺部视野下可见片状模糊阴影,密度不均匀。
根据该检查结果,将该患者初步诊断为”肺结核活动伴随感染”。
根据诊断结果,给予头孢曲松抗感染联合利福喷丁进行治疗。
治疗后72 h内出现高热现象,温度最高达到39.8℃。
查体可闻肺部以下捻发音,瓣膜区域无病理杂音。
辅助进行血常规、肝功、肺功能检查,具体检查结果为:常规检查,白细胞计数4.5×109/L,红细胞计数1.8×1012/L,中性粒细胞0.6;肝功检查,丙氨酸转氨酶检出值为68.3 U/L,谷草转氨酶检出值为49.9 U/L;肺功能检查,FVC检出值为71.6%,FEV1检出值为67.0%。
局灶性机化性肺炎误诊为周围型肺癌池保安;李叙;汪正伟;潘伟;魏小东【摘要】目的探讨局灶性机化性肺炎(focal organizing pneumonia,FOP)的临床表现及误诊原因,提高临床医师对FOP的诊断准确性.方法回顾性分析1例误诊为周围型肺癌的FOP临床资料.结果患者为61岁女性,因咳嗽、咳痰、发热就诊,胸部CT检查示右肺上叶占位性病变,正电子发射型计算机断层扫描示:右肺上叶软组织结节灶,糖代谢异常升高,延迟后标准化摄取值稍升高.诊断为周围型肺癌,胸腔镜下行右肺上叶后段切除术,术后病理检查诊断为FOP.术后患者恢复良好,随访3个月,患者症状消失.结论 FOP临床及影像学特征无特异性,与肺部肿瘤容易混淆,尽早行肺活组织病理学检查有助于确诊.【期刊名称】《临床误诊误治》【年(卷),期】2018(031)004【总页数】3页(P28-30)【关键词】隐源性机化性肺炎;误诊;肺肿瘤【作者】池保安;李叙;汪正伟;潘伟;魏小东【作者单位】214044江苏无锡,安徽医科大学无锡临床学院心胸外科;214044江苏无锡,解放军101医院心胸外科;214044江苏无锡,解放军101医院心胸外科;214044江苏无锡,解放军101医院心胸外科;214044江苏无锡,解放军101医院心胸外科【正文语种】中文【中图分类】R562.21特发性间质性肺炎(idiopathic interotitial pnenmonia, IIP)是一种发病机制至今未明,主要累及肺泡、肺泡间质和(或)细支气管的弥漫性肺实质性疾病[1]。
IIP分为隐源性机化性肺炎(cryptogenic organizing pneumonia, COP)、特发性肺纤维化、非特异性间质性肺炎、急性间质性肺炎等7种临床病理类型[2]。
COP常表现为弥漫性肺叶受累,患者早期常误诊为社区获得性肺炎,而经多种抗生素治疗无效后才考虑此疾病[3];少数表现为结节和肿块型,称为局灶性机化性肺炎(focal organizing pneumonia, FOP),常被误诊为肺部恶性肿瘤而行外科手术切除。
局灶性机化性肺炎的HRCT表现作者:何魁来源:《科学与财富》2018年第32期局灶性机化性肺炎CT表现较复杂,常常误诊为肺癌而使患者接受不必要的外科手术治疗,为提高对局灶性机化性肺炎的认识,本院搜集了12例局灶性机化性肺炎中,研究其HRCT表现,意在探讨有价值的HRCT征象。
材料与方法男女各6例,年龄37~73岁,平均51.5岁,11例有咳嗽、咯痰、发热(38℃)、胸痛症状;其中3例伴咯血;1例系体检发现。
从出现症状到第1次CT检查的时间,最短者为3周,最长为9周,平均4.6周。
12例均有组织学切片资料证实为局灶性机化性肺炎,其中手术切除8例,4倒经纤维支气管镜在电透导引下活检、病理证实。
经抗炎治疗后胸片随访3个月者2例,4个月者1例,5个月者1例,均见病灶完全消散。
CT扫描设备为GET9800快速型扫描机.扫描前参阅常规胸部平片,在病灶区域先平扫后增强者2倒,仅平扫4倒,直接强化扫描者6例,层厚1.5mm,间隔2~3mm;病灶扫完后再从肺尖扫到右膈顶水平,层厚、间隔均为10mm;扫描参数均为140mA,140kVp,扫描时间2s;平静呼吸吸气末屏气扫描,病灶区以骨细节运算(bone)成像。
显示窗为肺窗(窗中心一700HU,窗宽1000~2000HU),纵隔窗(窗中心50Hu,窗宽500HU)。
研究内容与评判标准为:1.病灶部位:参考胸部正侧位平片,结合HRCT图像综合判断。
2.病灶大小:均从纵隔窗上按比例尺测量。
3.病灶形态:以病灶中心层面为准,分三角形、椭圆形、不规则形、多角形。
4.轮廓观察分纵隔窗与肺窗两种条件描述。
(1)纵隔窗主要研究病灶轮廓是否光滑、连续,或是否凹凸不平。
将凸出呈尖角、边缘平直者称锯齿;呈圆弧状者称分叶。
(2)肺窗上主要研究病灶与正常肺交界面,呈放射状细线者定为毛刺,而周围肺呈磨玻璃状密度,类似月晕状者定为轮廓模糊。
5.病灶内部结构的观察:将直径在5mm以下管状气体密度影定为支气管充气。
隐源性机化性肺炎胸部CT的影像学分析发布时间:2022-10-21T01:56:33.040Z 来源:《中国医学人文》2022年14期作者:国瑞娜1 邱传亚2*[导读] 分析隐源性机化性肺炎胸部CT的影像学特征。
国瑞娜1 邱传亚2*1.华北医疗健康集团邢台总医院河北邢台 054000;2.首都医科大学附属北京朝阳医院北京朝阳 100000【摘要】目的:分析隐源性机化性肺炎胸部CT的影像学特征。
方法:将朝阳医院于2016年1月至2021年12月接收治疗的隐源性机化性肺炎患者作为本次观察对象,共20例,对所有患者均采取胸部CT检查,分析患者的影像学特征。
结果:分析可见,隐源性机化性肺炎患者的胸部CT影像特征包括了病灶形态(支气管气象实变影、磨玻璃影、线带状影、结节影)、病灶分布(双肺下叶近胸膜部位、支气管血管束、随机分布)、病灶征象(支气管气象、累及胸膜、游走性、反晕征)。
结论:隐源性机化性肺炎患者其胸部CT影像特征多变,多以支气管气象实变影、支气管气象征象、双肺下叶近胸膜部位等病变,临床可通过CT 加强对患者的检查,确定病型方便治疗。
关键词:隐源性机化性;肺炎;胸部;CT;影像学表现引言隐源性机化性肺炎是临床较少见的肺部病变,是特发性间质性肺炎的一种亚型,但近年来受到多种因素的影响其发病率呈逐年增长的趋势,对群众的身体健康构成了严重威胁,需早发现早治疗。
CT是隐源性机化性肺炎最常见的诊断方式,临床能够依靠患者影像学特征的变化对疾病确诊,及早对患者开展针对性治疗,克服由于该类患者诊断困难导致的治疗延迟[1]。
对此,本次研究针对朝阳医院收治的隐源性机化性肺炎患者的胸部CT影像学特征进行分析,见下文所示。
1.一般资料和方法1.1一般资料将朝阳医院于2016年1月至2021年12月接收治疗的隐源性机化性肺炎患者作为本次观察对象,共20例,其中男性12例,女性8例,最大年龄为70岁,最小年龄为40岁,平均51.26±2.56岁;排除合并真菌、病毒感染引起的隐源性机化性肺炎疾病;排除其他严重炎症疾病及肺部病变疾病者。
“机化性肺炎”的必备临床知识、影像分型及不可忽视的“7个”诊断细节展开全文机化性肺炎1【概述】由肺炎链球菌引起的大叶性肺炎或由其他化脓性细菌所致的肺炎经过及时有效的抗感染治疗,一般在2~3周吸收消散,某些原因致炎症病灶不吸收或延迟吸收,大量纤维组织增生则形成机化性肺炎(organizing pneumonia),文献报道占肺炎的5%~10%。
其发病原因不明,通常认为与患者年龄、糖尿病病史、慢性支气管炎和过多使用抗生素有关。
2【相关临床】1/3的患者有发热或“感冒”史,近1/3患者无明显的呼吸道症状而于X线检查时发现,部分患者也可表现为咳嗽、咳痰、咯血、痰中带血丝、低热和胸痛等症状,久治不愈,临床易误诊为肺癌。
3【病理特点】组织学上肺实质的机化性肺炎表现为炎症区域被增生的结缔组织所取代,肺泡内纤维素性渗出物机化,肺泡间隔增厚,支气管黏膜呈慢性炎症改变,小叶支气管可阻塞伴机化闭塞。
镜下见成纤维细胞经肺泡孔生长,分布在实变肺泡内及其周围,进一步成熟形成纤维化瘢痕。
肺间质的机化性肺炎表现为肺泡壁、小叶间隔、血管支气管束周围的纤维组织增生和纤维化,伴有不同程度的肺间质和肺泡腔内淋巴细胞和浆细胞浸润。
4【影像学检查与方案】动态X线检查有助于判断病变的大小、形态及密度改变。
HRCT检查对机化性肺炎病灶内部结构、周围纤维索条以及胸膜增厚粘连等显示更清晰,支气管充气征显示率高,三维重建可立体地显示病灶形态,有助于鉴别诊断。
必要时可在CT引导下穿刺活检获取组织学依据。
患者拒绝活检时,建议治疗2周或更长时间后复查,通过比较病灶形态、大小变化来帮助诊断。
5【影像诊断】目前对机化性肺炎的诊断尚缺乏统一认识,一般根据炎症消散和纤维化的程度分为三型。
①未消散肺炎伴机化:病灶以双下肺、胸膜下及沿细支气管周边分布为主;一般为片状、块状、楔形、扁平形;肺外围病灶形态呈三角形或不规则形,尖端指向肺门,基底贴近胸膜面或沿支气管、血管轴分布,边缘向病灶中心收缩;实变病灶内常见支气管充气征(图1)及轻度的细支气管扩张表现;其边缘日趋清楚,周围有纤维索条影,伴胸膜增厚,局部支气管血管束增粗、变形或集聚。