机化性肺炎的临床与CT诊断
- 格式:ppt
- 大小:326.00 KB
- 文档页数:15

机化性肺炎机化性肺炎,是指由机化作用引起的肺组织结构的改变。
机化性肺炎这一名词并不常见,但与许多肺部疾病有关,其中包括间质性肺病、结节病和肺纤维化等。
肺是人体呼吸系统的重要器官,负责吸入气体并将其中的氧气传递到血液中。
然而,当肺的组织结构遭受破坏或变化时,其正常功能就可能受到影响。
机化性肺炎就是这样一种疾病,其主要特征是肺组织中的纤维化和机化。
机化性肺炎的病因多种多样。
一些患者可能是由于遗传因素或家族史导致,而另一些则可能是由于长期接触有害物质或某些药物引起的。
此外,病毒感染、吸烟、环境污染和其他一些疾病也都可能与机化性肺炎的发生有关。
机化性肺炎的临床表现各异,具体症状取决于疾病的程度和发展速度。
一般而言,机化性肺炎的患者可能会出现呼吸困难、咳嗽、胸痛、乏力和体重下降等症状。
疾病进展后,患者的肺功能可能逐渐降低,甚至导致呼吸衰竭。
机化性肺炎的诊断需要结合患者的病史、临床症状和影像学检查等。
在影像学检查中,高分辨率CT扫描通常能够显示出肺部的纤维化和机化。
同时,医生还需要排除其他可能引起类似症状的疾病,如肿瘤、感染或其他肺部疾病。
目前,机化性肺炎的治疗方法相对有限。
由于疾病的复杂性和不可逆性,许多患者往往需要接受支持性治疗或氧疗。
对于一些进展较慢的患者,可能会考虑进行肺移植手术。
此外,一些药物如皮质类固醇和免疫抑制剂也常用于控制炎症反应,以减缓疾病的进展。
除了药物治疗,患者在生活中也需要注意一些自我管理的方法,以减轻症状和改善生活质量。
这包括戒烟、避免环境污染和有害物质、遵循医生的建议进行定期随访等。
尽管机化性肺炎是一种罕见的疾病,但近年来其发病率有所上升。
这可能与环境污染加剧、生活方式变化以及诊断和治疗方法的改进有关。
虽然目前尚无治愈机化性肺炎的方法,但随着医学科学的不断进步,我们对于该疾病的认识也会逐渐深入,相信未来会有更多的治疗手段出现,以更好地帮助患者恢复健康。


局限性机化性肺炎的影像特点及临床意义
尤立强
【期刊名称】《现代医用影像学》
【年(卷),期】2005(014)001
【摘要】局限性机化性肺炎是慢性未消散性肺炎有大量纤维组织增生而形成,根据病程及机化程度可分为三型:1、未消散肺炎伴机化:肺炎病灶边缘日趋清楚,周围有纤维条索影,伴胸膜肥厚。
2、机化性肺炎;纤维增生更加显著,密度更加致密,体层摄影病灶内可见小透亮区,代表支气管扩张或小脓腔形成。
3、炎性假瘤:呈圆形、卵圆形或不规则肿块,边缘光滑或有粗毛刺,密度高且不均匀,可见小透亮区或钙化影。
临床表现主要有发热,咳嗽,痰中带血,胸痛。
症状持续2周至半年。
个别病例在无症状体检时发现。
【总页数】1页(P25)
【作者】尤立强
【作者单位】保定市第一中心医院放射科,071000
【正文语种】中文
【中图分类】R4
【相关文献】
1.局限性机化性肺炎与周围性肺癌的CT鉴别诊断 [J], 孙旭怡
2.T细胞亚群测定在局限性机化性肺炎诊断中的作用 [J], 沈玉光;杨宗林;赵婷茹;闫明;许金良;高宗人;邵令方
3.20例隐源性机化性肺炎的影像特点分析 [J], 李红敏; 张倩倩; 钱伟军
4.周围型肺癌与局灶性机化性肺炎的CT影像特点及鉴别价值分析 [J], 谭于飞; 李玲
5.隐源性机化性肺炎及继发性机化性肺炎的临床特征及影像特点分析 [J], 林远生; 邱玉芳; 袁小亮
因版权原因,仅展示原文概要,查看原文内容请购买。


㊀㊀ʌ摘㊀要ɔ㊀目的㊀分析感染后机化性肺炎的临床诊断及治疗特点ꎮ方法㊀搜集2005年1月 2017年12月清华大学附属垂杨柳医院呼吸内科诊断的感染后机化性肺炎患者16例ꎬ同时在Pubmed数据库㊁中国知网数据库检索感染后机化性肺炎患者54例ꎬ共计70例ꎬ搜集临床资料并进行回顾性分析ꎮ结果㊀感染后机化性肺炎常见临床表现为发热㊁咳嗽及气短ꎬ肺部影像常见斑片实变ꎬ可伴有磨玻璃㊁结节影ꎮ12例经气管镜活检诊断ꎬ10例经皮肺活检诊断ꎬ48例外科肺活检诊断ꎮ病原菌确诊:血清及尿抗原检测41例ꎬ外科肺活检20例ꎬ肺泡灌洗检测7例ꎬ咽拭子核酸检测5例ꎬ痰培养2例ꎮ引起机化性肺炎的常见病原菌依次为病毒㊁新型隐球菌㊁军团菌㊁支原体及分枝杆菌ꎮ明确诊断后ꎬ61例抗感染同时加用全身糖皮质激素ꎬ59例好转ꎬ2例死亡ꎬ余9例单纯抗感染后症状好转ꎬ未再给予特殊治疗ꎬ出院随访ꎮ结论㊀单纯依据临床症状及胸部CT诊断感染后机化性肺炎极易被误诊ꎻ对于抗感染无效㊁或好转后病情再度加重㊁或抗感染后影像学吸收不佳的肺炎患者ꎬ应高度警惕感染后机化性肺炎可能ꎻ经皮肺穿刺及气管镜活检对于部分机化性肺炎患者可做出诊断ꎬ但因取材小ꎬ大部分患者仍需依赖于外科肺活检ꎮ如能及时诊治ꎬ大部分感染后机化性肺炎预后良好ꎮʌ关键词ɔ㊀机化性肺炎ꎬ感染ꎻ诊断ꎻ治疗ꎻ临床特点ʌDOIɔ㊀10.3969/j.issn.1671 ̄6450.2019.02.011Analysisoffocalorganizingpneumoniainclinicaldiagnosisandtreatment㊀HEYanxiaꎬLIXiuyeꎬXIONGXinꎬWUWenjieꎬXUEBing.DepartmentofRespiratoryꎬChuiyangliuHospitalAffiliatedtoTsinghuaUniversityꎬBeijing100022ꎬChinaCorrespondingauthor:XUEBingꎬE ̄mail:guazistar@163.com㊀㊀ʌAbstractɔ㊀Objective㊀Toexplorethecharacteristicsofpostinfectiousorganizingpneumoniainclinicaldiagnosisandtreatment.Methods㊀SixteencasesofpostinfectiousorganizingpneumoniainTsinghuaUniversityAffiliatedChuiyangliuHos ̄pitalfrom2005to2017werecollectedꎬmeanwhileꎬ54casesofpostinfectiouspneumoniawerecollectedbysearchingMedlineandChinanationalknowledgeinfrastructureꎬChinaScientificJournalDatabaseandWanfangdatabase.Eventually70casesofpostinfectiousorganizingpneumoniawereenrolledinthestudy.Weretrospectivelyinvestigatedandanalyzedtheclinicalma ̄terialsoftheabovecases.Results㊀Thecommonsymptomsofpostinfectiousorganizingpneumoniawerefeverꎬcoughandshortbreath.Patchyconsolidationwasthemostcommonimagingmanifestationꎬandgroundgrassornodulesmaybeaccompa ̄nied.Organizingpneumoniawasdiagnosedin12casesbytransbronchoscopiclungbiopsyꎬ10casesbypercutaneouslungbi ̄opsyꎬand48casesbysurgicalbiopsyꎬrespectively.Pathogenywasidentifiedin41byserumorurinetestsꎬin2bysputumcultureꎬandin5bythroatswabnucleicaciddetectionꎬin7byBALFtestsandin12bysurgicalbiopsy.Thecommonpatho ̄genswerevirusꎬCryptococcusneoformansꎬlegionellaꎬmycoplasmaandmycobacteria.61caseswereprescribedwithsystemglucocorticoidsafterdefinitediagnosisꎬ59caseswereimprovedꎬbut2died.Theremaining9casesweredischargedandregu ̄larfollowedwithoutanyspecialtreatmentafterthesymptomswereimprovedafteranti ̄infection.Conclusion㊀Post ̄infectiousorganizingpneumoniaisextremelyeasilymisdiagnosedonlybasedonclinicalsymptomsandchestCT.Organizingpneumoniainducedbyinfectionshouldbeawardinthosewhoarediagnosedaspneumoniabutnotimprovedafteranti ̄infectionꎬorthosewhosesymptomsrecuraftertransientsymptomsimprovementꎬorthosewithimprovedsymptomsbutpoorimagingabsorption.Bronchoscopybiopsyorpercutaneouslungpunctureishelpfulindiagnosingpost ̄infectiousorganizingpneumoniaforsomepa ̄tentsꎬbutbecauseofthesmallspecimenꎬsurgicalbiopsyisnecessaryformoresuchpatients.Theprognosisiswellinmostpost ̄infectiousorganizingpneumoniapatientsiftreatedtimely.㊀㊀ʌKeywordsɔ㊀OrganizingpneumoniaꎻInfectionꎻDiagnosisꎻTreatmentꎻClinicalCharacteristics㊀㊀机化性肺炎是间质性肺疾病的一种ꎬ胸部CT典型表现为下肺㊁外周分布为主的实变影像ꎬ临床可表现发热㊁咳嗽等症状ꎬ主要治疗措施为糖皮质激素ꎮ机化性肺炎既可为特发ꎬ亦可为继发ꎬ常见继发原因有风湿免疫疾病㊁特殊药物㊁吸入颗粒粉尘等ꎬ感染亦为机化性肺炎继发病因ꎬ但容易为临床医师所忽视ꎮ目前对于感染后机化性肺炎的系统性研究国内较少ꎬ临床认识不足ꎬ笔者对其临床特点㊁尤其是诊断以及治疗资料ꎬ进行深入分析ꎬ现报道如下ꎮ1㊀临床资料1.1㊀一般资料㊀搜集2005年1月 2017年12月清华大学附属垂杨柳医院呼吸内科诊断的感染后机化性肺炎16例患者ꎬ同时对Pubmed数据库及CKNI数据库进行检索ꎬ检索时间为从建库至2017年12月ꎬ检索词有 organizingpneumoniainducedbyinfection or ̄ganizingpneumoniaassociatedwithinfection organizingpneumoniaandinfection 机化性肺炎㊁感染 ꎬ从中选择符合此研究要求的病例研究ꎬ搜集出54例感染后机化性肺炎病例资料ꎬ共70例患者入组ꎮ其中男41例ꎬ女29例ꎬ年龄23~80(41.5ʃ36.2)岁ꎬ发病至就诊时间3~92dꎮ其中HIV患者17例ꎬ合并糖尿病10例ꎬ合并系统性红斑狼疮1例ꎬ合并银屑病1例ꎬ余患者无明确免疫低下疾病ꎬ有吸烟史42例ꎮ1.2㊀临床表现㊀70例患者中ꎬ66例存在咳嗽㊁咯痰ꎬ其中22例见黄色脓痰ꎬ余44例为干咳或伴有少量白色黏痰ꎬ63例存在不同程度的呼吸困难ꎬ59例存在发热ꎬ18例主诉消瘦㊁乏力ꎬ8例并存关节疼痛ꎬ但均无明显关节红肿ꎬ3例并存胸痛ꎬ1例咯血ꎮ肺部查体无明显特异性ꎬ48例可及吸气相湿啰音ꎬ3例存在呼气相干啰音ꎬ余未及明确阳性体征ꎮ1.3㊀实验室检查㊀所有入组患者均红细胞沉降率或C反应蛋白不同程度的增高ꎬ除了17例HIV存在白细胞减低外ꎬ其余患者白细胞正常或不同程度的增高ꎮ59例患者入院时均存在不同程度的低氧血症ꎮ行气管镜肺泡灌洗细胞学分类52例ꎬ其中24例淋巴细胞为主ꎬ28例中性粒细胞为主ꎮ32例患者显示肺功能结果ꎬ13例肺通气功能未见明显异常ꎬ余19例显示混合性通气功能障碍ꎬ且均有不同程度的弥散下降ꎮ1.4㊀影像学检查㊀70例患者进行胸部CT检查ꎬ其中45例以斑片或带状实变为主ꎬ25例单侧分布ꎬ20例双侧分布ꎬ可伴有支气管充气征㊁散在磨玻璃影㊁结节影ꎬ2例伴有少量胸腔积液ꎻ20例呈双肺间质样病变伴渗出ꎻ5例为局灶团块性分布ꎬ考虑为局灶性机化性肺炎ꎬ3例位于右肺ꎬ2例位于左肺ꎬ最大直径2~6.5cmꎬ靠近胸膜ꎬ均可见不同程度的胸膜反应ꎬ3例团块周边可见磨玻璃影像ꎬ2例团块内见液性暗区ꎬ1例周边见树芽样渗出ꎮ1.5㊀病原学诊断及分布㊀血清及尿抗原检测41例ꎬ痰培养2例ꎬ咽拭子核酸检测5例ꎬ肺泡灌洗检测7例ꎬ肺活检20例ꎮ5例局灶性机化性肺炎中ꎬ确诊为大肠埃希菌及肺炎克雷伯杆菌感染各1例ꎬ腺病毒感染1例ꎬ均肺泡灌洗液检测确诊ꎻ甲流病毒感染1例ꎬ经咽拭子核酸检测确诊ꎻ1例为结核感染ꎬ经肺活检病理确诊ꎮ其余65例患者中ꎬ病毒感染29例ꎬ其中HIV感染17例(均为血清学诊断)ꎬ甲型流感病毒感染6例(4例咽拭子核酸检测诊断ꎬ2例同时肺泡灌洗液检测诊断)ꎬ巨细胞病毒感染3例(血清学检测诊断)ꎬ乙型流感病毒2例(血清学检测诊断)ꎬ带状疱疹病毒感染1例(肺泡灌洗检测诊断)ꎮ新型隐球菌感染8例(均为活检病理确诊ꎬ其中5例血清隐球菌抗原检测同时阳性)ꎮ分枝杆菌感染6例(均为活检病理确诊)ꎮ军团菌感染7例(均为尿军团菌抗原检测诊断)ꎮ支原体感染7例(均为血清学诊断)ꎮ金黄色葡萄球菌及铜绿假单胞菌感染各1例(均为痰培养诊断)ꎮ曲霉菌3例㊁奴卡菌及放线菌感染各1例(均为活检病理确诊)ꎮ大肠埃希菌1例(肺泡灌洗培养诊断)ꎮ1.6㊀误诊情况㊀70例患者中ꎬ50例误诊为单纯肺部感染而反复调整抗生素ꎬ症状改善不佳或持续加重ꎬ进一步侵入检查ꎬ机化性肺炎才得以确诊ꎻ8例误诊为单纯隐源性机化性肺炎ꎻ3例误诊为肺癌ꎬ1例误诊为肺脓肿ꎬ另8例情况不明ꎮ1.7㊀治疗与转归㊀所有患者入院后均给予经验性抗感染治疗ꎬ13例患者初始抗感染无效ꎬ给予气管镜活检或外科肺活检ꎬ明确机化性肺炎的同时查找到明确致病菌ꎬ在更改抗感染方案的同时ꎬ给予全身糖皮质激素应用ꎬ症状好转ꎮ8例初始治疗无效ꎬ肺活检病理提示为机化性肺炎ꎬ给予糖皮质激素后症状仍进展ꎬ重复肺活检3例见分枝杆菌ꎬ1例见奴卡菌ꎬ加用对应抗感染ꎬ症状及影像好转ꎮ37例入院初始进行血清㊁尿㊁痰㊁支气管镜灌洗病原学检测等ꎬ明确致病菌ꎬ但依据病原学结果抗感染ꎬ症状仍持续恶化ꎬ随后进行肺活检病理提示机化性肺炎后ꎬ加用糖皮质激素ꎬ35例患者症状及影像学好转ꎬ1例HIV感染及1例巨细胞病毒感染伴机化性肺炎患者病情继续进展ꎬ最终死亡ꎮ12例初始治疗后症状完全或部分好转ꎬ但监测肺部影像显示肺部阴影吸收不佳ꎬ进一步气管镜或外科肺活检病理提示机化性肺炎ꎬ其中3例加用糖皮质激素ꎬ症状好转ꎬ余9例未予任何治疗ꎬ随访1年病情无复发ꎬ影像学显示5例病灶缩小ꎬ4例病灶无明显变化ꎮ2㊀讨㊀论㊀㊀机化性肺炎是间质性肺炎的一种ꎬ典型胸部CT表现为以下肺㊁胸膜下分布的片状渗出实变影[1 ̄2]ꎬ但少数情况下ꎬ机化性肺炎亦可表现为局灶性结节或大块实变ꎬ称为局灶性机化性肺炎[3]ꎮ机化性肺炎的发生与各种损伤导致的非特异炎性反应有关ꎬ常见原因有组织胶原性疾病㊁药物㊁放疗等ꎬ感染亦可引起隐源性机化性肺炎的发生ꎬ但容易为临床所忽视ꎮ㊀㊀目前ꎬ感染继发机化性肺炎的详细机制尚不完全清楚ꎬ一般认为下呼吸道出现病原体感染ꎬ首先损伤肺泡上皮细胞ꎬ随后触发T淋巴细胞及中性粒细胞的聚集㊁增殖及活化ꎬ导致各种炎性细胞因子的分泌ꎬ包括各种促纤维因子ꎬ最终引起纤维母细胞的活化增生ꎬ启动纤维增生及肉芽肿形成的过程ꎬ如及早干预ꎬ这个过程可完全可逆ꎬ但如果不能早期识别ꎬ虽应用糖皮质激素ꎬ亦无法扭转其病理进展ꎬ可发展为肺纤维化ꎬ导致不可逆转的活动耐量受损[4 ̄5]ꎮ局灶性机化性肺炎是机化性肺炎的一个特殊类型ꎬ与隐源性机化性肺炎相似ꎬ目前认为引起局灶性机化性肺炎的继发病因最常见的为感染ꎮ在本研究中ꎬ5例患者病灶呈现外周局灶性分布ꎬ考虑为局灶性机化性肺炎ꎮMelloni等[6]的研究显示ꎬ超过1/2的局灶性机化性肺炎患者存在反复呼吸道感染病史ꎬ因此推测局灶性机化性肺炎的形成与感染密切相关ꎮ另外一项研究显示ꎬ局灶性机化性肺炎活检病理提示常伴随中性粒细胞的浸润[7]ꎬ支持局灶机化性肺炎与感染相关的理论ꎮ本研究中共包括5例FOP患者ꎬ其中2例细菌感染ꎬ2例病毒感染ꎬ1例为结核感染ꎬ均发生在外带肺野ꎬ推测由于外周肺野炎性反应引流不畅㊁炎性反应吸收较慢或吸收不完全有关ꎮ㊀㊀机化性肺炎临床症状与感染引起的临床症状较为相似ꎬ临床症状不特异ꎬ发热症状多见ꎬ影像学表现多样ꎬ多数呈斑片实变[8 ̄9]ꎬ疾病初始很难与肺部感染性疾病鉴别ꎬ而对于感染后机化性肺炎患者ꎬ在已经明确存在致病菌的基础上ꎬ病情出现迁延或复发ꎬ临床更容易一味调整抗感染治疗ꎬ而忽视合并机化性肺炎的可能ꎬ对于随后的病情反复ꎬ临床更容易认为原发感染反复或继发新病原菌感染可能性大ꎬ常见处理为反复进行病原体检测并调整抗生素ꎬ造成病情的延误ꎮ因此ꎬ感染后机化性肺炎最常误诊为单纯感染性疾病ꎬ单纯根据临床症状及肺部影像极难对二者做出鉴别ꎮ对于感染后机化性肺炎的诊断ꎬ最重要的是临床医师需要加强对此病的诊断意识ꎬ病情改善不佳的患者及早进行侵入性检查ꎬ需要注意的是ꎬ与隐源性机化性肺炎不同ꎬ感染后机化性肺炎病灶分布常与发病初始部位相关ꎬ与原发感染部位一致或邻近原感染部位出现ꎬ而并非总是以下肺为主ꎬ因此当发生部位不典型时ꎬ临床不可轻易否决机化性肺炎的可能ꎮ㊀㊀机化性肺炎多数呈斑片分布ꎬ极少部分患者可呈囊性㊁空洞样改变[10]ꎬ与结核或恶性空洞有时难以鉴别ꎮ此研究未见空洞改变的机化性肺炎ꎬ多数为斑片实变ꎬ部分患者呈现间质样影像ꎬ少部分机化性肺炎可呈局灶性分布ꎬ称为局灶性机化性肺炎ꎬ容易误诊为肺癌ꎮFOP特征性的影像学特点:多发于右肺ꎬ但其他肺叶亦可发生ꎬ形态常不规则ꎬ最常表现为楔形团块ꎬ常临近胸膜ꎬ边缘模糊ꎬ可见临近胸膜肥厚ꎬ胸膜下脂肪间隙清晰ꎬ上述特点有利于与肺癌的鉴别[11 ̄12]ꎬ但在部分FOP㊁尤其部分小病灶FOP影像学表现为小结节ꎬ合并空泡征㊁肺血管穿行等表现与腺癌影像学表现极为相似ꎬ单纯临床及影像学上与肺癌鉴别仍极为困难ꎬ因局灶性机化性肺炎常外周分布ꎬ局部经皮穿刺易于操作ꎬ对于临床初步排查具有推荐意义ꎮ㊀㊀机化性肺炎一般实验室检查并无特异性ꎬ支气管肺泡灌洗细胞学分类可在一定程度上提示机化性肺炎的存在ꎬ一般认为肺泡灌洗液淋巴细胞比例超过25%应注意机化性肺炎可能[13]ꎬ肺泡灌洗液CD4/CD8通常小于1[14]ꎮ但此研究显示52例肺泡灌洗液细胞分类结果中ꎬ不足50%的患者以淋巴细胞为主ꎬ很多感染后机化性肺炎患者肺泡灌洗液以中性粒细胞比例为主ꎬ考虑与感染持续存在有关ꎮ既往很多研究显示感染好转后继发机化性肺炎肺泡灌洗液亦可以中性粒细胞为主[15]ꎬ在少部分病例ꎬCD4/CD8不降低反而增高[16]ꎬ机制并不完全清楚ꎮ感染后机化性肺炎的诊断最终仍需要依赖于病理检查ꎬ此研究显示ꎬ入组患者中ꎬ仅少部分患者通过气管镜活检或经皮穿刺肺活检确诊ꎬ大部分患者进行了外科肺活检ꎬ因此鉴于气管镜活检及经皮肺活检取到的标本量有限ꎬ上述检查病情仍不明确时ꎬ应积极进行外科肺活检ꎮ㊀㊀本研究显示ꎬ感染后机化性肺炎的临床表现主要表现为2类ꎬ一类患者可表现初始抗感染或针对感染病原体治疗后ꎬ症状始终不缓解ꎬ活检病理显示感染与机化性肺炎并存ꎮ另一类患者给予抗感染治疗后ꎬ临床症状一过性好转或完全缓解ꎬ但2~3周后才出现机化性肺炎的相应症状及影像学表现ꎮ由此研究可以看出ꎬ感染与机化性肺炎发生的时间界限并不清晰ꎬ且在各个个体之间发生的时间差别较大ꎬ部分患者机化性肺炎与感染并存发生ꎬ而在部分患者则在感染治愈后ꎬ炎性反应却仍未终止ꎬ过度的炎性反应链仍在进展ꎬ从而导致机化性肺炎的发生[17]ꎮ因此ꎬ感染后机化性肺炎最常见误诊为单纯肺部感染ꎬ认为疾病进展与感染控制不佳或新发感染有关ꎬ反复调整抗生素无效方才进行侵入性检查ꎬ为机化性肺炎诊断延误最主要的原因ꎮ对于初步诊断肺炎但初始治疗无反应的ꎬ或抗感染治疗症状好转但随后病情复发的患者ꎬ或症状好转但影像学吸收不佳的患者ꎬ应加强对感染诱发机化性肺炎的诊断意识ꎬ对于此类患者ꎬ查找病原学的同时ꎬ更积极地进行肺泡灌洗㊁气管镜活检查找诊断线索ꎬ必要时应行肺活检ꎻ另一方面ꎬ本研究中8例活检显示为机化性肺炎ꎬ但给予糖皮质激素治疗无效ꎬ重复活检提示奴卡菌㊁结核菌感染ꎮ对病理提示机化性肺炎但糖皮质激素治疗欠佳的ꎬ应注意继发因素的查找ꎬ除了进行风湿免疫㊁特殊药物等常见继发原因的排查ꎬ感染亦应成为继发病因排查原因之一ꎬ切不可盲目予糖皮质激素加量ꎬ造成病情延误ꎮ㊀㊀总之ꎬ感染诱发机化性肺炎可能是一个被临床低估的疾病ꎬ可发生于各种病原体感染之后ꎬ可以与感染伴随发生ꎬ亦可在感染控制之后继发发生ꎬ单凭临床症状及影像鉴别较为困难ꎬ对于感染症状控制不佳㊁或影像学改善不佳的患者ꎬ临床医师应想到感染后机化性肺炎的可能ꎬ避免抗生素的过度经验性应用ꎻ而对于病理提示机化性肺炎但糖皮质激素治疗效果欠佳的患者ꎬ亦应避免糖皮质激素的轻率加量ꎬ而应首先注重包括感染在内的继发因素的排查ꎮ利益冲突:无作者贡献声明何彦侠:设计研究方案ꎬ实施研究过程ꎬ搜集并整理研究资料ꎬ论文撰写及统计学分析ꎻ李秀业㊁熊鑫㊁吴文杰:搜集整理研究资料ꎻ薛兵:提出研究思路并进行论文审核参考文献[1]㊀杨青兰ꎬ张建银ꎬ马金秀.30例隐源性机化性肺炎的临床分析[J].宁夏医科大学学报ꎬ2016ꎬ38(10):1202 ̄1204.DOI:10.16050/j.cnki.issn1674 ̄6309.2016.10.030.[2]㊀EplerGR.Bronchiolitisobliteransorganizingpneumoniaꎬ25years:avarietyofcausesꎬbutwhatarethetreatmentoptions[J].ExpertRevRespirMedꎬ2011ꎬ5(3):353 ̄361.DOI:10.1586/ers.11.19. [3]㊀韩文广ꎬ王红梅ꎬ周永ꎬ等.多层螺旋CT对局灶性机化性肺炎与周围型肺癌的鉴别诊断[J].中国医学影像学杂志ꎬ2016ꎬ24(2):106 ̄110.DOI:10.3969/j.issn.1005 ̄5185.2016.02.006.[4]㊀KesslerATꎬKharratAIꎬKourtisAP.Criptococcusneoformansasacauseofbronchiolitisobliteransorganizingpneumonia[J].JInfectChemotherꎬ2010ꎬ16(3):206 ̄209.DOI:10.1007/s10156 ̄010 ̄0039 ̄7.[5]㊀HaroonAꎬHigaFꎬHibiyaKꎬetal.organizingpneumoniapatterninthefollowing ̄upCToflegionella ̄infectedpatients[J].JInfectChe ̄motherꎬ2011ꎬ17(4):493 ̄498.DOI:10.1007/s10156 ̄010 ̄0205 ̄y. [6]㊀MelloniGꎬCremonaGꎬBandieraAꎬetal.Localizedorganizingpneumonia:reportof21cases[J].AnnThoracSurgꎬ2007ꎬ83(6):1946 ̄1951.[7]㊀HuoZꎬFengREꎬTianXLꎬetal.Clinicophthologicalfindingsoffo ̄calorganizingpneumonia:aretrospectivestudyof37cases[J].IntJExpPatholꎬ2015ꎬ8(1):511 ̄516.[8]㊀MehrianPꎬShahnaziMꎬDahajAAꎬetal.Thespectrumofpresenta ̄tionsofcryptogenicorganizingpneumoniainhighresolutioncompu ̄tedtomography[J].PolJRadiolꎬ2014ꎬ79(5):456 ̄460.DOI:10.12659/PJR.891011.[9]㊀孙锦贤ꎬ屠春林ꎬ胡建荣ꎬ等.隐源性机化性肺炎4例并文献复习[J].疑难病杂志ꎬ2012ꎬ11(10):784 ̄786.DOI:10.3969/j.issn.1671 ̄6450.2012.10.022.[10]㊀王娇莉ꎬ黄晟ꎬ王利民ꎬ等.以肿块伴空洞为影像学表现的局灶型机化性肺炎2例分析[J].浙江医学ꎬ2009ꎬ31(9):1322 ̄1723.DOI:10.3969/j.issn.1006 ̄2785.2009.09.062.[11]㊀倪力ꎬ韩锋锋ꎬ张悦.1例误诊为肺栓塞的局灶性机化性肺炎并文献复习[J].国际呼吸杂志ꎬ2012ꎬ32(12):887 ̄890.DOI:10.3760/cma.j.issn.1673 ̄436X.2012.012.003.[12]㊀聂晓ꎬ李海军ꎬ聂思.局灶性机化性肺炎CT表现[J].实用放射学杂志ꎬ2015ꎬ31(10):1620 ̄1623.DOI:10.3969/j.issn.1002 ̄1671.2015.10.011.[13]㊀SheikhIAꎬSaadiaNꎬSheikhN.etal.SimultaneousdiagnosisofcryptogenicorganizingpneumoniaandHIVina45yearoldman[J].AmJCaseRepꎬ2012ꎬ13(2):166 ̄168.DOI:10.12659/AJCR.883277.[14]㊀杨青兰ꎬ张建银ꎬ马金秀ꎬ等.30例隐源性机化性肺炎的临床分析[J].宁夏医科大学学报ꎬ2016ꎬ38(10):1202 ̄1204.DOI:10.16050/j.cnki.issn1674 ̄6309.2016.10.030.[15]㊀NatoriHꎬKogaTꎬFujimotoKꎬetal.Organizingpneumoniaassoci ̄atedwithMycoplasmapneumoniainfection[J].JpnJRadiolꎬ2010ꎬ28(9):688 ̄691.DOI:10.1007/s11604 ̄010 ̄0473 ̄6.[16]㊀HamadaKꎬNagaiSꎬHaraYꎬetal.Pulmonaryinfectionofmyco ̄bacteriumavium ̄intracellularecomplexwithsimultaneousorganizingpneumonia[J].InternMedꎬ2006ꎬ45(1):15 ̄20.[17]㊀齐菲ꎬ苏宪灵ꎬ李玉柱.隐源性机化性肺炎24例临床分析[J].中日友好医院学报ꎬ2015ꎬ29(4):211 ̄213.DOI:10.3969/j.issn.1001 ̄0025.2015.04.004.(收稿日期:2018-04-01)。

隐源性机化性肺炎的临床特征和诊断要点机化性肺炎是一组以由肉芽组织在细支气管、肺泡管、肺泡腔内填充、延伸为病理特征的疾病,肉芽组织多由疏松的结缔组织将成纤维细胞和肌成纤维细胞包埋构成,伴有轻度间质性慢性炎症。
按发病原因分为隐源性OP和继发性OP。
COP是一种病因不明的OP,是一种特发性间质性肺炎,由各种不明损伤的肺部反应引起。
COP的确切流行病学数据尚不清楚,报道的年新发病例发生率为1.1/100 000。
COP的发病与吸烟无关,男女发病率无差异,大多数患者处于50~60岁年龄段,青少年病例很少。
本文整理了COP的具体临床表现和评估诊断要点,以飨读者。
临床表现COP通常为亚急性发病,常在诊断前2-3个月首次出现流感样症状如低热、咳嗽(通常干咳或伴少量痰)、运动耐量降低、虚弱、体重减轻、胸痛和盗汗。
少数病例出现咯血(< 5%)或气胸。
非典型症状可能导致1-5个月的诊断延迟。
多数COP患者肺部听诊可闻及局限性的爆裂音,肺实变区可闻及湿啰音,一般无杵状指。
少数COP患者查体结果正常。
检查评估实验室检查实验室检查可发现约40%的患者血清C反应蛋白、红细胞沉降率和淋巴细胞增高。
OP可能早于自身免疫性疾病几个月或几年发作。
因此,应进行相关适当的血清学诊断,以评估类风湿因子、抗环瓜氨酸肽抗体、抗核抗体、抗拓扑异构酶抗体(抗SCl-70)、抗Jo-1抗体、抗Ro52抗体、抗dsDNA抗体和其他因素。
影像学检查OP患者的常规胸片通常显示双侧肺外周混浊,肺容量正常。
较少出现弥漫性病变,表现为斑点状影和结节、单发结节或肿块样病变;通常局限于中下肺野,但三分之一的患者在上肺野也有类似病变。
X线检查OP的敏感性和特异性较差。
HRCT是评估OP的重要检查,通常显示周围和多灶性实变,常伴有支气管充气征。
此外,双肺周围可能存在斑片状实变、结节影、磨玻璃影、小叶周围浸润、支气管壁增厚和网状纤维化改变。
磨玻璃影周围有实性密度的线状影形状如新月形或环状影称为“环礁征”,其在COP患者中的发现率为19%,该影像学表现在OP的诊断中具有重要价值。

隐源性机化性肺炎的CT诊断隐源性机化性肺炎(Cryptogenic organizing pneumonia,COP)是一种临床病理命名的特发性间质性肺炎,原因不明,国内外文献多为个案报道,其CT影像表现多样,诊断较困难。
临床多数肺间质性类疾病较难治愈,但是COP使用糖皮质激素治疗效果显著,及时诊断并治疗,大都患者治愈较好,所以了解COP 的CT影像表现非常重要。
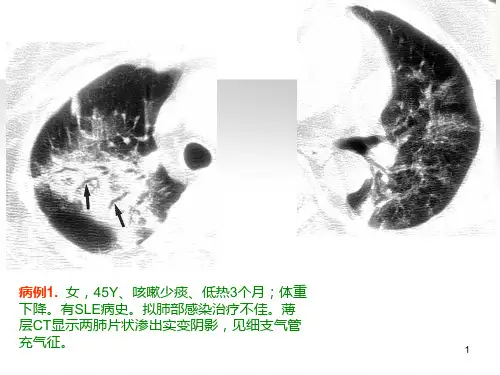
1资料与方法1.1一般资料回顾我院2009年9月~2013年8月经临床-影像---病理诊断为COP的患者62例,男46例,女16例,年龄20~75岁,中位年龄55岁,其中54例为亚急性或缓慢发病,从出现症状到明确诊断的时间约为2w~24个月,主要呼吸道症状有干咳(50例)、胸闷气短、活动后气急(8例)、咯少量痰(6例);全身症状有发热(26例,中度发热为主)、局部胸痛(18例)、体重减轻(6例)、乏力(8例)等。
12例患者在两侧中下肺部可闻及Velcro音(吸气相爆裂音)。
14例患者肺功能显示为轻度限制性通气功能障碍。
其余8例患者无明显临床症状及体征,为偶然胸片体检时发现及进一步CT检查。
1.2CT扫描方法采用GE16排CT,均常规平扫,56例增强,32例成像建薄。
1.3图像分析经多名高年资放射科医师共同讨论读片,将COP的CT征象分为肺实变影、磨玻璃影、结节影、各类线带状影等4大类型。
结节影包括小结节(直径≤1cm)和大结节(直径>1cm)两种;各类线带状影主要包括:由Murphy 等提出的各类线带状阴影,表现为起于支气管沿支气管放射状与胸膜相连的各类线带状影,或位于胸膜下与支气管无关的各类线带状影;Ujita等提出的小叶周围型线状影,表现为类似小叶间隔增厚的曲线的线状影,比较厚,呈拱形、弓形、多边形。
按病变在肺野的位置分為胸膜下、支气管血管束旁、胸膜下和支气管血管束旁、随机分布4类。
上肺分布指大部分病变在气管隆突水平以上,下肺分布指大部分病变在气管隆突水平以下。


局灶性机化性肺炎的CT征象与病理对照分析近年来,局灶性机化性肺炎(Focal Organizing Pneumonia,FOP)作为一种炎症性肺疾病,引起了医学界的广泛关注。
本文将对FOP的CT征象与病理进行对照分析,以期加深人们对该疾病的认识与理解。
一、背景介绍FOP,又称为机化性非特异性间质炎,是一种非感染性的肺炎病变,其主要特点是炎症区域逐渐机化、纤维化并伴有肉芽肿形成。
其临床表现与其他炎症性肺疾病相似,例如痰中带血、咳嗽、气促等。
二、CT征象1. 散在斑片状影FOP的CT表现主要呈现为散在的斑片状浸润影,这些影像密度混杂,边界模糊,大小不一。
这些斑片状影通常分布在一侧肺叶,以及肺叶的某个特定区域。
2. 不规则结节影FOP的CT表现中,不规则的结节影也是常见的征象。
这些结节影边缘模糊,且通常呈现出连接方式紧密的斑块状分布。
这些结节影的密度多样,可能是均匀的,也可能是斑驳的。
3. 路径征在FOP的CT表现中,可以观察到由受累区域朝向胸腔向内引伸,并穿越支气管腔的炎性索道。
这些炎性索道的形态不规则,与扇形状的支气管腔相连。
4. 胸膜增厚胸膜增厚也是FOP的常见CT征象之一。
胸膜增厚多呈现为局限性增厚,它可能是与炎症范围和纤维化相关的。
三、病理特征FOP的病理特征主要包括炎症反应、机化过程和纤维化的发生。
炎症反应是病理过程的早期阶段,它表现为炎性细胞浸润、炎性肉芽肿的形成。
机化过程是病理过程的中期,它表现为炎性区域的细胞外基质沉积,进而形成机化结节。
纤维化是病理过程的晚期,它表现为疏松的细胞外基质的纤维增加以及胶原纤维的出现。
四、CT与病理对照分析1. 散在斑片状影对应炎症反应区域FOP的CT表现中的散在斑片状影对应了病理过程的炎症反应区域。
由于炎症反应导致局部的肺组织水肿和淋巴细胞、嗜酸性粒细胞的浸润,故CT上出现了密度混杂、边界模糊的影像。
2. 不规则结节影对应机化过程区域不规则的结节影在CT表现中对应了病理过程的机化过程区域。
“机化性肺炎”的必备临床知识、影像分型及不可忽视的“7个”诊断细节展开全文机化性肺炎1【概述】由肺炎链球菌引起的大叶性肺炎或由其他化脓性细菌所致的肺炎经过及时有效的抗感染治疗,一般在2~3周吸收消散,某些原因致炎症病灶不吸收或延迟吸收,大量纤维组织增生则形成机化性肺炎(organizing pneumonia),文献报道占肺炎的5%~10%。
其发病原因不明,通常认为与患者年龄、糖尿病病史、慢性支气管炎和过多使用抗生素有关。
2【相关临床】1/3的患者有发热或“感冒”史,近1/3患者无明显的呼吸道症状而于X线检查时发现,部分患者也可表现为咳嗽、咳痰、咯血、痰中带血丝、低热和胸痛等症状,久治不愈,临床易误诊为肺癌。
3【病理特点】组织学上肺实质的机化性肺炎表现为炎症区域被增生的结缔组织所取代,肺泡内纤维素性渗出物机化,肺泡间隔增厚,支气管黏膜呈慢性炎症改变,小叶支气管可阻塞伴机化闭塞。
镜下见成纤维细胞经肺泡孔生长,分布在实变肺泡内及其周围,进一步成熟形成纤维化瘢痕。
肺间质的机化性肺炎表现为肺泡壁、小叶间隔、血管支气管束周围的纤维组织增生和纤维化,伴有不同程度的肺间质和肺泡腔内淋巴细胞和浆细胞浸润。
4【影像学检查与方案】动态X线检查有助于判断病变的大小、形态及密度改变。
HRCT检查对机化性肺炎病灶内部结构、周围纤维索条以及胸膜增厚粘连等显示更清晰,支气管充气征显示率高,三维重建可立体地显示病灶形态,有助于鉴别诊断。
必要时可在CT引导下穿刺活检获取组织学依据。
患者拒绝活检时,建议治疗2周或更长时间后复查,通过比较病灶形态、大小变化来帮助诊断。
5【影像诊断】目前对机化性肺炎的诊断尚缺乏统一认识,一般根据炎症消散和纤维化的程度分为三型。
①未消散肺炎伴机化:病灶以双下肺、胸膜下及沿细支气管周边分布为主;一般为片状、块状、楔形、扁平形;肺外围病灶形态呈三角形或不规则形,尖端指向肺门,基底贴近胸膜面或沿支气管、血管轴分布,边缘向病灶中心收缩;实变病灶内常见支气管充气征(图1)及轻度的细支气管扩张表现;其边缘日趋清楚,周围有纤维索条影,伴胸膜增厚,局部支气管血管束增粗、变形或集聚。
机化性肺炎的诊断标准机化性肺炎(VAP)是指在机械通气后48小时内发生的肺部感染。
VAP是重症医学科最常见的院内感染之一,不仅会延长患者的住院时间和医疗费用,还会增加患者的病死率。
因此,及时准确地诊断VAP对于患者的治疗和预后至关重要。
VAP的诊断标准主要包括临床表现、影像学检查和微生物学检查三个方面。
首先,临床表现是VAP诊断的重要依据之一。
患者可能出现发热、咳嗽、咳痰、呼吸急促等症状,同时还可能伴有体温升高、白细胞计数增高等炎症指标的改变。
此外,患者的氧合状态也会出现下降,甚至需要辅助呼吸支持。
这些临床表现的出现应引起临床医生的高度警惕,但单凭临床表现并不能确诊VAP,还需要结合其他检查结果进行综合分析。
其次,影像学检查也是VAP诊断的重要手段之一。
X线胸片和CT检查可以显示肺部浸润、渗出和炎症灶,有助于判断是否存在肺部感染。
但需要注意的是,影像学检查的结果并不具备特异性,有时候VAP的影像学表现与其他肺部疾病相似,因此需要结合临床表现和其他检查结果进行综合判断。
最后,微生物学检查是VAP诊断的金标准。
通过呼吸道分泌物的培养和细菌学检查,可以明确病原菌的种类和数量,有助于指导后续的抗感染治疗。
但需要注意的是,由于呼吸道分泌物的采样和培养存在一定的操作技术和时间上的局限性,有时候可能会出现假阴性结果,因此需要结合临床表现和影像学检查进行综合分析。
总的来说,VAP的诊断需要综合考虑临床表现、影像学检查和微生物学检查三个方面的结果,不能片面依赖某一项检查结果进行诊断。
此外,对于高危因素的患者,如长时间机械通气、使用抗生素等,应更加重视VAP的早期诊断和治疗。
希望通过不断的科研和临床实践,能够提高VAP的诊断准确性,减少VAP对患者健康的危害。