连续外周神经阻滞临床应用
- 格式:ppt
- 大小:9.52 MB
- 文档页数:66




连续外周神经阻滞治疗带状疱疹后神经痛的临床研究发表时间:2017-08-23T14:43:44.993Z 来源:《医师在线》2017年6月上第11期作者:邓封会[导读] 研究连续外周神经阻滞治疗带状疱疹后神经痛的临床疗效。
贵州省铜仁市人民医院 554300【摘要】目的:研究连续外周神经阻滞治疗带状疱疹后神经痛的临床疗效。
方法:选择2015年12月至2016年12月我院收治的带状疱疹后神经痛患者80例作为研究对象,按不同的治疗方法将其分为实验组(n=40)和对照组(n=40),对照组应用常规治疗,实验组应用连续外周神经阻滞治疗,分析对比两组患者的临床治疗有效率、疼痛程度。
结果:实验组临床治疗有效率明显高于对照组,且疼痛程度明显低于对照组,P<0.05。
结论:在带状疱疹后神经痛患者的临床治疗中,应用连续外周神经阻滞治疗,既可提高临床治疗有效率,又可缓解疼痛程度,值得临床推广应用。
【关键词】连续外周神经阻滞;带状疱疹后神经痛;临床疗效带状疱疹是由水痘-带状疱疹病毒引起,此病毒一般潜伏在脊髓后根神经元中。
皮疹一般有单侧性和按神经节段分布的特点,有集簇性的疱疹组成,并伴有疼痛;年龄愈大,神经痛愈重;在临床治疗中,常规治疗效果欠佳,直接影响患者生活质量。
因此,本次研究针对连续外周神经阻滞治疗带状疱疹后神经痛的临床疗效进行分析,现将方法与结果汇报如下。
1.资料与方法1.1基本资料选择2015年12月至2016年12月我院收治的带状疱疹后神经痛患者80例作为研究对象,所有患者均符合带状疱疹后神经痛诊断标准,按不同的治疗方法将其分为实验组(n=40)和对照组(n=40);实验组男22例、女18例,年龄30-80岁,平均年龄(57.5±9.0)岁,病程1-30d,平均病程(16.1±7.5)d;对照组男20例、女20例,年龄31-80岁,平均年龄(57.9±9.9)岁,病程1-31d,平均病程(18.0±8.1)d,对比两组患者的年龄、病程等基本情况无明显差异,P>0.05。

2020专家共识外周神经阻滞并发症防治专家共识(完整版)随着超声可视化技术的普及,外周神经阻滞技术应用日益广泛,而与之相关的各类并发症也随之增加。
这些并发症的早期预防、及时发现和有效处置,可大大改善临床预后;而其中对神经损伤原因科学而准确的鉴别,也是外周神经阻滞技术得以广泛推广的关键所在。
为规范此类并发症的诊疗流程,降低其发生率,优化患者预后,中华医学会麻醉学分会特制定《外周神经阻滞并发症防治专家共识》。
1、神经阻滞并发症概论外周神经阻滞是较为安全的临床技术,整体并发症的发生率很低,约为0.05%,主要包括神经损伤、周围组织损伤、局麻药溢散、局麻药毒性反应以及感染等。
神经损伤神经系统并发症的发生,与损伤强度、患者易感性及环境等因素相关。
手术麻醉后(无论有无外周神经阻滞),神经损伤的总体发生率<1%,经常难以预料和预防。
而外周神经阻滞后神经损伤更加少见,约为0.03%。
虽然有一些研究显示,外周神经阻滞并不增加术后神经损伤的发生,而术后大多数特别是严重而持久的神经损伤多与手术本身有关,神经损伤依然会影响此技术在临床的推广应用,应予以高度重视。
神经损伤多表现为阻滞区域感觉异常或肌力减弱,多数短时期内可恢复;短暂性神经功能损伤的发生率,约为8.2%~15%;而长期或永久性神经损伤的发生率极低。
1. 病理生理机制。
动物实验及临床研究显示,导致神经系统并发症的相关因素包括:神经阻滞类型、术前并存的神经病变、神经内注射给药、机械刺激(如针刺伤)、高压注药损伤、局麻药的神经毒性、神经缺血、手术所致的医源性创伤等。
神经损伤可能的机制与分类:(1)机械性损伤(创伤性)。
穿刺针尖与神经直接接触、注药压力过高、外科手术操作、患者体位摆放不当导致的神经受到牵拉和压迫以及止血带的局部压迫等,均是长时间神经传导障碍的重要原因,严重者可发生轴突局灶性脱髓鞘改变。
必须明确手术创伤是导致神经损伤的最重要的直接因素,特别是关节外科手术如肩关节镜、肩袖修补术、膝关节镜手术、胫骨平台手术等发生神经损伤的几率较高。


2020专家共识外周神经阻滞并发症防治专家共识(完整版)随着超声可视化技术的普及,外周神经阻滞技术应用日益广泛,而与之相关的各类并发症也随之增加。
这些并发症的早期预防、及时发现和有效处置,可大大改善临床预后;而其中对神经损伤原因科学而准确的鉴别,也是外周神经阻滞技术得以广泛推广的关键所在。
为规范此类并发症的诊疗流程,降低其发生率,优化患者预后,中华医学会麻醉学分会特制定《外周神经阻滞并发症防治专家共识》。
1、神经阻滞并发症概论外周神经阻滞是较为安全的临床技术,整体并发症的发生率很低,约为0.05%,主要包括神经损伤、周围组织损伤、局麻药溢散、局麻药毒性反应以及感染等。
神经损伤神经系统并发症的发生,与损伤强度、患者易感性及环境等因素相关。
手术麻醉后(无论有无外周神经阻滞),神经损伤的总体发生率<1%,经常难以预料和预防。
而外周神经阻滞后神经损伤更加少见,约为0.03%。
虽然有一些研究显示,外周神经阻滞并不增加术后神经损伤的发生,而术后大多数特别是严重而持久的神经损伤多与手术本身有关,神经损伤依然会影响此技术在临床的推广应用,应予以高度重视。
神经损伤多表现为阻滞区域感觉异常或肌力减弱,多数短时期内可恢复;短暂性神经功能损伤的发生率,约为8.2%~15%;而长期或永久性神经损伤的发生率极低。
1. 病理生理机制。
动物实验及临床研究显示,导致神经系统并发症的相关因素包括:神经阻滞类型、术前并存的神经病变、神经内注射给药、机械刺激(如针刺伤)、高压注药损伤、局麻药的神经毒性、神经缺血、手术所致的医源性创伤等。
神经损伤可能的机制与分类:(1)机械性损伤(创伤性)。
穿刺针尖与神经直接接触、注药压力过高、外科手术操作、患者体位摆放不当导致的神经受到牵拉和压迫以及止血带的局部压迫等,均是长时间神经传导障碍的重要原因,严重者可发生轴突局灶性脱髓鞘改变。
必须明确手术创伤是导致神经损伤的最重要的直接因素,特别是关节外科手术如肩关节镜、肩袖修补术、膝关节镜手术、胫骨平台手术等发生神经损伤的几率较高。

超声在麻醉领域的应用在医疗卫生行业麻醉医学是最为重要的一个领域,应用在众多方面,比如:疼痛医学、重症监护医学、围手术期临床麻醉等。
在麻醉过程中超声技术的运用已经是目前比较主流的方式,而且凭借可重复、实时性、无创性、便携性等特点,比传统的MRI、CT等影像技术更受到认可。
那么,超声技术在麻醉领域具体的应用及效果如何,本文做全面讲解。
一、在椎管内麻醉中的应用在临床中椎管麻醉有着比较广的应用范围,不过在麻醉操作中存在盲目性,麻醉医生在确定导管位置时,只能根据自身的经验,依据落空感、体表标志,再结合硬膜外麻醉过程中定位的硬膜外隙,之后再实施麻醉。
操作中容易定位有偏差、解剖标志不清。
尤其是孕妇、肥胖等患者,体表标志确定困难,如果是采用这种传统的方法行椎管内麻醉,容易降低穿刺成功率。
而先进的超声技术应用到操作过程中,能弥补传统操作的不足,穿刺过程可以在超声辅助下完成,首先可以将患者体表标志快速、准确的定位到,其次在硬膜外穿刺置管时借助超声技术,能最大程度减少反复穿刺率,降低多次穿刺而诱发不良反应。
但是在实际运用中操作容易受到患者骨骼影响,一般要有两人相配合才能完成超声引导硬膜外穿刺,一人负责固定超声探头位置,另一人负责硬膜外穿刺;另外,受到操作空间的影响,也难以充分发挥超声技术的效用。
二、在全身麻醉中的应用1、气道管理:因为从下颚顶端开始至气管中段之间的组织可以通过超声技术显示出来,所以可以应用到全身麻醉困难评估中。
通过术前超声检查,能够对肥胖患者麻醉困难程度进行有效预测,指导后续操作,同时还能在超声中评估气管狭窄、喉部狭窄等情况。
在全身麻醉气管插管操作中,超声技术的应用能防止导管误入食道。
此外,超声扫描还能有效确定环甲膜和气管,给环甲膜穿剌、气管切开提供指导意见。
2、术中血容量评估:全身麻醉患者在容量复苏过程中,为了准确判断容量,呼吸和下腔静脉直径变化是重要指标,而剑突下经胸超声可以准确观察和测量下腔静脉变化,所以有助于指导容量复苏。
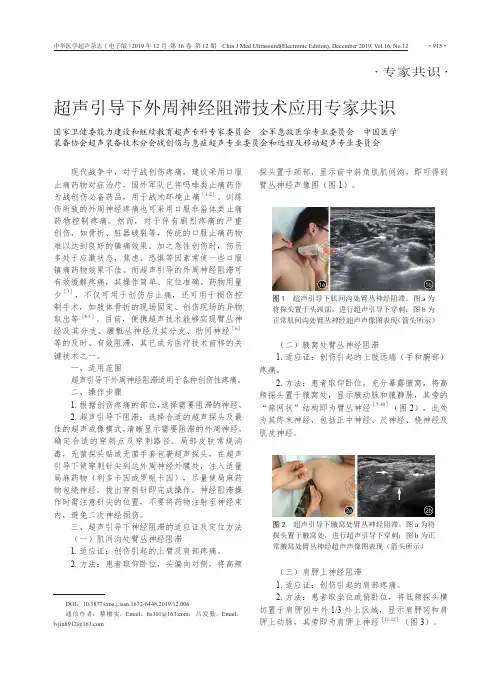
•专家共识•超声引导下外周神经阻滞技术应用专家共识国家卫健委能力建设和继续教育超声专科专家委员会 全军急救医学专业委员会 中国医学装备协会超声装备技术分会战创伤与急症超声专业委员会和远程及移动超声专业委员会DOI :10.3877/cma.j.issn.1672-6448.2019.12.006通信作者:黎檀实,Email :lts301@ ;吕发勤,Email ,lvjin8912@现代战争中,对于战创伤疼痛,建议采用口服止痛药物对症治疗,国外军队已将吗啡类止痛药作为战创伤必备药品,用于战术环境止痛[1-2]。
训练伤所致的外周神经疼痛也可采用口服非甾体类止痛药物控制疼痛。
然而,对于伴有剧烈疼痛的严重创伤,如骨折、脏器破裂等,传统的口服止痛药物难以达到良好的镇痛效果。
加之急性创伤时,伤员多处于应激状态,焦虑、恐惧等因素常使一些口服镇痛药物效果不佳。
而超声引导的外周神经阻滞可有效缓解疼痛,其操作简单、定位准确、药物用量 少[3],不仅可用于创伤后止痛,还可用于损伤控制手术,如肢体骨折的现场固定、创伤现场的异物取出等[4-5]。
目前,便携超声技术能够实现臂丛神经及其分支、腰骶丛神经及其分支、肋间神经[6]等的及时、有效阻滞,其已成为医疗技术前移的关键技术之一。
一、适用范围超声引导下外周神经阻滞适用于各种创伤性疼痛。
二、操作步骤1. 根据创伤疼痛的部位,选择需要阻滞的神经。
2. 超声引导下阻滞:选择合适的超声探头及最佳的超声成像模式,清晰显示需要阻滞的外周神经,确定合适的穿刺点及穿刺路径。
局部皮肤常规消 毒,无菌探头贴或无菌手套包裹超声探头,在超声引导下使穿刺针尖到达外周神经外膜处,注入适量局麻药物(利多卡因或罗哌卡因),尽量使局麻药物包绕神经,拔出穿刺针即完成操作。
神经阻滞操作时需注意针尖的位置,不要将药物注射至神经束内,避免二次神经损伤。
三、超声引导下神经阻滞的适应证及定位方法(一)肌间沟处臂丛神经阻滞1. 适应证:创伤引起的上臂及肩部疼痛。

北京大学第三医院麻醉科李水清写在课前的话下肢外周神经阻滞技术不论是单独应用还是与全身麻醉联合应用,都是全身麻醉、蛛网膜下腔阻滞和硬膜外腔阻滞之外一种十分有用的阻滞方法,许多时候,下肢神经阻滞的具体操作,并不像想象当中的那样困难,尤其是在外轴神经刺激器的协助下,或者B超的引导下来进行操作,更可以提高阻滞的效果,避免并发症的发生,近年来,随着这些技术的发展和完善,下肢外周神经阻滞在麻醉和镇痛领域的应用,越来越广。
一、神经刺激器的介绍解析:左边的这幅图就是历史上曾经出现过的各种各样的外周神经刺激器,他们的体积有大有小,有采用脚踏的,也有采用手控的,现在随着技术的进步和工艺的改进,许多的外周神经刺激器,都变得体积精巧,功能齐全,便于使用。
解析:国内应用的外周神经刺激器,都是进口的品牌,有德国的贝朗和德国的宝雅。
这两个牌子的外周神经刺激器,功能齐全,都能够满足临床上下肢外周神经阻滞的需要。
外周神经刺激器有三个重要的参数,输出电流,脉冲宽度和刺激频率。
输出电流强度要求恒流输出,调节方便。
不同的组织结构,电阻是不同的,因此电流在通过不同的层次的阻滞结构时,有可能会出现衰竭或者变化。
而外周神经刺激器一个最重要的功能,就是能够避免这种衰竭和变化。
即设定的是1毫安的电流,通过不同层次的阻滞结构时,发放的电流始终是1毫安。
应用神经刺激器,许多时候是要观察刺激神经以后,所引发的目标区域肌群的运动,来反推我们的针尖是否到达了一个合适的位置。
而刺激肌肉运动,所需要引发的运动纤维,只需要有短的脉冲电流就可以刺激发生。
在做下肢的外周神经阻滞时一般设定的预设参数是:电流强度1个毫安,脉冲宽度0.1毫秒,刺激频率2个赫兹。
注意事项1 神经刺激器不是神经探测器,刺激电流强度与针尖距离的关系遵循库仑定律.2电极片的摆放,电极片的摆放可以和刺激针形成一个完整的电流回路。
而且,不能够影响我们的具体操作。
在做下肢外周神经阻滞时,经常可以把电极片放在下腹部,或者下腰部。

超声引导下外周神经阻滞麻醉应用,您需要知道的这些事儿外周神经阻断术的成功关键是要准确地给药,传统的外周神经定位术是盲穿,先确定体表的解剖学,再根据针头接触神经时产生的异样感觉或肌肉的反应来进行定位,除了患者感觉不舒服之外,这种方法的成功率很低,容易造成血管注射、神经损伤等并发症,同时神经或体表的解剖学部位也很容易发生变化,这时候阻滞的失败概率就更大了。
在超声波的作用下,可以“直视”神经和周边的解剖结构,观察药物的扩散情况,增加了麻醉的成功率,减少了并发症,因而在临床上得到了广泛的应用。
在做“大”手术之前,要做什么麻醉?麻醉医师会综合考虑手术、病人、麻醉等方面的综合评价,目前临床上,除了麻醉等,随着影像技术的不断发展,麻醉的优势也越来越明显,可以应用于任何手术。
若只是肢体或胸腹壁的外科手术,则单纯应用神经阻断即可。
在胸腹腔手术等大型手术中,采用神经阻滞配合全身麻醉,可以降低麻醉的使用量,降低术后疼痛,促进病人康复。
基于此本文就超声引导下外周神经阻滞麻醉应用展开讨论,希望能为相关麻醉提出有建设性的参考。
一、什么是神经阻滞麻醉?神经阻滞麻醉,是将局部麻醉药物注入神经干、神经丛、神经节,从而阻断神经的冲动传递,从而促进支配部位的麻醉。
神经阻滞包括神经干阻滞、颈神经丛阻滞、臂丛神经阻滞、星状神经节阻滞、腰交感神经节阻滞等。
神经阻滞是一种治疗疼痛的方法,通常用于手术麻醉,在神经周围注射麻醉药物,阻断部分感觉神经传导功能,使患者在手术过程中感受不到疼痛。
作为一种新的麻醉方法,只要操作得当、合理使用药物,就不会产生任何的不良反应,确保了手术的安全。
与全身麻醉比较,神经阻滞具有以下特点:麻药量小,应用广泛,麻醉持续时间较长。
二、神经阻滞麻醉的适应症和禁忌症适应症:①外伤或手术后的急性疼痛。
②三叉神经痛、舌咽神经痛、疱疹后神经痛等神经病理性疼痛。
③颈椎病、腰椎间盘突出、骨关节病、骨性关节炎等的慢性退行性病变。
④头痛,颈源性头痛,枕神文库痛等。
北京大学第三医院麻醉科李水清写在课前的话下肢外周神经阻滞技术不论是单独应用还是与全身麻醉联合应用,都是全身麻醉、蛛网膜下腔阻滞和硬膜外腔阻滞之外一种十分有用的阻滞方法,许多时候,下肢神经阻滞的具体操作,并不像想象当中的那样困难,尤其是在外轴神经刺激器的协助下,或者B超的引导下来进行操作,更可以提高阻滞的效果,避免并发症的发生,近年来,随着这些技术的发展和完善,下肢外周神经阻滞在麻醉和镇痛领域的应用,越来越广。
一、神经刺激器的介绍解析:左边的这幅图就是历史上曾经出现过的各种各样的外周神经刺激器,他们的体积有大有小,有采用脚踏的,也有采用手控的,现在随着技术的进步和工艺的改进,许多的外周神经刺激器,都变得体积精巧,功能齐全,便于使用。
解析:国内应用的外周神经刺激器,都是进口的品牌,有德国的贝朗和德国的宝雅。
这两个牌子的外周神经刺激器,功能齐全,都能够满足临床上下肢外周神经阻滞的需要。
外周神经刺激器有三个重要的参数,输出电流,脉冲宽度和刺激频率。
输出电流强度要求恒流输出,调节方便。
不同的组织结构,电阻是不同的,因此电流在通过不同的层次的阻滞结构时,有可能会出现衰竭或者变化。
而外周神经刺激器一个最重要的功能,就是能够避免这种衰竭和变化。
即设定的是1毫安的电流,通过不同层次的阻滞结构时,发放的电流始终是1毫安。
应用神经刺激器,许多时候是要观察刺激神经以后,所引发的目标区域肌群的运动,来反推我们的针尖是否到达了一个合适的位置。
而刺激肌肉运动,所需要引发的运动纤维,只需要有短的脉冲电流就可以刺激发生。
在做下肢的外周神经阻滞时一般设定的预设参数是:电流强度1个毫安,脉冲宽度0.1毫秒,刺激频率2个赫兹。
注意事项1 神经刺激器不是神经探测器,刺激电流强度与针尖距离的关系遵循库仑定律.2电极片的摆放,电极片的摆放可以和刺激针形成一个完整的电流回路。
而且,不能够影响我们的具体操作。
在做下肢外周神经阻滞时,经常可以把电极片放在下腹部,或者下腰部。