最新药历慢阻肺急性发作
- 格式:docx
- 大小:23.30 KB
- 文档页数:12

慢阻肺急性加重如何用药慢阻肺全称慢性阻塞性肺疾病,是全球第四大致死疾病,慢阻肺患者在我国达3500万,其中40岁以上人群中患病高率达14%,主要诱因就是长期吸烟和空气污染。
临床表现主要为咳嗽、咳痰、胸闷气短、呼吸苦难等症状。
慢阻肺又分为两个时期:稳定期和急性加重期。
稳定期是症状较轻的时期。
急性加重期是指临床表现症状加重,比如咳嗽加重,痰量增多,可伴随发热等炎症状况的出现。
急性加重期相比稳定期比较棘手,很多慢阻肺患者死亡的重要因素就是慢阻肺急性加重(AECOPD),今天我们就针对慢阻肺急性加重该如何用药展开说明。
慢肺阻急性加重患者肺功能下降,气流受阻严重,威胁患者生命。
一旦发现慢阻肺急性加重,就需要改变之前用药方案。
那么慢阻肺急性加重该如何用药呢?1、找到引发慢阻肺急性加重的诱因并去除诱因。
引发慢阻肺急性加重最常见的诱因为细菌感染和病毒感染,我国很多大城市受环境破坏的影响雾霾日益严重,烟民居高不下,这些大环境因素很难在短期内凭一己之力去改变,但我们生活的微环境还是可以避免和注意的,像主动吸烟、吸二手烟、烹饪油烟、室内卫生清洁、螨虫污染等等,比如冬季北方很多家庭在供暖时期室内空气湿度低,非常干燥,使得慢阻肺病人呼吸道分泌物粘稠加厚,難以咳出,使病情严重。
这就需要在冬季取暖采用加湿机等措施保持室内空气湿度,为慢阻肺病人提供良好的呼吸环境。
使用抗生素是去除和治疗细菌病毒感染性因素的主要措施,需要注意的是用药要合理,在医生指导下有效选择抗生素,用时用量合理有效。
2、缓解病人症状,支气管扩张剂的应用。
缓解病人气喘不止的药物主要是支气管扩张剂。
此类药物种类繁多,包括(1)β2受体激动剂,比如舒喘灵、万托林、博利康尼等;(2)抗胆碱能神经抑制剂,如溴化异丙托品(爱喘乐)等;(3)茶碱类药物,如茶碱、氨茶碱等。
β2受体激动剂和抗胆碱能神经抑制剂一般吸入给药,也有口服和静脉制剂,但大部分医生不主张静脉给药。
茶碱类药物有口服和静脉制剂两类,由于此类药物治疗剂量与毒副反应剂量十分接近,因此需格外注意用药适量,严格按照说明书或医生嘱咐用药量,不能随意增加剂量。
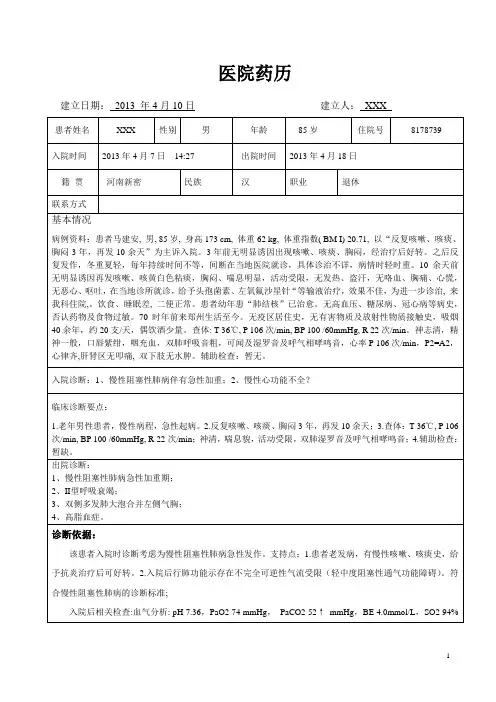
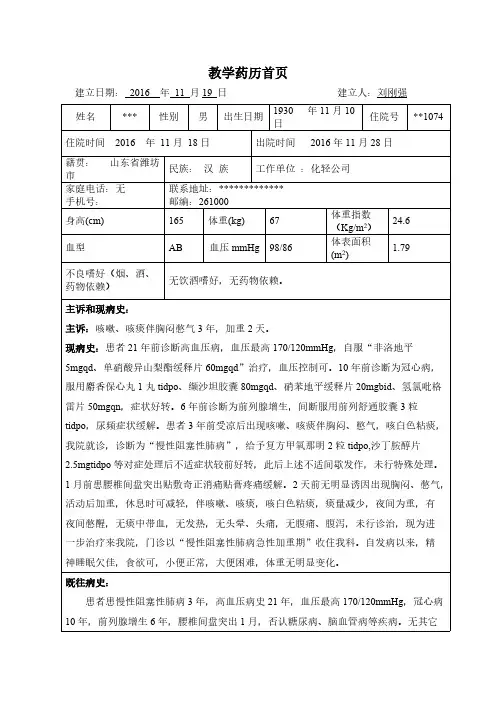
教学药历首页建立日期:2016 年11 月19 日建立人:刘刚强姓名***性别男出生日期1930 年11月10日住院号**1074住院时间2016 年11月18日出院时间2016年11月28日籍贯:山东省潍坊市民族:汉族工作单位:化轻公司家庭电话:无手机号:15169******号联系地址:************* 邮编:261000身高(cm)165体重(kg)67体重指数(Kg/m2)24.6血型AB血压mmHg98/86体表面积(m2)1.79不良嗜好(烟、酒、药物依赖)无饮酒嗜好,无药物依赖。
主诉和现病史:主诉:咳嗽、咳痰伴胸闷憋气3年,加重2天。
现病史:患者21年前诊断高血压病,血压最高170/120mmHg,自服“非洛地平5mgqd、单硝酸异山梨酯缓释片60mgqd”治疗,血压控制可。
10年前诊断为冠心病,服用麝香保心丸1丸tidpo、缬沙坦胶囊80mgqd、硝苯地平缓释片20mgbid、氢氯吡格雷片50mgqn,症状好转。
6年前诊断为前列腺增生,间断服用前列舒通胶囊3粒tidpo,尿频症状缓解。
患者3年前受凉后出现咳嗽、咳痰伴胸闷、憋气,咳白色粘痰,我院就诊,诊断为“慢性阻塞性肺病”,给予复方甲氧那明2粒tidpo,沙丁胺醇片2.5mgtidpo等对症处理后不适症状较前好转,此后上述不适间歇发作,未行特殊处理。
1月前患腰椎间盘突出贴敷奇正消痛贴膏疼痛缓解。
2天前无明显诱因出现胸闷、憋气,活动后加重,休息时可减轻,伴咳嗽、咳痰,咳白色粘痰,痰量减少,夜间为重,有夜间憋醒,无痰中带血,无发热,无头晕、头痛,无腹痛、腹泻,未行诊治,现为进一步治疗来我院,门诊以“慢性阻塞性肺病急性加重期”收住我科。
自发病以来,精神睡眠欠佳,食欲可,小便正常,大便困难,体重无明显变化。
既往病史:患者患慢性阻塞性肺病3年,高血压病史21年,血压最高170/120mmHg,冠心病10年,前列腺增生6年,腰椎间盘突出1月,否认糖尿病、脑血管病等疾病。

慢阻肺2024年新疗法解读1. 引言慢性阻塞性肺疾病(慢阻肺,COPD)是一种常见的慢性疾病,全球发病率及死亡率均较高。
其主要特点是气道慢性炎症、气道阻塞和气流受限。
目前,我国慢阻肺患者已超过1亿,给公共卫生系统带来了沉重的负担。
近年来,随着医学研究的深入,慢阻肺的新疗法不断涌现。
本文将对2024年慢阻肺的新疗法进行解读,以期为临床实践和患者治疗提供参考。
2. 慢阻肺2024年新疗法概述2.1 生物制剂生物制剂在慢阻肺治疗中的应用逐渐受到关注。
2024年,几种新型生物制剂取得了显著的研究成果,如:抗肿瘤坏死因子-α(TNF-α)抑制剂、白三烯受体拮抗剂等。
这些生物制剂可有效减轻气道炎症,改善肺功能,为慢阻肺患者提供了新的治疗选择。
2.2 吸入性药物吸入性药物一直是慢阻肺治疗的重要手段。
2024年,新型吸入性药物的研发取得了突破性进展,如:长效 muscarinic antagonist (LAMA)和长效β2-adrenergic agonist(LABA)的联合应用,以及前列腺素E2(PGE2)受体拮抗剂等。
这些新型吸入性药物可有效缓解症状,改善肺功能,降低急性加重风险。
2.3 免疫疗法免疫疗法在慢阻肺治疗中的应用逐渐受到关注。
2024年,研究人员发现,通过调节患者免疫系统,可减轻气道炎症,改善肺功能。
其中,细胞因子疗法、免疫调节剂等新型免疫疗法取得了显著的疗效,为慢阻肺患者带来了新的希望。
2.4 基因治疗基因治疗在慢阻肺治疗领域的研究取得了重要进展。
2024年,研究人员发现,通过修复或替换受损的基因,可以有效改善慢阻肺患者的肺功能。
虽然基因治疗目前仍处于临床试验阶段,但已显示出良好的前景。
3. 结论2024年慢阻肺新疗法的出现,为临床实践和患者治疗提供了更多选择。
生物制剂、吸入性药物、免疫疗法和基因治疗等新型疗法在慢阻肺治疗中的应用,有望显著改善患者症状,提高生活质量,降低急性加重风险。
然而,这些新疗法的临床应用仍需进一步研究和验证。

慢性阻塞性肺疾病急性加重治疗的最新进展Zen in cloud water 来⾃重症沙龙 00:00 05:33AECOPD通常由病毒或细菌性呼吸道感染引起,但也可能由环境污染引起。
AECOPD患者的治疗包括选择痰量增加或化脓的患者使⽤抗⽣素、⽪质类固醇和短效⽀⽓管扩张剂治疗。
⽆创正压通⽓是治疗慢性⾼碳酸⾎症急性或急性呼吸衰竭的⾸选⽅法。
在持续性⾼碳酸⾎症患者的加重期也有益处。
以下⼲预措施与减少恶化或死亡率相关:基于⽣理参数的长期氧疗或NIPPV、戒烟,药物治疗,包括长效⽀⽓管扩张剂和吸⼊性⽪质类固醇,抗⽣素治疗或选择性磷酸⼆酯酶-4抑制剂⽤于那些频繁或有严重恶化史的患者,以及接种疫苗。
定义与流⾏病学慢性阻塞性肺病(COPD)是⼀种慢性的、不可逆的阻塞性肺病,是由于暴露在烟草烟雾和空⽓等有害刺激下引起的污染。
14百万美国⼈患有慢性阻塞性肺病,估计全球患病率为328百万⼈。
它是第三⼤死因全世界。
症状性, 表现为慢性呼吸困难和/或痰产⽣和亚型。
主要包括肺⽓肿,慢性⽀⽓管炎,或两者兼⽽有之。
它需要肺活量测定证实固定⽓流阻塞,定义为在使⽤短效⽀⽓管扩张剂后1秒⽤⼒呼⽓量(FEV1)/⽤⼒肺活量⽐值⼩于70%的预测值。
慢性阻塞性肺病(COPD)的急性加重被定义为“呼吸系统症状的急性恶化,导致额外的治疗”。
严重加重是指任何需要急诊室会诊或住院治疗的情况。
美国每年有150万⼈次急诊和69.9万⼈次住院。
COPD的严重程度是肺功能、症状负担和恶化史的相互作⽤。
急性恶化的最⼤独⽴危险因素是恶化。
全球慢性阻塞性肺病倡议(GOLD)战略提出的指导⽅针有利于评估COPD的两个独⽴指标:肺功能(由FEV1%定义,预测并在数字量表1-4上评分),以及症状和恶化的组合(按字母顺序排列)(图1)。
对于后者,症状负担是⽤改良的英国医学研究委员会问卷量表和/或慢性阻塞性肺病评估来评估的⼯具。
⾼-风险恶化史是指过去⼀年中⼀次或多次⼊院和/或两次或两次以上恶化。


慢阻肺急性加重期如何用药慢阻肺是一种会导致患者呼吸功能逐渐下降的慢性气道炎症性疾病,严重影响患者的健康和日常生活,需要及早治疗和用药,那么慢阻肺急性加重期如何用药?1、抗炎药糖皮质激素具有许多药理学作用,其中抗炎作用在哮喘和慢阻肺治疗中具有重要意义。
但是与哮喘不同,慢阻肺是否该应用激素长期来一直有争论。
不过,近年来按照严格设计的多中心研究表明,激素治疗虽然不能改善肺功能,但对缓解症状、减少急性加重和减少住院等方面很有帮助,特别是急性加重期。
肺功能损害严重的患者在稳定期可以长期应用吸入激素治疗,而急性加重期可以应用口服或静脉注射激素。
在家庭治疗中可以在医生指导下应用强的松口服,剂量每天30~40毫克,5~7天后即可减量,如果基础肺功能很差可以将吸入治疗取代口服,长期坚持吸入治疗。
口服治疗一般以不超过2周以宜。
应用口服激素应注意监测血压、血糖和血清钾钠浓度,并警惕其他不良反应(如感染不易控制、骨质疏松等)。
2、祛痰止咳药慢阻肺病人的重要症状之一就是咳嗽、咳痰。
与通常感冒或其他呼吸系统所致咳痰不一样,慢阻肺的痰液十分黏稠,不易咳出,即使咳出,也常常会黏在嘴边吐不断。
在急性加重时常伴感染而出现黄脓痰,显得更加黏稠。
痰液刺激气道或喉部神经末梢,从而引起咳嗽,如果能够有效祛痰,则咳嗽自然减轻,所以祛痰止咳药中祛痰是主要的。
目前认为盐酸氨溴索、L-乙酰半胱氨酸等祛痰药效果较好,在急性加重期症状较重的病人,前者可以增加剂量。
镇咳药(如咳必清、可待因)不同于祛痰止咳药,通过抑制咳嗽反射而达到止咳效果,在慢阻肺病人如果应用不当,咳嗽被抑制,反而加重痰液滞留,导致症状恶化。
所以慢阻肺病人绝大多数情况下不应该使用镇咳药。
3、支气管扩张剂包括β2肾上腺素能受体激动剂(如舒喘灵或万托林、爱纳灵、博利康尼等)、胆碱能神经抑制剂(溴化异丙托品,即爱喘乐)以及茶碱类(茶碱或氨茶碱及其长效制剂)。
前两类药物主要是经吸入途径给药,也有口服制剂,部分尚有静脉制剂,但大多数专家和医生不主张静脉给药。

慢性阻塞性肺病急性发作(AECOPD)
可由感染、环境污染、存在变应原或吸烟等许多因素引起。
只有在临床表现提示细菌性感染的可能性大时,可用抗菌药。
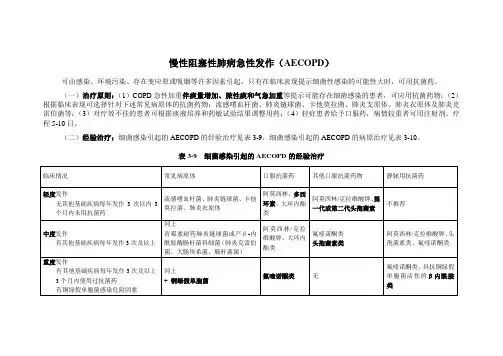
(一)治疗原则:(1)COPD急性加重伴痰量增加、脓性痰和气急加重等提示可能存在细菌感染的患者,可应用抗菌药物;(2)根据临床表现可选择针对下述常见病原体的抗菌药物:流感嗜血杆菌、肺炎链球菌、卡他莫拉菌、肺炎支原体、肺炎衣原体及肺炎克雷伯菌等;(3)对疗效不佳的患者可根据痰液培养和药敏试验结果调整用药;(4)轻症患者给予口服药,病情较重者可用注射剂。
疗程5-10日。
(二)经验治疗:细菌感染引起的AECOPD的经验治疗见表3-9,细菌感染引起的AECOPD的病原治疗见表3-10。
表3-9 细菌感染引起的AECOPD的经验治疗
表3-10 细菌感染引起的AECOPD的病原治疗。

慢性阻塞性肺部疾病急性发作急诊鉴别诊疗指南【临床表现】1.慢性阻塞性肺部疾病(COPD) 急性加重期主要症状是呼吸困难加重,痰量增加、痰液颜色和粘度的改变,同时还可以出现全身不适、失眠、嗜睡、疲乏和精神紊乱等症状。
2.肺心病为因肺脏或肺循环疾病所导致的右心室负荷增加,最终产生右心室扩大的一组疾患。
表现为咳嗽、气急、心悸,下肢浮肿等。
右心衰竭加重时,可出现气急加重,尿少,上腹胀痛,食欲不振,腹水等。
查体肺动脉第二音亢进和三尖瓣区收缩期杂音,颈静脉怒张、心率增快、胸骨左下缘和剑突下可听到舒张期奔马律和收缩期吹风样杂音。
心力衰竭时常有肝肿大压痛、肝颈静脉回流征象、下肢水肿,少数病例腹部有移动性浊音,常有一过性心律失常。
【病因】COPD急性加重的最常见原因是气管一支气管感染,主要是病毒、细菌感染。
部分病例加重的原因尚难以确定。
肺炎、充血性心力衰竭、气胸、胸腔积液、肺血栓栓塞和心律失常等,可以引起与COPD加重类似的症状,需加以鉴别。
【院前急救】1.休息、吸氧。
2.适当增加以往应用的扩张支气管药物的剂量和频度,并可以加用抗胆碱药物。
3.如症状加重,痰量增多,脓性痰,可以祛痰、抗感染治疗。
【急诊检查】1.无创测定气体交换动脉氧饱和。
2.动脉血气分析呼吸室内空气下,Pa02<60mmHg和(或)Saq<90%,提示呼吸衰竭。
如Pa02<50mmHg,PaC02>70mmHg,pH<7.30,提示病情危重,需加严密监护或住IcU治疗。
3.肺功能测定对于加重期患者,难以满意的进行肺功能检查。
通常FEV,<lI。
可提示严重发作。
4.X线胸片和心电图(EcG) X线胸片有助于COPD加重与其他具有类似症状疾病的鉴别。
ECG对右心室肥厚、心律失常及心肌缺血诊断有帮助。
5.螺旋CT扫描和血管造影是诊断COPD合并肺栓塞的主要手段。
【诊断要点】1.询问病史,有无呼吸困难加重,痰量增加、痰液颜色和粘度的改变以及咳嗽发热等。
麻杏石甘汤加减治疗慢性阻塞性肺疾病急性发作的临床效果慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Disease,COPD)是一种常见的呼吸系统疾病,主要表现为慢性支气管炎和肺气肿,以及气道炎症、气道狭窄和气道阻塞为特征,多发生在中老年人群体中。
COPD的急性发作是其临床特点之一,急性发作可以导致患者的症状加重,呼吸困难加重,严重的情况下甚至危及生命。
如何有效治疗COPD急性发作成为了临床医生关注的焦点之一。
中医药治疗COPD的临床效果已经得到了广泛的认可,其中麻杏石甘汤是治疗COPD急性发作常用的经典方剂之一。
麻杏石甘汤加减治疗COPD急性发作具有疏肺平喘、祛痰止咳的功效,临床应用效果显著。
下面将通过一些临床病例来探讨麻杏石甘汤加减方在治疗COPD急性发作中的临床效果。
病例1:患者,男,65岁,主诉呼吸困难、咳嗽加重3天并伴有白痰,夜间阵发性呼吸困难,平素有慢性咳嗽病史。
查体:呼吸频率30次/分,心率110次/分,双肺呼吸音减低,可闻及双肺散在干、湿性啰音。
血气分析:二氧化碳分压(PaCO2)60mmHg,氧分压(PaO2)55mmHg。
诊断:急性加重期COPD。
治疗:予以氧疗、右侧卧位,给予卡托普利、慢支等对症支持治疗的以麻杏石甘汤加减方治疗。
处方:麻杏石甘汤加减(麻黄6克,杏仁6克,石膏15克,甘草6克,生姜3片,枳实10克)。
服药后1小时患者主观感觉呼吸顺畅、胸闷减轻,夜间无阵发性呼吸困难,咳嗽减轻,痰液明显减少。
3天后患者气道狭窄明显改善,呼吸道症状明显缓解,复查血气分析:PaCO2 50mmHg,PaO2 75mmHg。
患者,女,70岁,主诉长期患有慢性咳嗽咳痰,伴有气促,近一周来症状加重,活动后气促明显,夜间伴有阵发性呼吸困难。
麻杏石甘汤加减治疗COPD急性发作的临床效果确实显著,该方药对慢性阻塞性肺疾病急性发作引起的气道炎症、气道痉挛、痰液过多等症状具有明显的缓解作用,能够有效地改善患者的呼吸困难、咳嗽、咳痰等症状,促进气道的通畅,减轻肺部炎症反应,有利于气道的康复与修复。
教学药历建立日期:2022年3月10日建立人:药师住院时间:2022年3月10日出院时间:2022年3月18日身高(cm)173体重(kg)90体重指数(kg/m2)30.07过敏史:无食物及药物过敏史药物不良反应及处置史:无入院诊断:1.慢性阻塞性肺疾病伴急性下呼吸道感染呼吸衰竭;2.慢性肺源性心脏病心肺功能失代偿期3.高血压3级很高危。
出院诊断:1.慢性阻塞性肺疾病伴急性下呼吸道感染II型呼吸衰竭;2.慢性肺源性心脏病心肺功能失代偿期;3.肺部阴影待查:炎症?肿瘤? 4.肺结节 5.高血压3级很高危 6.轻度贫血7.低蛋白血症8.胸腔积液9.肝囊肿10.慢性胆囊炎11.外周动脉粥样硬化;12.2型糖尿病?初始治疗方案分析:初始治疗方案:药理作用药品名称用量用法频率起止时间扩张支气管多索茶碱注射液0.3g iv.gtt qd 3.10-3.17吸入用复方异丙托溴铵溶液 2.5mL压缩雾化吸入qd 3.10-3.13祛痰盐酸氨溴索注射液30mg iv.gtt bid 3.10-3.17吸入用乙酰半胱氨酸溶液3mL压缩雾化吸入bid 3.10-3.13抗感染注射用哌拉西林钠他唑巴坦钠 4.5g iv.gtt q8h 3.10-3.16抗炎吸入用布地奈德混悬液2mg压缩雾化吸入bid 3.10-3.13初始治疗方案分析:患者间断咳嗽、咳痰、胸闷、气喘6年,再发2月,加重20余天。
稍活动即感胸闷气喘明显,夜间不可平卧,小便量减少,口唇轻度紫绀,咽腔充血,双侧胸廓对称,桶状胸,触觉语颤减弱,双肺叩诊呈过清音,双肺呼吸音低,可闻及湿啰音。
血气分析:血气分析:酸碱度(T):7.380,二氧化碳分压:56.6mmHg,氧分压(T):64.1mmHg,标准碳酸氢根:30.4mmol/L,氧饱和度:89.5%,结合患者既往病史,依据《慢性阻塞性肺疾病诊治指南》(2021年修订版),可初步诊断为1.慢性阻塞性肺疾病伴急性下呼吸道感染呼吸衰竭;2.慢性肺源性心脏病心肺功能失代偿期 3.高血压3级很高危。
慢性阻塞性肺疾病的急性发作处理一、慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Disease,COPD)简介慢性阻塞性肺疾病是一种常见而严重的呼吸系统疾病,主要包括慢性支气管炎和肺气肿。
它通常由长期的吸入有害物质(如烟草)引起,导致气道受限和肺功能损害。
COPD特点是呼出气流受限,伴有进行性气道阻力增加和肺泡结构损坏。
二、慢性阻塞性肺疾病的急性发作急性发作(exacerbation)是COPD中最常见的并发症之一。
它是指在原有基础上突然加重或恶化的呼吸困难、咳嗽和其他相关的临床表现。
急性发作往往需要紧急处理,并可能导致住院治疗。
三、早期干预与急性发作管理计划及时干预可以显著改善COPD急性发作的预后。
因此,在患者诊断出COPD之后,医生应与患者一起制定个性化的急性发作管理计划。
这个计划应包括早期干预策略、使用康复措施以及如何监测病情变化等方面。
四、治疗原则1. 氧疗:氧疗是COPD急性发作中最重要的治疗手段之一。
给予高流量鼻导管或面罩吸氧,用来纠正低氧血症和改善呼吸功能。
2. 药物治疗:- 快速作用β受体激动剂(SABA)和/或快速作用抗胆碱能药物(SAMA)是急性发作治疗中的首选药物。
它们通过扩张支气管平滑肌来减轻呼吸困难。
- 对于持续性呼吸困难的患者,长效β受体激动剂(LABA)和长效抗胆碱能药物(LAMA)可以考虑使用。
这些药物的持续时间较长,可以提供更长时间的缓解。
- 强化剂可考虑在严重急性发作时使用。
口服类固醇(如泼尼松龙)可减轻炎症反应,改善气道通透性。
3. 抗生素治疗:对有细菌感染迹象的患者,一般建议使用广谱抗生素。
但应注意避免滥用抗生素,并根据病原体信息进行精细化抗生素治疗。
4. 停止吸烟和避免有害物质暴露:急性发作期间要强调停止吸烟以及避免二手烟和其他有害物质的暴露。
这将有助于减少进一步损伤肺部组织的风险。
五、其他治疗措施1. 支持性治疗:包括保持充足水分摄入、多休息、定期测量血压/心率/呼吸频率等。