肾功能不全抗菌药物的剂量调整
- 格式:pdf
- 大小:5.34 MB
- 文档页数:39


肾功能不全患者应用抗菌药物的剂量调整分析摘要:目的:分析肾功能不全患者应用抗菌药物的剂量调整情况,为临床选用抗菌药物提供参考。
方法:将本院2019年1月至2020年5月肾病风湿免疫科接治的肾功能不全患者的数据进行整理,回顾并分析其使用抗菌药物的具体情况,共100例。
结果:本次实验共调查100例患者,其中共70例需要剂量调整,占比62.50%,已调整的占需调整的30.00%(21/70)。
结论:在对肾功能不全患者进行抗菌药物的应用时,应按照其个人情况以及病情发展变化进行合理用药,制定针对性用药方案,才能保证患者的用药安全,而莫西沙星、阿奇霉素和头孢曲松在应用时不需要调整剂量,所以可以作为首选药物。
关键词:肾功能不全;抗菌药物;剂量调整肾功能不全又被称为肾功能衰竭,由于各种因素导致的肾脏肾小球排泄功能异常,所以临床中主要以肌酐高于正常值上限和肾小球滤过率低于正常值下限,因为肾小球被严重损坏,所以机体在代谢废物的排泄能力降低,导致酸碱、水电解质平衡失调,是一种临床综合征后群[1]。
主要分为慢性肾功能不全和急性肾功能不全,因为此时患者各个器官已经有所损伤,所以在用药后,药物的吸收、体内的分布、代谢等都会发生变化,所以在选择药物时需要更加谨慎[2]。
现阶段,大部分抗菌药物进入人体后都需要通过肾脏排出,因此对于肾功能减弱的患者,需要按照其体内的肌酐清除率来合理选择药物剂量[3]。
本次研究2019年1月至2020年5月肾病风湿免疫科接治肾功能不全患者的数据进行整理,回顾并分析其使用抗菌药物的具体情况,分析肾功能不全患者应用抗菌药物的剂量调整情况,为临床选用抗菌药物提供参考,整理汇报如下。
1一般资料与方法1.1一般资料将本院2019年1月至2020年5月肾病风湿免疫科接治的肾功能不全患者的数据进行整理,回顾并分析其使用抗菌药物的具体情况,共100例。
其中包含53例女性患者,占比53.00%,其余47例均为男性患者占比47.00%,年龄最大的患者80岁,年龄最小的患者59岁,平均年龄(71.4±7.8)岁。

肾功能减退时部分抗菌药物剂量调整-3(热病)
肾功能减退时部分抗菌药物剂量调整-4(热病)
药物剂量调整的原则☆负荷剂量主要取决于药物分布容积,一般无需调整药物剂量。
☆肾功能不全时,以肾脏清除为主的药物在给予维持剂量时,必须按照肾脏对药物清除的减少进行减少。
☆肾脏对药物清除的减少能否被体外清除所代偿,取决于体外清除的分数(FrEc)。
☆通过实际测定药物浓度,根据机体实际清除量调整药物剂量的方法相对最准确。
☆无血药浓度值时,根据药物的特性、透析的不同模式,估算给药剂量。
谢谢各位!。

临床特殊情况下抗菌药物应用的注意事项1、肾功能不全患者应用抗菌药物注意(1)选择药物和设计给药方案时,必须考虑:药物的肾毒性、患者肾功能损害程度及对药物动力学的影响.如正在进行血液或腹膜透析治疗时,应估测对药物清除率的膨响。
(2)根据肾功能不全程度应调整药物给药剂量及给药时间.2、肝功能不全应用抗菌药物注意:在选用抗菌药物时应考虑药物对肝脏毒性反应及肝功能减退对药代动力学的膨响,避免使用肝毒性明显的药物.3、新生儿患者应用抗菌药物注意:一般应选用青毒素类、头胞菌素类等β-内酰胺类抗生素。
避免使用或慎用氯卷素、横胺药等抗菌药物,避免应用氨基糖昔类、万古霉素、去甲万古霉素等,确有应用指征时,必须进行血药浓度监测,个体化给药,不能迸行血药浓度监测者,不可选用上述药物.禁止使用四环素类、喳诺酮类药物.新生儿不宜肌肉注射.4、小儿患者抗菌药物应用注意:避免应用氨基糖昔类药物,确有应用指征时,必须进行血药浓度监测,个体化给药.8岁以下儿童不用四环素类药物,18岁以下未成年人避免使用瞳诺酮类药物.5、妊娠妇女应用抗箧药物注意:必须考虑药物对胎儿的影响及妊娠期妇女药代动力学的改变,避免不必要的用药。
在必须用药时,应选择风险效果之比最小的药物,并告知患者药物对继续妊娠可能引起的风险。
6、哺乳妇女应用抗菌药物注意:必须使用抗菌药物时,应尽可能选择在乳汁中浓度低、安全性高的药物,如青霉素类、头抱菌素类.并按药代动力学原理调整给药与哺学时间,如哺乳结束后立即用药,或在婴J由长睡眠前用药,使婴儿从乳汁中摄取的药物降至最低.7、老年患者应用抗图药物注意:老年人因组织器官生理功能减退,药代动力学过程有明显变化,特别是由于肾功能减退而致药物血浓度增加,不良反应也增加,应尽量使用不良反应小的药物,并依据肾功能调整剂量和用药方案,以达到安全、有效的目的。

肾功能不全时抗菌药物怎么用世界卫生组织最新数据显示,40岁以上的人,慢性肾脏病患病率约为7%~10%,不亚于糖尿病和高血压发病率,成为威胁全世界的主要疾病之一。
慢性肾脏病发病还呈现出年轻化趋势,20~30岁的透析患者越来越多,年龄最小的甚至不到10岁。
是时候保护肾脏了,一起来关注我们的“爱肾天地”吧!慢病/爱肾保肝正确认识肾脏功能肾脏是泌尿系统的一部分,通过生成尿液清除体内代谢产物及毒物;同时通过重吸收功能保留水分及其他有用物质以调节水、电解质、酸碱的平衡。
肾组织里面充塞了许多的小血管和小管组成了肾脏的基本单元(肾单位),每一枚肾脏大约有一百万个肾单位。
肾单位中的血管球为肾小球。
而与肾小球囊壁相连的U 型小细管称为肾小管。
除了血细胞及大分子的蛋白质不能通过血管壁,血浆中的葡萄糖、尿素、药物及代谢产物都可以经过肾小球滤过。
过滤后的原尿沿着肾小管流动,能将身体所需要的物质例如葡萄糖、水分及某些矿物盐,再吸收回入血。
当然,肾小管的功能还远不止这些,管壁的细胞可以分泌、排泄某些物质例如氢离子、钾离子和某些药物如青霉素。
过滤后的液体转换成尿液,经“肾工厂”纯化后排泄出体外。
肾功能不全对用药的影响排泄药物在人体内的排泄途径很多,大多数的药物是通过肾脏排出体外的。
当肾功能不全时,肾小球和肾小管无法正常的工作,直接导致的结果是药物及其代谢产物的清除降低。
药物和毒素在体内的蓄积随着肾功能不全的严重程度而逐渐加重。
吸收除了排泄,药物的吸收、代谢、分布也受到不同程度的影响。
肾功能不全的患者往往伴有胃肠功能紊乱、植物神经及内分泌紊乱,导致药物吸收减少。
分布药物在体内的分布主要依赖于药物本身的理化性质,以及血浆的蛋白结合率。
肾功能不全时药物的蛋白结合率发生改变,主要体现在酸性药物的蛋白结合率下降。
且体内pH 的变化、低蛋白血症也会影响药物的分布。
肾功能不全如何应用抗菌药在给肾功能不全的患者用药时,尤其是应用主要经肾脏排泄或有肾毒性的药物时,往往需要调整剂量以减少毒副作用。


连续肾脏替代治疗中抗菌药物剂量调整原则Gordon Choi Charles D.Gomersall Qi Tian Gavin M.Joynt Alexander M.M.Y.Li Jeffrey Lipman关键词急性肾功能衰竭抗菌药物连续肾脏替代治疗药效动力学药代动力学摘要背景: 适当的抗菌治疗对尽可能提高脓毒症患者的生存率十分重要。
急性肾功能衰竭使最佳抗生素方案的选择变得更复杂。
方法: 使用检索词“急性肾功能衰竭”、“药代动力学”、“清除率”、“剂量”、“血液滤过”、“血液透析”、“ 血液透析滤过”、“连续肾脏替代治疗”、“抗生素”、“重症监护”和“危重症”,在MEDLINE数据库里搜索从 1986 到 2010年的文献。
结果:最大杀菌效力和最小副作用取决于所选抗菌药物适当的药代动力学目标。
危重症和/或急性肾损伤可能影响药物分布容积和清除率。
清除率由肾外清除率、残肾清除率和连续肾脏替代治疗量决定。
筛系数(S c)和饱和系数(S d)为膜特异性,但重症患者药物蛋白结合率改变,可能使其发生改变。
大部分研究并没有提出合适的抗菌药物具体剂量。
结论:基于基本原则给予个体化剂量可能是最合适的给药方式,特别是在加强治疗药物监测时。
脓毒症是重症患者急性肾功能损伤(AKI)的一个最重要原因 [1,2]。
尽管前瞻性数据有限,与非脓毒症导致的AKI比较,有证据表明这些病人生理紊乱更多,器官功能障碍更重,死亡率更高[2,3]。
有结果显示,通过体外实验获得最低抑菌浓度(MIC),确定抗菌药物最佳剂量时,获得最大杀菌效力可能较最小毒性更为重要[4]。
抗菌药物与许多其他药物不同, 不能个体化滴定有效剂量,其最佳剂量目前主要基于理论基础考虑,数据主要来源于非重症患者。
为给予伴有AKI的重症患者合适的药物剂量,需要对相关问题研究透彻。
伴有AKI的重症患者抗菌药物使用剂量的关键问题在于急性肾功能衰竭和危重症均可能使药代动力学发生改变,且肾脏替代治疗也对其产生影响。

老年患者合理用药考试(10 10 )1 . 下面哪种中成药中不含有西药成分?∙ A.感冒清片∙ B.珍菊降压片∙ C.新癀片∙ D.感冒清热颗粒:D:D:2 . 基于谷浓度调整万古霉素的维持剂量,在第()次给药前采血?∙ A.1∙ B.2∙ C.3∙ D.5:D:D:3 . 目前推荐的万古霉素谷浓度治疗范围是∙ A.30-40 mg/L∙ B.5-10 mg/L∙ C.10-20 mg/L∙ D.40-50 mg/L:C:C:4 . 肾功能不全患者需调整哪种抗菌药物的剂量∙ A.阿奇霉素∙ B.左氧氟沙星∙ C.头孢哌酮∙ D.多西环素:B:B:5 . 以下哪种药物会通过抑制茶碱代谢,增加茶碱中毒风险?∙ A.环丙沙星∙ B.头孢曲松∙ C.阿莫西林∙ D.头孢哌酮: A:A:6 . 多重用药指的是同时使用≥()种药物?∙ A.3∙ B.8∙ C.10∙ D.5:D:D:7 . 可以与氯吡格雷同时使用的质子泵抑制剂是∙ A.奥美拉唑∙ B.泮托拉唑∙ C.艾司奥美拉唑∙ D.兰索拉唑:B:B:8 . 氯吡格雷主要经哪个酶代谢为活性产物∙ A.CYP3A4∙ B.CYP2D6∙ C.CYP2C19∙ D.CYP2C9:C:C:9 . 哪种药物会发生双硫仑反应∙ A.阿莫西林∙ B.头孢哌酮∙ C.多西环素∙ D.阿奇霉素:B:B:10 . 哪种药物具有抗胆碱作用,大剂量使用易引起尿潴留∙ A.对乙酰氨基酚∙ B.氯苯那敏∙ C.伪麻黄碱∙ D.氨茶碱:B:B:。

抗菌药物在肾功能不全患者中的合理应用与调整一、引言抗菌药物在临床治疗中扮演着重要的角色,它们可以有效地消灭或抑制细菌、病毒和真菌等病原体,帮助患者恢复健康。
然而,在应用抗菌药物的过程中,我们必须考虑到患者的肾功能状态,因为肾脏是药物代谢的主要器官之一,肾功能不全患者往往对抗菌药物的代谢和排泄能力下降,从而增加药物在体内的浓度,容易导致药物的毒副作用。
因此,本文将探讨抗菌药物在肾功能不全患者中的合理应用与调整,旨在指导临床医生在治疗这类患者时更加科学有效。
二、肾功能不全的定义及分类肾功能不全是指肾脏滤过功能下降,导致尿液中代谢产物排泄减少的一种疾病。
根据肾小球滤过率(GFR)的大小,肾功能不全可分为急性肾损伤(AKI)和慢性肾病(CKD)两类。
其中,AKI指在短时间内发生的肾功能急剧下降,常常是由于急性肾小球肾炎、缺血性肾病等造成的;而CKD则是指肾功能逐渐下降,持续时间较长,常见原因有糖尿病肾病、高血压肾病等。
对于肾功能不全患者,由于肾脏代谢和排泄功能下降,抗菌药物在体内的半衰期延长,药物浓度容易积累,容易出现药物中毒和不良反应。
三、抗菌药物的分类及适应症根据药理学作用和药物靶点的不同,抗菌药物主要分为抗生素、抗病毒药物和抗真菌药物三大类。
1.抗生素抗生素是用于治疗细菌感染的药物,常用的抗生素包括青霉素、氨基糖苷类、大环内酯类等。
在肾功能不全患者中,应根据患者的GFR水平来调整抗生素的剂量和使用频率,以避免过度积累而导致中毒。
对于肾小球滤过率在30ml/min以下的CKD患者,应减少抗生素的剂量和延长用药间隔,避免药物毒副作用对肾脏的损害。
2.抗病毒药物抗病毒药物主要用于治疗病毒感染,常见的包括抗艾滋病病毒药物、抗乙肝病毒药物等。
在肾功能不全患者中,抗病毒药物的选择和使用需谨慎,尤其是那些通过肾脏代谢和排泄的药物,容易在体内积累,增加药物毒副作用的风险。
因此,对于肾功能不全患者,应根据肾功能调整抗病毒药物的剂量和用药频率,避免药物在体内的过度积累。
肾功能不全患者应用抗菌药物的剂量调整许敏;吴巧稚【摘要】目的:了解不同类型肾功能不全患者应用抗菌药物的剂量调整情况,为临床合理选用抗菌药物提供依据.方法:参考药品说明书、枟中华人民共和国药典?临床用药须知枠(2010年版)以及枟中国医师药师临床用药指南枠,统计不同类型肾功能不全患者应用抗菌药物的剂量调整要求.结果:临床药师积极发挥作用,对临床医师的用药方案进行用药干预,协助其调整抗菌药物剂量,保证了肾功能不全患者的用药安全.结论:肾功能不全患者应用抗菌药物时,应根据病情制订个体化用药方案,以保证用药安全;应用头孢曲松、阿奇霉素、莫西沙星时无需调整剂量,建议优先选择使用.%OBJECTIVE:To investigate the dose adjustment of antibiotics in renal insufficiency patients , so as to provide reference for the rational application of antibiotics in clinic .METHODS:In referring to dispensatory , Clinical Medicine Guidelines of Pharmacopoeia of the People 's Republic of China ( 2010 Edition ) and China Pharmaceutical Reference .RESULTS: The clinical pharmacists played an active role in the medication intervention of clinicians ' therapeutic regimen , assisted the clinicians to adjust the dose adjustment of antibiotics and ensured the medication safety in renal insufficiency patients .CONCLUSONS: It is necessary to formulate individualized medication for renal insufficiency patients with the application of antibiotics , and the medication safety can be ensured .Due to ceftriaxone , azithromycin , and moxifloxacin are drugs of no dose adjustment , it is preferable to use these drugs .【期刊名称】《中国医院用药评价与分析》【年(卷),期】2017(017)002【总页数】3页(P257-258,262)【关键词】肾功能不全;抗菌药物;剂量调整【作者】许敏;吴巧稚【作者单位】江苏省省级机关医院药学部,江苏南京 210000;江苏省省级机关医院药学部,江苏南京 210000【正文语种】中文【中图分类】R978.1肾脏是药物代谢、排泄的主要器官,肾功能受损时,药物的吸收、分布、代谢、排泄以及机体对药物的敏感性均可能发生改变,从而影响药物浓度、疗效及安全性。
肝肾功能不全患者抗菌药物的应用考试一、引言肝肾功能不全患者抗菌药物的应用考试旨在考察医务人员对肝肾功能不全患者抗菌药物选择的掌握程度。
正确选择抗菌药物对于肝肾功能不全患者的治疗至关重要,既能防止病情恶化,又能降低药物不良反应的风险。
二、抗菌药物的分类及作用1.β-内酰胺类:如青霉素、头孢菌素等,对革兰氏阳性菌、革兰氏阴性菌具有较强的抗菌作用。
2.氨基糖苷类:如庆大霉素、阿米卡星等,对革兰氏阴性菌、阳性菌及部分真菌具有抗菌作用。
3.大环内酯类:如红霉素、阿奇霉素等,对革兰氏阳性菌、阴性菌、支原体、衣原体等有抗菌作用。
4.氟喹诺酮类:如左氧氟沙星、环丙沙星等,对革兰氏阴性菌、阳性菌、肺炎支原体等具有抗菌作用。
5.其他类:如万古霉素、氯霉素等,对特定病原体具有抗菌作用。
三、肝肾功能不全患者抗菌药物选择原则1.避免肝肾毒性药物:避免使用对肝肾功能有损害的抗菌药物,如庆大霉素、万古霉素等。
2.选择抗菌谱窄、活性强的药物:针对病原体种类选择针对性强的抗菌药物,以减少不必要的抗菌药物滥用。
3.考虑药物代谢途径及清除方式:对于肝肾功能不全患者,药物代谢和清除能力降低,应选择在肝肾代谢较少、清除较慢的药物。
四、肝肾功能不全患者抗菌药物应用注意事项1.剂量调整:根据患者肝肾功能状况,合理调整药物剂量,避免药物过量或不足。
2.给药途径:选择适当的给药途径,如口服、肌肉注射、静脉注射等,以提高药物生物利用度。
3.疗程控制:遵循抗菌药物疗程原则,避免过长或过短的疗程。
4.监测指标:密切监测患者肝肾功能、血常规等指标,及时发现并处理药物不良反应。
五、案例分析(此处省略案例分析部分,具体案例可根据实际教学需要进行补充。
)六、总结正确选择和应用抗菌药物对于肝肾功能不全患者至关重要。
慢性肾功能不全患者抗菌药
物的合理应用
大理市第一人民医院临床药学室:杨伟君
时间:2019.12.26
一、慢性肾功能不全
慢性肾功能不全是指各种原发病或继发性慢性肾脏疾病导致进行性肾功能损害所出现的一系列症状和(或)代谢紊乱的临床综合征。
(一) 慢性肾功能不全对抗菌药物 PK/ PD 的影响
表现为药物或其代谢产物经肾脏排泄减少,半衰期延长,导致血药浓度升高。
肾功能不全时药物由肾小管重吸收速率及吸收程度均降低,因水肿、血浆白蛋白降低使药物与蛋白的结合量减少,药物游离部分增多,影响血药浓度。
(二)、优化给药方案的推荐意见
1.慢性肾功能不全时抗菌药物选择原则:
肾功能不全时,需根据以下因素调整抗菌药物的剂量:
(1)肾功能减退程度;
(2)抗菌药物对肾毒性的大小;
(3)药物的体内过程,即PK特点;
(4)抗菌药物经血液透析或腹膜透析后可清除的程度。
主要经肾脏排泄的药物,其半衰期可因肾功能减退而延长,因此,半衰期可作为调整用药的重要依据。
但同一药物在不同患者的血半衰期差异较大,如有条件应进行血药浓度监测,进行个体化给药。
2、慢性肾功能不全时抗菌药物剂量调整原则 :
(1)正常应用或剂量略减:包括主要经肝胆系统代谢或排泄的抗菌药物,如大环内酯类、青霉素类和头孢菌素类的部分品种(氨苄西林和头孢哌酮)、多数抗真菌药物、抗分枝杆菌的多数品种及利奈唑胺等。
(2)可选用,但剂量需适当减少:主要经肾脏排泄,药物本身并无肾毒性或仅有轻度肾毒性的抗菌药物,需按照肾功能减退程度调整给药方案,包括青霉素类、头孢菌素、碳青霉烯类的多数品种、左氧氟沙星及磺胺甲噁唑等。
(3) 应避免应用,确有指征使用时,需在监测治疗药物浓度的情况下减量应用:药物本身或其代谢产物主要经肾脏排出,且有较大毒性,包括氨基糖甙类、多黏菌素类及糖肽类等。
(4)不宜应用:包括四环素类(多西环素除外)、呋喃类及萘啶酸等,四环素可加重氮质血症,如有指征应用时需慎重考虑,并肾功能损害程度减量应用;呋喃妥因、萘啶酸:可在体内明显积集,产生神经系统毒性。
3、依据肌酐清除率与抗菌药物 PK/ PD 特点优化给药方案:
基于肾小球滤过率(glomerular filtration rate,GFR)或肌酐清除率(creatinine clearance,CrCl) 的差异,按不同肾脏损害程度进行剂量调整。
肾功能不全时抗菌药物给药方案用药建议如下 : (1)给药间隔不变,减少单次剂量:除首次剂量仍按正常剂量给药外,以后根据患者的 CrCl 减少用量,多见于半衰期短的药物和时间依赖性抗生素(如 β- 内酰胺类)。
(2) 延长给药间隔,单次给药剂量不变:多见于半衰期较长的药物及浓度依赖性抗菌药物等(如氨基糖苷类)。
(3)减少单次剂量和延长给药间隔相结合(如糖肽类)。
(4)终末期肾病接受规律肾脏替代治疗的患者,应根据 CrCl 及各种血液透析参数等调整给药方案。
二、肾功能不全的患者头孢他啶的用法用量
1、病历号:19031249,男,74岁,54Kg,慢性肾脏病4期,肺部感染,Cr:212umol/L,予注射用头孢他啶1g,ivgtt,
bid(9.11.-9.19)
点评:头孢他啶给药频次过高。
根据患者年龄、体重、血肌酐值可算出肌酐清除率为20.64ml/min,用法用量应为1g,q24h。
三、血液透析患者头孢他啶的用法用量
•••《国家处方集》:在血透过程中,头孢他啶的血清半衰期为3-5小时,一次
血透结束后,应重复给予适当的维持剂量。
《ABX指南》、《实用抗感染药物治疗学》、《中国医师药师临床用药指南》、《国家抗微生物治疗指南》推荐用量:血液透析患者用药负荷剂量1g,透析后给药1g。
《抗菌药物药代动力学/药效学理论临床应用专家共识》(2018.06):间歇性血液透析(IHD,每周3次)头孢他啶的推荐剂量为:0.5-1g,q24h,透析后给药1-2g。
备注:
透析后给药1-2g
1次/48-72小时静脉滴注
2、病历号:19041720,男,82岁,65kg,慢性肾功能衰竭急性加重,泌尿道感染,12月1号和12月3号血液透析,头孢他啶用量为0.5g,ivgtt,qd(11.30-12.03)
点评:头孢他啶血液透析结束后应重复给予适当的维持剂量。
••••《ABX指南》:腹膜透析患者用药负荷剂量0.5-1.0g,每2L腹膜透析置换后再给予250mg。
《实用抗感染药物学指南》:首次负荷剂量为1g,而后每24小时给予0.5g。
《中国医师药师临床用药推荐指南》:腹膜透析1g负荷量,接着每12小时给予0.5g。
头孢他啶药物专论推荐:接受腹膜透析的患者,可先给予1g的负荷剂量,随后一次0.5g,每24小时1次;亦可将本药加入至透析液中,一般每2L透析液加入本药0.25g。
四、腹膜透析患者头孢他啶的用法用量
3、病历号:19039837,男,63岁,57kg,Cr:1103umol/
L(11.19),腹膜透析(11.19、20、21、22、24),头孢他啶1g,ivgtt,bid(11.19-11.26)
点评:腹膜透析头孢他啶用量过大。
指南推荐腹膜透析头孢他啶推荐的最大剂量为:1g负荷量,接着每12小时给予0.5g。
五、头孢菌素分类特点及应用比较
分类代表药物特点与应用
第一代头孢唑啉
头孢硫脒
头孢噻吩
头孢氨苄
头孢羟氨苄
头孢拉定
头孢噻啶①G+菌:较第二代略强,显著超过第三代;
②G-杆菌:较第二、三代弱;
③对青霉素酶稳定,但对β-内酰胺酶稳定性较差;
④肾毒性:有。
与氨基糖苷类抗菌药物或强利尿剂合用毒性增加;
⑤血清半衰期短,脑脊液中浓度低;
⑥适用于轻、中度感染。
第二代头孢替安
头孢呋辛
头孢呋辛酯
头孢孟多
头孢丙烯
头孢克洛①G+菌:较第一代略差或相仿;
②G-菌:较第一代强。
对多数肠杆菌有相当活性,对厌氧菌有一定作用,但对铜绿假单胞菌无效;
③对多种β-内酰胺酶:较稳定;
④肾毒性:较小。
第三代头孢曲松
头孢他啶
头孢哌酮
头孢地尼
头孢地嗪
头孢噻肟
头孢克肟
头孢唑肟①对G+菌较第一、二代弱;
②对G-菌包括铜绿假单胞菌及厌氧菌均有较强菌作用;
③对β-内酰胺酶高度稳定;
④血浆半衰期长,体内分布广,组织穿透力强,有一定量渗入脑脊液中;
⑤肾毒性:基本无;
⑥适用于:严重感染、病原未明感染的经验性治疗及院内感染。
第四代头孢吡肟
头孢匹罗①G+菌、G-菌、厌氧菌——广谱,增强了抗G+菌活性;
②抗铜绿假单胞菌、肠杆菌属的作用增强;
③对β-内酰胺酶稳定;
④半衰期长;
⑤无肾脏毒性;
⑥用于对第三代耐药的G-杆菌引起的重症感染。
第五代头孢洛林酯
头孢托罗
头孢吡普①超广谱,对大多数耐药G+、G-厌氧菌有效;
②对β-内酰胺酶尤其超广谱β-内酰胺酶(ESBLs)稳定;
③无肾毒性。
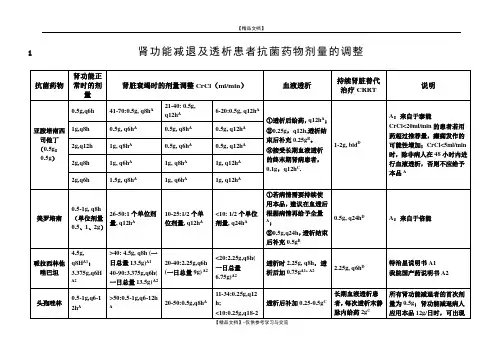
六、常用抗菌药物肾功能不全的用法用量
1、头孢美唑
为头霉素类抗生素,抗菌谱与二代头孢相仿,对厌氧菌作用强。
用量:成人:iv:1~2g,q12~8h
半衰期约为1小时。
肾功能损害时,尿排泄量减少,可致血药浓度升高及半衰期延长。
头孢美唑
2、头孢替安
••••
••是第二代头孢菌素,对革兰氏阳性菌和阴性菌均具有抗菌活性。
一般用法用量:静脉注射:一次1~2g ,q8h。
主要以原形经肾排泄,其次为胆汁排泄。
血浆半衰期为0.6~1.1小时。
肾功能不全时剂量(《中国医师药师临床用药指南推荐用法》)
Ccr>20:1~2g,q12~q8h;
Ccr≦20:1~2g,q12h
·老年人剂量
老年患者用药剂量应按其肾功能减退情况酌情减量,对高龄患者应调整给药剂量和给药间隔时间,预防不良反应的发生。
3、左氧氟沙星
•••为喹诺酮类抗生素,对革兰式阳性菌、阴性菌、肺炎支原体、衣原体等有效。
本药不仅经肾小球滤过,而且可经肾小管分泌。
单次或多次口服或静脉给药后,平均血浆终末半衰期为6-8小时。
为浓度依赖型抗生素,注射剂常规一日1次给药。
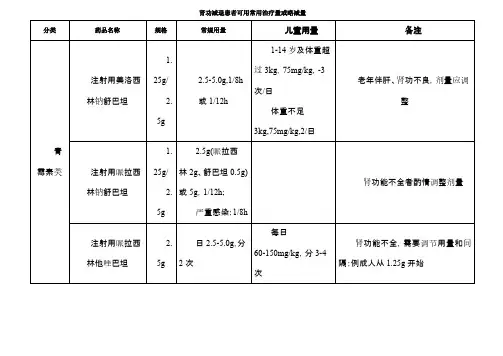
4、注射用头孢哌酮钠舒巴坦钠(2:1)(头孢哌酮钠:1.0g,舒巴坦钠:0.5g)
•头孢哌酮/舒巴坦系舒巴坦与第三代头孢菌
素头孢哌酮的复方制剂,对革兰氏阳性需
氧菌、革兰氏阴性需氧菌和厌氧菌有效。
头孢哌酮钠舒巴坦
••••肾功能减退患者:头孢哌酮在肾功能减退时不需调整剂量,舒巴坦主要自肾排泄,需调整剂量。
肌酐清除率低于30 ml/min应调整剂量。
血肌酐清除率为15~30 ml/min 的患者,每次接受舒巴坦的最高剂量为1g,每12小时静滴1次。
血肌酐清除率低于15 ml/min的患者,每次接受舒巴坦的最高剂量为500 mg,每12小时静滴1次。
严重感染患者,必要时可另外增加头孢哌酮静脉滴注。
血液透析时剂量:血液透析患者按血肌酐清除率低于15 ml/min者的剂量和时间,在透析结束时给药。
——《实用抗感染药物学》
Thank you for watching
请各位老师批评指正!。