甲状腺的解剖及外科手术
- 格式:ppt
- 大小:4.80 MB
- 文档页数:29

甲状腺解剖及甲状腺部分切除术和甲状腺大部分切除术图片步骤详解人体也有一只美丽的蝴蝶,就是甲状腺。
甲状腺位于颈部甲状软骨下方、气管两旁,有提高神经兴奋性、促进生长发育的作用。
因形似盾甲因而得名「甲状腺」。
人的这只「蝴蝶」非常容易生病,如生成异常结节,功能亢进甚至癌变,这时就可能需要手术切除部分甚至是整个甲状腺。
从甲状腺解剖讲起,甲状腺部分切除术手术图谱。
甲状腺解剖甲状腺上起甲状软骨下缘,下至胸锁关节,分为左右两叶,中间靠峡部连接。
甲状腺血供丰富,颈动脉发出甲状腺上动脉和下动脉,甲状腺上中下静脉回流到颈静脉(甲状腺没有中动脉),迷走神经发出喉上神经和喉返神经支配咽喉运动,与甲状腺解剖关系密切。
从正面解剖我们可以看到甲状腺三条静脉,和甲状腺上动脉。
而甲状腺下动脉则由腺体后方进入,喉返神经从甲状腺下极进入后方,沿气管食管间沟向上入喉。
以上都是比较重要的解剖路径。
甲状腺手术之前需要完善甲状腺超声和或颈部CT,甲状腺功能检查(甲功化验和核素检查),甚至需要完善甲状腺穿刺活检,以尽量明确甲状腺疾病的性质,是否具有手术指征,确定手术方案。
介绍甲状腺部分切除和大部分切除术的手术方式。
经典的甲状腺手术切口一般选择在胸骨上窝 2 横指处做弧形切口,这个位置刚好是衣领可以遮盖的高度,因此俗称「衣领口」。
甲状腺手术的体位也很重要,患者要垫起肩部和枕部,伸长暴露颈部。
这也就是为什么甲状腺手术前进行体位训练。
甲状腺术后需要去枕平卧位,以及颈前的切口沙袋加压,此体位对患者来说较为难受,因此需术前让患者提前体验和适应自动体位,以免术后造成不适以及伤口和手术并发症的发甲状腺部分切除术切开皮肤及皮下组织后,要向上方游离皮瓣到甲状软骨下方,向下方游离皮瓣到胸骨上窝,从而能够充分暴露甲状腺全程。
可根据拟行切除甲状腺的部位和体积,决定是否结扎颈前浅静脉。
颈白线处切开颈前肌群,进入到甲状腺假被膜。
用手指和拉钩钝性游离甲状腺,注意一定要游离至甲状腺真被膜。


甲状腺的临床解剖——形态和位置甲状腺概述甲状腺(thyroid gland)位于甲状软⾻下⽅、⽓管的两侧,中间由峡部相连。
形如“H”,棕红⾊,分左右两个侧叶。
两侧叶贴附在喉下部和⽓管上部的外侧⾯,上达甲状软⾻中部,下抵第六⽓管软⾻处,峡部多位于第⼆⾄第四⽓管软⾻的前⽅,有的⼈不发达。
有时⾃峡部向上伸出⼀个锥状叶,长短不⼀,长者可达⾆⾻,为胚胎发育的遗迹,常随年龄⽽逐渐退化,故⼉童较成年⼈为多。
甲状腺由内、外两层被膜包裹:即内层的固有被膜和外层的外科被膜。
甲状腺靠外科被膜固定在⽓管和环状软⾻上,左右两叶上极内侧有悬韧带将甲状腺悬吊在环状软⾻上,因此在吞咽动作时,腺体随之上下移动。
甲状腺的基本构成单位是腺泡,对碘有很强的聚集作⽤,虽然通常腺体中的碘含量⽐⾎液中的含量⾼25~50倍,但每⽇饮⾷摄⼊的碘仍有1/3进⼊甲状腺,全⾝含碘量的90%都集中在甲状腺。
形态和位置 甲状腺thyroid gland由峡部和两个侧叶构成,并常有锥体叶⾃峡部或侧叶突向上⽅,锥体叶借纤维组织和甲状腺提肌连于⾆⾻。
峡部⼀般位于第2~4⽓管软⾻的前⾯,但有⼈缺如。
侧叶上极⼀般平甲状软⾻中点;下极平第5、6⽓管环。
有时侧叶下极可达胸⾻上窝或深⼊胸⾻柄后,后者称胸⾻后甲状腺,此甲状腺肿⼤时常压迫⽓管,造成呼吸困难。
--甲状腺体表投影--1 Body of hyoid bone⾆⾻体2 Greater horn of hyoid bone⾆⾻⼤⾓3 Thyroid cartilage甲状软⾻4 Cricoid cartilage环状软⾻5 Cricothyroid membrane环甲膜6 First tracheal ring第⼀⽓管环7 Lateral lobe of thyroid gland甲状腺外侧叶8 Isthmus of thyroid gland甲状腺峡部--甲状腺体表投影--被膜和韧带 甲状腺有两层被膜,内层包围腺体并形成纤维束伸⼊到腺实质内,为腺体固有被膜,称甲状腺真被膜true capsule或纤维囊fibrous capsule。

甲状腺基本解剖甲状腺是人体重要的内分泌器官之一,位于颈部甲状软骨下方,气管两旁。
它的形状像一只蝴蝶,由左右两个侧叶和中间的峡部组成。
甲状腺虽然体积不大,但却在人体的新陈代谢、生长发育等方面发挥着至关重要的作用。
甲状腺的左右侧叶呈圆锥形,大小和高度约为 4 5 厘米,宽度约为2 25 厘米,厚度约为 1 15 厘米。
峡部连接着左右侧叶,位于第 2 4 气管软骨的前方,宽度约为 2 厘米。
有的人甲状腺还有从峡部向上伸出的锥状叶,长短不一。
甲状腺的表面有两层被膜包裹着。
外层被膜称为甲状腺真被膜,紧贴着甲状腺的实质。
内层被膜称为甲状腺假被膜,也叫外科被膜,它是由气管前筋膜形成的。
这两层被膜之间存在着一些疏松的结缔组织,还有甲状旁腺、血管、神经等结构。
甲状腺的血液供应非常丰富。
甲状腺上动脉和甲状腺下动脉是为甲状腺提供血液的主要动脉。
甲状腺上动脉起源于颈外动脉,沿喉侧下行,到达甲状腺上极时,分成前、后两支,进入甲状腺的前、后面。
甲状腺下动脉起源于锁骨下动脉的甲状颈干,向上经过颈动脉鞘后方至甲状腺侧叶的后面,分成上、下两支。
此外,还有甲状腺最下动脉,它的出现率约为 10%,起自头臂干或主动脉弓,沿气管前方上行,供应甲状腺峡部和锥体叶。
甲状腺的静脉回流也有其特点。
甲状腺上、中静脉汇入颈内静脉,甲状腺下静脉汇入无名静脉。
这些静脉在甲状腺的手术中需要特别注意,以免造成出血过多。
甲状腺内部由许多大小不等的滤泡组成。
滤泡是甲状腺的基本结构和功能单位,由单层的滤泡上皮细胞围成。
滤泡腔内充满了胶质,胶质是甲状腺球蛋白的贮存形式。
滤泡上皮细胞具有摄取碘和合成、分泌甲状腺激素的功能。
甲状腺激素主要有两种,即甲状腺素(T4)和三碘甲状腺原氨酸(T3)。
它们的合成过程比较复杂,首先滤泡上皮细胞从血液中摄取碘离子,在过氧化物酶的作用下,碘离子被氧化成活性碘。
活性碘与甲状腺球蛋白上的酪氨酸残基结合,形成一碘酪氨酸(MIT)和二碘酪氨酸(DIT)。

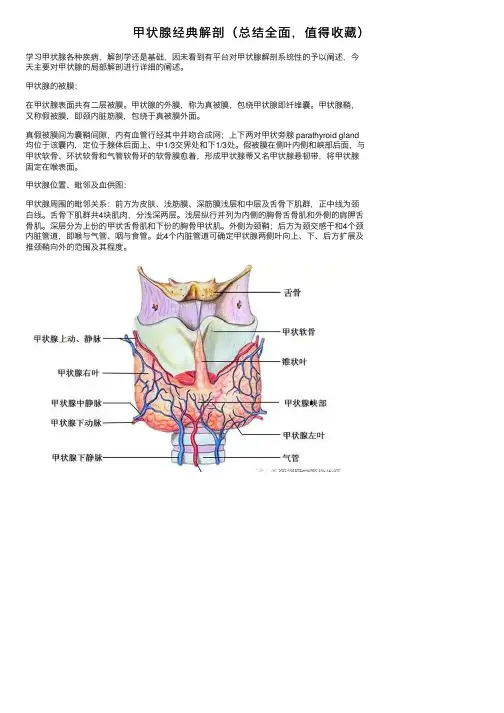
甲状腺经典解剖(总结全⾯,值得收藏)学习甲状腺各种疾病,解剖学还是基础,因未看到有平台对甲状腺解剖系统性的予以阐述,今天主要对甲状腺的局部解剖进⾏详细的阐述。
甲状腺的被膜:在甲状腺表⾯共有⼆层被膜。
甲状腺的外膜,称为真被膜,包绕甲状腺即纤维囊。
甲状腺鞘,⼜称假被膜,即颈内脏筋膜,包绕于真被膜外⾯。
真假被膜间为囊鞘间隙,内有⾎管⾏经其中并吻合成⽹;上下两对甲状旁腺 parathyroid gland均位于该囊内,定位于腺体后⾯上、中1/3交界处和下1/3处。
假被膜在侧叶内侧和峡部后⾯,与甲状软⾻、环状软⾻和⽓管软⾻环的软⾻膜愈着,形成甲状腺蒂⼜名甲状腺悬韧带,将甲状腺固定在喉表⾯。
甲状腺位置、毗邻及⾎供图:甲状腺周围的毗邻关系:前⽅为⽪肤、浅筋膜、深筋膜浅层和中层及⾆⾻下肌群,正中线为颈⽩线。
⾆⾻下肌群共4块肌⾁,分浅深两层。
浅层纵⾏并列为内侧的胸⾻⾆⾻肌和外侧的肩胛⾆⾻肌。
深层分为上份的甲状⾆⾻肌和下份的胸⾻甲状肌。
外侧为颈鞘;后⽅为颈交感⼲和4个颈内脏管道,即喉与⽓管、咽与⾷管。
此4个内脏管道可确定甲状腺两侧叶向上、下、后⽅扩展及推颈鞘向外的范围及其程度。
甲状腺的⾎管神经:是甲状腺最重要的周围关系,在甲状腺上极,有甲状腺上动脉 superior thyroid artery 、甲状腺上静脉 superior thyroid vein 及与其伴⾏的喉上神经 superior laryngeal nerve。
神经⾏其后内,近腺体处渐分离;在甲状腺下极,有甲状腺下动脉 inferior thyroid artery、甲状腺下静脉inferior thyroid vein及与其相交的喉返神经recurrent laryngeal nerve。
⾎管⽔平由外向内⾛向腺体,神经垂直由下向上⾏向腺体,于腺体下极相交。
在甲状腺外侧缘中份,可见甲状腺中静脉 middle thyroid vein。
该静脉壁薄短粗,横过颈总动脉前⽅,直接汇⼊颈内静脉,是较危险的不可忽视的⾎管。

甲状腺被膜解剖技术的探讨引言甲状腺被膜是甲状腺的外包膜,是甲状腺手术中的重要解剖结构。
在传统甲状腺手术中,为了彻底切除甲状腺结节和甲状腺癌,通常需要切除整个甲状腺,这样容易导致甲状腺功能减退和术后并发症。
近年来,随着微创手术和保留甲状腺功能的重视,甲状腺被膜解剖技术成为了甲状腺手术的研究热点。
本文将对甲状腺被膜解剖技术进行综述和探讨。
一、甲状腺被膜解剖技术的发展历程甲状腺手术历史悠久,最早可以追溯到19世纪。
最早的甲状腺手术是通过传统的开放手术方式,切除整个甲状腺腺体,以治疗甲状腺功能亢进。
20世纪初,随着手术器械和技术的进步,甲状腺手术开始向微创方向发展,通过缝合术和局部切除术,逐渐减少对甲状腺功能的损伤。
20世纪80年代后期,甲状腺手术进入了甲状腺被膜解剖技术阶段,通过对甲状腺被膜及其周围结构的深入解剖,可以保留甲状腺功能同时又能有效治疗甲状腺疾病。
随着显微外科和内窥镜技术的进步,甲状腺被膜解剖技术在实践中得到了广泛的应用。
1. 保护甲状腺功能甲状腺是人体内分泌系统的一个重要器官,对身体的新陈代谢和内分泌功能起着重要作用。
传统的甲状腺手术中,为了彻底切除疾病的组织,通常需要切除整个甲状腺腺体,这样容易导致术后永久性的甲状腺功能减退。
而甲状腺被膜解剖技术可以通过精细的解剖操作,保护并保留更多正常的甲状腺组织,最大限度地保护甲状腺功能的完整性。
2. 提高手术安全性甲状腺被膜解剖技术对甲状腺周围的重要结构进行了深入解剖,可以极大地降低手术风险。
在手术中绕开重要的神经和血管,避免损伤这些结构,从而减少了术后并发症的发生,并提高了手术的安全性。
3. 改善术后生活质量传统的甲状腺手术可能导致令人不满的瘢痕和声音改变等并发症,影响患者的生活质量。
而甲状腺被膜解剖技术可以通过微创手术或内窥镜手术等方式,减少手术创伤,减轻术后不适,改善患者的生活品质。
1. 显微外科手术显微外科手术是目前甲状腺被膜解剖技术的常用手术方式。


甲状腺疾病Thyroid disease一、解剖生理慨要甲状腺分左、右两叶,位于甲状软骨下方,气管两旁,中间以峡部相连。
甲状腺有两层被膜:紧贴甲状腺内层被膜叫甲状腺固有被膜;位于甲状腺外层被膜,包绕并固定甲状腺于气管和环状软骨上,叫甲状腺外科被膜。
两层被膜之间有疏松结缔组织,手术分离甲状腺时在两被膜之间进行。
甲状腺重30g,正常情况下在颈部既看不到,也摸不到;在甲状腺两叶背面,两层被膜之间附有4个甲状旁腺。
甲状腺借外科被膜固定于气管和环状软骨上,还借其内侧悬韧带悬吊于环状软骨上,吞咽动作时,甲状腺也随之上下运动。
甲状腺血管丰富:甲状腺上动脉和甲状腺下动脉,之间有广泛的吻合和沟通。
甲状腺有三根主要静脉;即上、中、下静脉;上、中静脉血液流入颈内静脉,下静脉血液直接流入无名静脉。
甲状腺神经:喉返神经,支配声带运动。
喉上神经,分内支和外支,内支(感觉支),分布在喉黏膜上,外支(运动支),与甲状腺上动脉贴近同行,支配环甲肌,使声带紧张。
甲状腺功能:合成、储存和分泌甲状腺素的功能。
甲状腺素的功能:1)、加快全身细胞利用氧的效能,加快蛋白质碳水化合物和脂肪的分解,全面提高人体的代谢,增加热量的产生。
2)、促进人体的生长发育,影响脑和长骨。
甲状腺功能活动与人体各器官和各系统的活动、外部环境相互联系、影响,并受大脑皮层—下丘脑—垂体前叶系统控制和调节。
血液中甲状腺素浓度下降,刺激垂体前叶引起促甲状腺素分泌(正反馈作用),而使甲状腺素合成和分泌速度加快。
当血液中甲状腺素浓度增加到一定程度,反过来抑制促甲状腺素的分泌(负反馈作用),使甲状腺素的合成和分泌速度减慢,通过反馈负反馈作用,维持着人体内的活动的动态平衡。
二、单纯性甲状脬肿Simple goiter1、病因:1)碘缺乏是主要因素。
(缺碘区;云贵高原等)。
碘少→血甲状腺素↓→促甲状腺素↑→促使甲状腺肿大2)甲状腺素需要量↑,青春发育期、妊娠期、绝经妇女。
3)甲状腺素合成和分泌障碍,如久食含硫脲的萝卜、白菜等。
