胰十二指肠切除术手术记录文本
- 格式:doc
- 大小:976.00 KB
- 文档页数:16

常规消毒腹部术野皮肤,铺无菌巾,取上腹部倒“T”型切口,依层切开腹壁各层入腹,长50cm。
探查盆腔,肝脏未发现转移结节,肝呈明显淤胆样改变,胆总管外径约2cm,胆囊大小10×3.5cm,切开十二指肠外间腹膜**,游离胰头,位于壶腹部扪及大小2cm质硬肿块,余胰腺正常,切开胆总管,探查于肿块部位胆总管梗阻不通,结合病史考虑为恶性占位,决定行胰十二指肠切除术于腹**下缘找到肠系膜上静脉,置于静脉**间向上沟通,扪*肿块*肠系膜上血管无浸润离断结扎胃右动脉及胃十二指肠动脉,于胰上缘分离出门静脉并与肠系膜上静脉沟通,**切除**距出口约10cm,胃网膜右血管近无血管区第2分支,结扎胃网膜血管,并于此点垂直于小弯与*切线,小弯*分离切断胃壁血管,电刀切除胃体分离部分胆囊管,结扎胆囊动脉,浆膜下逆***剥除胆囊,并予胆总管下端,横断肝总管距蔡氏韧带约15cm,切断空肠,远断端U交锁缝闭,近端紧贴肠壁切断结扎肠系膜血管后,缘肠系膜上血管*****,采“4”边法切断胰**,并于切端上中1/3交界处找到主胰管,置入直径2.5mm硬胶管长约5cm,剪侧孔4个,3个0肠线缝扎固定**,紧贴肠系膜上静脉“4”边法切端钩突纤维板,清除腹*动脉周围淋巴结2枚,均有部分钙化改变距胃断端约6cm,胃后壁切约3cm切口,缝扎止血后,4号丝线间断缝合法作胰胃端端吻合,胰管支架管经胃前壁引出远端空肠经结肠系膜*孔引至肝下,距端约1.5cm肠系膜*缘作切口长1.5cm,与肝总管作侧端吻合,14号丝线间断外翻,肝总管内置16号“T”管**经肝总管**于结肠前距肝胆肠吻合约30cm,输入端对小弯,作胃空肠端端吻合,以3-0Dixion线作连续**缝合,4号线作间断浆肌层加固缝合,距胃肠吻合口约5cm,胃前壁*孔丝线缝扎止血后置入24号乳胶管(剪孔6个),放入输出袢内,胃腔内留一侧孔,胃壁双**固定,造瘘管及胰管支架管于左肋缘下腹壁*孔引出置于腹外,胃壁固定于腹壁*孔引出腹壁分别*孔引出胆道引流管及腹腔引流管于腹外,腹腔引流管置于右肝下端,位于胰胃吻合口清点纱布,器械对数,蒸馏水500ml+5-Fu 0.5浸润腹腔20分钟后,吸尽积液,7号丝线间断缝合关闭腹膜腔,4号丝线间断缝合关闭腹壁*****,再次清点纱布,器械对数,安返病房,术中出血100ml台下切开标本见壶腹部肿物与胆总管下端乳头处占位***已行手术:胰十二指肠切除术(胰胃吻合)术后诊断:胆总管**壶腹癌。


普外科常见手术记录胰十二指肠除术手术日期:术前诊断:腹痛待查肠梗阻Acute abdominal pain Intestinal obstruction术后诊断:十二指肠间质瘤Dedunon stroma tumor with infection and necrosis手术方式:胰十二指肠除术Pancreaticoduodenectomy (Child’s operation)手术人员:麻醉方式:全麻麻醉人员:术中所见:十二指肠降部可及5cm大小实质性肿块,内有坏死,表面有脓苔。
送术中冰冻提示十二指肠间质瘤,至少低度恶性。
胰腺质地正常。
胆总管内径约0.8cm,胆囊张力大。
腹腔盆腔余未见异常。
手术经过:1.平卧位,气插全麻,常规消毒铺巾。
2.取上腹部正中切口,逐层进腹。
探查腹腔,同术中所见。
3.作Kocher手法,切开十二指肠外侧腹膜,将十二指肠第二、三段连同胰腺头部从腹膜后向前游离,以左手食指和中指在十二指肠后方,拇指在其前方,探查肿块。
沿肿块周围分离,切除部分肿块送冰冻活检。
打开十二指肠壁后,见肿块紧贴十二指肠乳头,遂决定行胰十二指肠切除。
4.游离横结肠肝曲和横结肠的右端,将十二指肠第二、三段向前游离,探查胰腺头部、钩突部及肠系膜血管间的关系。
5.在横结肠上缘剪开大网膜,切开胃结肠韧带,打开小网膜,显露胰腺。
在胰腺的下缘找到肠系膜上动脉,剪开腹膜层及纤维脂肪组织,分离至肠系膜上静脉。
剪开静脉前的疏松组织并向上分离,直至手指能沿门静脉前方伸至胰腺的上缘。
可以行胰十二指肠切除术。
6.横断胃体,切除40%的胃及其网膜和幽门区的淋巴结。
将远端胃向左翻转,切断胃右动脉、小网膜。
7.分离出肝总动脉及肝固有动脉,分开动脉周围的淋巴-脂肪组织,分离出胃十二指肠动脉,切断胃十二指肠动脉,近端结扎。
顺行式胆囊切除,于胆总管起始部横行切断,结扎胆管远侧断端,胆总管切断后连同胆管旁的淋巴组织向下分离,显露门静脉,沿门静脉前面向下分离直至与从肠系膜上静脉向上分离的手指会合。


手术记录:胰十二指肠除术
术前及术后诊断:
术前诊断:十二指肠癌,胰腺导管癌
术后诊断:十二指肠癌,胰腺导管癌,慢性胰腺炎
手术方式:
胰十二指肠除术
麻醉方式:
全身麻醉
手术经过:
1.手术入路为上腹部正中切口,切口长约20cm。
2.进入腹腔后,首先观察了胰腺、十二指肠及周围组织的情况。
3.分离并结扎了胃结肠韧带、脾胃韧带和胰腺上下缘的血管。
4.将十二指肠第三段从前腹壁腹膜后向前游离出,同时保留胰管的完整。
5.切除部分胰腺头部和十二指肠球部,并清扫淋巴结。
6.重建消化道,包括胆管、胰管和胃肠道的吻合。
7.吻合完成后,仔细检查了吻合口是否有渗漏,并用生理盐水冲洗腹腔。
8.放置了腹腔引流管,并按规定关闭了切口。
术后注意事项:
1.术后需密切观察生命体征和腹腔引流情况。
2.需要进行胃肠道减压和营养支持治疗。
3.需要进行抗感染和止痛治疗。
4.需要控制血糖和血压等基础疾病。
5.根据医嘱定期复查血生化、肿瘤标志物等检查。
6.注意保持大便通畅,预防感染的发生。



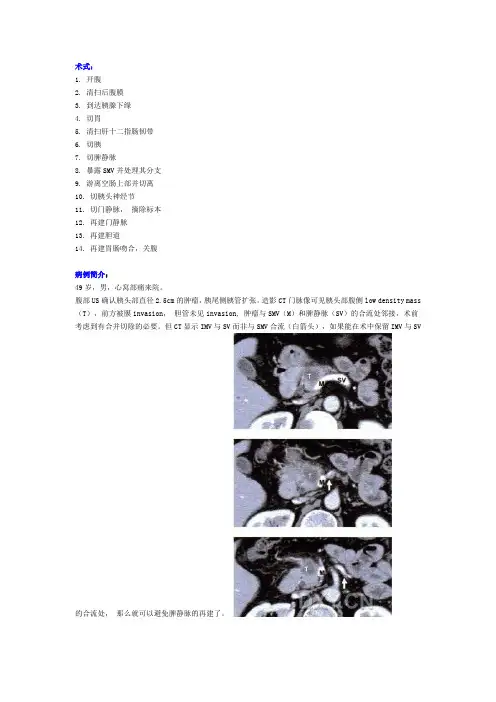
术式:1. 开腹2. 清扫后腹膜3. 到达胰腺下缘4. 切胃5. 清扫肝十二指肠韧带6. 切胰7. 切脾静脉8. 暴露SMV并处理其分支9. 游离空肠上部并切离10. 切胰头神经节11. 切门静脉,摘除标本12. 再建门静脉13. 再建胆道14. 再建胃肠吻合,关腹病例简介:49岁,男,心窝部痛来院。
腹部US确认胰头部直径2.5cm的肿瘤,胰尾侧胰管扩张。
造影CT门脉像可见胰头部腹侧low density mass (T),前方被膜invasion,胆管未见invasion, 肿瘤与SMV(M)和脾静脉(SV)的合流处邻接,术前考虑到有合并切除的必要。
但CT显示IMV与SV而非与SMV合流(白箭头),如果能在术中保留IMV与SV的合流处,那么就可以避免脾静脉的再建了。
肝总动脉造影显示箭头部分的胃十二指肠动脉的encasement 。
1. 开腹。
2 .保留肝圆韧带(RL)以便牵引肝脏用。
3. 游离结肠肝曲,做好进入后腹膜的准备。
注意点:如果预计门静脉切除部分比较长,门脉吻合部张力大的情况下,可以将升结肠完全游离至回肠,这样就可以将全部肠系膜翻向头侧。
但是,在清扫后腹膜淋巴结时,下方固定不游离回盲部的话可以保持良好的术野。
Kocher法游离十二指肠入后腹膜,暴露下腔静脉右前部。
5. 广泛暴露IVC,确保胰腺后方的剥离面。
注意点:确认输尿管走行,勿损伤输尿管。
6. 向左方行后腹膜廓清至露出主动脉左缘。
7. 经胃结肠韧带暴露结肠静脉前部,沿结肠静脉达肠系膜上静脉。
尽可能至肛侧游离十二指肠。
在幽门环左侧2cm处切离胃(subtotal-stomach preserving)。
以下将进行肝十二指肠韧带的处理。
9. 此图为胃切离后的操作顺序。
廓清肝十二指肠韧带后,切断胰腺。
如同术前计划那样保留IMV与PV的合流部切断脾静脉。
10. 在肝十二指肠韧带前方1/3处横切浆膜。
11. 在肝十二指肠韧带左缘确认,标识肝左动脉。


腹腔镜下胰十二指肠切除术Final revision by standardization team on December 10, 2020.1,麻醉成功后仰卧术台,取分腿位,常规手术区皮肤消毒、铺无菌巾,选脐缘上切开皮肤1cm穿刺造气腹后穿刺锥穿刺置鞘管进镜,腔镜监视下分别于右上腹、右下腹、左上腹、左下腹部切开皮肤 1.2-0.5cm切口,穿刺置鞘进操作钳。
2,探查:见腹腔无粘连及腹水形成,肝脏色暗红,质韧,无结节。
胆囊表面光滑,张力稍高,呈慢性炎症改变。
肝总管及胆总管扩张,胆总管直径1.2cm。
十二指肠降段近壶腹部肠壁增厚,与周围组织稍粘连。
胰腺无明显增大,未见淋巴结肿大。
探查其余脏器未见异常。
根据术前壶腹部病理结果提示腺癌,决定行腹腔镜下胰腺十二指肠切除术。
2,钝性分离胆囊三角区粘连及胆囊三角浆膜,解剖胆囊管,见直径约0.3cm,仔细分离周围结缔组织,再次确认三管关系无误,近端距离汇入胆总管约0.5cm上生物夹1枚,远端夹钛夹1枚,中间剪断。
解剖出胆囊动脉,夹生物夹1枚,远端以电凝钩切断,随以电凝钩沿胆囊床剥离胆囊,至胆囊完全切除,将标本置于右侧肝上间隙,胆囊床电凝止血。
3,于肝十二指肠韧带处分离出胆总管、肝固有动脉,悬吊肝动脉,清除肝十二指肠韧带淋巴结。
切断肝总管,并清扫门静脉及肝动脉周围淋巴组织,依次向下清扫直至十二指肠上缘。
4,切除大网膜清扫淋巴结:超声刀打开胃结肠韧带,沿横结肠缘切除右侧大网膜,分段离断胃结肠韧带右半部至无血管区。
贴肝脏切断肝胃韧带,断扎胃右血管,近端生物夹夹闭。
夹闭胃十二指肠动脉远、近端,超声刀中间离断。
解剖出肝总动脉、胃左动脉、脾动脉及腹腔干动脉,清扫周围淋巴脂肪组织达骨骼化。
4,断胃及胰腺:腔镜下切割闭合器横断胃体(切除远侧约2/5),大弯侧留4cm待吻合用。
于胰腺前部切断胃网膜右动静脉,近端生物夹夹闭。
自胰颈部下缘切开后腹膜,解剖出肠系膜上静脉,于胰腺及肠系膜上静脉之间,自下而上以超声刀钳钝性分离达胰腺上方门静脉前。
胰十二指肠切除术北医三院手术同意书病人姓名年龄性别住院号诊断手术名称患者术中探查发现胆总管下段占位,不除外肝总管下段癌可能,向家属交代病情,目前可行胰十二指肠切除术,或者单纯行T管引流,二期处理胆道,或行胆肠吻合术,患者家属考虑后决定行胰十二指肠切除术。
术中及术后可能发生的情况:1、麻醉及心脑血管意外.2、术后石蜡病理回报为非恶性肿瘤可能。
3、手术中大出血、失血性休克,严重者死亡(肠系膜血管、门静脉、下腔静脉等重要血管损伤)4、术中周围脏器的损伤,包括肝、脾、胃肠道、胆道、肾脏、肾上腺等。
5、术中可能损伤周围的血管,包括肝动脉、腹腔动脉或静脉,可能行肠系膜上静脉或门静脉的局部切除。
6、术中根据所见及术中冰冻病例结果决定手术方式,由于肿瘤与周围组织的粘连,可能无法切除肿瘤,而只行开腹探查或只行化疗泵植入(需自费)或只行姑息性手术。
7、由于患者高龄,术后患者心肌梗塞、肺栓塞、高血压危象、深静脉血栓、脑血栓或出血;因卧床或禁食,可能引起水电解质代谢紊乱,坠积性肺炎,甚至多脏器的功能衰竭,引起致命性死亡。
8、术后出血,需要二次手术的可能,以控制腹腔内的出血或吻合口的出血。
9、术后胰瘘,胰皮肤瘘,可能有发热,感染,可能需二次手术。
10、术后术后肝内胆管吻合口的狭窄、出血和瘘,有可能造成发热、感染,甚至死亡,可能需二次手术。
11、术后胃空肠吻合口出血、狭窄、瘘或感染,十二指肠瘘,胆管远端缝合口瘘或感染,必要时需二次手术。
12、术后肝脏切除部分可能出现断端的出血,切除断面的胆瘘,肝脏功能术后发生爆发性衰竭,必要时需二次手术。
13、术后腹腔感染。
14、术后胃排空障碍,出现术后腹胀、恶心、呕吐等不适感觉;如果出现胃肠功能障碍,可能需长期的静脉营养支持。
15、术后粘连性肠梗阻。
16、术后门静脉系统血栓的形成。
17、术后发生急性胰腺炎或胰性脑病。
18、术后发生急性呼吸窘迫综合症(ARDS).19、术后发生应激性溃疡,引起消化道出血。
Wipple麻醉达成后,取平卧位,常规消毒铺巾,取上腹屋顶状切口,长约25cm,逐层打开皮肤、皮下各层,进入腹腔,探查见:胰头部可扪及直径约4cm大小肿块,质硬,侵犯十二指肠降部,肝动脉旁一直径约1cm大小的肿大淋巴结,近端胃前壁可见一直径约0.4cm大小质硬肿快,无腹水,大网膜、肠系膜后腹膜未见明显结节,余脏器未见明显异常。
决定行胰头十二指肠切除child重建术+胆囊切除术+空肠造瘘术。
游离胆囊管、胆囊血管,钳夹、切断、结扎胆囊管及胆囊血管,切除胆囊。
游离胆总管,切除肝动脉旁肿大淋巴结,胆总管上段予以离断,备胆肠吻合用。
剪开十二指肠降部外侧腹膜,暴露胰头及十二指肠降部。
钳夹、切断、结扎大网膜,游离远端胃周组织,切除远端近二分之一胃及大网膜,切除近端胃前壁肿块,近端胃残端备胃空肠吻合用。
充分游离暴露暴露胰头及十二指肠降部,钳夹、切断胰头、部分胰腺沟突部及距屈氏韧带约15cm肠管,远端肠管残端备胰肠吻合用,胰腺断面仔细止血。
避开结肠系膜根部血管弓,剪洞,上拉远端空肠,找出胰管,放置胰管,然后胰头、远端空肠行端端吻合。
距胰肠吻合口5cm处行胆肠吻合。
上拉远端空肠,距胰肠吻合口45cm 处行胃空肠吻合。
缝闭肠系膜根部裂孔,固定远端空肠。
距胃空肠吻合15cm放置、固定空肠造瘘管。
冲洗腹腔,查无渗出血,清点器械、敷料无误,左膈下、右膈下、胰肠吻合放置腹腔引流管,逐层关腹。
手术顺利,术中麻醉满意,血压平稳,出血约800ml,补液7100ml,术后安返5-7-14。
手术切除之标本送病理。
胆囊切除术病人平卧于手术台,麻醉平稳后皮肤常规消毒,铺无菌手术单。
该患为拟行LC术病人,术中通过脐下小切口探查见腹腔粘连严重,无法完成LC,遂向家属交代,需行开腹胆囊切除术。
取右肋缘下斜切口入腹,切口长约7cm,依次探查胆囊,胆管,肝脏,见胆囊壁充血水肿,囊壁增厚,胆总管不扩张,证实术前胆囊炎、胆囊结石之诊断。
松懈胆囊四周的粘连。
手术记录姓名:*** 住院号:***手术日期: [手术时间] 至 [手术时间]术前诊断:术中诊断:手术名称:[手术名称]手术指导者: [手术指导者]手术者: [手术者] 助手: [助手]麻醉方式:[麻醉方式] 麻醉者: [麻醉者]手术经过、术中出现的情况及处理:患者取平卧位, 气管插管全麻, 留置颈内静脉置管, 取头高脚底低分腿位, 常规留置导尿管、消毒铺巾, 取脐下切口长约1cm, 气腹针穿刺入腹建立气腹, 调节二氧化碳气腹压力12mmhg, 置入10mm Trocar, 置入腹腔镜, 分别于左侧锁骨中线及右侧锁骨中线上置入12mm Trocar, 分别于左侧及右侧腋前线置入5mm Trocar, 置入腹腔镜下操作器械。
镜下探查腹腔:腹腔内无腹水, 肝脏呈暗红色, 边缘圆钝, 胆囊大小形态正常, 大网膜、壁腹膜、脏腹膜、肠系膜等均未见明显异常。
1.做Kocher切口, 沿右肾前筋膜、十二指肠第二段、胰头后方平面向左侧游离至腹主动脉左侧缘于肠系膜根部左侧无血管区寻找到肠系膜下静脉, 予以解剖分离后向上沿右肾前筋膜至肝门部后方。
2.解剖肝十二指肠韧带。
沿胰颈部上缘解剖, 悬吊肝总动脉并予以清扫肝总动脉、肝固有动脉周围淋巴脂肪组织, 解剖游离胃十二指肠动脉动脉, 于根部予以上双血管夹夹闭后切断。
解剖胆囊三角区, 游离胆囊动脉及胆囊管, 分别上血管夹夹闭后切断, 顺行切除胆囊。
自胆囊管与肝总管汇合处上方离断肝总管, 显露门静脉, 清扫门静脉前方及后方淋巴脂肪组织。
3.离断胃。
打开大网膜囊, 游离切断大网膜血管, 解剖显露胃网膜右血管及胃右静脉, 分别上血管夹夹闭后切断, 清扫幽门上下淋巴脂肪组织。
游离胃后壁及小弯侧, 使用EC60A行远端胃切除术, 切断远端30%的胃, 断端仔细止血。
4.离断胰腺。
分离胰腺颈部下缘, 建立胰后隧道, 使用超声刀离断胰腺颈部, 剪刀切断胰管, 断面自仔细止血。
5.离断空肠。
手术记录姓名:*** 住院号:***姓名***,性别***,年龄50岁,病室***,床号28。
手术日期: [手术时间] 至 [手术时间]术前诊断:1.***术中诊断: 1.***手术名称:[手术名称]手术指导者:[手术指导者]手术者:[手术者] 助手:[助手]麻醉方式:[麻醉方式] 麻醉者:[麻醉者]手术经过、术中出现的情况及处理:1.患者平卧位,气管插管全麻,常规消毒铺巾。
2.取上腹部正中切口,逐层进腹。
探查:盆腔、腹膜、小肠和结肠系膜、肝脏均未见明显转移灶,腹腔无腹水,胆囊张力大,打开减压后结扎缺口。
3.作Kocher手法,切开十二指肠外侧腹膜,将十二指肠连同胰头从腹膜后向前游离,探查肿块位于十二指肠乳头,约直径2cm,质硬,未侵出周围。
遂决定行胰十二指肠切除。
4.游离横结肠肝曲和横结肠的右端,将十二指肠向前游离,探查胰头、钩突部及肠系膜血管间的关系。
5.在横结肠上缘剪开大网膜,切开胃结肠韧带,打开小网膜囊,显露胰腺。
在胰腺的下缘找到肠系膜上动脉,剪开腹膜层及纤维脂肪组织,分离至肠系膜上静脉,静脉前向上分离,直至门静脉前方打开隧道伸至胰腺的上缘。
可以行胰十二指肠切除术。
6.横断胃体(方法:直线型切割闭合器),切除40%的胃及其网膜和幽门区的淋巴结。
将远端胃向左翻转,切断胃右动脉、小网膜。
7.分离出肝总动脉及肝固有动脉,分开动脉周围的淋巴-脂肪组织,分离出胃十二指肠动脉,切断胃十二指肠动脉,近端结扎。
逆行式胆囊切除,于肝总管末端横行切断,结扎远侧断端,见胆总管直径近2.5cm,连同胆管旁的淋巴组织向下分离胆总管,直到胰头部。
在肠系膜上静脉的左侧胰腺上、下缘各缝一丝线,结扎以作止血和牵引,在肠系膜上静脉左侧逐步切断胰腺,见胰管直径近0.2cm。
胰腺断面确切止血。
游离2cm左右胰腺供胰肠吻合。
8.将胃远端和胰头翻向右侧,显露脾静脉、肠系膜上静脉和门静脉,切断出入胰头及钩突部的小静脉及动脉,使胰头及钩突部与门静脉手术记录姓名:*** 住院号:***和肠系膜上静脉分离。
胰十二指肠切除术
胰头囊性包块,边界清楚,与其后方的下腔静脉及左肾静脉界限清楚,CT片未见远处转移。
图片附件: a.jpg (2005-7-8 19:46, 25.82 K)
如图:可见胰头的囊性包块(液性暗区),胰体可见钙化。
胰体后方可见脾静脉,胰体囊性包块的右后方为或肠系膜上静脉。
胰头前方为胃窦及十二指肠移行部。
肝脏下缘可见胆囊的游离部分。
脊柱前方为腹主动脉及下腔静脉,腹主动脉前方为腹腔干。
上述结构之间界限清楚,不肿瘤侵犯的表现,术前判断手术成功的可能性很大。
术前诊断:胰腺囊性包块(囊腺瘤或囊腺癌)
以上是我自己的读片,有不对之处,请大家指出。
图片附件: b.jpg (2005-7-8 19:47, 24 K)
肿瘤的示意图如下:
图片附件: c.jpg (2005-7-8 19:48, 17.42 K)
胃、胰腺、门静脉和腹腔动脉干的相互关系图片附件: d.jpg (2005-7-8 19:50, 49.97 K)
这图显示的是肠系膜下静脉汇入位置,一般位于脾静脉和肠系膜上静脉的交汇处,有时变异,汇入到脾静脉。
在whipple手术中,了解上面这几个重要的血管走行及变异是非常重要的
图片附件: e.jpg (2005-7-8 19:52, 52.24 K)
胰腺的血供:
胰头的血供来自胰十二指肠上前(后)动脉,他们发自肝动脉。
和胰十二指肠下动脉,来自肠系膜上动脉的分支。
胰体尾的血供来自脾动脉。
如图所示:上为腹腔干,发出干动脉、脾动脉和胃左动脉。
图片附件: f.jpg (2005-7-8 19:52, 24.74 K)
如图显示的是术中情况,箭头所指分别为下腔静脉和门静脉。
图中可以看到部分的肝右叶和尾状叶。
术者手中为十二指肠第二段及胰头。
图片附件: g.jpg (2005-7-8 19:53, 24.64 K)
图示:上为横结肠系膜,所见静脉为肠系膜下静脉(直接汇入门静脉)。
下为十二指肠第四段,可见屈氏韧带及空肠起始段。
行胰十二指肠切除,肠系膜上静脉的一种方便的方法就是先找到肠系膜下静脉,沿其走行很容易分离出肠系膜上静脉
图片附件: h.jpg (2005-7-8 19:53, 17.8 K)
手术步骤可能和手术学教科书中的有些不同,是因为并没有把所有的图片显示出来。
图示,图中央和左侧的为胰头和十二指肠,血管钳下方为肠系膜上静脉,血管钳挑起的是来自胰头的胰十二指肠下静脉。
图片附件: i.jpg (2005-7-8 19:54, 27.18 K)
图示为肠系膜上静脉游离后的照片,左上方为胰腺。
图中可以看见有多只结肠系膜的血管汇入肠系膜上静脉。
胰头有许多的小的交通支直接汇入肠系膜上静脉。
图片附件: j.jpg (2005-7-8 19:54, 24.14 K)
手术需要进一步探察门静脉。
图示为解剖肝十二指肠韧带。
悬吊起的是肝固有动脉,于肝十二指
肠韧带中可以看到并行的胆总管和门静脉。
图片附件: k.jpg (2005-7-8 19:55, 24.41 K)
完全游离后的肝十二指肠韧带,可见悬吊起的肝固有动脉,胆总管和其后的门静脉。
图中所示的胆总管可见有一根较粗的管道汇入,估计是胆囊管,不过一般术中所见的胆囊管应该比这样的细。
图片附件: l.jpg (2005-7-8 19:55, 25.76 K)
门静脉和肠系膜上静脉都探察结束后,可尝试在胰颈部后方沿门静脉走行通过。
由于靠近胰头会有小的血管汇入门静脉,因此可以稍偏胰尾方向进行。
至此全部的探查过程结束。
图片附件: m.jpg (2005-7-8 19:56, 26 K)
这个图是断胃。
图片附件: n.jpg (2005-7-8 19:57, 23.16 K)
可以先断胰腺,也可以先断胃
图片附件: o.gif (2005-7-8 19:58, 56.63 K)
’再断胰腺。
图片附件: p.jpg (2005-7-8 19:58, 24.46 K)
断胃和胰腺的示意图
图片附件: q.jpg (2005-7-8 19:59, 19.29 K)
如图所示为胰十二指肠切除中,空肠上段的切除围,如黄线所示。
黑色虚线所示为屈氏韧带图片附件: r.jpg (2005-7-8 19:59, 19.69 K)
采用闭合器断空肠上段
图片附件: s.jpg (2005-7-8 19:59, 22.46 K)
如图所以为断空肠上段后,将十二指肠从肠系膜上动静脉后方完全游离。
图片附件: t.jpg (2005-7-8 20:00, 28.13 K)
处理胰头时,需要断发自肠系膜肠系膜上动脉的胰十二指肠下动脉。
图示为断胰十二指肠下动脉。
图片附件: u.jpg (2005-7-8 20:00, 24.07 K)
后断胆道,并继续分离,移除标本。
不过需要行胰十二指肠切除的患者经常需要首先探查胆道,或横断胆道。
图片附件: v.jpg (2005-7-8 20:01, 24.45 K)
切除的标本:含远端胃、十二指肠、部分胆管、胰头及空肠起始段。
图片附件: w.jpg (2005-7-8 20:01, 26.79 K)
移除标本后所见。
图片附件: x.jpg (2005-7-8 20:02, 27.53 K)
切除的过程结束了。
下面开始各种吻合。
首先是胰肠吻合,这里显示的是胰肠的端端吻合。
可见扩的胰管。
图片附件: y.jpg (2005-7-8 20:02, 22.03 K)
胰肠的端端吻合,本图所示为2层吻合中的第1层。
图片附件: z.jpg (2005-7-8 20:03, 22.1 K)
胰肠吻合的第2层为空肠浆膜和胰包膜的间断加强
图片附件: za.jpg (2005-7-8 20:04, 20.83 K)
接下来行胆肠吻合。
图片附件: zb.jpg (2005-7-8 20:05, 23.68 K) 胆肠吻合完成以后。
图片附件: zc.jpg (2005-7-8 20:05, 22.4 K)
胆肠、胰肠吻合后示意图。
图片附件: zd.jpg (2005-7-8 20:06, 13.94 K)。